
- •Тазовое предлежание плода. Тактика ведения беременности и родов. Наружный поворот плода.
- •чисто ягодичное предлежание (65 %)
- •Факторы риска ТП к моменту
- •Методы диагностики:
- •Алгоритм УЗИ при тазовом предлежании должен включать определение следующих параметров:
- •Метод родоразрешения при тазовом предлежании?
- •Метод родоразрешения при доношенной беременности и
- •Роды в тазовом предлежании относятся к патологическим из-за повышенного риска для ребенка в
- •Ведение преждевременных родов при тазовом предлежании.
- •Большое международное мультицентровое РКИ, законченное в 2000-м году,
- •Результаты этого исследования значительно повлияли на практику акушеров в большинстве развитых стран. Были
- •Breech presentation: increasing maternal choice Denise Tiran*
- •Ведение преждевременных родов при
- •Частота КС при тазовом предлежании колеблется от 80-90-98% до 40%. Выбор, в основном,
- •Дальнейшие исследования середины 2000-х доказали, что строгие критерии отбора в группу вагинальных родов
- •CLINICAL OPINION
- •Кроме этого более широко стал применяться профилактический поворот на головку при доношенной беременности
- •Таким образом, на сегодняшний день, в большинстве развитых стран, при диагностике тазового предлежания
- •Ведение беременности
- •При отказе от проведения наружного поворота или неудачной попытке
- •Наружный акушерский поворот
- •Тазовое предлежание (наружный поворот и ПС)
- •Тазовое предлежание (постуральное положение и неголовное предлежание)
- •Тазовое предлежание (постуральное положение и КС)
- •Ведение доношенной беременности при тазовом предлежании (рандомизированные исследования)
- •Выводы:
- •Выводы:
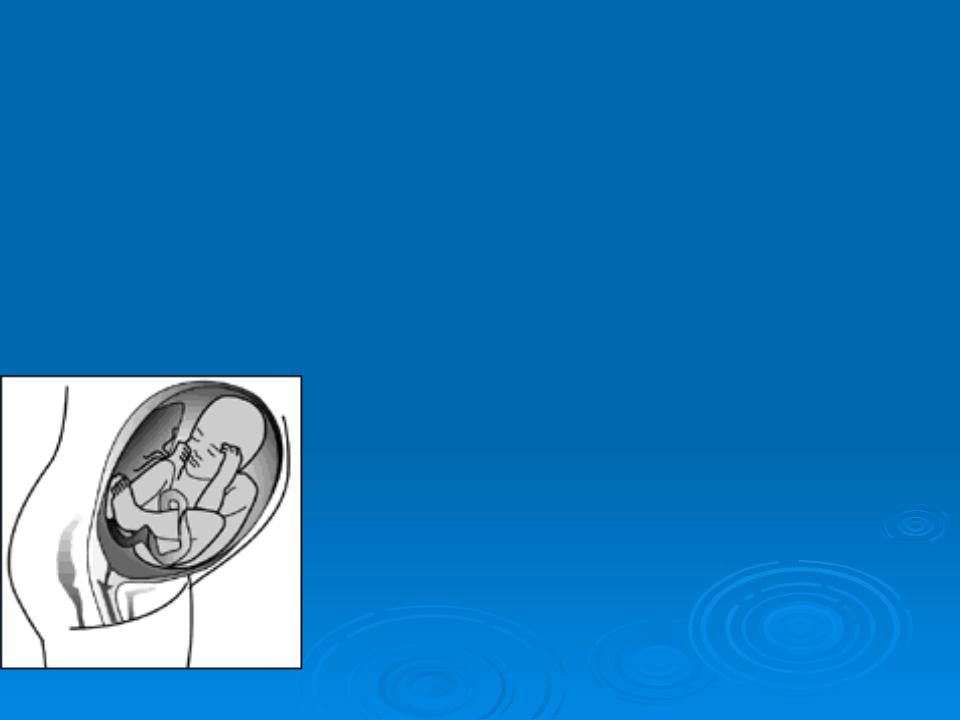
Тазовое предлежание плода. Тактика ведения беременности и родов. Наружный поворот плода.
Ревако П.П.

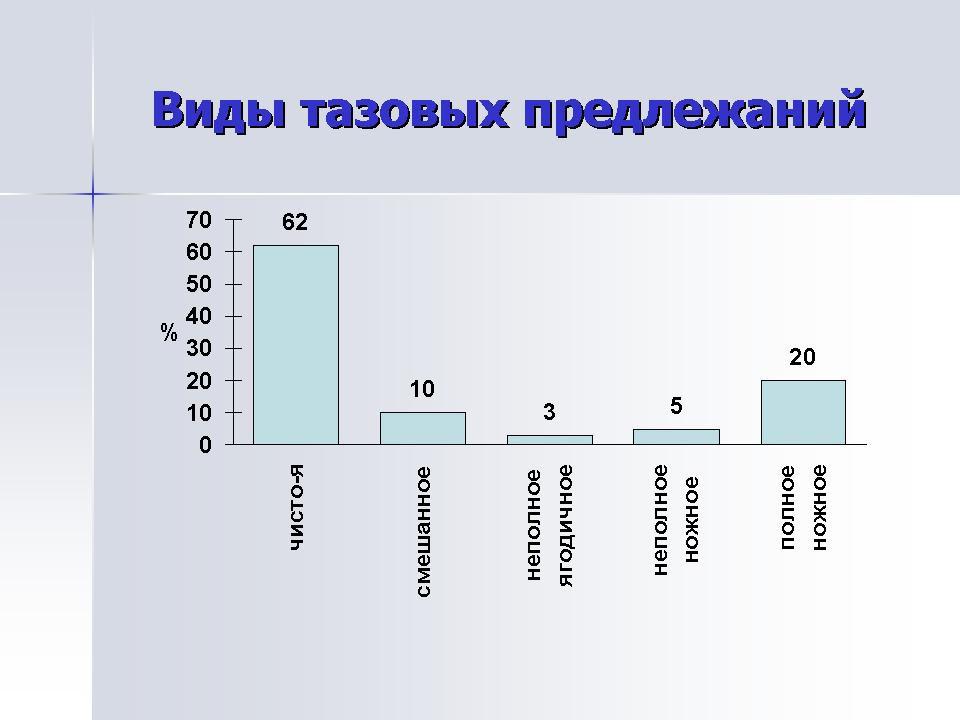

чисто ягодичное предлежание (65 %)
смешанное (10 %).
ножное (25 %)
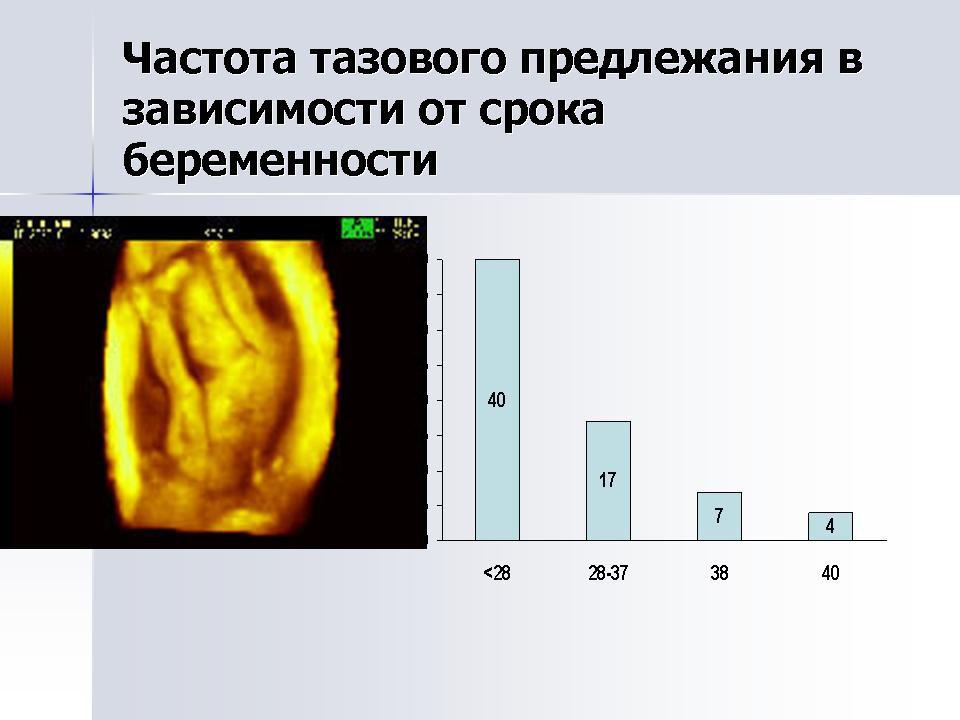
Клинически важна диагностика тазового
предлежания в 36 недель
http://www.babylife.com.ua/tazovoe-predlezhanie-ploda.html
Hofmeyr GJ, Kulier R. External cephalic version for breech presentation at term.
Cochrane Database Syst Rev 2000;(2):CD000083.
Hofmeyr GJ, Kulier R. Cephalic version by postural management for breech presentation. Cochrane Database of Systematic Reviews 2000, Issue 3
Coyle ME, Smith CA, Peat B. Cephalic version by moxibustion for breech presentation. Cochrane Database of Systematic Reviews 2005, Issue 2. Art. No.: CD003928.

Факторы риска ТП к моменту
родов:
преждевременные роды
ЗВУР
многоплодие
многоводие
Объективные причины ТП :
аномалии развития плода
маловодие (АИ < 5 см)
особенности плацентации (предлежание плаценты, расположение в одном из углов матки)
аномалии развития матки
опухоли малого таза
Nordtveit T.I. et al. Maternal and paternal contribution to intergenerational
recurrence of breech delivery: population based cohort study. BMJ. 2008; 336; 872 – 876 




Методы диагностики:
Наружное акушерское исследование.
Влагалищное исследование.
УЗИ
МРТ, КТ
Рентгенопельвиометрия

Алгоритм УЗИ при тазовом предлежании должен включать определение следующих параметров:
Предлежание плода
Подсчет предполагаемой массы плода
Количество вод (амниотический индекс)
Локализация плаценты
Аномалии развития матки
Патология ?пуповины (предлежание, обвитие вокруг шеи плода)
Аномалии развития плода
Определение степени разгибания головки плода (согнута, разогнута, нейтральное положение)
Допплерометрия

Метод родоразрешения при тазовом предлежании?
Вопрос о методе родоразрешения до сих пор остаётся спорным.
Хотя по данным рандомизированных
клинических исследований при запланированном кесаревом сечении уменьшается перинатальная смертность и заболеваемость, но при этом повышается  материнская заболеваемость.
материнская заболеваемость. 

Метод родоразрешения при доношенной беременности и
В сравнениитазовомс плановымпредлежании?КС при экстренном КС и вагинальных родах увеличивается:
В 7 раз низкая оценка новорожденного по шкале Апгар
В 3 раза случаи травм в результате родов
В 2 раза перинатальная смертность
«Тазовое предлежании при доношенной беременности в Нидерландах с 1995 по 1999 г. Заболеваемость и смертность в зависимости от метода родоразрешения
1999 г. Заболеваемость и смертность в зависимости от метода родоразрешения
у 33.824 новорожденных» Christine C. et al 2003
