1) Симпатическая нервная система
Наиболее часто наблюдается рефлекторный ответ симпатической нервной системы
|
|
|
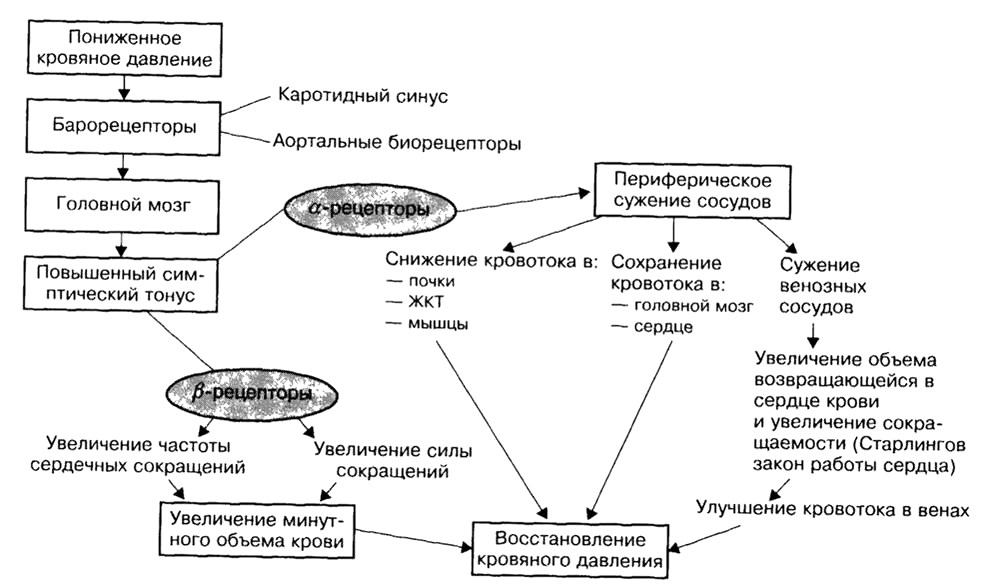
Рис. 1. Компенсаторная реакция симпатической нервной системы на снижение кровяного давления |
Возрастают частота работы сердца и сила сокращений. Имеют место β-адренэргические ответы; они повышают минутный объем сердца в первую очередь за счет увеличения ЧСС и поддерживают кровяное давление. Однако сердце постепенно теряет чувствительность к таким воздействиям симпатической системы вследствие уменьшения поступления миокардиального норадреналина и потери чувствительности β-рецепторов.
Минутный объем сердца сохраняется неизменным, благодаря изменению системы распределения подачи крови в органы по принципу метаболической приоритетности и вызывает избирательное периферическое сужение сосудов (α-адренэргический ответ). Кровоснабжение почек, желудочно-кишечного тракта, кожного покрова и неактивной мускулатуры ограничивается, а кровоснабжение головного мозга, сердца и работающей мускулатуры — сохраняется в прежнем объеме.
Чрезмерно высокое сужение артериальных сосудов приводит к увеличению постнагрузки на миокард. Сужение сосудов способствует возвращению крови в сердце, однако при его избыточности увеличивается вероятность образования отека.
Ослабление кровоснабжения почек запускает в действие систему ренин-ангиотензин-альдостерон (РААС), повышающую объем крови и вызывающую дальнейшее периферическое сужение сосудов.
Подобного рода явления, превышающие критический уровень, приводят к возникновению «порочного круга сердечной недостаточности».
Другим осложнением, вызываемым сужением сосудов, является увеличение жесткости сосудов, возникающее в результате повышения содержания интрамурального натрия и образования отека.
Вследствие сужения сосудов и возрастания жесткости сосудов кожного покрова ограничена потеря тепла, вырабатываемого при физической нагрузке.
2) Гормональные ответные реакции и расширение внеклеточного объема крови
Почечная задержка натрия и воды приводит к увеличению объема крови и улучшению наполнения желудочков. Данный механизм обеспечивает более стойкую ответную реакцию на сердечную недостаточность.
-
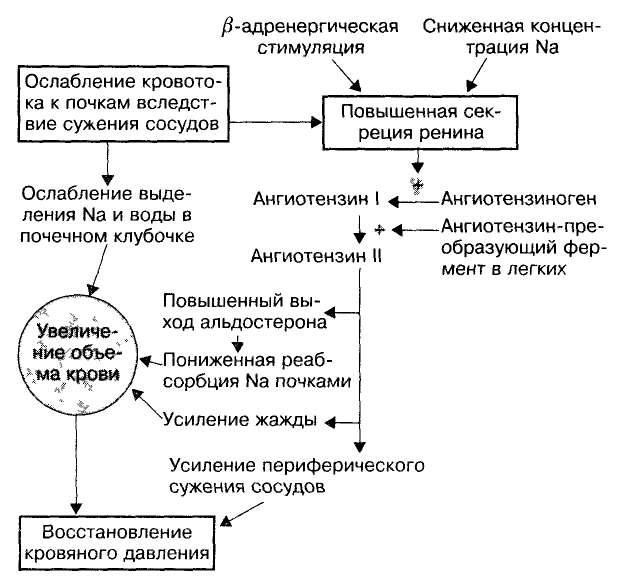
Рис. 2. Гормональные ответы и механизм увеличения объема для восстановления кровяного давления при сердечной недостаточности
Периферическое сужение сосудов в результате симпатической стимуляции затрагивает также приносящие почечные клубочковые артериолы. Последние несоразмерно чувствительны к β-адренэргической стимуляции. Течение почечной плазмы замедлено, и, следовательно, скорость клубочковой фильтрации понижена, а реабсорбция натрия и воды возрастает, что и приводит к повышению общего объема крови.
Увеличение объема крови вызывает расширение желудочков, стимулируя таким образом их сокращаемость (Старлингов закон работы сердца: «В пределах физиологически обусловленных возможностей, чем сильнее растяжение желудочков в фазе диастолы, тем больше ударная работа достигается в фазе систолы»).
Пониженная перфузия почечных приносящих артериол запускает механизм работы рецепторов давления-объема, стимулируя выделение ренина — фермента, выделяемого клетками, расположенными вблизи клубочка. Ренин выделяется также в результате прямой β-адренэргической стимуляции и снижения количества натрия, достигающего дистальных канальцев.
Ренин воздействует на сывороточный ангиотензиноген, вызывая выработку ангиотензина-I. Последний с помощью конвертирующего ангиотензин фермента (КАФ) преобразуется в легких в ангиотензин-II. Ангиотензин-II обладает прямым сосудосуживающим эффектом, повышающим давление крови и усиливающим опосредованное почками увеличение объема.
Ангиотензин-II является главным стимулятором выделения минералокортикоидного альдостерона. Альдостерон усиливает реабсорбцию натрия, частично — калиевый обмен. Альдостерон также вызывает чувство жажды.
Уровни концентрации ренина, ангиотензина-II и альдостерона в крови снижаются при приведении нарушенной функции сердца к норме. При дальнейшем сохранении сердечной недостаточности расширение объема приводит к возникновению перегрузки по объему и образованию отека.
Увеличение объема крови может привести к гипопротеинемии, способной создать дисбаланс между гидростатическим и осмотическим давлением и усилить интерстициальный отек.
Антидиуретический гормон (АДГ, вазопрессин) представляет собой пептид, вырабатывающийся в гипоталамусе и выделяющийся гипофизом. Его секретирование регулируется сывороточной осмолярностью и сердечно-сосудистыми рецепторами давления. Результатами его воздействия при высоких концентрациях (например, при шоковом состоянии) являются избирательное сужение сосудов и сохранение кровотока, направленного в головной мозг и к сердцу.
Предсердный натрийуретический пептид (ПНП) выделяется из предсердий в ответ на растяжение или β-стимуляцию. ПНП является слабым антагонистом ангиотензина, вызывает усиление диуреза, расширение сосудов и ингибирует секрецию альдостерона.
Клинические признаки
ДКМП может протекать длительно и бессимптомно с проявлением клинических признаков лишь на конечной стадии развития сердечной недостаточности. История болезни часто бывает весьма короткой и охватывает всего несколько дней или недель.
Клинические признаки обусловлены синдромом сердечной недостаточности. Снижение показателя минутного объема крови (сердечная недостаточность при нарушении изгоняющей функции сердца и неудовлетворительная сокращаемость желудочков приводят к ослаблению пульса, компенсаторной тахикардии и неудовлетворительной периферической перфузии (бледные слизистые оболочки и холодные конечности).
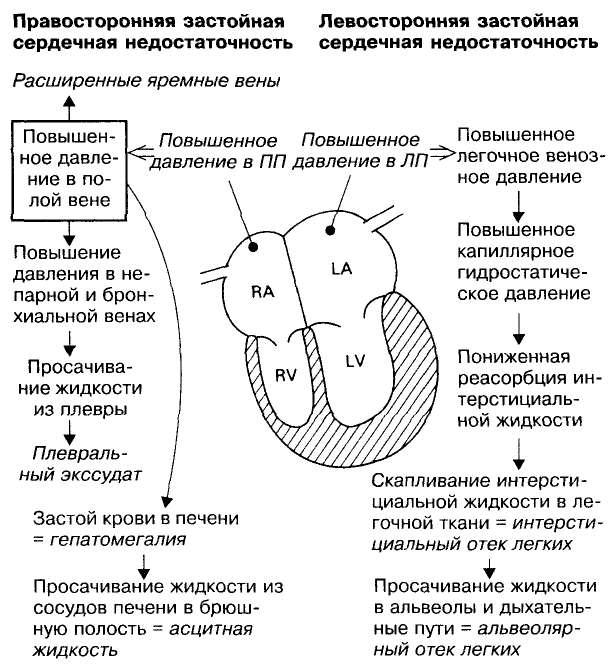
Возрастание объема крови и показателей давления позади сердца (недостаточность сердца при нарушениях венозного притока) приводят к отеку легких, вызывающему диспноэ и тахипноэ.
Признаки правосердечной недостаточности могут включать расширение яремных вен, увеличение печени, асцит и наличие жидкости в плевральной полости, границы которой обнаруживают при перкуссии.
Кардиомегалия вызывает сдавление главных бронхов, что, в свою очередь, вызывает кашель.
Растянутость и напряженность желудочков приводит к появлению звука галопа, различаемого при выслушивании левой и (или) правой верхушечной области сердца.
Обычно слышны шумы обратного тока крови из митрального и (или) трехстворчатого клапанов, однако они могут быть весьма тихими и с трудом поддаваться выявлению, в особенности, при наличии какой-либо аритмии, чаще фибрилляции предсердий.
|
|
|
Рис. 3. Развитие право- и левосторонних застойных явлений при сердечной недостаточности. |
-
Классификация лекарственных средств и лечение.