
- •Поширеність клінічної ба
- •Особливості клінічного перебігу різних варіантів бронхіальної астми
- •Основні групи лікарських засобів при ба
- •Спеціальні дихальні вправи, що сприяють видиху Астматичний статус (status asthmaticus), загроза зупинки дихання
- •Невідкладні заходи при астматичному статусі
- •Алгоритм надання невідкладної допомоги під час нападу ба
Бронхіальна астма ( БА) – це хронічне запальне захворювання дихальних шляхів, що характеризується зворотною бронхіальною обструкцією та гіперреактивністю бронхів – підвищеною їх чутливістю до різних подразнюючих стимулів ( ВООЗ, 1993).
Епідеміологія
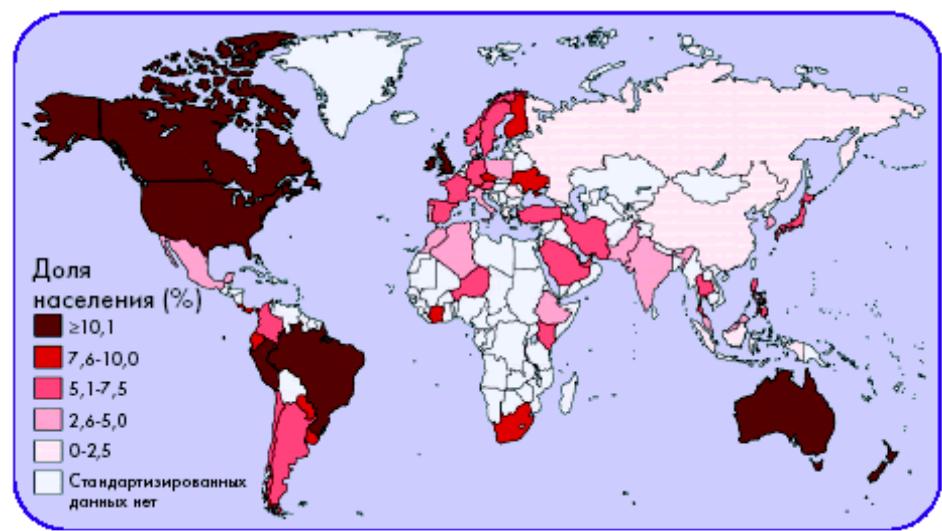
Бронхіальна астма (БА) є однією з актуальних проблем медицини. Вона відноситься до найбільш поширених захворювань у людини (5-8% у загальній популяції). На сьогодні у світі на цю хворобу страждають близько 300 млн. людей, причому у більшості пацієнтів БА не контролюється.
У багатьох країнах статистика свідчить про триваючу тенденцію зростання захворюваності, інвалідності і смертності, зумовлених БА.
Так, у Великій Британії смертність за останні 20 років підвищилася в 7 разів, у країнах Європи, в Північній Америці – в 2-3 рази.
У США щорічно від БА гинуть більш як 5 тисяч осіб, і летальність продовжує зростати. Збільшилася також частота звернення за екстреною медичною допомогою – з 58,8 на 10 тисяч населення США в 1992 році до 70,7 в 1995 році.
В Україні сьогодні зареєстровано більш як 300 тисяч хворих на бронхіальну астму.
Поширеність клінічної ба
Етіологія
Розрізняють 5 груп етіологічних факторів, що призводить до виникнення та загострення бронхіальної астми:
неінфекційні алергени (пилкові, пилові, виробничі, лікарські та ін.);
інфекційні ( віруси, бактерії, грибки та ін.);
механічні та хімічні фактори ( металевий, деревинний, силікатний, бавовняний пил, пари кислот та лугів, дими та ін.);
фізичні та метеорологічні фактори (зміна температури і вологості повітря та ін);
нервово-психічні, стресові впливи

Патогенез
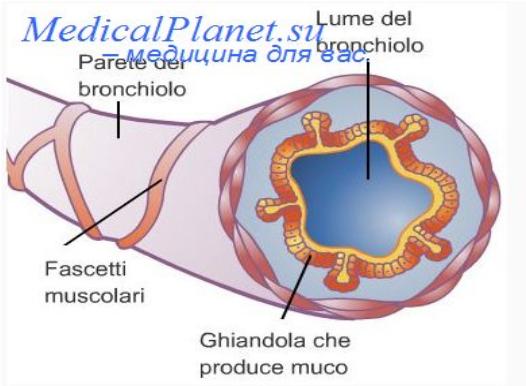
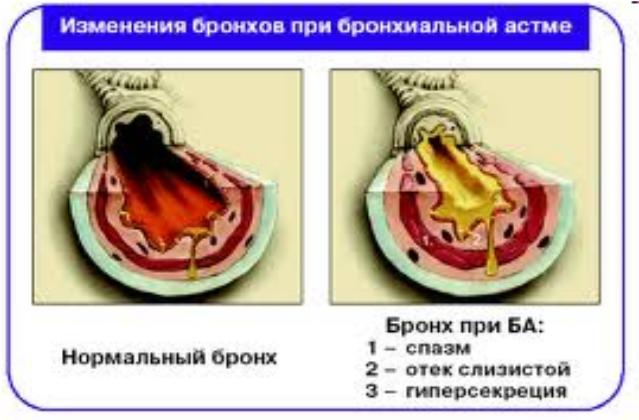
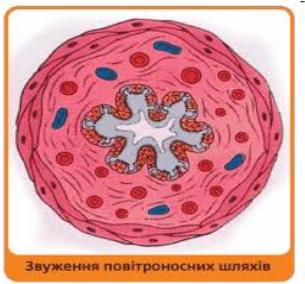
Основною ланкою патогенезу БА є зміна чутливості і реактивності бронхів, що призводять до виникнення приступів БА, патогенетичними механізмами яких є
бронхоспазм,
гіперсекреція,
набряк слизової оболонки бронхів
Класифікація БА
За етіологічним фактором виділяють астму:
атопічну (екзогенну, алергічну, імунологічну)
неатопічну (ендогенну, неімунологічну).
Під атопічним механізмом розвитку хвороби мають на увазі імунологічну реакцію, опосередковану специфічним ІgЕ.
У дітей цей механізми розвитку є основним.
Під неатопічним варіантом – захворювання, що не має механізму алергічної сенсибілізації. При цій формі захворювання пусковими агентами можуть виступати
- респіраторні інфекції,
порушення метаболізму арахідонової кислоти,
- ендокринні і нервово-психічні розлади,
- професійні фактори.
Виділяють фази перебігу бронхіальної астми:
загострення;
згасаюче загострення;
ремісія.
Ускладнення поділяються на:
Легеневі: емфізема легень, легенева недостатність, ателектаз, пневмоторакс та ін.
Позалегеневі: дистрофія міокарда, легеневе серце, серцева недостатність і т.д.
Клініка
У розвитку приступу БА розрізняють три періоди:
період передвісників;
період розпалу;
період зворотного розвитку.
Період передвісників
настає через декілька хвилин, годин, іноді днів до приступу і проявляється різними за характером і інтенсивністю симптомами:
вазомоторними реакціями з боку слизової оболонки носа, що проявляються
рясним виділенням рідкого водянистого секрету;
чханням;
іноді відчуттям сухості в ротовій порожнині;
нападоподібним кашлем;
утрудненим відходженням мокротиння;
задишкою;
іноді своєрідним відчуттям “ легкого і вільного дихання ”
Період ядухи
Ядуха під час приступу БА частіше має експіраторний характер, яка супроводжується відчуттям стиснення за грудиною, що не дає можливості хворому вільно дихати.
відчуттям задишки і стиснення в грудях
виникає раптово, серед ночі або в інший час доби і за короткий час досягає значної інтенсивності (напад без передвісників).
Вдих – короткий, сильний, глибокий
Видих – повільний, судомний, у 3-4 рази довший, ніж вдих.
Видих супроводжується голосними, тривалими, свистячими хрипами, які чути на відстані.
У деяких хворих під час приступу утруднені вдих та видих.
Намагаючись полегшити дихання, хворий приймає вимушене положення – сидячи, нахиливши тулуб вперед, впираючись ліктями на спинку
стільця чи коліна.
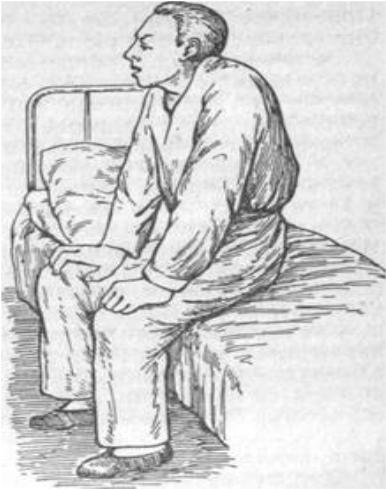
Типовою є поза з припіднятим плечовим поясом. Складається враження короткої і глибоко посадженої шиї.
Об’єктивно
Обличчя одутловате, бліде, із синюшним відтінком, виражає почуття страху і занепокоєння.
Грудна клітка в положенні максимального вдиху. У диханні беруть участь м'язи плечового поясу, спини і черевної стінки.
Кашель під час приступу сухий чи з виділенням невеликої кількості в'язкого мокротиння.
Міжреберні проміжки розширені і розміщені горизонтально
Дихання уповільнене до 10-14 за хв.,
Перкуторно – легеневий звук з тимпанічним відтінком.
Нижня границя легень опущена, рухливість її обмежена.
Над легенями на фоні послабленого дихання під час вдиху та видиху чути багато сухих хрипів різних відтінків, переважно свистячих.
Відносна серцева тупість зменшена в розмірах, абсолютна – визначається важко.
Пульс слабкого наповнення, частий
АТ – систолічний знижується, діастолічний підвищується.
Тони серця приглушені, акцент ІІ тону над легеневою артерією.
Температура тіла нерідко підвищується до субфебрильних цифр.
Може спостерігатися метеоризм
Період зворотного розвитку приступу
Зворотній розвиток приступу може закінчитися швидко, може продовжуватися кілька годин чи діб.
Зберігаються утруднене дихання, загальне нездужання, сонливість, психічна депресія.
Приступи припиняються після відходження густого, тягучого, склоподібного мокротиння, яке іноді містить блискучі нитки і кульки, і тому його називають “ перлиннним ”.
Діагностика
Рентгенологічно виявляються ознаки емфіземи, хронічного бронхіту;
На ЕКГ – перенавантаження правих відділів серця.
Лабораторні дослідження:
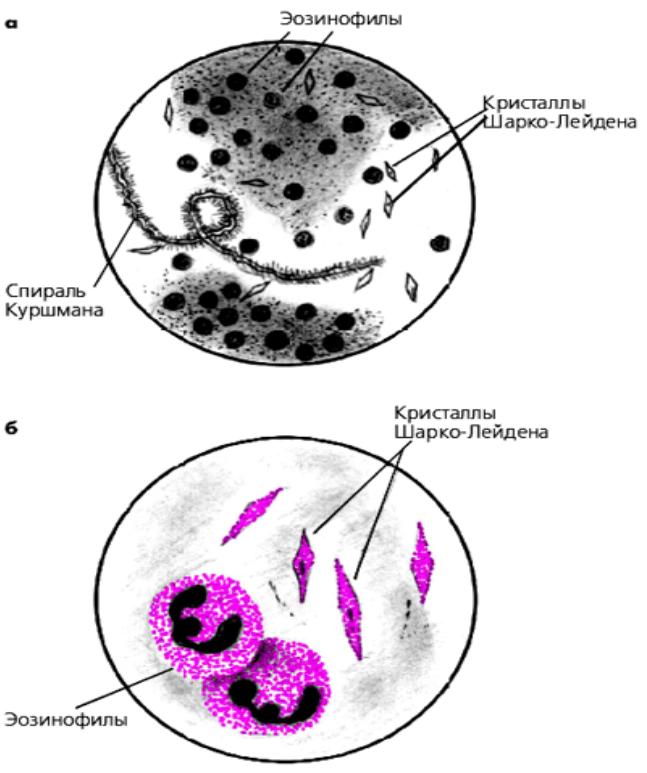
еозинофілія в крові і мокротинні,
спіралі Куршмана і кристали Шарко-Лейдена в мокротинні,
Мікроскопія харкотиння при БА
збільшення вмісту ІgЕ в крові.
Спірографія і пневмотахеометрія – виявлення вентиляційної недостатності за обструктивним типом.
Постановка шкірних проб з передбачуваними алергенами і
виявлення специфічної гіперреактивності бронхів за допомогою інгаляційних тестів вважають одним з найбільш достовірних методів специфічної діагностики БА.
Пікфлуометрія – проводиться з допомогою портативного апарата, що дозволяє виміряти пікову швидкість видиху.
З його допомогою можна
визначити показник зворотності бронхіальної обструкції,
оцінити гіперреактивність бронхів,
прогнозувати загострення захворювання,
підібрати оптимально діючий бронхолітик,
планувати лікування.
