
- •Глава 1. Организация медицинской помощи стоматологическим больным. Организация стоматологической службы и структура лечебно-профилактических учреждений.
- •Глава 2. Методы обследования стоматологических больных.
- •Глава 3. Обезболивание при хирургическом вмешательстве.
- •Глава 4. Осложнения местной анестезии.
- •Глава 5. Комбинированные методы анестезии и наркоза
- •Глава 6. Операция удаления зуба на нижней челюсти.
- •Глава 7. Операция удаления зуба на верхней челюсти.
- •Глава 8. Осложнения во время и после удаления зубов.
- •Глава 9. Одонтогенные воспалительные заболевания челюстно-лицевой области.
- •Глава 10. Одонтогенное воспаление верхнечелюстной пазухи.
- •Глава 11. Инфекционные болезни кожи и подкожной клетчатки.
Глава 11. Инфекционные болезни кожи и подкожной клетчатки.
Задача № 1.
Больной А., 27 лет, жалуется на острую, жгучую боль и припухлость правой щеки; головную боль, общую слабость, повышение температуры тела до 38,5°.
В анамнезе: 3 дня назад при бритье поранил кожу щеки справа. На следующий день в области раны появилась болезненная припухлость, возникло уплотнение. К врачу не обращался. Боль усилилась, стала носить жгучий характер, припухлость увеличилась, появилась слабость, головная боль, повысилась температура тела.
Из перенесенных заболеваний отмечает простудные заболевания, аллергическую реакцию на новокаин. Патологических процессов со стороны внутренних органов не обнаружено.
При внешнем осмотре: припухлость мягких тканей щечной и подглазничной областей справа. Глазная щель сужена, носогубная складка сглажена. Кожа над припухлостью покрасневшая. При пальпации припухлость мягкая, безболезненная по периферии, плотная резко болезненная в центре.
Поднижнечелюстные лимфатические узлы увеличены, подвижны, болезненны.
В полости рта: 11,23,25 под пломбами. Полость рта санирована.
1. Проведите обоснование и поставьте диагноз.
2. Составьте план лечения.
3. В каком лечебном учреждении необходимо лечить больного?
Задача №2.
Больной М., 46 лет, обратился в поликлинику с жалобами на жгучую боль, припухлость в области верхней губы справа.
Заболел 4 дня назад, когда появился гнойный пузырек на верхней губе, небольшая болезненность. К врачу обратился на второй день в связи с усилением боли.
При осмотре было установлено общее состояние удовлетворительное, температура тела 37,7°, А/Д - 110/70 мм.рт.ст. Пульс - 78 уд. в минуту, удовлетворительного наполнения и напряжения. Имелась припухлость верхней губы справа. Носогубная складка сглажена. В центре припухлости уплотнение. Кожа над уплотнением покрасневшая, в складку не собиралась. Больному был поставлен диагноз и дано направление на госпитализацию, от которой больной отказался. Вызов врача на дом через 2 дня. Больной занимался самолечением. Состояние резко ухудшилось: появилась общая слабость, резкая головная боль, усиливающаяся при движении головы, еще более повысилась температура тела, появился озноб, острая боль правого глаза, подглазничной области; верхней губы справа.
Работает машинистом поезда, отмечает неудовлетворительные санитарно-гигиенические условия, сквозняки.
Перенесенные заболевания: ОРЗ, грипп, частые ангины.
При осмотре: общее состояние тяжелое, температура - 39,5°. Кожные покровы бледные, влажные. Сердце - тоны приглушены. А/Д 110/70 мм.рт.ст. Пульс - 58 ударов в минуту слабого наполнения и напряжения.
При обследовании ЦНС: больной контактен, заторможен, в позе Ромберга неустойчив, имеется ригидность затылочных мышц, положительный симптом Кернига, Бабинского слева.
Местный статус. Припухлость верхнего и нижнего века, подглазничной, щечной областей, покраснение конъюнктивы, опущение верхнего века, выпячивание глазного яблока справа. Надавливание на глазное яблоко болезненно.
В области верхней губы уплотнение округлой формы до 4см в диаметре. Кожа над уплотнением покрасневшая. В центре уплотнения некротическая пробка. Пальпируется плотная болезненная припухлость в виде тяжа от основания нижней челюсти до угла глаза. Кожа над этой припухлостью синюшной окраски.
В поднижнечелюстной области справа пальпируются лимфатические узлы, при пальпации болезненные, спаянные в пакеты.
Открывание рта 3,0см. В полости рта 26 зуб разрушен полностью, перкуссия безболезненная. 15 зуб под пломбой, перкуссия безболезненная.
1. Проведите обоснование и поставьте диагноз.
2. Какие еще осложнения можно ожидать при данном заболевании?
3. Составьте план лечения больного.
Задача №3.
Больной А., 35 лет, заболел 3 дня назад, когда появились боль и уплотнение на лице слева. При осмотре стоматологом был поставлен диагноз: карбункул в области носогубной складки слева.
1. Какие объективные признаки характерны для данного заболевания?
2. Определите объем хирургического вмешательства.
3. Как предотвратить распространение воспалительного процесса на вены глазницы и синусы головного мозга?
Задача №4.
Больная 0., 45 лет, I9.IX.98 обратилась на прием к хирургу в поликлинику с жалобами на боли и покраснение в области лица, озноб, головную боль, рвоту, общее недомогание, насморк, кашель. При осмотре обратило на себя внимание яркое лоснящееся покраснение кожи в области носа и щек, напоминающее очертания бабочки. Пораженные покровы несколько приподняты над здоровыми участками кожи, границы их неровные, но резко очерчены. Температура тела 38,5°.
1. Проведите обоснование и поставьте диагноз.
2. Составьте план лечения.
Задача №5.
Больной ребенок, 10 лет, месяц назад переболел дизентерией. Неделю назад в полости рта на слизистой оболочке щеки справа появилась язва, которая постепенно увеличивалась в размерах. Отмечен неприятный запах из полости рта. Кожа над очагом потемнела, появилась припухлость правой щеки. Вчера вечером температура повысилась до 37,8°.
Объективно: Общее состояние средней тяжести, температура 38°. При внешнем осмотре отмечается значительная припухлость щеки справа. В центре щеки потемнение кожи. При пальпации на коже остаются следы пальцев. В полости рта на слизистой оболочке щеки по линии смыкания зубов обширная язва размером 3x2 см с гнойно-некротическим содержимым. Неприятный запах изо рта. Имеемся дефект мягкого неба по средней линии. Поднижнечелюстные лимфатические узлы справа увеличены, плотные, болезненные при пальпации. Открывание рта несколько ограничено.
1. Проведите обоснование и поставьте диагноз.
2. Проведите дифференциальную диагностику.
Задача №6.
Больной Н., 28 лет. Жалобы на наличие слабоболезненной ограниченной припухлости справа. 3 месяца назад перенес перелом нижней челюсти в области угла справа. Две недели назад на коже околоушно-жевательной области справа появилась плотная припухлость, по поводу чего больной обратился к стоматологу и был им госпитализирован в районную больницу.
При поступлении в стационар общее состояние удовлетворительное, температура 37,2°. В области угла нижней челюсти справа имеется плотная слабоболезненная припухлость размером 2x2 см, кожа над ним гиперемирована, в складку не собирается, имеется несколько свищевых отверстий со скудным гнойным отделяемым. Слабая степень ограничения открывания рта.
Пальпируются плотноэластические поднижнечелюстные лимфатические узлы. Был поставлен диагноз: "Карбункул в области угла нижней челюсти справа", сделан крестообразный разрез, назначено противовоспалительное лечение. Однако выздоровление не наступило.
1. Какие симптомы данного заболевания не укладываются в клиническую картину карбункула?
2. Где находятся "ворота" для инфекции?
3. Какие дополнительные исследования необходимо произвести для уточнения диагноза?
4. Какой наиболее вероятный диагноз можно поставить при данном заболевании?
Задача №7.
Во время обхода в стоматологическом отделении в присутствии студентов и медперсонала студентка при докладе о курируемом больном на вопрос преподавателя о диагнозе ответила: "У больной рожа лица". Вопрос: "Как должна была ответить студентка, чтобы не обидеть больную?"
Задача №8.
Больной Д., 29 лет, пастух, жалуется на припухлость правой щеки; головную боль, общую слабость, повышение температуры тела до 38,5°.
В анамнезе: 3 дня назад при забое коровы поранил кожу щеки справа. На следующий день в области раны появилась болезненная припухлость, возник узелок, который зудел. К врачу не обращался. Боль усилилась, припухлость увеличилась, появилась слабость, головная боль, повысилась температура тела.
Из перенесенных заболеваний отмечает простудные заболевания, аллергическую реакцию на пенициллин. Патологических процессов со стороны внутренних органов не обнаружено.
При внешнем осмотре: припухлость мягких тканей щечной и подглазничной областей справа. Визуально в области щеки справа на поверхности инфильтрата имеется струп черного цвета. В окружности его отмечается множество пузырьков, из которых выделается серозная жидкость.
Поднижнечелюстные лимфатические узлы увеличены, подвижны, болезненны.
В полости рта: 15,27,28 под пломбами. Полость рта санирована.
1. Проведите обоснование и поставьте диагноз.
2. Составьте план лечения.
3. В каком лечебном учреждении необходимо лечить больного?
Задача №9.
Больному Е., 35 лет, поставили диагноз: «Сибирская язва». В щечной области слева имеется язвенная поверхность с черным дном и приподнятыми краями в виде валика. Хирург собрался произвести крестообразный разрез по всей поверхности язвы. Помогите врачу, повести лечение.
Задача №10.
Больная 0., 25 лет, работает банщицей. I9.IX.07 года обратилась на прием к хирургу в поликлинику с жалобами на боли и покраснение в области языка, озноб, головную боль, рвоту, общее недомогание, насморк, кашель.
Из анамнеза: Температура держится в течение года, зимой постоянно фарингит, каждые два дня диарея. При обследовании выявлено увеличение всех лимфатических узлов. Увеличена печень и селезенка. Рот открывает свободно, в полости рта кандидоз.
1. Проведите обоснование и поставьте диагноз.
2. Составьте план лечения.
Глава № 12. Специфические воспалительные заболевания.
Задача № 1.
Больной Д., возраст 30 лет. Жалобы: на припухлость, небольшую боль и свищевой ход со скудным гнойным отделяемым в поднижнечелюстной области.
Анамнез заболевания: 3 месяца назад в результате травмы у больного возник перелом нижней челюсти в области 37,38 зубов. Находился на амбулаторном лечении. Проводилась иммобилизация поврежденной нижней челюсти назубными проволочными шинами с зацепными петлями, 37 зуб удален. Через месяц перелом консолидировался, шины сняли, но в поднижнечелюстной области слева появилась припухлость плотная и слабо болезненная. Припухлость медленно увеличивалась. Месяц назад кожа над припухлостью стала синюшной в центре истончилась, и открылся свищ с гнойным отделяемым.
Общий статус: считается здоровым. Алкоголь употребляет умеренно, курит; Редко болеет ОРЗ.
Местный статус: в поднижнечелюстной области слева имеется припухлость плотная, слабо болезненная умеренно подвижная размером 2,5x3 см. Кожа над ней имеет темно-красную окраску.
В центре имеется свищ, из которого выделяется скудный гной с белыми крошковидными включениями. Открывание рта свободное, в полости рта слизистая оболочка без патологических изменений. На месте перелома челюсти патологической подвижности нет. Имеется большое количество зубов пораженных кариозным процессом. Больному проведено микроскопическое исследование гноя, из свищевого хода. В препаратах обнаружены друзы и мицелий лучистого гриба. Внутрикожная проба с актинолизатом "положительна".
Проведите обоснование диагноза. Объясните все симптомы на основании патогенеза заболевания. Составьте план лечения больного.
Задача № 2.
Больной С., 42 года, жалобы на припухлость, слабую боль и свищ с гнойным отделяемым в щечной области справа. Головные боли, головокружение.
Анамнез: считает себя больным около 6 месяцев, когда после переохлаждения появилась боль в 16. Обратился к врачу, было проведено лечение 16, однако боль периодически повторялась и усиливалась при накусывании на 16 во время еды. 3 месяца назад появилась припухлость в щечной области справа на фоне очередного обострения процесса в области 16 зуба. 16 был удален, однако припухлость в щечной области продолжала медленно увеличиваться.
I месяц назад больной отметил, изменение цвета кожи над припухлостью. Неделю назад во время бритья отметил наличие свищевого хода в центре припухлости, из которого появилось скудное гнойное отделяемое. После чего обратился вновь к врачу. Головная боль и головокружение беспокоят периодически на протяжении 3-х лет.
Общий статус: правильного телосложения. По системам внутренних органов патологии не определяется. Во время осмотра пульс 96 уд. в минуту,
АД I55/110. Определяются участки гиперемии на коже шеи неправильной формы. Отмечает непереносимость рокситромицина и пенициллина.
В детстве болел корью и часто ангиной.
Местный статус: определяется припухлость в щечной области справа, кожные покровы над ней покрасневшие с синюшным оттенком в центре, имеется свищевой ход со скудным серозно-гнойным с крошковидными включениями. При пальпации определяется уплотнение слабо подвижное, малоболезненное размером 4,0x3,0 см. На коже лица имеются несколько пигментированных невусов. Открывание рта не затруднено. Определяются единичные умеренно увеличенные подвижные безболезненные лимфатические узлы в поднижнечелюстной области слева. В полости рта слизистая оболочка обычный окраски, умеренно увлажнена в области удаленного 16 зуба. По переходной складке определяется костный экзостоз и плотный безболезненный «тяж» идущий от альвеолярного отростка в толщу тканей щечной области. Определяются увеличенные гиперемированные небные миндалины справа и слева. Имеется большое количество зубов, пораженных кариозным процессом. При проведении дополнительных методов обследования установлено:
1) На рентгенограмме альвеолярного отростка в области 15,16,17 зубов определяется атрофия гребня альвеолярного отростка в области отсутствующего 16 зуба на 1/4.
2) Кожно-аллергическая реакция с актинолизатом положительна.
3) При цитологическом исследовании гнойного определяемого из свищевого хода обнаружено наличие друз и мицелия актиномицетов. Наличие ксантомных клеток.
Проведите обоснование диагноза. Назовите характерные признаки подтверждающие диагноз, дайте им патогенетическое обоснование. Укажите на признаки, которые не характерны для установленного Вами заболевания, дайте им патогенетическую оценку. Составьте план лечения больного.
Задача № 3.
Больной М., 35 лет поступил в клинику с жалобами: припухлость в подподбородочной области, в центре которой имеется свищ с гнойным отделяемым.
Анамнез заболевания: считает себя больным около 3 месяцев, когда обнаружил припухлость в подподбородочной области, которая медленно увеличивалась. В последнее время свищевой ход с гнойным отделяемым.
Общий статус без выраженных патологических изменений. Но системам внутренних органов без особенностей.
Местный статус. В подподбородочной области имеется припухлость плотная, безболезненная, размером 3,5x4 см, свищевым ходом в центре. Открывание рта свободное. В полости рта воспалительные явления отсутствуют. 41,43,32 зубы под пломбами. 42,31 зубы закрыты коронками.
Поставьте предварительный диагноз. Дайте патогенетическое обоснование симптомов. Какие дополнительные данные обследования больного Вам необходимы для постановки заключительного диагноза.
Какие показатели дополнительных методов обследования могут быть, если у больного актиномикоз.
Задача № 4.
Больной С., 42 года обратился с жалобами на припухлость в околоушно-жевательной области справа, ограниченное открывание рта. Боль при глотании.
Анамнез заболевания: 3 недели назад появилось ограниченное открывание рта и припухлость в околоушно-жевательной области справа, спустя 2 недели после переохлаждения появилась боль при глотании, повысилась температура тела, на протяжении недели все явления нарастали.
Общий статус. Выраженных патологических изменений со стороны внутренних органов не определяется, температура тела 37,7°.
Местный статус. Определяется припухлость в околоушно-жевательной области, кожные покровы над припухлостью имеют темно-красную окраску. При пальпации припухлость слабо болезненна. Поднижнечелюстные и частично шейные лимфатические узды увеличены, болезненны. Открывание рта до 1,5см.
В полости рта имеется ряд зубов пораженных кариозным процессом. 48 зуб - изменен в цвете, имеется пломба, занимающая 1/3 коронки, перкуссия слабо-положительна. Определяется покраснение правой и левой передних небных дужек и задней стенки глотки.
Дополнительные методы обследования.
Проведенная рентгенография нижней челюсти в области 48 зуба, определяется участок деструкции костной ткани размером 0,5x0,7 в области верхушек корней 48 зуба с нечеткими контурами.
Поставьте предварительный диагноз. Проведите дифференциальную диагностику. Укажите, какую дополнительную информацию необходимо подучить при обследовании больного для постановки клинического диагноза.
Задача № 5.
Больной К., возраст 55 лет. Обратился в клинику с жалобами на припухлость в поднижнечелюстной области справа. Общую слабость, недомогание.
Анамнез заболевания. Около 1,5 месяцев назад, после простуды, появилась боль в 46 зубе, в поликлинике 46 зуб был удален. Через некоторое время обнаружил припухлость в поднижнечелюстной области справа, которая не изменилась в размерах.
Анамнез жизни. Перенес ОРВИ, страдает язвой желудка в течение 10 лет, курит.
Местный статус. В поднижнечелюстной области справа определяется плотная слабо подвижная, безболезненная припухлость округлой формы с умеренно четкими границами. Кожные покровы в цвете не изменены, собираются в складку. Открывание рта свободное. Определяются единичные незначительно увеличенные безболезненные регионарные лимфатические узлы. В полости рта большое количество зубов пораженных кариозным процессом, имеется значительное отложение зубного камня. Явления гингивита.
Проведенная кожно-аллергическая реакция с актинолизатом, реакция слабо положительна.
Поставьте предварительный диагноз. Дайте патогенетическое обоснование симптомов. Какие дополнительные обследования следует провести.
Задача №6.
Больной Б., возраст 42 года.
Жалобы на наличие припухлости в щечной области справа, несильную боль в области припухлости.
Анамнез: около 4-х месяцев назад появилась боль при накусывании в 16 зубе. 16 зуб ранее лечен, подобные обострения после лечения 16 зубе возникали неоднократно. В районной поликлинике 16 зуб был удален. Вскоре после удаления больной обратил внимание на наличие в толще щеки плотного слабо болезненного образования, которое медленно увеличивалось. В последнее время образование значительно увеличилось в размерах, появилась самостоятельная боль. При осмотре в толще правой щеки определяется плотный слабо болезненный лимфатический узел, значительно увеличенный, умеренно подвижный. Кожа лица в цвете не изменена. Открывание рта свободное. Другие лимфатические узлы не увеличены.
В полости рта в области удаленного 16 зуба воспалительные явления отсутствуют, лунка 16 зуба эпителизировалась. Слизистая оболочка полости рта обычной окраски. При пальпации от альвеолярного отростка верхней челюсти обнаружен тяж в области удаленного 16 зуба к увеличенному лимфатическому узлу.
Поставьте предварительный диагноз. Проведите дифференциальный диагноз. Какие методы исследования надо провести для подтверждения диагноза.
Задача № 7.
Больной поступил с жалобами на припухлость в нижнем отделе щечной области справа, наличие свищей с гнойным отделяемым. Из анамнеза известно, что два месяца назад после простуды появилась боль в области нижней челюсти справа, припухлость в этой же области. Наряду с этим из общих жалоб отмечались ознобы, общая слабость, недомогание.
Получал консервативное лечение, противовоспалительную терапию. Острые воспалительные явления стихли, однако припухлость сохранилась. Постепенно стали формироваться свищи с гнойным отделяемым.
При осмотре в нижнем отделе щечной и поднижнечелюстной области справа имеется несколько свищей со скудным гнойным отделяемым. Кожные покровы в этих областях покрасневшие. При пальпации определяется небольшое уплотнение этих областей. Тело нижней челюсти справа утолщено. Пальпация слабо болезненна. Открывание рта несколько ограничено. Полость рта не санирована. По переходной складке в области альвеолярного отростка нижней челюсти справа определяется некоторая инфильтрация, слабая болезненность.
На основании полученных данных поставьте предварительный диагноз. Какие дополнительные методы обследования надо провести для уточнения диагноза. Какие результаты возможно при этом получить. Поставьте клинический (заключительный) диагноз. Наметьте план лечения.
Задача № 8.
Больной поступил с диагнозом – «абсцедирующий лимфаденит поднижнечелюстной области слева». Проведанное клинико-лабораторное обследование позволило поставить диагноз "Актиномикоз поднижнечелюстной области слева, подкожномежмышечная форма».
Явления острого воспалительного процесса после проводимого комплекса мероприятий начали стихать, однако после 7 инъекций актинолизата боли в области инфильтрата усилились. Инфильтрат увеличился, в центре его появился очаг флюктуации. Какова тактика врача в данной ситуации? Наметьте план лечения больного. Сделайте назначения.
Задача №9.
Больной поступил с диагнозом "флегмона околоушно-жевательной области слева. Находился на стационарном лечении, где ему было проведено хирургическое вмешательство и комплекс медикаментозной терапии. После стихания острых явлений выписан на амбулаторное лечение.
С момента оперативного вмешательства прошло 18 дней, однако при осмотре обращает на себя внимание вялость репаративного процесса.
Грануляции в операционной ране бледные, вялые. В некоторых участках отсутствуют тенденции к эпитализации раны.
Обращает на себя внимание застойно-синюшная окраска кожных покровов в области воспалительного процесса, формирующиеся свищи.
Поставьте предварительный диагноз.
Дайте патогенетическое обоснование симптомов. Какие дополнительные методы исследования необходимо провести? Какие данные Вы получите, если у больного актиномикоз? Наметьте план лечения больного.
Задача №10.
Больной находился на лечении по поводу актиномикоза тканей поднижнечелюстной области справа.
После проведенного хирургического вмешательства и курса актинолизата в количестве 25 инъекций, неделю назад воспалительные явления стихли, операционная рана эпителизировалась. В области операции пальпируется плотный послеоперационный рубец, безболезненный.
Кожные покровы обычной окраски. Какова тактика врача? Сделайте назначения. Дайте соответствующие рекомендации больному.
Глава № 13. Заболевания и повреждения слюнных желез.
Задача №1.
Больная Л., 18 лет, воспитатель детского сада, жалуется на припухлость околоушно-жевательной области справа и слева, некоторую сухость в полости рта. Считает себя больной около 3-х дней. Сначала повысилась температура тела до 39°, затем появилась припухлость правой околоушно-жевательной области, а через 3 дня появилась припухлость левой околоушно-жевательной области.
При внешнем осмотре определяется припухлость правой и левой околоушно-жевательной области. Кожа над припухлостью в цвете не изменена, но напряжена. При пальпации припухлость плотно-эластичной консистенции, болезненна. Особенно сильная болезненность возникает при надавливании впереди козелка уха. Слизистая оболочка полости рта отечна, бледно-розового цвета. Секрет из околоушных протоков не выделяется.
Поставьте предварительный диагноз.
Задача №2.
Больная С., 62 лет жалуется на сухость полости рта и припухлость околоушно-жевательной области справа и слева. Больной себя считает последние 10 лет. Из сопутствующих заболеваний отмечает полиартрит, аппендицит, гастрит.
Впервые сухость полости рта и припухлость в области околоушных желез заметила около 10 лет назад после смерти мужа. Периодически припухлость уменьшалась в размере или увеличивалась. Сухость полости рта усилилась.
При внешнем осмотре определяются увеличенные плотные бугристые при пальпации безболезненные околоушные железы. Кожа над ними в цвете не изменена, в складку собирается. В углах рта определяются заеды. Слизистая оболочка полости рта сухая. Свободной слюны в полости рта нет. Из околоушных протоков при массировании железы удается получить по 1 капле прозрачной вязкой слюны.
Поставьте предварительный диагноз, проведите его обоснование. Напишите план обследования больной.
Задача №3.
Больная В., 23 лет поступила с жалобами на болезненную припухлость околоушно-жевательной области справа. Повышение температуры тела до 38,1 .
Ранее подобные явления были около 3 лет назад. Лечилась в районной поликлинике по месту жительства, антибиотиками.
При внешнем осмотре определяется значительная припухлость околоушно-жевательной области справа. Кожа над припухлостью гиперемирована, в складку не собирается. При пальпации определяется плотная, болезненная припухлость, в центре которой имеется очаг глубокой флюктуации.
Открывание рта затруднено (до 2см между резцами).
Из околоушного протока справа слюна не выделяется. Поставьте предварительный диагноз. Проведите его обоснование. Составьте план лечения.
Задача №4.
Больной И., 50 лет, обратился с жалобами на припухлость околоушно-жевательной области справа и слева. Считает себя больным около 3-х лет.
Припухлости появились и постепенно увеличились. Болевых ощущений не отмечает. При внешнем осмотре припухлости занимают область расположения околоушных желез, при пальпации мягкие, безболезненные.
Из околоушных протоков выделяется незначительное количество прозрачного секрета. Доставьте предварительный диагноз. Составьте план обследования и лечения больного.
Задача №5.
Больной И., 45 лет, обратился с жалобами на периодически возникающую припухлость щечной области справа, иногда связанную с приемом пищи.
При внешнем осмотре определяется ограниченная припухлость щечной области справа. Кожа над припухлостью в цвете не изменена. При бимануальной пальпации определяется плотный болезненный тяж в верхнем отделе щечной области. Из околоушного протока справа при массировании железы удается получить 1 каплю мутноватого вязкого секрета.
Поставьте предварительный диагноз. Составьте план обследования и лечения больного.
Задача №6.
Больной К. 52 лет. Жалобы на припухлость в поднижнечелюстной области слева, наличие неприятного, сладковатого отделяемого в полости рта.
Несколько лет тому назад после охлаждения купался в холодной реке, появилась припухлость в поднижнечелюстной области слева, повысилась температура тела до 37,7°, отмечал болезненное глотание. Лечился теплыми полосканиями, компрессами, УВЧ на поднижнечелюстной области.
Через неделю состояние улучшилось, температура снизилась, улучшилось самочувствие, но припухлость в поднижнечелюстной области полностью не рассосалась. В последующие годы стал иногда отмечать увеличение припухлости в поднижнечелюстной области, не связанное с охлаждением. Иногда припухлость увеличивалась без видимых причин иногда во время еды. В районной поликлинике диагностировали лимфаденит, тонзиллит. Проводилась физиотерапия. Последние два года припухлость в поднижнечелюстной области не увеличивается, но и полностью не рассасывается, стал отмечать во рту неприятный привкус, сплевывает гной.
Анамнез жизни. В детстве корь, коклюш, свинка. Взрослым болел редко: грипп, ангина, последние годы повышается АД, оперирован по поводу паховой грыжи.
Местные изменения. В поднижнечелюстной области слева определяется едва заметная припухлость, кожа над ней в цвете не изменена. При пальпации отмечается плотное, ограниченное, слегка болезненное, округлой формы образование, не спаянное с окружающими тканями, размером 4x4см, располагающееся в средне-заднем отделе поднижнечелюстной области. Впереди от него пальпируются увеличенные, подвижные лимфатические узлы. Открывание рта свободное. Слизистая оболочка полости рта без воспалительных изменений, за исключением участка щеки и ретромолярной области слева, где имеются белесоватые участки размером 1,5x2 см с неправильными границами гиперкератоза слизистой.
При бимануальной пальпации четко определяется верхний полюс образования, отмеченного в поднижнечелюстной области. Кроме того, в заднем отделе подъязычной области слева отмечается ограниченное плотное образование размером 0,8x0,8см при пальпации которого появляется колющая боль. Пальпация подъязычной области на остальном протяжении безболезненна. Из устья поднижнечелюстного протока слева выделяется секрет с примесью гноя. Постав те предварительный диагноз. Проведите дополнительное обследование. Дайте патоморфологическое объяснение клиническим симптомом. Наметьте план лечения.
Задача №7.
Больная С. 33 лет. Жалобы на боль и припухлость в околоушной области слева, больна около года. Первые признаки болезни связывает с едой винограда, когда во время еды стала отмечать увеличивающуюся припухлость околоушной области справа. Припухлость была мягкой, безболезненной и держалась около 40-50 мин. Затем аналогичные явления повторились через 1,5 месяца и стали часто сопровождать прием пищи, при этом иногда появляется острая колющая боль. Последнюю неделю состояние ухудшилось, температура тела повысилась до 37,5°, припухлость околоушной области стала нарастать, отмечает постоянную боль.
Анамнез жизни. Болеет редко простудными заболеваниями, аллергия к некоторым пищевым продуктам.
Местные изменения. Определяется разлитая припухлость околоушной, частично позадичелюстной и щечной областей справа. Кожа в цвете не изменена, при пальпации припухлость плотная, болезненная, кожные покровы в складку собираются с трудом. Поднижнечелюстные лимфатические узлы увеличены, слабо болезненны. Открывание рта слегка болезненно. Слизистая оболочка полости рта хорошо увлажнена, бледно-розового цвета. Дистальные бугры 38 зуба покрыты нависающей покрасневшей слизистой оболочкой. Из устья выводного протока околоушной железы справа выделяется небольшое количество секрета с примесью гноя. Ближе к устью протока пальпируется уплотнение размером 0,3x0,4см.
1. Дайте патоморфологическое объяснение симптомам заболевания.
2. Поставьте предварительный диагноз.
3. Какое обследование необходимо провести для подтверждения диагноза.
4. Какое показано лечение?
Задача №8.
Больной Б., 25 лет обратился в поликлинику 08.01.89г. с жалобами на припухлость в поднижнечелюстной области справа, которая появляется во время еды и через 30-50 минут исчезает.
Из анамнеза выяснено, что примерно 5-6 лет тому назад в поднижнечелюстной области справа появилась болезненная припухлость, открывание рта было затруднено, ограничено, глотание болезненно, температура тела - 37,8°. Проводилось оперативное лечение: разрез в области не полностью прорезавшегося 38 зуба, физиотерапия. Воспалительные явления ликвидировались. Четыре месяца тому назад стал отмечать припухлость в поднижнечелюстной области справа, которая появлялась во время еды и через 40-50 мин. исчезала. Отмечал незначительную болезненность, температура тела не повышалась.
Анамнез жизни. В детстве болел корью, воспалением легких. В 2000году перелом левой ключицы, ОРЗ.
При внешнем осмотре патологических изменений не отмечается. Поднижнечелюстные лимфатические узлы пальпируются с обеих сторон, подвижные, безболезненные.
При осмотре полости рта: открывание рта свободное, слизистая оболочка полости рта бледно-розовой окраски, достаточно увлажнена. Зубы интактные, за исключением 36,46 зубов - пломбированы.
В области дистальных бугров 38 зуба нависающий капюшон слизистой оболочки. При пальпации в области преддверья рта изменений не выявлено. Ив устья протока поднижнечелюстных желез выделяется прозрачный секрет. При бимануальной пальпации определяется увеличенная мягкая правая поднижнечелюстная железа, в верхнем полюсе которой определяется ограниченное уплотнение размером 1,0x0,7см. При пальпации этого участка отмечается колющая боль.
На рентгенограмме тела нижней челюсти справа соответственно 38 зуба, ближе к краю челюсти определяется ограниченная тень округлой формы,
размером 0,8x0,8 см.
1. Дайте патоморфологическое объяснение клиническим симптомам.
2. Поставьте предварительный диагноз.
3. Определите тактику дальнейшего обследования больного, какое дополнительное рентгенологическое обследование необходимо провести?
4. Какие данные дополнительных методов обследования позволят подтвердить диагноз и определить стадию процесса.
Задача №9.
Больной С. 45 лет обратился в поликлинику 30.07.99г. с жалобами на боль и припухлость в поднижнечелюстной области слева, болезненное глотание, повышение температуры тела до 38°, общее недомогание.
Считает себя больным в течение недели, когда после того, как выпил холодного кваса, появилась припухлость в поднижнечелюстной области слева. На третий день повысилась температура тела 37,7°, появилась болезненность в области припухлости и боль при глотании.
Лечился компрессами, теплыми содовыми полосканиями. Улучшений не отмечалось. Обратился к терапевту. Была диагностирована ангина, лимфаденит, назначен олитетрин, выдан больничный лист, направлен к отоларингологу. Отоларинголог диагноз ангины не подтвердил, рекомендовал консультацию стоматолога.
Было выяснено, что несколько лет тому назад по поводу лимфаденита поднижнечелюстной области слева
проводилась физиотерапия.
Анамнез жизни. Детских заболеваний не помнит, взрослым болел ангиной, гриппом, был оперирован по поводу аппендицита и почечнокаменной болезни.
Местные изменения. При осмотре определяется разлитая припухлость в поднижнечелюстной области слева, кожа в цвете не изменена, при глубокой пальпации определяется болезненность, лимфатические узлы из-за припухлости не пальпируются.
Открывание рта в пределах 2,5см. Со стороны преддверья рта патологических изменений не выявлено.
Слизистая оболочка подъязычной области не изменена, за исключением участка в области челюстно-язычного желобка слева, где определяется выбухание и покраснение слизистой оболочки на этом участке, пальпация болезненна.
36 зуб под пломбой, 38 зуб разрушен, перкуссия безболезненна.
Из устья выводного протока поднижнечелюстной железы отделяемого нет.
1. Поставке предварительный диагноз.
2. Дайте патоморфологическое объяснение клиническим симптомам.
3. Какое дополнительное обследование необходимо провести для уточнения диагноза, и какие данные позволят это сделать?
4. Составьте план лечения.
Задача №10.
Больной В., 49 лет обратился с жалобами покалывающего характера боль в правой подъязычной области, которая появилась несколько лет назад. Боль возникает во время еды и через 30-40 минут проходит.
1. Для какого заболевания характерны жалобы и анамнез?
2. Дайте патоморфологическое и патофизиологическое объяснение симптомов.
Задача №11.
Больной 33 лет жалуется на припухлость и боль в поднижнечелюстной области слева появляющуюся на протяжении последних 5 лет периодически 1-2 раза в год. После компресса припухлость проходила через 2-3 дня.
На основании данных обследования был поставлен диагноз обострение хронического лимфаденита, но причина заболевания не установлена. Дифференциальная диагностика проведена не была.
С каким заболеванием необходимо дифференцировать, и какие данные позволят уточнить поставленный диагноз?
Задача №12.
Больной С. 34 лет жалуется на боль и припухлость в околоушной области слева. При осмотре отмечается разлитая припухлость в околоушной области слева, кожа в цвете не изменена. При пальпации околоушная железа уплотнена, болезненна. Открывание рта свободное. Из устья выводного протока околоушной железы выделяется секрет с примесью гноя, по ходу протока пальпируется ограниченное уплотнение. Поставлен диагноз острый калькулезный паротит. Какие анамнестические данные, следует выяснить и какое обследование провести для подтверждения диагноза?
Задача №13.
Больной Д. 55 лет обратился в поликлинику 30.09.07г. с жалобами на сухость во рту, необходимо все время запивать водой, припухлость в околоушно-жевательной области слева, повышение температуры тела до 37°, общее недомогание.
Считает себя больным в течение недели, когда после того, переохладился, появилась припухлость в околоушно-жевательной области слева. На третий день повысилась температура тела 37,1°, появилась болезненность в области припухлости.
Лечился компрессами, теплыми содовыми полосканиями. Улучшений не отмечалось. Обратился к терапевту. Терапевт выявил, что имеются характерные системные проявления с вовлечением в процесс суставов, мышц, сосудов, легких, желудка, ретикулоэндотелиальной системы, печени, почек, нервной системы изменения и рекомендовал лабораторные исследования и консультацию офтальмолога. Лабораторные исследования показали, что отмечается высокая частота признаков воспалительной и особенно иммунологической активности, увеличение СОЭ, гипергаммаглобулянемия, ревматоидный и антинуклеарный фактор.
При офтальмологическом обследовании выявлен сухой кератоконъюнктивит с II—III степенью снижения секреции и II—III степенью дистрофии эпителия роговицы.
Анамнез жизни. Детских заболеваний не помнит, взрослым болел ангиной, неоднократно был паротит, был оперирован по поводу аппендицита и почечнокаменной болезни. Состоит на учете у офтальмолога.
Местные изменения. Открывание рта в пределах 3,5см. Со стороны преддверья рта патологических изменений не выявлено.
Слизистая оболочка была ранима, присоединилась вторичная инфекция (грибковая). Определялась частичная вторичная адентия в результате множественного прогрессирующего кариеса (пришеечного, циркулярного, режущих краев). При массировании железы слюна из протоков околоушных желез и поднижнечелюстных желез не выделялась, количество малых слюнных желез вовсе отсутствовали.
На сиалограмме паренхима, не выявлялась, в области ее определялось большое количество крупных полостей с нечеткими контурами, протоки желез на большинстве сиалограмм не видны, околоушный проток имел неровные и нечеткие контуры.
1. Поставке предварительный диагноз.
2. Дайте патоморфологическое объяснение клиническим симптомам.
3. Какое дополнительное обследование необходимо провести для уточнения диагноза, и какие данные позволят это сделать?
4. Составьте план лечения.
Задача №14.
Больная М. (№ истории болезни 7623/56), 40-летняя домохозяйка, страдала часто ангиной, которая повторялась приблизительно ежегодно. Дважды нормальные роды. В последнее время неправильная менструация. Год тому назад впервые симметричные болезненные отеки околоушной области, повышенная температура и резкая сухость во рту. Одновременно суставные боли. Заболевание повторилось через 10 месяцев с теми же признаками, но только с отечностью левой околоушной области. После сберегательного курса лечения отек несколько уменьшился, болезненность прекратилась. Больная была направлена в клинику, где лабораторным путем были констатированы нормальная картина крови, ускоренная РОЭ (18/65) и клинически не болезненная припухлость левой околоушно-жевательной области. Объективно: ксеростомия с положительной пробой Schirmer. На сиалограммах околоушных желез была обнаружена картина довольно поздней стадии развития восходящего воспаления с искажением рисунка протоков — более выраженным на снимке с правой стороны — с проникновением контрастного вещества в щели и с неправильными полостями, сливающимися в разнокалиберные системы. Пробная эксцизия из левой околоушной железы обнаружила сильную атрофию паренхимы железы, пропитанной хроническим воспалительным инфильтратом с несколькими мелкими эпителоидными узелками. Ввиду чрезвычайной массивности инфильтрата оказалось невозможным с уверенности установить наличие полиартериита. После витаминотерапии (С+В комплекс) и пенициллинотерапии отечность рассосалась; было предпринято лечение йодантоксом.
В общем, до 1997г. больная лечилась в стационаре семь раз и находилась под постоянным амбулаторным наблюдением. В 1998г. она прошла курс лечения синтостигмином, в 1999г. у нее была произведена имплантация телячьего гипофиза под кожу живота. В результате этого мероприятия больная почувствовала значительное облегчение; увеличилось количество выделяемой слюны с 0,2мл до 3 мл, прекратилась эрозия слизистой носа.
В 2000г. было предпринято лечение преднизоном, в 2001г. была наложена лигатура левого стенонова протока, а в 2002г. — правого, так как после наложения лигатуры левого стенонова протока прекратились повторные атаки левостороннего гнойного паротита, но появились в правой околоушной железе; однако общие признаки все же усиливались. Биопсия слизистой желудка обнаружила хронический атрофический гастрит.
Главным и жалобами больной в августе 2003г., т. е. во время ее последней госпитализации в нашем отделении больницы, были ксеростомия и артралгия. СОЭ была стойко повышенной — около 35 (1 час), 65 (2 часа); в картине крови умеренный лейкоцитоз; повышенные показатели содержания гаммаглобулина 23,1%, альфа1 10%, альфа2 12,3%, бета 1, 2 12,2%.
Затем больная была принята 26/1X 2004г. в клинику внутренних болезней вследствие потери 4кг веса, усиления суставных болей и повышения температуры до 38—39° С. Общее состояние больной постепенно ухудшалось, появились признаки закупорки желчных путей, расстройство кровообращения, дыхательные жалобы, полиневрит, перикардит и медиастинит.
Больная умерла 14.05.06 г.
1. Поставке предварительный диагноз.
2. Дайте патоморфологическое объяснение клиническим симптомам.
Задача №14.
Больной А., 37-летний мастер на печном заводе (история болезни №18588) в течение 5 суток жаловался на опухание в левой околоушно-жевательной области, которое постепенно увеличивалось, было плотным, кожа над ним была теплее окружающей, а в ограниченном месте на коже, приблизительно в 5см перед козелком, было темно-синее пятно. Болезненность на ощупь незначительна, открывание рта ограничено. Сосочек левого стенонова протока гиперемирован, отечный, при надавливании из него вытекала капля мутной гнойной жидкости. Сиалограмма обнаружила наполнение всей левой околоушной железы и две неправильные полости, одна из которых на снимке в переднезадней проекции располагалась кнаружи вверху, вторая же приблизительно в центре железы.
При помощи прокола был получен гной, содержавший многочисленные друзы актиномицетов. Поставке предварительный диагноз.
Задача №15.
Больной Д. 30 лет обратился в поликлинику 30.09.07г. с жалобами на припухлость в околоушно-жевательной области слева, и увеличение слезных желез слева, повышение температуры тела до 37°, общее недомогание.
Считает себя больным в течение недели, когда перенес гонорею, появилась припухлость в околоушно-жевательной области слева.
Лечился компрессами, теплыми содовыми полосканиями. Улучшений не отмечалось. Обратился к терапевту. Терапевт внутренней патологии не выявил.
Лабораторные показатели не выявили активности процесса (СОЭ 10,3±5мм в час, у-глобулины 22,5±2,0 %, ревматоидный и антинуклеарный факторы отрицательные у всех больных.
Терапевт дополнительно направил больного на консультацию к офтальмологу.
Офтальмолог зафиксировал значительную гипертрофию слезных желез без снижения их секреции
Анамнез жизни. Детских заболеваний не помнит, взрослым болел ангиной, был оперирован по поводу аппендицита и почечнокаменной болезни. Местные изменения. Открывание рта в пределах 3,5см. Со стороны преддверья рта патологических изменений не выявлено.
Слизистая оболочка полости рта была бледно-розового цвета, несмотря на снижение секреции слюны, он мог употреблять острую и горячую пищу, поражение зубов кариесом 16,36 зубы, эмаль блестящая.
При массировании железы из протока выделялось достаточное количество прозрачной слюны, по данным сиалометрии — 3,2 мл (при норме 2,5—6,9 мл).
На сиалограммах отмечено изменение: значительное сужение протоков железы на фоне ее увеличения.
Исследование биоптатов малых слюнных желез показало, что концевые отделы были сохранны, но оттеснены массивным диффузным лимфоидным инфильтратом к периферии дольки, эпителий протоков без признаков пролиферации, базальные мембраны не нарушены; диффузная инфильтрация, нередко замещающая половину дольки, одинаково интенсивна во всех дольках железы.
При окрашивании муцикармином концевые отделы, оттесненные к периферии дольки инфильтратом, содержали слизь, встречались небольшие участки «заболачивания» стромы слизью, появляющиеся в результате разрыва базальной мембраны переполненных слизью ацинусов, вследствие нарушения оттока секрета из-за сдавления отдельных внутридольковых протоков инфильтратом
1. Поставке предварительный диагноз.
2. Дайте патоморфологическое объяснение клиническим симптомам.
3. Составьте план лечения.
Глава № 14. Осложнения воспалительных заболеваний челюстно-лицевой области.
Задача №1.
Больной М., 47 лет поступил в челюстно-лицевое отделение на 3 сутки после начала заболевания с жалобами на общую слабость, повышение температуры тела, невозможность принимать пищу. Заболевание началось с болей при накусывании в 37 зубе. В поликлинике по месту жительства 37 зуб был удален. На следующий день температура тела повысилась до 39°, появились боли при глотании, озноб. При поступлении состояние больного тяжелое. Температура тела 39,8°, АД-100/60 мм.рт.ст. Кожные покровы чистые, бледные, суховатые. Пульс 120 уд/мин, слабого наполнения и напряжения, тоны сердца приглушены. Живот мягкий, безболезненный. Местно имеется припухлость тканей поднижнечелюстной области справа, при пальпации которой определяется болезненное уплотнение. Открывание рта 0,5см. Гнилостный запах из полости рта. Лунка 37 зуба выполнена сгустком грязно-серого цвета. Слизистая оболочка крыловидно-челюстной складки и боковой стенки глотки покрасневшая, выбухает в полость ротоглотки. При запрокидывании головы появляются резкие боли за грудиной покашливание.
Анализ крови. Нв 120 г/л, эр. – 4,4х1012/л, лейкоциты -17,7х109 /л, п 21%, л-7%, токсическая зернистость нейтрофилов, СОЭ-57 мм/час.
Анализ мочи. Реакция кислая, плотность 1021, белок 0,33 г/л, лейкоциты ед. в поле зрения. Сахар крови 11,93 ммоль/л.
Поставьте диагноз, проведите его обоснование. Составьте план обследования и лечения больного.
Задача №2.
Больной М., 18 лет доставлен в клинику в бессознательном состоянии. Из сопроводительных документов известно, что два дня назад в поликлинике по месту жительства больному произведено вскрытие фурункула на верхней губе, назначено противовоспалительное медикаментозное лечение. Однако после вскрытия фурункула состояние больного резко ухудшилось.
Общий статус. Общее состояние крайне тяжелое, сознание спутанное. Кожа и видимые слизистые бледные. Температура тела 39,8°, озноб. Пульс 140 уд/мин плохого наполнения и напряжения. Тоны сердца аритмичны, глухие. Определяется ригидность мышц затылка.
Местный статус. На верхней губе имеется припухлость до 1,0см в диаметре, по нижнему полюсу которого резаная рана 0,5см, из которой выделяется гнойно-сукровичное отделяемое. Кожа над ней покрасневшая, напряжена. От припухлости к углу глаза слегка покрасневшая. Кожа собирается в складку. Наблюдается сильный птоз, экзофтальм.
Поставьте диагноз. Дайте патоморфологическое объяснение симптомов. Составьте план обследования и лечения больного.
Задача №3.
У больного 52 лет, поступившего в стационар имеется одонтогенная флегмона крыловидно челюстного пространства справа. После вскрытия флегмоны состояние больного ухудшилось, появилось затруднение дыхания, загрудинные боли, покашливание. Температура тела колеблется от 37,5 до 40,2°, обильное потоотделение. Повязка слегка промокла гнойным отделяемым. Объясните причину осложненного течения заболевания. Выберите методы дополнительного обследования для уточнения диагноза.
Задача №4.
Больной М. , 18 лет, обратился к врачу-стоматологу по поводу фурункула крыла носа справа, который он выдавил день назад.
Какие осложнения возможны?
Наметьте меры лечения и профилактики осложнений.
Задача №5.
Больной К., 27 лет находится на стационарном лечении в стоматологическом стационаре в течение двух недель с диагнозом одонтогенная флегмона дна полости рта. При поступлении произведено вскрытие флегмоны. Однако состояние больного не улучшилось и, из-за распространения воспалительного процесса на переднюю поверхность шеи, произведена повторная операция. Получал противовоспалительную медикаментозную терапию.
Общий статус. Общее состояние больного тяжелое. Кожа и видимые слизистые бледные, землистого оттенка. На коже тела имеется масса гнойничков. Положение в постели пассивное. При пальпации определяется резкая болезненность в области левой бедренной кости. Температура тела 40,2°С. Пульс 120 уд/мин слабого наполнения и напряжения. Тоны сердца приглушены.
Местный статус. В поднижнечелюстных и подподбородочной областях имеется воротникообразный разрез. Рана чистая, гранулирует.
Анализ крови. Нв-90 г/л, эр - 3x1012/л, лей.-10,7х109 /л, э-1%, п - 25%, с-55%, лим-11%, мон-6%, СОЭ-52 мм/ч.
Поставьте диагноз. Проведите его обоснование.
Задача №6.
Больной М., 39 лет в челюстно-лицевом стационаре была вскрыта флегмона окологлоточного пространства, после чего состояние больного улучшилось, но через три дня вновь поднялась температура тела до 39,3°, нарастала мучительная одышка, стало больно глотать. Появился болезненный кашель. В лежачем положении одышка и кашель увеличивались. Поставьте предположительный диагноз. Наличие, каких симптомов надо выявить для уточнения диагноза?
Задача №7.
Больной К., 66 лет, по поводу разлитого воспалительного инфильтрата правой поднижнечелюстной области в течении 10 дней проводили консервативную терапию, был удален причинный 36 зуб. Улучшение состояния не наступало и больную госпитализировали. Установили диагноз флегмоны правой поднижнечелюстной области. Флегмона была вскрыта, рана дренирована. Проводилась антибиотикотерапия и ежедневные перевязки. Но, несмотря на лечение у больной нарастала общая слабость, головная боль, ночами липкий пот, ознобы. Температура тела пять дней держалась в пределах 40°, а затем стала субфебрильной, но при этом слабость увеличилась, кожа стала сухой. Из раны стал выделяться жидкий гной, наблюдалось распространение воспалительного процесса на правую подъязычную и подподбородочную области. Поставьте диагноз. Какое дополнительное обследование необходимо провести для уточнения диагноза?
Задача №8.
Больного А., лечили в стационаре по поводу флегмоны левой подвисочной и крылонебной ямок. На третий день после вскрытия флегмоны наступило резкое ухудшение состояния больного. Был установлен диагноз тромбофлебита глубоких вен лица. На основании какой симптоматики, возможно, поставить такой диагноз?
Задача №9.
Больная 0., 18 лет, болея ОРЗ, выдавила гнойничок в области правой носогубной борозды. На следующий день внезапно поднялась температура тела до 38,8°, стали мучить ознобы, нарастала общая слабость. Появилась разлитая плотная болезненная припухлость правой половины лица, особенно болезненная вдоль носа, где отмечалась яркая краснота. Ваш предположительный диагноз?
Следует ли госпитализировать больную? В какую клинику?
Задача №10.
У больного Г., 57 лет, по поводу фурункула верхней губы в стадии инфильтрата произвели в поликлинике оперативное вскрытие фурункула. На следующий день наступило резкое ухудшение состояния больного. Температура тела поднялась до 40°, появились ознобы, сильная общая слабость, спутанность сознания.
При осмотре выявлены птоз, хемоз, экзофтальм правого глаза, ригидность мышц затылка. Поставьте диагноз. Какое дополнительное обследование необходимо провести для уточнения диагноза?
Глава №15. Травматология челюстно-лицевой области.
Задача №1.
Больной У.,25 лет, обратился в клинику с жалобами на боли в области щеки слева. Из анамнеза выяснено, что получил удар кулаком, сознание не терял, тошноту, рвоту не отмечал.
Анамнез жизни. Детских заболеваний не помнит, взрослым болел ангиной, гриппом, был оперирован по поводу аппендицита и почечнокаменной болезни.
Общий статус. Общее состояние больного удовлетворительное. Кожа и видимые слизистые без изменений. Температура тела 36,7°С. Пульс 78 уд/мин. Тоны сердца ритмичные.
Местный статус. При осмотре определяется отек щечной области слева. Кожа в цвете не изменена, собирается в складку. Пальпация мягких тканей слегка болезненна. На рентгенограмме патологии не выявлено.
Анализ крови. Нв-110 г/л, эр - 3x1012/л, лей.-4,6х109 /л, СОЭ-12 мм/ч.
Поставьте диагноз. Проведите его обоснование.
Задача №2.
Больной Р.,14 лет, обратился в клинику с жалобами на боли в области подбородка. Из анамнеза выяснено, что упал с велосипеда, сознание не терял, тошноту, рвоту не отмечал.
Анамнез жизни. Был оперирован по поводу аппендицита.
Общий статус. Общее состояние больного удовлетворительное. Кожа и видимые слизистые без изменений. Температура тела 36,7°С. Пульс 77 уд/мин. Тоны сердца ритмичные.
Местный статус. При осмотре определяется отек подбородочной области. Отмечается мокнущая поверхность кожи и скудное выделение геморрагической жидкости. Пальпация мягких тканей слегка болезненна. На рентгенограмме патологии не выявлено.
Анализ крови. Нв-120 г/л, эр - 3x1012/л, лей.- 4,6х109 /л, СОЭ-12 мм/ч.
Поставьте диагноз. Проведите его обоснование.
Задача №3.
Больной З.,24 года, обратился в клинику с жалобами на боли в области 11 зуба, атипичное расположение, боли при накусывании. Из анамнеза выяснено, что упал с велосипеда, сознание не терял, тошноту, рвоту не отмечал.
Анамнез жизни. Перенес в детстве гепатит.
Общий статус. Общее состояние больного удовлетворительное. Кожа и видимые слизистые без изменений. Температура тела 36,9°С. Пульс 87 уд/мин. Тоны сердца ритмичные.
Местный статус. При осмотре определяется отек верхней губы. Кожа в цвете не изменена, собирается в складку. Пальпация мягких тканей безболезненна. Рот открывает свободно, слизистая полости рта без изменений. 11 зуб смещен в небную сторону, интактен, перкуссия резко болезненна. ЭОД показало снижение электровозбудимости. На рентгенограмме видна расширенная периодонтальная щель со всех сторон.
Анализ крови. Нв-100 г/л, эр – 3,2x1012/л, лей.- 4,5х109 /л, СОЭ-13 мм/ч.
Поставьте диагноз. Проведите его обоснование.
Задача №4.
Больная Л., 54 года, обратилась в приемный покой на невозможность закрыть рот. Внешний вид больной испуганный, глаза широко открыты.
Из анамнеза выяснено, что хотела разгрызть орех.
Анамнез жизни. Болеет ревматизмом, состоит на учете у невропатолога.
Общий статус. Общее состояние больного удовлетворительное. Кожа и видимые слизистые без изменений. Температура тела 36,9°С. Пульс 87 уд/мин. Тоны сердца ритмичные.
Местный статус. При осмотре определяется, что нижняя часть лица удлинена, рот открыт, из него выделяется слюна. При попытке закрыть рот нижняя челюсть совершает пружинистые движения. Впереди козелка видно западение, а под скуловой дугой — округлое выпячивание; в этих местах пальпируются аномально расположенные суставные головки. Жевательные мышцы резко напряжены, растянуты и пальпируются в виде плотных валиков, щеки уплощены. В полости рта при ощупывании определяется смещение кпереди венечных отростков, угол челюсти приближается к сосцевидному отростку, задний край ветви имеет косое направление. На рентгенограмме в боковой проекции видна
суставная головка, расположенная в необычном месте — кпереди от суставного бугорка скуловой дуги; суставная впадина свободная.
Поставьте диагноз. Проведите его обоснование.
Задача №5.
Больной Н., 25 лет. Обратился в клинику с жалобами на припухлость верхней губы. Из анамнеза выяснено, что во время игры в футбол получил удар рукой. Сознание не терял, тошноту, рвоту не отмечал.
Общее состояние ближе к удовлетворительному, сознание ясное, положение активное.
Местный статус. Лицо асимметрично, за счет отека верхней губы, кожа в цвете не изменена, собирается в складку. Пальпация мягких тканей безболезненна. Рот открывает свободно, слизистая полости рта в области альвеолярного отростка имеет кровоизлияние. При осторожном покачивании обнаруживается движение альвеолярного отростка на протяжении всего зубного ряда вместе с твердым небом и хрящевым отделом носа.
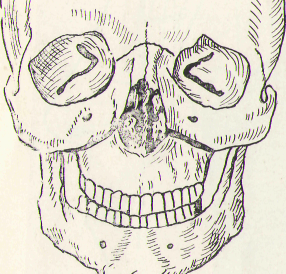 На
рентгенограмме выявлено, что линия
перелома проходит через край грушевидного
отверстия, перегородку носа, над
альвеолярным отростком, под дном
гайморовой пазухи и направляется к
бугру верхней челюсти.
На
рентгенограмме выявлено, что линия
перелома проходит через край грушевидного
отверстия, перегородку носа, над
альвеолярным отростком, под дном
гайморовой пазухи и направляется к
бугру верхней челюсти.
Поставьте диагноз.
Задача №6.
Больной О., 28 лет. Доставлен в приемный покой каретой скорой медицинской помощи. Из анамнеза выяснено, что была автодорожная травма.
Общее состояние средней степени тяжести, за счет перенесенной травмы, сознание терял, отмечал однократную рвоту.
Местный статус. На кожных покровах средней зоны лица, особенно в области век, отмечаются кровоизлияния; резко выраженная отечность тканей. Лицо вытянуто, удлинено вследствие опускания верхней челюсти вниз. Рот полуоткрыт, что связано с затруднением носового дыхания и невозможностью соединить губы. При переломе, вследствие запрокидывания задних отделов тела верхней челюсти, наблюдается открытый прикус со смещением зубного ряда в левую сторону. При этом из наружных носовых ходов и полости рта выделяется кровь.
При пальпаторном исследовании определяется подвижность всей верхней челюсти вместе с твердым небом и носовыми костями.
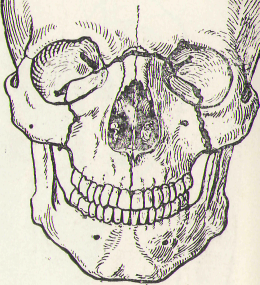 На рентгенограмме:
линия перелома проходит через корень
носа по шву, соединяющему лобные
отростки верхней челюсти и особенно
носовые кости с носовыми отростками
лобной кости, продолжается по внутреннему
краю глазницы до задней границы нижней
глазничной щели, откуда направляется
вперед к нижнеглазничному отверстию и
опускается вниз по линии соединения
скулового отростка верхней челюсти со
скуловой костью и через нижние отделы
крыловидных отростков. Сзади линия
перелома идет отвесно через костную
перегородку носа. Поставьте
диагноз.
На рентгенограмме:
линия перелома проходит через корень
носа по шву, соединяющему лобные
отростки верхней челюсти и особенно
носовые кости с носовыми отростками
лобной кости, продолжается по внутреннему
краю глазницы до задней границы нижней
глазничной щели, откуда направляется
вперед к нижнеглазничному отверстию и
опускается вниз по линии соединения
скулового отростка верхней челюсти со
скуловой костью и через нижние отделы
крыловидных отростков. Сзади линия
перелома идет отвесно через костную
перегородку носа. Поставьте
диагноз.
Задача №7.
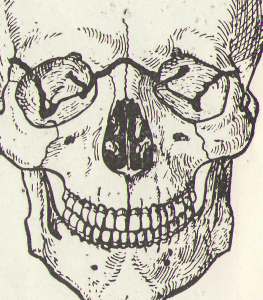
Больной К.,62 года. Доставлен в приемный покой каретой скорой медицинской помощи. Из анамнеза упал с высоты.
Состояние больного тяжелое, за счет перенесенной травмы. Имеется черепно-мозговая травма. Верхняя челюсть, запрокидываться кзади, закрывая вход в гортань, проявляется резким затруднением дыхания. Характерен симптом двоения зрения — диплопия, что объясняется опусканием нижнеглазничного края, в результате чего глазное яблоко, теряет точку опоры.
 На
рентгенограмме линия
перелома идет от нижнеглазничной щели,
она направляется к наружному краю
глазницы через край орбиты на скуловую
дугу. При этом вся верхняя челюсть вместе
с носовыми скуловыми костями, а также
нижнеглазничный край становятся
подвижными.
Поставьте
диагноз.
На
рентгенограмме линия
перелома идет от нижнеглазничной щели,
она направляется к наружному краю
глазницы через край орбиты на скуловую
дугу. При этом вся верхняя челюсть вместе
с носовыми скуловыми костями, а также
нижнеглазничный край становятся
подвижными.
Поставьте
диагноз.
Задача №8.
Больной В., 45 лет, шахтер, обратился в клинику с жалобами на боли в скуловой области справа, усиливающиеся при открывании рта, чувство онемения под глазницей, в области крыла носа и в половине верхней губы справа, двоение в глазах, снижение остроты зрения и слуха, шум в ушах, головокружение. Из анамнеза выяснено, что 2 часа назад упал с лестницы.
Анамнез жизни. Перенес в детстве гепатит.
Общее состояние средней степени тяжести, за счет перенесенной травмы, сознание ясное, положение активное.
Местный статус. При осмотре виден участок западения в подглазничной и скуловой областях справа. Наблюдаться кровотечение из носа. Глазное яблоко и нижние веки справа несколько смещены вниз, определяется кровоизлияние в ткани подглазничной области справа, под конъюнктиву.
В мягких тканях на стороне поражения возможна эмфизема. Рот открывается только на 1-1,5см, боковые движения нижней челюсти затруднены.
Костный фрагмент смещен кнутри. В этом месте видно западение тканей. Пальпаторно определяются западение участка дуги и острые костные выступы.
При пальпации определяется болезненная неровность по нижнему краю глазницы в виде ступеньки справа. При перкуссии верхних премоляров справа положительный симптом треснувшего горшка.
На рентгенограмме, произведенной в аксиальной проекции, определяется затемнение верхнечелюстной пазухи справа вследствие попадания туда крови и нарушения целости скуловой кости по нижнеглазничному краю, наружному краю глазницы, в области скуло-альвеолярного гребня виден перелом скуловой дуги. Поставьте диагноз.
Задача №9.
Больной Р., 23 года, обратился в приемный покой с жалобами на боли в области нижней челюсти, припухлость мягких тканей, нарушение прикуса, кровь изо рта.
Из анамнеза было выяснено, что был избит не известными, сознание не терял, тошноту, рвоту не отмечал.
Анамнез жизни. Перенес в детстве гепатит, гастрит.
Общее состояние средней степени тяжести, за счет болевого синдрома, сознание ясное, положение активное.
Местный статус. Лицо асимметрично, за счет отека поднижнечелюстной области слева. Кожа в цвете не измена, собирается в складку. При пальпации мягких тканей определяется легкая болезненность, по углу нижней челюсти слева определяется ступенька и небольшая подвижность заднего отломка. Рот открывает ограниченно до 1,5см, из-за болезненности, слизистая полости рта в области 38 зуба разорвана, края имбибированы кровью.
На рентгенограмме определяется линия перелома нижней челюсти по углу слева со смещением отломков. 38 зуб в линии перелома.
Анализ крови. Нв-120 г/л, эр – 3,2x1012/л, лей.- 4,9х109 /л, СОЭ-13 мм/ч.
Поставьте диагноз.
Задача №10.
Больной Д., 38 лет (ист. бол. № 15260), переведен в клинику из другой больницы на пятые сутки после производственной травмы. В хирургическом отделении больницы больному была сделана операция трепанации черепа по поводу оскольчатого перелома левой теменной кости. Клинический диагноз при поступлении в нашу клинику: дефект левой теменной кости после трепанации черепа. Ушиб головного мозга. Перелом нижней челюсти в области 47,48 зубов, оскольчатый перелом в области 32,33,34 зубов и перелом в области основания суставного отростка слева. Повреждение челюсти сопровождалось значительным смещением отломков и разрывами слизистой оболочки полости рта. Для временной фиксации отломков наложена подбородочная праща. На двенадцатые сутки после поступления было получено разрешение невропатолога на операцию. Какая операция была проведена?
Глава № 16. Огнестрельные повреждения челюстно-лицевой области. Комбинированные поражения.
Задача №1.
Больной Я., 22 лет, ранен 25/1 1982г. осколком мины в лицо. Обширное разрушение мягких тканей с изъяном кости нижней челюсти на протяжении 8-ми фронтальных зубов. Шок.
На медицинском пункте проведены противошоковые мероприятия: переливание крови, дача сердечных средств, гемостаз легированием сосудов в ране, повязка.
26/1 1982г. доставлен в специализированный госпиталь. Общее состояние больного тяжелое. На всем протяжении подбородочной области рваная, сообщающаяся с полостью рта рана, дефект кости нижней челюсти от 35 до 45 зуба. На правой щеке — рваная рана размером 2 х 1,2см, проникающая в полость рта. Сформулируйте развернутый диагноз, окажите помощь.
Задача №2.
Больной С., 20 лет, 14/1 1988г. при запуске двигателя обратной отдачей заводной ручки получил удар в лицо с переломом верхней и нижней челюстей. В течение 20 минут находился в бессознательном состоянии.
Доставлен в госпиталь в тяжелом состоянии: положение пассивное, сознание затемнено, возбужден. Границы сердца в пределах нормы, тоны чистые, пульс ритмичный, слабого наполнения и напряжения, 50 ударов в минуту, артериальное давление 110/70. В легких сухие хрипы. Со стороны брюшной полости патологических изменений не обнаружено, мочеиспускание свободное. Сухожильные рефлексы повышены.
Локально: лицо вытянутое, переносица сглажена, кровоизлияние в клетчатку век. Мягкие ткани в области правого угла нижней челюсти отечны и резко болезненные при пальпации. На верхней губе рваная рана, которая пересекает всю губу и сообщается с полостью рта. Прикус открытый. При сомкнутых зубах между верхними и нижними резцами остается щель в 1см высотой. Перелом 11,21,22 зубов. При закрывании рта левые верхние и нижние моляры приходят в контакт, в то время как справа контакт между зубами отсутствует. При бимануальном исследовании нижней челюсти — резкая болезненность за 48 зубом. На рентгенограмме обнаружено нарушение непрерывности нижней челюсти в области правого угла. На фасной рентгенограмме черепа отмечается щель шириной в 2мм в месте соединения левой скуловой кости с лобной костью, и такая же щель проходит через нижнемедиальный угол левой глазницы.
Сформулируйте развернутый диагноз, окажите помощь.
Задача №3.
Сержант Т. 30 лет ранен осколками в лицо. Входное отверстие расположено справа в подчелюстной области, выходное — на внутренней поверхности левой щеки в области выходящего отростка нижней челюсти. Двусторонний огнестрельный перелом нижней и верхней челюсти. На 6-й день состояние резко ухудшилось, появился кашель, начала нарастать температура тела. В последующие дни лихорадка стала гектической, пульс участился до 120 в минуту. Лицо отекло. Из полости рта обильное выделение зловонного гноя. В области выходного отверстия имеется участок некроза слизистой оболочки. В легких с обеих сторон появились обильные звучные влажные хрипы, мелко и средне-пузырчатые. Состояние тяжелое. Одышка, цианоз. Анализ крови: Нв 140 г/л, эр. 3,8-1012/л, л. 15-109/л, с. 75%, метамиелоциты 1%, п. 15%, лимф. 7%, мон. 3%. Анализ мочи: плотность 1018, белок 0,132 г/л, в осадке эритроциты выщелоченные 2—3 в поле зрения, единичные цилиндры. В анализе мокроты лейкоциты покрывают все поле зрения, мокрота гнойная. Произведена рентгенография грудной клетки: справа в VIII—IX сегментах, слева — в IV—V сегментах крупноочаговые негомогенныё затемнения.
Сформулируйте развернутый диагноз, окажите помощь.
Задача №4.
Рядовой Н., 23 лет, доставлен на полковой медицинский пункт (ПМП) после ядерного взрыва в тяжелом состоянии с жалобами на резкую общую слабость, головные боли, головокружение, сухость во рту, повторную рвоту. Заторможен, бледен, на коже лица разлитая эритема, пульс 104 в минуту. Показание индивидуального дозиметра 5 Гр.
После оказания первой доврачебной помощи эвакуирован в МедСБ, куда поступил в тяжелом состоянии. Рвота продолжается. Пульс 120 в минуту, артериальное давление 80/55 мм.рт.ст. Анализ крови: число лейкоцитов 98-109/л, из них лимфоцитов 20%. СОЭ - 7 мм/ч. Оказана неотложная квалифицированная терапевтическая помощь, после чего эвакуирован в госпиталь.
В течение 2 недель чувствовал себя удовлетворительно, хотя на 8-е сутки после поражения число лейкоцитов снизилось до 1,8-109/л, процент лимфоцитов к этому времени составлял 11. На 15-й день появилась лихорадка, затем она стала нарастать, началось выпадение волос, на коже груди возникли точечные кровоизлияния. Сознание ясное, но резко угнетено. Артериальное давление 85/60 мм.рт.ст., пульс 100 - 120 в минуту. Началась повторная рвота, исчез аппетит. На 20-й день появились боли и урчание в животе, затем частый водянистый стул. С 15-го дня болезни число лейкоцитов 0,88х109/л, число тромбоцитов — 20х109/л. Сформулируйте развернутый диагноз.
Задача №5.
Больная Д. 44 лет, врач-рентгенолог. Общий стаж работы в условиях облучения — 12 лет. В этот период имело место систематическое превышение предельно допустимых доз в l,5-2 раза, расчетная суммарная доза за весь период работы могла составить 1—1,2 Гр.
Заболела на 7-й год работы, когда появились приступы головных болей, утомляемость и была впервые обнаружена лейкопения (до 2,7-109/л). Отмечались, бессонница ночью из-за сильных головных болей, сонливость днем, повышенная утомляемость, иногда колющие и ноющие боли в области сердца.
Объективно: лабильность пульса при перемене положения тела от 64 до 96 в минуту, колебания артериального давления от 90/60 до 150/90 мм.рт.ст., расширение, границ сердечной тупости, глухость гонов сердца. Электрокардиограмма без патологии. Других изменений внутренних органов и признаков органических изменений со стороны центральной нервной системы не обнаружено.
В анализах крови число лейкоцитов 3—4х109/л, нейтрофилов 40%, тромбоцитов 140х109/л. Умеренное угнетение, костного мозга.
Сформулируйте развернутый диагноз.
Задача №6.
Сержант Ф. 23 лет получил ожоги при попадании артиллерийского снаряда в танк, на пострадавшем горела одежда. Доставлен на ПМП в тяжелом состоянии, резко возбужден. Пульс 88 в минуту, артериальное давление 120/75 мм.рт.ст. При осмотре установлено наличие обширного глубокого ожога. После оказания неотложной врачебной помощи эвакуирован МедСБ.
Поступил в МедСБ в тяжелом состоянии. Ожоги III—IV степени груди, спины, живота, лица, рук. Общая площадь ожогов около 40% поверхности тела, из них не менее 25% приходится на ожоги IIIб—IV степени. Отмечаются осиплость голоса, затрудненное дыхание, цианоз. Пульс 100 в минуту, ритмичный, артериальное давление 105/70 мм.рт.ст.
Повторная рвота. Самостоятельно не мочится. При катеризации мочевого пузыря выделил около 100 мл мочи темно-бурого цвета, в. последующем мочеотделение прекратилось. В анализе крови НЬ 23 г/л, эр. 8х1012/л.
В анализе мочи плотность 1033, цвет темно-бурый, белка 667 г/л, в осадке — детрит разрушенных эритроцитов.
Сформулируйте развернутый диагноз с учетом вида травмы, периода ожоговой болезни и особенностей висцеральной патологии. Определите объем и содержание квалифицированной медицинской помощи.
Задача №7.
В госпиталь поступил больной с жалобами на головную боль, недомогание, повышение температуры тела. Три недели назад при выполнении боевой задачи находился на следе радиоактивного облака после ядерного взрыва.
В связи с повторной рвотой была оказана помощь в ПМП, после чего состояние улучшилось, и он был возвращен в подразделение. При объективном обследовании температура 39,3°. Со стороны органов—без особых изменений. В анализе крови число лейкоцитов 1х109/л, количество тромбоцитов 40х109/л. Поставьте диагноз и назначьте лечение.
Задача №8.
У больного тяжелой лучевой болезнью возникают боли во рту. Открывание рта затруднено, жевание, и глотание резко нарушены, слизистые оболочки полости рта гиперемированы, покрыты вязкой слизью и гноем, имеются множественные изъязвления. Поставьте диагноз и назначьте лечение.
Задача №9.
Раненый доставлен на ПМП с ранением верхней и нижней челюсти осколком снаряда. Состояние тяжелое. Пульс 100 в минуту, ритмичный, артериальное давление 80/50 мм.рт.ст. Каким термином можно охарактеризовать общее состояние больного?
Задача №10.
Больной при ядерном взрыве был завален землей в траншее. Извлечен из-под завала и доставлен на ПМП в тяжелом состоянии. На лице и шеи кожа гиперемирована, видны пузыри, участки струпа. Отмечаются рвота, понос, боли в животе. Пульс 96 в минуту, артериальное давление 90/60 мм.рт.ст. Показания индивидуального дозиметра 110 мкл/кг. Поставьте диагноз и определите объем помощи.
Глава № 17. Заболевания и поражения нервов лица.
Задача №1.
Больная Т., 47 лет, находилась в неврологической клинике с жалобами на постоянные ноющие боли в области нижней челюсти слева. Временами происходило усиление болей, длящихся от 20 до 40 мин. Провоцирующим моментом являлись сквозняки, физическая нагрузка, менструация. Больна с 1997г., когда появились боли в области 5-го зуба нижней челюсти слева. В результате лечения обнаружена большая кариозная полость в области 5-го зуба. Проведена санация полости рта, запломбирована полость. Болезненные ощущения в области 5-го зуба прекратились. Однако через 3-4 дня после пломбирования появились боли в области левой щеки. Боли были постоянными, ноющего характера, на фоне которых отмечались приступы усиления болей, длящиеся от 20 до 40 мин, постепенно проходящие. Точек, провоцирующих их возникновение, не было. Диагностирована невралгия III ветви тройничного нерва слева. Больная лечилась амбулаторно (финлепсин, новокаиновые блокады). Однако эффекта от лечения не наблюдалось, в связи, с чем была госпитализирована.
Неврологический статус: боль в области нижней челюсти слева постоянного характера, болевой пароксизм сопровождается покраснением кожных покровов лица слева. Боль пароксизмально усиливается на несколько часов. Болевая чувствительность на лице сохранена. Болезненности точек выхода ветвей тройничного нерва нет. Триггерных зон не выявлено. Сухожильные и периостальные рефлексы живые, без разницы сторон, патологических рефлексов нет. Больная раздражительна, плаксива, фиксирована на своих болевых ощущениях. Рентгеноскопия грудной клетки: диффузный пневмосклероз. ЭКГ: диффузные изменения миокарда левого желудочка. Глазное дно: без патологии.
Осмотр оториноларинголога: ЛОР- органы без изменения. Осмотр стоматолога: пломба в области 5-го зуба нижней челюсти слева. Реография: снижение амплитуды реографической волны и повышение сосудистого тонуса в левом мандибулярном отведении.
Электровозбудимость точек выхода ветвей тройничного нерва на лице: в пределах нормы (справа 29 мкА, слева 32 мкА).
Сформулируйте диагноз, окажите помощь.
Задача №2.
Больная Р., 39 лет, находилась в неврологической клинике с жалобами на постоянные боли ноющего характера в нижней челюсти слева и боли в верхней челюсти справа. Периодически при усилении болей слева отмечаются постоянные ноющие боли с обеих сторон. Боли справа менее выражены. Провоцирующим моментом являются охлаждения и психическое перенапряжение. На фоне постоянных болей отмечаются приступы усиления их длительности от 2 до 3 ч, постепенно проходящие. В течение суток возникает 3—4 приступа. Страдает невралгией III ветви тройничного нерва в течение 2 лет, невралгией II, III ветвей правого тройничного нерва полгода.
Возникновение болей связывает с протезированием правой, и левой нижних челюстей справа два года тому назад. Через несколько часов после того, как больной установили протезы, у нее возникли боли. Боли усиливались в течение нескольких суток. В связи с этим через несколько дней протезы были сняты. Однако после снятия протезов боли не исчезли, а продолжали беспокоить больную. Через 3—4 недели на фоне постоянных болей стали возникать болевые пароксизмы, которые продолжались 2—3 ч, после чего возникли боли в челюсти.
В течение двух лет она, амбулаторно принимала финлепсин, димедрол, спирт-новокаиновые блокады III ветви слева и II и III ветвей справа, однако эффекта от лечения не наблюдалось.
В связи с этим больная была направлена в клинику нервных болезней.
Неврологический статус: точки выхода всех ветвей тройничного нерва болезненны. Гипестезия в зоне иннервации III ветви слева. Во время пароксизма отмечается гиперемия кожных покровов лица, сердцебиение. Сухожильные и периостальные рефлексы оживлены без четкой разницы сторон. Патологических знаков нет. Больная раздражительна, легко внушаема, фиксирована на болезненных ощущениях. Рентгенограмма шейного отдела позвоночника и височно-нижнечелюстного сустава: без патологии. Рентгенограмма придаточных пазух носа: понижение, прозрачности правой челюстной пазухи в пристеночных отделах за счет утолщения слизистой оболочки.
Рентгеноскопия грудной клетки: диффузный пневмосклероз. ЭКГ: в пределах нормы. Глазное дно: без патологии. Осмотр оториноларинголога: ЛОР- органы без изменений. Осмотр стоматолога: полость рта санирована. Реография: снижение амплитуды реографической волны и понижение сосудистого тонуса в максилярном и мандибулярном отведениях справа в мандибулярном отведении слева.
Электровозбудимость в точках выхода ветвей тройничного нерва: повышение порога электровозбудимости в точках выхода II ветви (справа 71 мкА, слева 42 мкА). Сформулируйте диагноз, окажите помощь.
Задача №3.
Больная С., 58 лет, находилась в неврологической клинике с жалобами на тупые боли постоянного характера в зубах и верхней челюсти справа. На фоне постоянных болей отмечала приступы их усиления, длящиеся около 2 часов. Боли иррадиировали в правую височную область, сопровождались покраснением области правой щеки.
Считает себя больной в течение последних 2 лет, когда после удаления корней 8-го зуба появились вышеописанные жалобы.
Лечилась с диагнозом невралгии II ветви правого тройничного нерва (финлепсин, новокаиновые блокады). Однако эффекта от лечения не наблюдалось, в связи, с чем была направлена в клинику нервных болезней.
Неврологический статус при поступлении: тупая боль постоянного характера в верхней челюсти справа.
Болезненность при пальпации точки выхода II ветви правого тройничного нерва. Триггерных зон нет. Болевая, чувствительность сохранена. Психический статус: раздражительна, не верит в успех лечения, конфликтна.
Рентгенография шейного отдела позвоночника: без патологии. Рентгенограмма придаточных пазух носа, зубов верхней челюсти и грудной клетки также без изменений.
ЭКГ: в пределах нормы. Глазное дно: патологии не выявлено. Осмотр оториноларинголога: ЛОР- органы без изменений. Осмотр стоматолога: полость рта санирована. Электроодонтодиагностика: реакция снижена в 45-м, 48-м зубах и не изменена в остальных. Сформулируйте диагноз, окажите помощь.
Задача №4.
Больная Ц., 65 лет, поступила, в неврологическое отделение с жалобами на чувство онемения и мучительные боли в левой половине нижней губы, подбородке и нижней челюсти.
Считает себя больной после мандибулярной анестезии, когда был удален 37 зуб по поводу осложненного кариеса. Сразу же почувствовала онемение в области нижней губы (левой ее половины) и подбородка, одеревенелость нижних левых зубов.
В этом состоянии иногда во время еды прикусывала нижнюю губу, часто до крови, хотя и не замечала этого. Трудно было долго разговаривать.
Лечилась по месту жительства у стоматолога и невропатолога с диагнозом неврита III ветви левого тройничного нерва (финлепсин, седуксен, витамины группы В), однако эффекта, от лечения не наблюдалось.
В связи с этим была направлена в клинику нервных болезней.
Неврологический статус при поступлении: пальпация точек Валле болезненности не выявляет. Триггерных зон нет. Вертикальная перкуссия зубов нижней челюсти болезненна. Гипестезия в зоне иннервации
нижнего луночкового нерва слева. Сухожильные и периостальные рефлексы несколько оживлены, без четкой разницы сторон. Патологических знаков нет.
Рентгенограмма шейного отдела позвоночника, височно-нижнечелюстного сустава, придаточных пазух носа: без патологии. Рентгеноскопия грудной клетки: без особенностей. Рентгенограмма зубов нижней левой челюсти: без патологии. ЭКГ: в пределах нормы. Глазное дно: без патологии. Осмотр оториноларинголога: ЛОР- органы без изменений. Осмотр стоматолога: норма.
Электровозбудимость точек выхода ветвей тройничного нерва: повышение порога электровозбудимости в точке выхода III ветви тройничного нерва слева (справа 38 мкА, слева 89 мкА). Сформулируйте диагноз, окажите помощь.
Задача №5.
Больной Г., 69 лет, поступил с диагнозом невралгии III ветви левого тройничного нерва, атеросклероза мозговых сосудов, сахарного диабета, глаукомы. При поступлении жалобы на приступы острых болей в нижней челюсти слева, левой половине языка и подбородка. Количество приступов бессчетное. На вопросы отвечал в письменном виде, несколько дней не ел, не умывался, не брился. Болевые пароксизмы сопровождаются сухостью во рту. Страдает глаукомой с 1996г. Пароксизмы тригеминальных болей беспокоят 14 лет: в течение 7 лет купировал их приемом различных медикаментов (тегретол, финлепсин, триметин).
Недавно боли возобновились (на фоне приема до 10 таблеток финлепсина в сутки) и при отмене препарата возник status neuralgicus, в связи, с чем и был: госпитализирован в клинику.
При поступлении отмечаются выраженные курковые зоны у левого угла рта и на нижней челюсти слева, гиперестезия болевой чувствительности на левой половине подбородка. Окажите помощь.
Задача №6.
Больной Р.,66 лет, поступил в клинику с жалобами на жгучую боль в области передних двух третей языка, при приеме пищи или разговоре.
Заболевание связывает с неудобным протезом.
При осмотре выявлено нарушение расстройства болевой и вкусовой чувствительности. Сформулируйте диагноз, окажите помощь.
Задача №7.
Больной К., 45лет, обратился в клинику с жалобами на тупые боли в области верхней и нижней челюстях слева. Боли в течение года.
Из анамнеза выяснено, что неделю назад больной перенес грипп.
Местные изменения. Лицо симметрично, кожа в цвете не изменена, собирается в складку. Пальпация мягких тканей безболезненна, однако выяснено, что имеются слева в области щеки нарушение чувствительности и частично, двигательные нарушения. Анализ крови. Нв-120 г/л, эр – 3,2x1012/л, лей.- 4,9х109 /л, СОЭ-13 мм/ч.
Сформулируйте диагноз.
Задача №8.
Больной К., 45лет, обратился в клинику с жалобами на односторонний паралич правой половины лица. Из анамнеза выяснено, что паралич возник, когда больной проснулся.
Из анамнеза выяснено, что неделю назад больной перенес грипп. Состоит на учете у ревматолога.
Местные изменения. Лицо асимметрично, за счет опущения правого края крыла носа и угла рта. Кожа в цвете не изменена, собирается в складку. Пальпация мягких тканей безболезненна. Анализ крови. Нв-120 г/л, эр – 3,2x1012/л, лей.- 4,9х109 /л, СОЭ-13 мм/ч.
Сформулируйте диагноз.
Задача №9.
Больной Т., 37 лет, поступил с жалобами на приступы острых болей в нижней части левой половины лица. Боли начинаются от 38 зуба, распространяются на левую половину нижней челюсти и иррадиируют в левый висок и левую половину верхней челюсти. Подобные приступы повторяются каждые 10—15 мин, возникают самопроизвольно, а также провоцируются едой, разговором и пр. Считает себя больным в течение 3 лет, когда появилась боль в области зубов нижней челюсти слева. Лечение зубов боли не сняло. После удаления третьего по счету 36 зуба боли приняли острый приступообразный характер. Лечился новокаиновыми и спиртовыми блокадами. Всего были произведены две алкоголизации III ветви левого тройничного нерва. Около года болей не было, затем они возобновились, принимал с эффектом тегретол. Через 1—2 месяца на фоне приема тегретола вновь стали появляться пароксизмы острых болей в нижней челюсти слева. Постепенное увеличение дозы тегретола до 6 таблеток в сутки болей не купировало.
Неврологический статус: болезненность в точке выхода III ветви левого тройничного нерва, курковые зоны у левого угла рта и на слизистой оболочке нижней челюсти слева и участок легкой гипалгезии величиной 3X2 см на левой половине лба. Сформулируйте диагноз.
Задача №10.
Больному К., 67 лет, выставили диагноз- невралгия тройничного нерва слева, преимущественно периферического генеза. Назначьте лечение.
Глава № 18. Заболевания височно-нижнечелюстного сустава.
Задача №1.
Больная Щ., 30 лет, обратилась с жалобами на боль в височно-нижнечелюстном суставе справа, которая возникла три недели назад после гриппа. Сначала возникло щелканье, затем боль. Объективно: гиперемия, отек в области сустава справа. Регионарные лимфатические узлы увеличены и болезненны. В крови лейкоцитов 11 х 109/л (11000), СОЭ 18 мм/ч. Температура 37,5°С.
Зубы здоровы, прикус ортогнатический с небольшим резцовым перекрытием. На томограмме костные структуры без изменения, суставная щель справа расширена. Сформулируйте диагноз.
Задача №2.
Больному Р., 36 лет, врач поставил больному диагноз - острый неспецифический артрит височно-нижнечелюстного сустава справа. Врач назначил для снятия острых воспалительных явлений гентамицин внутримышечно по 0,80 мг два раза в сутки в течение 6 суток. Через 5 дней температура снизилась до 36,6°, боли уменьшились, лимфатические узлы безболезненны. Проведена УВЧ-терапия, после чего боли исчезли. В крови лейкоцитов 6,5 х 109/л (6500), СОЭ 10 мм/ч. Движения челюсти свободные. Правильно ли проведено лечение?
Задача №3.
Больная П., 23 лет, поступила с диагнозом артрита височно-челюстного сустава. Считает, что заболела год назад, когда впервые при обострении ревматического процесса в других суставах появились боль, тугоподвижность и щелканье в височно-нижнечелюстном суставе.
Утром открывание рта ограничено. Состав крови в пределах нормы. Наблюдаются гиперемия и отечность в области сочленений.
На томограмме суставные щели расширены. Сформулируйте диагноз.
Задача №4.
Больная К., 38 лет, обратилась с жалобами на невозможность пользования съемным протезом для нижней челюсти, щелканье в суставе (больше справа) при жевании. Временами затруднения при открывании рта, незначительная боль в суставе слева. Зубы на нижней челюсти теряла постепенно. Протезом не может пользоваться ввиду боли под ним и подвижности передних зубов. Объективно: нижний отдел лица укорочен на 2мм, вторичная частичная адентия нижней челюсти. Пародонт верхних зубов атрофирован на 1/2 длины корня, нижних зубов — на ¾ длины корня (больше у резцов и правого клыка). Прикус ортогнатический со средним резцовым перекрытием. Пальпация височно-нижнечелюстного сустава безболезненна, рот открывается на 3,5см. При открывании рта нижняя челюсть совершает зигзагообразное смещение влево, а затем со щелчком вправо. Пальпация правой наружной крыловидной мышцы слегка болезненна. Привычная сторона жевания левая. Имеются изменения биоэлектрической активности мышц (с двух сторон). Рентгенологическое исследование: деформация поверхности суставных головок. Сформулируйте диагноз.
Задача №5.
Больному А., 56 лет поставлен диагноз: генерализованный пародонтоз, вторичная частичная адентия нижней челюсти, отраженный травматический узел во фронтальном участке, двусторонний феномен Попова, снижение окклюзионной высоты, деформирующий артроз височно-нижнечелюстного сустава.
Лечение состояло в наложении на нижнюю челюсть съемного опорного протеза с литой каппой на передние зубы и окклюзионной накладкой на нижний моляр. Справа базис протеза соединен с каппой дробителем нагрузки. С больной проведена беседа о необходимости двустороннего жевания. Правильно ли назначено лечение.
Задача №6.
Больная М., 48 лет, обратилась с-жалобами на боль и щелканье в височно-нижнечелюстном суставе слева, боль в суставе справа. Жевание правостороннее. Указанные жалобы появились через несколько лет
после удаления 26, 35,36,38 зубов разрушенных кариесом.
Объективно: ортогнатический прикус, зубная формула:
28 зуб выдвинут вниз в сторону отсутствующего антагониста, имеет на своей передней поверхности стертую вертикальную площадку соответственно контакту с нижним моляром. Коронковая часть правых нижних премоляров и моляров стерта на 1/2 высоты. В центральной окклюзии смещение контактной точки между центральными нижними резцами по отношению к контактной точке верхних центральных резцов на 2мм. При смыкании зубных рядов первый контакт происходит между верхним левым зубом мудрости и нижним вторым моляром. Затем нижняя челюсть смещается вправо в центральную окклюзию. При открывании рта нижняя челюсть совершает зигзагообразное смещение вправо, затем влево, устанавливаясь при максимальном открывании рта в правильном положении (без бокового смещения). Болезненная пальпация собственно жевательной мышцы справа и наружной крыловидной мышцы слева. Рентгенологическое исследование: при смыкании челюстей в центральной окклюзии суставная головка справа смещена вверх и назад, слева — вниз и вперед. Сформулируйте диагноз.
Задача №7.
Больная Ш., 30 лет, обратилась с жалобами на ограничение открывания рта, боль в суставе слева, чувство скованности в суставе по утрам. Около года назад появилась боль, а затем ограничение открывания рта.
Зубная формула отсутствуют 46,47,48 зубы, 36,38 зубы.
Прикус ортогнатический, рот открывается на 0,8см. На томограмме суставная щель не проецируется, движения в суставе отсутствуют.
В день осмотра проведена диагностическая блокада 1% раствором новокаина (3 мл в область сустава слева). Через 8 мин с помощью роторасширителя рот раскрыт на 3,2см. Сформулируйте диагноз.
Задача №8.
Больная К. 35 лет, обратилась с жалобами на боль, хруст в суставе (больше слева). Боль усиливается при жевании, иррадиирует в ухо, висок, нижнюю челюсть, глаз. Ранее лечилась антибиотиками, витаминами, иглоукалыванием. Физиотерапия давала кратковременный эффект.
В протезировании боковых зубов больной отказывали ввиду отсутствия места для искусственных зубов. Объективно: супраокклюзия нижних резцов, инфраокклюзия верхних фронтальных зубов, недоразвитие альвеолярных отростков по вертикали в области боковых зубов, небный наклон резцов. Нижние резцы травмируют небо. Пальпация сустава болезненна. На рентгенограмме определяется деформация суставных головок. Сформулируйте диагноз.
Задача №9.
Больная Т., 1 года 5 месяцев, поступила 19.04.1988 г. Родилась с выраженным недоразвитием нижней челюсти, полной расщелиной твердого и мягкого неба, в асфиксии. С рождения ограничены движения нижней челюсти, рот открывает на 0,8см. Плохо ест из-за почти полной неподвижности языка, глотает с трудом. Дважды болела воспалением легких. Гипотрофия III степени. Выписана на поликлиническое наблюдение. Повторно в клинику поступила в возрасте 2 лет 10 мес. Нижняя челюсть резко отстает в развитии от верхней челюсти. Ест с трудом. Не разговаривает. 10.10.99 г. оперирована. Произведено скелетирование нижней челюсти с последующим скелетным вытяжением челюсти. Во время операции выявлена частичная аплазия обеих суставных головок. Открывание рта стало возможным на 3см. С годами вновь развилось ограничение подвижности челюсти. Выявлено резкое снижение слуха. Не разговаривает. Находится на воспитании в дефектологическом интернате. 8.12.2002 г. повторная операция на нижней челюсти. Произведена реконструктивная операция с пластикой двух ветвей консервированным кортикальным трансплантатом. После операции открывание рта стало возможным на 3см. Снова поступила в клинику в 2003г. Резко снижен слух, произносит только отдельные слова. По упорному настоянию отца 2.03.2003 г. в возрасте 11 лет произведена пластика неба.
После пластики внешнее дыхание стало затрудненным, во время физиологического сна наступала кратковременная асфиксия с пробуждением ребенка. На 9-й день после операции разведены края расщелины мягкого неба с целью восстановления внешнего дыхания. Выписана на 28-й день после операции в удовлетворительном состоянии.
Какой описан синдром?
Задача №10.
Ребенок 12 лет. Жалуется на затрудненное открывание рта. Особенно усиливающееся по утрам смещение подбородка и средней линии нижней челюсти вправо при открывании рта. Год назад лечился по поводу фурункула слухового прохода справа. Заболевание протекало тяжело, сопровождалось обширным воспалительным отеком околоушно-жевательной области, резкими болями при открывании рта. После отхождения гноя из наружного слухового прохода и стихания острых явлений к врачам не обращался. На профильной рентгенограмме нижней челюсти суставная щель справа сужена, головка, и шейка мыщелкового отростка утолщены. Поставьте диагноз, составьте план лечения.
Глава № 19. Опухоли челюстно-лицевой области.
Задача №1.
Больная Б., 4,5 лет, за 1,5 месяцев до госпитализации осмотрена стоматологом по поводу «болячек на губе», появившихся на фоне повышения температуры. Диагностирован herpes Labialis, рекомендованы прижигания 1% бриллиантовым зеленым. За это время возникла язва на нижней губе, которая постепенно увеличивалась до 10 мм, периодически из нее возникало кровотечение, ухудшилось общее состояние ребенка, появились вялость, утомляемость, бледность, сохранялась субфебрильная температура. По назначению педиатра выполнен анализ крови: Нb 83 г/л, эр. 3,0 * 10¹²/л, тр. 40*109/ л, л. 7,0*109/ л, мбл. 73%, п. 0%, с. 2%, лим. 15%; СОЭ 37 мм/ч.
При исследовании костного мозга: 93% лимфобластов.
Стоматологический статус: на нижней губе имелась выпуклая язва с геморрагической коркой диаметром 1см, окруженная валиком, на верхней губе - мелкие «свежие» эрозии. Слизистая оболочка полости рта бледная, чистая.
Установите диагноз?
Задача №2.
Больной В., 9лет, за 2 недели до госпитализации развился рецидив хронического герпетического стоматита. Заживление протекало вяло, дискомфорт во рту сохранялся, температура тела субфебрильная. К концу 2-й недели стали заметны слабость, вялость, появились «синяки» на коже суставов и спины, отекли стопы. При поступлении в Детский гематологический центр в полости рта: единичные афты на слизистой оболочке, гиперпластический гингивит на обеих челюстях (ширина десневого края у шеек зубов до 15мм), десна цианотична, 74 зуб – подвижность III степени. Анализ крови: Нb 84 г/л, эр. 2,5 * 10¹²/л, тр. единичные, л.3,2*109/ л, мбл. 66%, п. 0%, с. 1%, лим. 15%; СОЭ 38 мм/ч. В костном мозге 55 % мбл.
Установите диагноз?
Задача №3.
Больная Н., 14 лет, за 2 месяца до госпитализации появилось слабость, боль в костях, периодически повышалась температура, тогда же возник отек в околоушной области слева, ограничивающий открывание рта. Лечение антибиотиками эффекта не давало, до 1,5 см увеличились лимфатические регионарные узлы. В амбулаторном анализе крови к моменту поступления: Нb 89 г/л, эр. 3,0 * 10¹²/л, тр. 29*109, л.9,6*109/ л, бл. 84%, п. 1%, с. 4%, лим. 10%, мон. 1%; СОЭ 57 мм/ч. В костном мозге 84 % лимфобластов. При осмотре: асимметрия лица за счет плотного безболезненного отека в левой околоушной области; слизистая оболочка полости рта бледная, с точечными геморрагиями.
Установите диагноз?
Задача №4.
Больная Л., 6 лет, за месяц до госпитализации лечилась в стоматологической поликлинике по поводу хронического периодонтита 65 зуба. Через неделю появились признаки периостита, зуб удален. В течение следующей недели отечность переходной складки верхней челюсти слева сохранялась, появился инфильтрат в области подвижных 63,64 зубов. Поступила в стоматологический стационар, где по поводу острого серозного периостита верхней челюсти произведена периостотомия. На рентгенограмме: горизонтальная резорбция кости верхней челюсти в области 63,64,65 зубов. Цитология раневого экссудата: элементы воспаления, некоторые дегенеративные изменения, «голые» ядра. Анализ крови при поступлении в Детский гематологический центр: эр. 2,6*1012 /л, л. 14,1*109/л; бл. 45%. В костном мозге – 70% лимфобл. При осмотре: бледность кожных покровов, шейные, поднижнечелюстные и надключичные лимфатические узлы величиной до 1см, слизистая оболочка полости рта бледная. В лунках удаленных более 10 дней тому назад 63,64 зубов выбухала яркая «грануляционная» ткань, площадь лунок не сократилась. В области 64,65 зубов безболезненные инфильтраты плотноэластической консистенции до 25 мм в диаметре, эпителий на поверхности инфильтратов истончен, заметны 3 очага поверхностного некроза без признаков воспаления.
Установите диагноз?
Задача №5.
Больной К., 59 лет, в ноябре 1997г. направлен в ШГБСМП. Диагноз: воспаление околоушной слюнной железы справа. Жалобы на боль стреляющего характера в правой околоушной области с иррадиацией в правое ухо. Открывание рта ограничено до 2см. Три года назад оперирован по поводу опухоли мочевого пузыря. Спустя 11 месяцев повторно проводилась электрокоагуляция первичного очага по поводу остатков опухоли. Спустя еще 1 месяц в радиологическом отделении городской больницы больной прошел курс дистанционной гамматерапии (6430 рад) суммарно с двух полей (живот, крестец).
Считает себя больным с августа 1997г., когда впервые возникла боль в околоушной области справа.
Уже тогда она носила постоянный характер и не исчезала после применения согревающих компрессов.
При внешнем осмотре в околоушной области справа определяется деформация контуров лица за счет имеющегося новообразования.
В указанной области прощупывается плотный конгломерат размером 3,5x4 см. Пальпация вызывает усиление умеренной болезненности с иррадиацией в ухо.
Кожные покровы над новообразованием обычного цвета, свободно собираются в складку. В подчелюстной области с правой стороны определяются увеличенные и ограниченно подвижные лимфатические узлы. Открывание рта возможно до 2см.
Пальпация крыловидно-челюстного пространства справа болезненна.
На рентгенограмме височно-нижнечелюстного сочленения справа контуры суставной головки нечеткие и неровные.
Имеются участки разрежения костной ткани.
Экскурсии суставной головки ограничены.
Такая рентгенологическая картина соответствует злокачественному поражению правого суставного отростка нижней челюсти.
В целях уточнения диагноза проведена диагностическая пункция. Цитологическое исследование: рак с элементами ороговения.
В цитологическом препарате обилие элементов железистого эпителия в разных стадиях ороговения, ярко выраженный клеточный полиморфизм. Встречаются отдельные резко атипичные элементы и группы уродливых и лишенных протоплазмы клеток. Сформулируйте диагноз.
Задача №6.
Больной Е., 17 лет, поступил в больницу г. Шымкент с жалобами на увеличивающуюся опухоль левой половины лица. Впервые заметил опухоль впереди левой ушной раковины 6 месяцев назад. В больнице диагностирована злокачественная опухоль нижней челюсти и проведена дистанционная гамма-терапия (20,4 Гр). Эффекта от лучевого лечения не отмечено, и больной был направлен в клинику г. Алматы. При осмотре и ощупывании установлена довольно большая безболезненная опухоль, относящаяся к нижней челюсти. Рот открывался свободно. Рентгенологическое исследование не позволило определенно высказаться о характере новообразования, предполагалась злокачественная опухоль. Поэтому было решено произвести биопсию, однако дважды произведенное гистологическое исследование не уточнило диагноза - подозревалась саркома нижней челюсти. Произведены катетеризация наружной сонной артерии и регионарная инфузия сарколизином - без эффекта.
Выполнены резекция левой половины нижней челюсти и одномоментная костная пластика лиофилизированным трансплантатом. Послеоперационный период протекал гладко. Микроскопически: фиброзная дисплазия. Поставьте диагноз.
Задача №7.
Ребенку 14 лет. Обратились в челюстно-лицевую клинику с жалобами на высокую температуру, ощущение жжения и жара, припухлость в поднижнечелюстной области слева, расшатанность зубов нижней челюсти. Ранее обращались в стоматологическую поликлинику с теми же симптомами (температура была субфебрильная), была назначена противовоспалительная терапия, антибактериальная терапия - эффекта не получено. Нв-70 г/л, эр – 2,2x1012/л, лей.- 4,9х109 /л, СОЭ-22 мм/ч.
Поставьте предварительный диагноз. Назначьте дополнительное обследование.
Задача №8.
У больного 24 лет остеогенная саркома верхней челюсти. Перечислить основной симптомокомплекс данного заболевания. Назвать особенности течения и диагностики остеогенной саркомы на верхней челюсти. Каков прогноз данного заболевания и основной метод лечения.
Задача №9.
Больному В., 25 лет. Диагностирована ретенционная киста подъязычной слюнной железы. Опишите особенности хирургического лечения при данном виде патологии.
Задача №10.
Больная Т., 38 лет, страдала в течение 15 лет правосторонним гайморитом. Около 10 лет тому назад было произведено удаление множественных полипов носовой полости.
В последний год картина заболевания изменилась, присоединились гнойно-кровянистые выделения из правой половины носа, усилились боли и в носовой полости вновь обнаружились разрастания тканей, затрудняющие носовое дыхание.
Удаленные кусочки тканей при микроскопическом исследовании оказались фиброзными полипами. Опухоль быстро стала увеличиваться. Еще дважды было произведено ее нерадикальное удаление.
Больная поступила в Институт онкологии с распространенной опухолью правой гайморовой полости, инфильтрировавшей орбитальный край, разрушавшей альвеолярный отросток и переходящей на область носоглотки. Поставьте предварительный диагноз. Назначьте дополнительное обследование.
Глава № 20. Пластика дефектов челюстно-лицевой области.
Задача №1.
Больной Ш., 29 лет, поступил через 62 часа после травмы в клинику по поводу укушенной раны нижней губы слева со значительным дефектом тканей.
 Состояние
больного удовлетворительное.
Состояние
больного удовлетворительное.
При осмотре определялся сквозной дефект кожи, красной каймы, мышц и слизистой оболочки внутренней поверхности нижней губы слева размером 45x27 мм. Края раны на всем протяжении сближены отдельными шелковыми швами.
Правая половина нижней губы резко отечна, воспалительных явлений вокруг швов нет.
Угол рта слева сохранен вместе с участком красной каймы длиной 10мм. Тактильная чувствительность тканей вокруг ушитой раны несколько снижена. В левой подчелюстной области определялся увеличенный малоболезненный лимфатический узел.
Отмечалось резкое нарушение функции нижней губы: речь и прием пищи затруднены, выражено значительное слюнотечение. Окажите помощь.
Задача №2.
Больная С., 40 лет, поступила в клинику через 4 часа после травмы по поводу ушибленно-рваной раны правой скуловой области, оскольчатого перелома скуловой кости, сотрясения мозга I степени.
Больная получила удар деталью станка в правую половину лица. Была кратковременная потеря сознания.
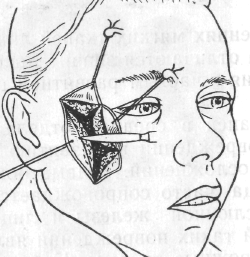 Состояние
больной средней тяжести. При осмотре
определяется значительный отек правой
половины лица. В правой скуловой и
щечной области располагается
ушибленно-рваная рана размером 15X3 см с
неровными подвернутыми краями. Дном
раны являлись поврежденные мягкие
ткани, и осколки скуловой кости.
Состояние
больной средней тяжести. При осмотре
определяется значительный отек правой
половины лица. В правой скуловой и
щечной области располагается
ушибленно-рваная рана размером 15X3 см с
неровными подвернутыми краями. Дном
раны являлись поврежденные мягкие
ткани, и осколки скуловой кости.
Чувствительность кожи в области правой щеки, носа и верхней губы сохранена. Открывание рта ограничено до 1см между центральными резцами. Окажите помощь.
Задача №3.
Больной М., 21 года, поступил в клинику через 10 часов после травмы по поводу дефекта кончика крыльев и перегородки носа после укуса.
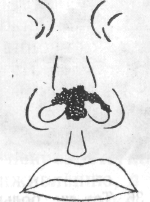 Общее
состояние больного удовлетворительное.
В области хрящевого отдела носа
имеется рана размером 25X15 мм. Медиальная
часть правого крыла носа представляет
собой раневую поверхность без повреждения
хряща и внутренней выстилки. В области
левого крыла носа по свободному краю
его до середины рана в виде узкой полоски.
В месте перехода латеральной ножки
крыльных хрящей в медиальную ножку,
хрящ оголен, разорван вместе с внутренней
выстилкой без дефекта тканей. Рана с
кончика носа переходит на верхнюю часть
перегородки носа с дефектом кожи.
Общее
состояние больного удовлетворительное.
В области хрящевого отдела носа
имеется рана размером 25X15 мм. Медиальная
часть правого крыла носа представляет
собой раневую поверхность без повреждения
хряща и внутренней выстилки. В области
левого крыла носа по свободному краю
его до середины рана в виде узкой полоски.
В месте перехода латеральной ножки
крыльных хрящей в медиальную ножку,
хрящ оголен, разорван вместе с внутренней
выстилкой без дефекта тканей. Рана с
кончика носа переходит на верхнюю часть
перегородки носа с дефектом кожи.
Края раны неровные, умеренно отечные, на коже спинки носа и лба имеются ссадины. Окажите помощь.
Задача №4.
Больной Г., 27 лет, поступил в клинику через 41 час после травмы по поводу дефекта кончика, левого крыла и перегородки носа, дефекта кожи красной каймы верхней губы после укуса.
 Общее
состояние больного удовлетворительное.
Общее
состояние больного удовлетворительное.
При осмотре отмечается обширный дефект концевого отдела носа размером 35X23 мм. Отмечается сквозной дефект левого крыла носа шириной в 5мм. Основание крыла носа сохранено. Дефект кожи занимает всю среднюю и медиальную часть крыла и переходит на спинку носа. Кожа кончика носа почти полностью сохранена и выступает в рану в виде широкой полосы. Имеется дефект кожи перегородки носа справа. Края раны неровные, умеренно отечные, покрыты фибринозным налетом. Рана почти не кровоточит. Воспалительные явления в окружающих тканях выражены умеренно. Окажите помощь.
Задача №5.
Больной П., 36 лет. Поступил в клинику через 48 часов после травмы по поводу дефекта верхней губы слева после укуса.
Общее состояние удовлетворительное. При внешнем осмотре отмечается дефект красной каймы и кожи слева размером 25X20 мм с неровными краями. Примерно половина ширины дефекта приходится на дефект кожи верхней губы. Угол рта сохранен. Рана покрыта толстым слоем фибринозного налета, Такой же налет покрывает слизистую оболочку внутренней поверхности губы. Отечность губы и воспалительные явления выражены умеренно. Окажите помощь.
Задача №6.
Больной К., 20 лет, поступил в клинику через 16 часов после травмы по поводу дефекта мочки левой ушной раковины после укуса.
Общее состояние удовлетворительное.
При внешнем осмотре мочка левой ушной раковины целиком отсутствует.
 Рана
размером 2,2X5 мм, с неровными, скошенными
краями и выступающей полоской
поврежденного хряща. Между завитком и
противозавитком сквозная рана длиной
20мм с подвернутыми внутрь краями. Края
раны слабо отечны, воспалительные
явления почти не выражены. Дно и края
раны покрыты тонкой пленкой фибринозного
налета.
Рана
размером 2,2X5 мм, с неровными, скошенными
краями и выступающей полоской
поврежденного хряща. Между завитком и
противозавитком сквозная рана длиной
20мм с подвернутыми внутрь краями. Края
раны слабо отечны, воспалительные
явления почти не выражены. Дно и края
раны покрыты тонкой пленкой фибринозного
налета.
Окажите помощь.
Задача №7.
Больной Л., 62 лет, поступил в клинику через 2 часа после травмы по поводу дефекта кончика носа после ушиба.
Общее состояние больного удовлетворительное.
При осмотре на кончике носа отмечается дефект кожи размером 15X15 мм с неровными краями и грязным дном. Эпидермис в окружности раны и на спинке носа поврежден, отечность окружающих тканей выражена незначительно. Множественные ссадины носа и лба.
Окажите помощь.
Задача №8.
Больной С., 25 лет, поступил в клинику через 6 часов после травмы по поводу дефекта правого крыла носа после укуса.
Общее состояние больного при поступлении удовлетворительное.
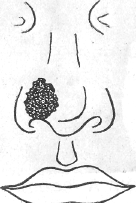 При
внешнем осмотре в области правого крыла
носа имеется рана размером 20X20 мм с
неровными ушибленными краями. Дном раны
является поврежденная внутренняя
эпителиальная выстилка крыла
носа. Имеется отечность окружающих
тканей, небольшое, умеренное
кровотечение. На коже лица множество
мелких кожных ссадин. От пластики
носа лоскутом со щеки больной отказался.
Окажите помощь.
При
внешнем осмотре в области правого крыла
носа имеется рана размером 20X20 мм с
неровными ушибленными краями. Дном раны
является поврежденная внутренняя
эпителиальная выстилка крыла
носа. Имеется отечность окружающих
тканей, небольшое, умеренное
кровотечение. На коже лица множество
мелких кожных ссадин. От пластики
носа лоскутом со щеки больной отказался.
Окажите помощь.
Задача №9.
Больной В., 26 лет. Поступил в клинику через 45 часов после травмы по поводу дефекта верхней губы справа после укуса.
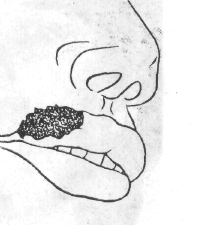
Общее состояние удовлетворительное. При внешнем осмотре отмечается дефект красной каймы и кожи слева размером 26X19 мм с неровными краями. Примерно половина ширины дефекта приходится на дефект кожи верхней губы. Угол рта сохранен. Рана покрыта толстым слоем фибринозного налета, Такой же налет покрывает слизистую оболочку внутренней поверхности губы. Отечность губы и воспалительные явления выражены умеренно. Окажите помощь.
Задача №10.
Больной Ф., 46 лет. Поступил в клинику через 49 часов после травмы по поводу дефекта верхней губы слева после укуса.
 Общее
состояние удовлетворительное. При
внешнем осмотре отмечается дефект ушной
раковины и кожи справа размером 28X20 мм
с неровными краями. Рана покрыта толстым
слоем фибринозного налета. Окажите
помощь.
Общее
состояние удовлетворительное. При
внешнем осмотре отмечается дефект ушной
раковины и кожи справа размером 28X20 мм
с неровными краями. Рана покрыта толстым
слоем фибринозного налета. Окажите
помощь.
Глава №21. Ответы.
К главе №1.
1. Ответ: Стоматолог ответил правильно.
2. Ответ: - канцелярский стол для ведения документации;
- раковины для мытья рук и инструментов;
3. Ответ: Да.
4. Ответ: 1. Тщательно вымой руки
2. Проверь надпись на флаконе, ампуле.
3. Проверь срок годности лекарственного препарата
4. Покажи врачу лекарственный препарат (анестетик), который собираетесь вводить
5. Надень стерильные перчатки
6. Используй одноразовые или стерильные карпульные шприцы
7. Перед вправлением ампулы с анестетиком или набором лекарственного вещества протри спиртом место вкола одноразовой иглы в крышке флакона или карпулы.
8. При подаче врачу шприца, называй наименование лекарственного вещества
9. После проведения инъекции не оставляй пациента без наблюдения.
10. Имей в кабинете противошоковую аптечку
5. Ответ: Аптечка первой помощи для медицинского персонала (ВИЧ- аптечка)
1.70% спирт
2. 5% спиртовой раствор йода
3. навески перманганата калия - по 50 мг
4. 1% раствор борной кислоты
5. дистиллированная вода -400мл
6.1% раствор протаргола
7. бактерицидный пластырь
8. перевязочные средства
9. глазные пипети-2шт
10. стерильные ватные шарики, предметы общемедицинского назначения (бинты, термометры, жгут, нашатырный спирт).
Аптечка хранится в легкодоступном месте, в биксе или металлическом ящике. Контроль над правильностью хранения возлагается на заведующих отделениями или на назначенных и ими лиц.
6. Ответ: При возникновении аварийных ситуаций, связанных с попаданием инфицированной крови или других биологических жидкостей от ВИЧ - инфицированных пациентов на поврежденные кожные покровы (порезы, уколы) или слизистые оболочки ротоглотки, носа, глаз рекомендуется для снижения вероятности заражения:
• обработать кожу 70 % раствором спирта, при этом нельзя тереть;
• обработать слизистые оболочки ротоглотки и носа 0,05 % раствором перманганата калия, рот и горло прополоскать 70 % спиртом или 0,05 % раствором перманганата калия;
• применять для обработки слизистой оболочки глаз раствор перманганата калия 1:10000, который готовят ех tempore, для чего необходимо иметь навеску препарата по 50 мг, которая растворяется в 10 мл дистиллированной воды. При уколе, порезе моют руки в перчатках проточной водой с мылом, после снятия перчаток выдавливают из ранки кровь, моют руки с мылом и обрабатывают ранку 5 % раствором йода, тереть нельзя.
Не позже 24 ч после аварии следует начать экстренную профилактику тимозидом (азидотимидином) по 800 мг/сутки в течение 30 дней. Об аварии незамедлительно сообщают администрации, привлекают инфекциониста для консультации; проводят конфиденциальное лабораторное обследование пострадавшего через 3, 6 и 12 мес.
7. Ответ: Помещения предварительно промывают мыльно - содовым раствором для удаления механических и других загрязнений с целью более эффективного воздействия на обрабатываемую поверхность дезинфицирующих препаратов. К ним относится комплекс, состоящий из 60% перекиси водорода с 0,5% моющим средством, 3% раствор хлорамина или другие дезинфицирующие средства, разрешенные к применению.
Сдвинуть все приборы, столы, стулья в середину комнаты или вынести. Начать обеззараживание с потолка, стен, окон, пола.
Оставляется помещение на 1 час (комната закрывается). Через 1 час моется по типу 2 ведер разовой ветошью.
В процед-урных - мыльно-содовой водой. В операционных, ЦСО, перевязочных комплексным раствором, затем все смывается чистой водой, кварцуется 2 часа, проветривается.
Персонал для проведения уборки надевает чистый халат, обувь, маски, при необходимости, респиратор, защитные очки, клеенчатый фартук, резиновые перчатки. Необходимо фиксировать дни генеральной уборки в журнале. Проводят генеральную уборку раз в неделю.
8. Ответ: Согласно приказу существуют требования по учету часов нагорания кварцевой лампы. В соответствии с лимитом часов нагорания кварцевых ламп равным 2000 часов, лампы с большим количеством часов нагорания не обладают бактерицидными свойствами и подвергаются списанию. Использование кварцевых ламп с превышением лимита часов нагорания, ЗАПРЕЩЕНО!
9. Ответ: Для контроля остатков следов крови проводится амидопириновая проба. Для ее проведения берется в равных количествах (по 2-3 мл) растворов 30% уксусной кислоты, 3% перекиси водорода и 5% спиртового раствора амидопирина. В случае появления фиолетовой окраски, указывающей на присутствие остатков крови на инструментах, необходимо провести предстерилизационную очистку всей партии инструментов.
Фенолфталеиновая проба проводится для контроля над остатками моющих средств на инструментах. В случаях появления розовой окраски, провести более тщательное ополаскивание инструментов.
10. Ответ: Критерии необходимости использования лабораторных животных для учебных и научных целей:
• обучение технике неотложных оперативных вмешательств, овладение навыками и умениями, необходимыми для последующей работы в клинике, приобретение которых не может быть обеспечено другими способами;
• обучение технике интубации, управляемого дыхания и наркоза, осуществимое только на живом объекте;
• обучение способам остановки кровотечения, разъединению и соединению живых тканей, обладающих естественной сократимостью, эластичностью, смещаемостью (подвижностью) и регенераторной способностью, что не может быть воспроизведено другими способами или на иных объектах;
• обучение хирургическим операциям и инвазивным манипуляциям в условиях, максимально приближенных к реальности при одновременном исключении фактора риска для жизни и здоровья человека при отсутствии адекватных замещающих способов;
• выполнение фундаментальных научных исследований, требующих экспериментального подтверждения, проведение экспериментального этапа доклинических испытаний, направленных на получение результатов, не достижимых другими средствами (разработка новых или улучшение существующих способов лечения, разработка технологии или получение знаний для разработки нового эффективного способа лечения, диагностики или выяснения этиопатогенеза заболевания и т.п.).
К главе №2.
1. Ответ: Семиотика – учение о симптомах болезни и их диагностическом значении.
2. Ответ: Абсолютно специфические симптомы, т.е. такие, которые характеризуют определенную конкретную болезнь и не встречаются ни при какой другой, называют патогномоничными симптомами.
3. Ответ: Анамнез.
4. Ответ: осмотр, пальпация, перкуссия, аускультация.
5. Ответ: Стоматологическое зеркало, стоматологические зонды – прямой и изогнутый. Последовательность сохранена.
6. Ответ: Производят носоротовую пробу, которая заключается в том, что больной, зажав пальцами нос, пытается выдуть через него воздух. Если имеется перфорация, то воздух через перфорационное отверстие пойдет в полость рта.
7. Ответ: При отсутствии воспаления в наружные слуховые проходы входят концы мизинцев и при открывании и закрывании рта, при боковых движениях нижней челюсти устанавливают степень подвижности суставных головок, появление при этом болезненности, хруста или щелканья в суставе.
8. Ответ: Для осмотра устьев выводных протоков околоушных слюнных желез, которые находятся на слизистой оболочке щеки по линии смыкания зубов на уровне первого верхнего моляра, стоматологическим зеркалом или тупым крючком оттягивают вперед и несколько кнаружи угол рта. Слегка массируя околоушную слюнную железу, наблюдают за выделением слюны из устья протока, определяя при этом характер слюны (прозрачная, мутная, гнойная) и хотя бы приблизительно ее количество.
9. Ответ: Электроодонтодиагностику – метод исследования реакции нервных элементов пульпы зуба на раздражение их электрическим током. Реакция на ток от 60 до 90 мкА следует предполагать патологический процесс в корневой пульпе.
10. Ответ: Провести искусственное контрастирование, в точности фистулографию.
К главе №3.
1. Ответ: Никто. Установил обезболивающее действие кокаина В.К. Анреп (1880г.).
2. Ответ: 1. Инфильтрационной анестезией можно пользоваться независимо от иннервации оперируемой области.
2. При инфильтрационной анестезии обезболивающий эффект наступает значительно быстрее, чем при проводниковой.
3. При инфильтрационной анестезии обычно пользуются более слабыми растворами обезболивающего вещества.
4. При операциях на мягких тканях лица, как и в других областях, под инфильтрационной анестезией обезболивающий раствор частично удаляется в процессе рассечения тканей при оперативном вмешательстве.
3. Ответ: 1. При проводниковой анестезии чаще всего ограничиваются одним уколом.
2. В результате проводниковой анестезии хирургические вмешательства на челюстях обезболиваются более полно.
3. При проводниковой анестезии можно удалить безболезненно сразу несколько зубов (или корней).
4. Особенно показана проводниковая анестезия при гнойно-воспалительных процессах на челюстях.
5. При проводниковой анестезии на нижней челюсти значительно лучше достигается обезболивание для удаления трех нижних моляров и их корней.
6. Можно ограничиться меньшим количеством обезболивающего вещества и адреналина.
7. Действие проводниковой анестезии более продолжительно.
8. Проводниковая анестезия показана при операциях на челюстях.
9. Проводниковая анестезия весьма эффективна для обезболивания пульпы и твердых тканей зуба.
10. При инфильтрационной анестезии обезболивающая жидкость изменяет взаимоположение тканей и деформирует их, при проводниковой анестезии анатомические отношения в операционном поле остаются неизмененными.
11. Проводниковую анестезию можно применять и для удаления зубов при реплантациях.
12. Проводниковая анестезия оказывает неоценимые услуги при удалении больного зуба при тризме, связанном с острым остеомиелитом челюсти, когда местная инфильтрационная анестезия не может быть применена.
13. Проводниковая анестезия в пожилом и старческом возрасте является методом выбора не только при операциях на нижней челюсти, но и на верхней.
14. При проводниковой анестезии, даже внутриротовой, иглу вкалывают в более рыхлую ткань, чем при инфильтрационной анестезии в области десны.
15. После проводниковой анестезии удобнее оперировать в полости рта, так как ротовые рефлексы значительно ослабевают, и больные ведут себя спокойнее.
16. После проводниковой анестезии слюноотделение уменьшается.
17. Важным достоинством проводниковой анестезии является проводниковое обескровливание.
18. Проводниковая анестезия весьма успешно применяется при челюстно-лицевых ранениях.
4. Ответ: Провести седативное воздействие. Например: феназепам – 0,0005- 0,001г; диазепам – 0,005- 0,01г; элениум – 0,01г.
5. Ответ: Проводим туберальную анестезию. При полузакрытом рте больного щеку отодвигают ротовым зеркалом. Затем нащупывают скуло-альвеолярный гребень, crista zygomaticoalveolaris, и позади него, над вторым моляром (ближе к третьему), немного ниже переходной складки (место перехода
 слизистой
оболочки десны в слизистую оболочку
щеки), вкалывают иглу диаметром в 0,75—0,8
мм и длиною 4—5 см. При этом направляют
шприц, насколько позволяет щека
поперечно к кости, поворачивая его так,
чтобы игла шла по направлению вверх,
назад и внутрь, все время вплотную у
кости. Таким образом, держась у кости,
продвигают иглу на 2см от места укола и
там вводят 1,5—2 мл обезболивающего
раствора, после чего 10—12 минут ждут
наступления полной анестезии.
слизистой
оболочки десны в слизистую оболочку
щеки), вкалывают иглу диаметром в 0,75—0,8
мм и длиною 4—5 см. При этом направляют
шприц, насколько позволяет щека
поперечно к кости, поворачивая его так,
чтобы игла шла по направлению вверх,
назад и внутрь, все время вплотную у
кости. Таким образом, держась у кости,
продвигают иглу на 2см от места укола и
там вводят 1,5—2 мл обезболивающего
раствора, после чего 10—12 минут ждут
наступления полной анестезии.
Известно, что в области верхнего первого моляра вестибулярная стенка альвеолярного отростка сильно утолщена за счет скуло-альвеолярного гребня, вследствие чего здесь трудно получить полное обезболивание с помощью инфильтрационной анестезии.
При более развитом альвеолярном отростке и значительной толщине его костных стенок инфильтрационная анестезия не дает должного обезболивающего эффекта.
Следует указать, что в области моляров, особенно первого и второго, почти полностью отсутствуют костные канальцы, которыми богато снабжена верхняя челюсть в других своих участках. Этим и объясняется недостаточный обезболивающий эффект, получаемый от инфильтрационной анестезии в этой области.
6. Ответ: Проводим внеротовую туберальную анестезию, чтобы воспалительный процесс не продвигать глубже. При проведении внеротовой бугорной проводниковой анестезии с правой стороны поворачиваем голову больного влево, а при оперировании с левой стороны — вправо. Операционное поле, как с правой, так и с левой стороны ощупываем левой рукой, а проводим инъекцию всегда правой рукой.
При инъекции с правой стороны кладем указательный и большой пальцы левой руки сверху вниз на ткани, покрывающие скуло-альвеолярный гребень так, что указательный палец прощупывает переднюю, поверхность названного гребня, а большой угол, образуемый нижним краем скуловой кости и скуло-альвеолярным гребнем, и заднюю поверхность гребня.
Этими же пальцами стараемся оттягивать вниз мягкие ткани и фиксировать их (особенно большим пальцем) насколько возможно к поверхности верхней челюсти, позади скуло-альвеолярного гребня. Иглу берем крепкую, диаметром в 0,75мм и длиной 4—5 см. Укол делаем у названного угла сразу до кости (задняя поверхность гребня). Выпускаем тут же немного обезболивающего раствора и отсюда направляем иглу в глубь тканей не слишком косо вверх, внутрь и назад на 2—2,5 см.

При инъекции с левой стороны кладем большой палец на переднюю поверхность скуло-альвеолярного гребня и указательный — на «скуло-альвеолярный» угол и заднюю поверхность гребня. Этими пальцами мягкие ткани щеки оттягиваем вниз и придавливаем на этот раз (главным образом, указательным пальцем) к поверхности челюсти позади гребня. Дальше все идет так же, как и при анестезии с правой стороны.
7. Ответ: Проводим внуриротовую инфраорбитальную анестезию.

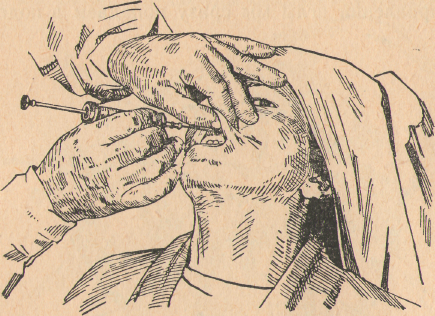
1) место укола должно быть между верхними центральным и боковым резцами соответствующей стороны;
2) губу нужно поднять побольше;
3) укол нужно делать повыше — у свода преддверия, fornix vestibuli, и не слишком близко к альвеолярному отростку, а подальше от него — в мягких частях губы (около одного сантиметра от передней поверхности альвеолярного отростка). Этим достигается то, что игла, направленная к подглазничному отверстию, пойдет умеренно круто вверх и назад и в то же время наружу. При таком направлении иглы сравнительно легко удается войти в канал на 8—10 мм.
8. Ответ: Проводим внеротовую инфраорбитальную анестезию. Операционное поле ощупываем и фиксируем левой рукой при инъекции как с правой, так и с левой стороны и инъецируем всегда правой рукой.
При инъекции с правой стороны кладем указательный палец на нижнеглазничный край (на его латеральную часть) так, чтобы кончик пальца приходился на середину названного края и чтобы лучевой край пальца отмечал местонахождение подглазничного отверстия. Большой палец кладем на щеку больного так, чтобы он одновременно и натягивал мягкие ткани, что облегчает их прокалывание, и фиксировал место укола, которое должно находиться немного медиальнее и ниже подглазничного отверстия.
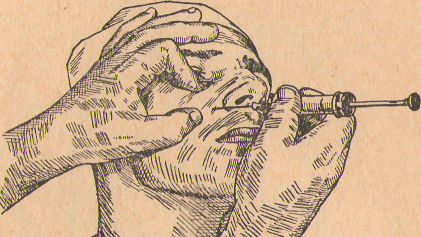
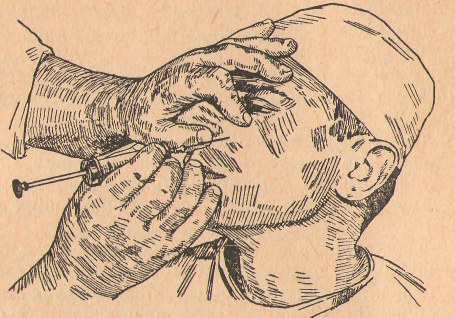
Так как подглазничное отверстие открыто вперед, вниз и внутрь и подглазничный канал имеет такое же направление, мы должны дать игле направление спереди назад, снизу вверх и изнутри наружу.
Иглу вкалываем сразу до кости.
Часто при этом месте укола и таком направлении иглы мы сразу попадаем в подглазничный канал. Это узнается по тому, что беспрепятственно можно провести иглу вглубь на 8—10 мм.
Если игла попадает не в отверстие, а на кость, мы тут же выпускаем немного обезболивающего раствора, так как по увлажненному и обезболенному костному участку легче скользить и попасть в отверстие.
При инъекции с левой стороны кладем указательный палец левой руки также на нижнеглазничный край, но здесь — на медиальную его половину. Большой палец кладем на боковую стенку крыла носа.
Конец указательного пальца и здесь фиксирует местонахождение подглазничного отверстия, а конец большого место укола.
Дальше поступаем так же, как и при инъекции с правой стороны.
9. Ответ: Определяют и фиксируют место укола указательным пальцем левой руки, накладываемым на нижний край глазницы.
При инъекции справа палец кладется на латеральную часть нижнеглазничного края, и конец пальца доводится до середины края, а при операции слева — на медиальную часть нижнеглазничного края с доведением конца пальца также до середины этого края. Инъекцию и справа и слева производят правой рукой.
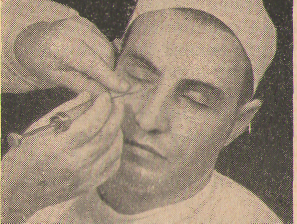

1. нижнеглазничная щель; 2. верхнеглазничная щель; 3. зрительное отверстие;
4. подглазничное отверстие; 5. подглазничный край; 6. подглазничная бороздка.
Сначала прокалывают кожу до кости над выявленным с помощью указанного пальца участком глазничного края посередине последнего с передней его стороны.
Выпускают немного обезболивающего раствора и переходят иглой с передней поверхности края на верхнюю поверхность.
Поднимают шприц слегка вверх и непрерывно выпуская понемногу обезболивающий раствор, продвигают иглу спереди назад в тесном контакте с нижней стенкой глазницы на 1см, где и выпускают последние 1—1,5 мл раствора.
10. Ответ: Проводим небную проводниковую анестезию.
 Больной
с приподнятой головой, широко открывает
рот. Тем или другим способом, определяют
место большого небного отверстия и
приблизительно на 10мм впереди него
делают укол. Необходимость делать
укол на расстоянии 10мм кпереди от
большого небного отверстия обусловлена
тем, что на небе, невозможно вколоть
иглу вертикально (мешает нижняя
челюсть), а нужно направлять иглу
косо спереди и снизу назад и вверх. Лишь
при уколе на указанном расстоянии
можно легко достигнуть цели. Надо
отметить, что пользование таким местом
укола весьма удобно, так как именно там,
на 10мм впереди от большого небного
отверстия, находится довольно хорошо
заметная втянутость, которой можно
пользоваться для определения места
укола при данной анестезии.
Больной
с приподнятой головой, широко открывает
рот. Тем или другим способом, определяют
место большого небного отверстия и
приблизительно на 10мм впереди него
делают укол. Необходимость делать
укол на расстоянии 10мм кпереди от
большого небного отверстия обусловлена
тем, что на небе, невозможно вколоть
иглу вертикально (мешает нижняя
челюсть), а нужно направлять иглу
косо спереди и снизу назад и вверх. Лишь
при уколе на указанном расстоянии
можно легко достигнуть цели. Надо
отметить, что пользование таким местом
укола весьма удобно, так как именно там,
на 10мм впереди от большого небного
отверстия, находится довольно хорошо
заметная втянутость, которой можно
пользоваться для определения места
укола при данной анестезии.
Таким образом, при наличии зубов мы делаем укол медиально от середины альвеолы верхнего второго моляра, когда уже есть верхний третий моляр, и медиально от альвеолы верхнего первого моляра при отсутствии зуба мудрости (расстояние от середины альвеолы одного моляра до середины альвеолы другого моляра равно приблизительно 10мм). При отсутствии же верхних моляров делаем укол на 15мм впереди заднего края твердого неба, так как большое небное отверстие, как мы уже знаем, находится на 5мм впереди заднего края твердого неба, а нам нужно вколоть иглу на 10мм впереди этого отверстия.
11. Ответ: Ввиду того, что нижняя челюсть, при резцовой проводниковой анестезии, мешает направить иглу перпендикулярно к небу, мы и при этой инъекции вынуждены придать игле косое направление спереди и снизу, назад и вверх.
 Местом
укола, таким образом, должен служить
пункт, лежащий впереди резцового
отверстия (или, вернее, проекции резцового
отверстия на слизистую оболочку неба)
приблизительно на 3—5 мм. Это место
укола особенно удобно тем, что
приблизительно тут, впереди резцового
отверстия, находится постоянное
возвышение, указывающее место укола.
Этим возвышением является резцовый
сосочек, papilla
incisiva,
находящийся позади промежутка между
верхними центральными резцами. К
сожалению, уколы в резцовый сосочек
очень болезненны, так как он весьма
богат нервными окончаниями.
Местом
укола, таким образом, должен служить
пункт, лежащий впереди резцового
отверстия (или, вернее, проекции резцового
отверстия на слизистую оболочку неба)
приблизительно на 3—5 мм. Это место
укола особенно удобно тем, что
приблизительно тут, впереди резцового
отверстия, находится постоянное
возвышение, указывающее место укола.
Этим возвышением является резцовый
сосочек, papilla
incisiva,
находящийся позади промежутка между
верхними центральными резцами. К
сожалению, уколы в резцовый сосочек
очень болезненны, так как он весьма
богат нервными окончаниями.
Для борьбы с сильной чувствительностью резцового сосочка рекомендуется смазать его несколько раз 3% — дикаина. Иногда мы делаем укол чуть впереди или чуть сбоку от резцового сосочка. Ясно, что при уколе вне резцового сосочка необходимо это отклонение исправить некоторым изменением направления иглы, т. е. при уколе впереди резцового сосочка игла должна пойти более горизонтально; при уколе же чуть латеральнее, вправо или влево от резцового сосочка, мы должны придать игле, кроме направления спереди и снизу назад и вверх, также незначительное отклонение в противоположную месту укола сторону.
Важно помнить и при этой обезболивающей инъекции, что выпускать раствор следует, лишь ощутив концом иглы кость. Раствор следует выпускать в количестве не больше 2мл.
При продвижении иглы в резцовый канал на 8—10 мм наступает анестезия не только небной слизистой оболочки в пределах четырех верхних резцов, но в значительной степени и самих названных зубов, вследствие того, что носо-небный нерв перед выходом из резцового отверстия отдает нервные веточки к этим зубам. Но входить в резцовый канал рекомендуется осторожно и не глубже чем на 10мм; при несоблюдении этой предосторожности можно проникнуть иглой в носовую полость.
12. Ответ: Внутриротовая нижнечелюстная (мандибулярная) проводниковая анестезия.
Место укола находится в точке пересечения горизонтальной линии с вертикальной линией. Горизонтальная линия проходит на уровне около 1см выше жевательной поверхности нижних моляров. Проходя по жевательной поверхности нижних моляров, как мы уже указывали, она является верхней границей воронки нижнечелюстного отверстия.
В области переднего края ветви нижней челюсти различают два позадимолярных треугольника — большой и малый. Большой треугольник находится выше и латерально, а малый — ниже и медиально. Большой позадимолярный треугольник образуется наружным ребром в виде наружной косой линии, linea obliqua externa, переходящей в венечный отросток, и внутренним ребром в виде внутренней косой линии, linea obliqua interna, s. linea mylohyoidea, называемой, также височным гребнем нижней челюсти, crista temporalis mandibulae. Между указанными ребрами находится ямка, называемая fossa retromolaris.
Височный гребень нижней челюсти (внутреннее ребро большого треугольника) в нижней своей части позади последнего нижнего моляра делится на расходящиеся в медиальную и латеральную стороны две ножки — crus mediale et laterale. Малый треугольник представляет собой небольшую треугольную шероховатую костную площадку, находящуюся между указанными ножками височного гребня, которую также называют trigonum retromolare.
Таким образом, под trigonum retromolare подразумевают костную площадку, находящуюся между linea obliqua externa и linea obliqua interna (crista temporalis mandibulae).
Вколов иглу вплотную у внутреннего ребра большого позадимолярного треугольника (височный гребень нижней челюсти), на высоте около 1см от жевательной поверхности нижних моляров, продвигают ее параллельно этой жевательной поверхности в глубь тканей все время в тесном соприкосновении с костью на 1,5—2 см и выпускают там обезболивающий раствор. Таким образом, для правильного выполнения внутриротовой нижнечелюстной проводниковой анестезии очень важно уметь легко и точно находить внутреннее ребро большого позадимолярного треугольника.
13. Ответ: Пальцевой, способ внутриротовой нижнечелюстной проводниковой анестезии. При внутриротовом методе нижнечелюстной проводниковой анестезии больной широко открывает рот. При этом слизистая оболочка на переднем крае ветви нижней челюсти натягивается и он легче прощупывается. Надо помнить, что передний край ветви нижней челюсти находится латеральнее альвеолярного отростка нижней челюсти. Внутрь от переднего края ветви нижней челюсти, впереди миндалины, при широком открывании рта образуется крепкая складка слизистой оболочки, покрывающая связку, идущую от крючка крыловидного отростка, hamulus pterygoideus, к основанию язычка нижней челюсти — крыловидно-нижнечелюстная связка, lig. pterygomandibulare. Эта складка от напряжения подлежащей связки делается плотной и может быть ошибочно принята за внутреннее ребро позадимолярной ямки переднего края ветви нижней челюсти. Каким же пальцем удобнее ощупывать передний край ветви нижней челюсти с большим позадимолярным треугольником?
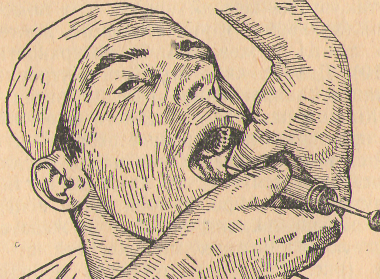 Мы
ощупываем большой позадимолярный
треугольник с правой стороны
указательным пальцем левой руки, а с
левой — большим пальцем левой руки и
производим внутриротовую нижнечелюстную
обезболивающую инъекцию всегда правой
рукой. Наложив тот или другой палец
ладонной стороной на большой
позадимолярный треугольник, нужно точно
в нем ориентироваться. Наружное ребро
выступает резче и прощупывается
раньше всех других частей этого
треугольника. Затем нужно прощупать
находящуюся на большом позадимолярном
треугольнике позадимолярную ямку и
уложить в ней горизонтально палец
так, чтобы мягкий кончик его поместился
в ямке, а нижний край (лучевой — у
указательного, локтевой — у большого)
плотно лежал у жевательной поверхности
нижних моляров. Далее нужно отыскать
внутреннее ребро большого треугольника,
направленное больше назад и менее резко
выдающееся. Концом пальца, уложенного
вышеописанным образом, нетрудно
прощупать и внутреннее ребро. Ощупывающий
палец продвигается немного вперед
или назад (медиально или латерально) и
укладывается так, что край его ногтя
соответствует положению внутреннего
ребра. У края ногтя и на высоте 0,75— 1см
(немного меньше ширины пальца) от
жевательной поверхности соответствующих
нижних моляров делают укол в слизистую
оболочку. При этом игла попадает на
начало внутренней поверхности ветви
(внутреннее ребро большого позадимолярного
треугольника, височный гребень нижней
челюсти, служит началом внутренней
поверхности ветви нижней челюсти). Если
конец иглы попадает на указанную ямку
(участок переднего края ветви,
находящейся между наружным и внутренним
ребрами большого позадимолярного
треугольника), нужно коней иглы осторожно
скользить по кости в медиальном
направлении, пока он не дойдет до начала
внутренней поверхности ветви нижней
челюсти.
Мы
ощупываем большой позадимолярный
треугольник с правой стороны
указательным пальцем левой руки, а с
левой — большим пальцем левой руки и
производим внутриротовую нижнечелюстную
обезболивающую инъекцию всегда правой
рукой. Наложив тот или другой палец
ладонной стороной на большой
позадимолярный треугольник, нужно точно
в нем ориентироваться. Наружное ребро
выступает резче и прощупывается
раньше всех других частей этого
треугольника. Затем нужно прощупать
находящуюся на большом позадимолярном
треугольнике позадимолярную ямку и
уложить в ней горизонтально палец
так, чтобы мягкий кончик его поместился
в ямке, а нижний край (лучевой — у
указательного, локтевой — у большого)
плотно лежал у жевательной поверхности
нижних моляров. Далее нужно отыскать
внутреннее ребро большого треугольника,
направленное больше назад и менее резко
выдающееся. Концом пальца, уложенного
вышеописанным образом, нетрудно
прощупать и внутреннее ребро. Ощупывающий
палец продвигается немного вперед
или назад (медиально или латерально) и
укладывается так, что край его ногтя
соответствует положению внутреннего
ребра. У края ногтя и на высоте 0,75— 1см
(немного меньше ширины пальца) от
жевательной поверхности соответствующих
нижних моляров делают укол в слизистую
оболочку. При этом игла попадает на
начало внутренней поверхности ветви
(внутреннее ребро большого позадимолярного
треугольника, височный гребень нижней
челюсти, служит началом внутренней
поверхности ветви нижней челюсти). Если
конец иглы попадает на указанную ямку
(участок переднего края ветви,
находящейся между наружным и внутренним
ребрами большого позадимолярного
треугольника), нужно коней иглы осторожно
скользить по кости в медиальном
направлении, пока он не дойдет до начала
внутренней поверхности ветви нижней
челюсти.
14. Ответ: Беспальцевой внутриротовой путь нижнечелюстной анестезии по М. М. Вейсбрему (анестезия на нижнечелюстном возвышении, torus mandibulae). Вейсбрем (1940) предложил способ, при котором иглу направляют к нижнечелюстному возвышению и там выпускают обезболивающую жидкость. Нижнечелюстное возвышение находится на внутренней поверхности ветви нижней челюсти, несколько выше и впереди от язычка нижней челюсти, и образуется схождением двух костных тяжей, идущих от венечного и суставного отростков. Нижнечелюстное возвышение имеет три ската: один спускается к основанию венечного отростка, другой к нижнечелюстному отверстию и третий, наиболее пологий, к нижнечелюстной вырезке. Все это пространство заполнено рыхлой клетчаткой, в которой проходят нижнеальвеолярный, язычный и щечный нервы.
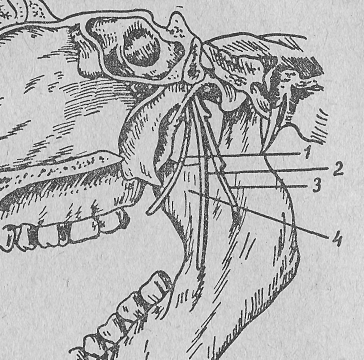 Таким
образом, при анестезии на нижнечелюстном
возвышении прерывается проводимость
не только нижнелуночкового и язычного
нервов, но и щечного нерва.
Таким
образом, при анестезии на нижнечелюстном
возвышении прерывается проводимость
не только нижнелуночкового и язычного
нервов, но и щечного нерва.
При максимально открытом рте за третьим моляром нижней челюсти, на границе с глоткой натягивается соединительнотканный тяж — крыловидно-нижнечелюстная складка, покрывающая крыловидно-нижнечелюстную связку, идущую от крючка крыловидного отростка к язычку нижней челюсти. Между натянутой складкой и слизистой оболочкой щеки, покрывающей внутреннее ребро позадимолярной ямки, намечается незначительно выраженная бороздка, которая проецируется на нижнечелюстном возвышении. Техника анестезии на нижнечелюстном возвышении заключается в следующем.
Больной широко открывает рот. Под контролем глаз определяется бороздка между крыловидно-нижнечелюстной складкой и слизистой оболочкой щеки. Шприц помешается в противоположном углу рта, укол делают в области бороздки на уровне 0,5см ниже жевательной поверхности верхнего третьего моляра, а при его отсутствии — верхнего второго моляра, шприц и иглу держат при инъекции в одной горизонтальной плоскости. Иглу продвигают до кости и попадают на нижнечелюстное возвышение, где выпускают часть обезболивающего раствора. Остаток обезболивающей жидкости выпускают при выдвигании иглы наружу для обезболивания язычного нерва.
15. Ответ: Проводим внеротовую мандибулярную анестезию. 1) ощупываем операционное поле пальцами левой руки, и поэтому имеем возможность и эту проводниковую анестезию всегда производить наиболее удобным образом, т. е. правой рукой;
2) большой и указательный пальцы, ощупывающие угол нижней челюсти, лежат на ней свободно и могут принять любое положение в соответствии с особенностями анатомического и патологического состояния лицевого скелета и покрывающих его мягких тканей;

3) ощупывающие пальцы могут там, где это нужно, натянуть над нижнечелюстной костью наружные мягкие ткани, приподнять или, наоборот, опустить их соответственно вышеуказанным особенностям оперируемой области.
16. Ответ: Проводим внутриротовую подбородочную анестезию.
При сомкнутых зубных рядах нижнюю губу и щеку отодвигают как можно больше от нижней челюсти. Затем вкалывают в переходную складку над медиальной половиной нижнего первого моляра иглу в направлении внутрь, вниз, вперед. Конец иглы попадает при этом на участок кости, лежащий под верхушкой нижнего второго премоляра.
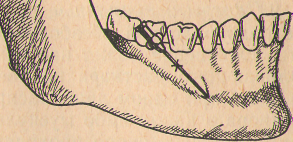 После
этого выпускают немного раствора (0,5
мл) и приступают к осторожному
ощупыванию иглой данного участка.
Появление колющей боли в нижней губе
свидетельствует о достижении концом
иглы подбородочного нерва и подбородочного
отверстия, где выпускают 0,5 мл
обезболивающего раствора.
После
этого выпускают немного раствора (0,5
мл) и приступают к осторожному
ощупыванию иглой данного участка.
Появление колющей боли в нижней губе
свидетельствует о достижении концом
иглы подбородочного нерва и подбородочного
отверстия, где выпускают 0,5 мл
обезболивающего раствора.
17. Ответ: Проводим внеротовую ментальную анестезию.
Пальпируя левой рукой, определяют и фиксируют со стороны полости рта место подбородочного отверстия, которое, как мы уже говорили, находится приблизительно на середине высоты тела нижней челюсти, между нижними премолярами. Немного выше и позади подбородочного отверстия делается укол со стороны кожи лица. Иглу направляют вниз и вперед и подходят вплотную к кости. Часто при таком месте укола и таком направлении иглы попадают сразу в подбородочное отверстие. В противном случае выпускают немного обезболивающего раствора на костный участок, чтобы его обезболить, и затем осторожно скользят концом иглы по обезболенному участку до попадания в подбородочное отверстие. Выпуская затем снова немного раствора, всегда можно почти безболезненно проникнуть в подбородочный канал, здесь выпускают 0,5мл обезболивающего раствора.
18. Ответ: Проводим внутрипериодонтальную анестезию. При внутрисвязочной анестезии шприц направляют вдоль центральной оси зуба. В положении иглы под углом 30° по отношению к центральной оси зуба. Раствор вводят в десневой карман на глубину примерно 2мм до контакта с дном канала.
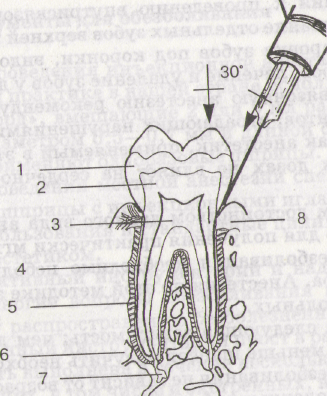 1
— эмаль; 2 — дентин; 3 — пульпа; 4 — цемент;
5 — периодонт; 6 — альвеолярная кость;
7 — верхушка зуба; 8 — борозда десны.
1
— эмаль; 2 — дентин; 3 — пульпа; 4 — цемент;
5 — периодонт; 6 — альвеолярная кость;
7 — верхушка зуба; 8 — борозда десны.
Конический срез иглы должен быть обращен в обратную сторону по отношению к зубу. В настоящее время положение поворота кончика иглы не считается принципиально однозначным. Наблюдения свидетельствуют об эффективности обратного расположения среза кончика иглы при проведении анестезии. При правильном проведении инъекции ощущается сопротивление при движении поршня в течение 20 сек. Для предупреждения изгиба иглы ее необходимо придерживать пальцем на пути введения в периодонтальную связку. Для этих целей рекомендуются иглы размером 30Г.
19. Ответ: Начинаем инъекцию посредине траго-орбитальной линии у нижнего края скуловой дуги. Сначала доводим конец иглы до наружной пластинки крыловидного отростка, отмечаем на игле глубину этого пункта и фиксируем установленную глубину концом среднего пальца проводящей инъекцию правой руки.
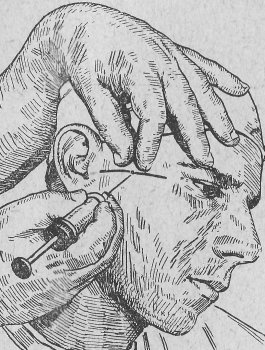 Затем
выдвигаем иглу немного больше чем на
половину наружу и снова погружаем ее
вглубь на первоначальное расстояние
до места, фиксированного на игле концом
указанного пальца. При этом для получения
крыло-небной анестезии этим путем
продвигаем иглу повторно с уклоном
вперед, попадаем в крыло-небную ямку и
заполняем ее обезболивающим раствором.
Затем
выдвигаем иглу немного больше чем на
половину наружу и снова погружаем ее
вглубь на первоначальное расстояние
до места, фиксированного на игле концом
указанного пальца. При этом для получения
крыло-небной анестезии этим путем
продвигаем иглу повторно с уклоном
вперед, попадаем в крыло-небную ямку и
заполняем ее обезболивающим раствором.
20. Ответ: После обработки спиртом и слабым раствором йода (2 %) соответствующей височной области намечают йодом или определяют зрительно опознавательную траго-орбитальную линию. У худощавых людей наружный глазничный край хорошо выявляется и определяется под контролем глаз, у тучных приходится его определить и выявить пальцами левой руки. Середина траго-орбитальной линии отмечается легко и правильно при помощи глаз.
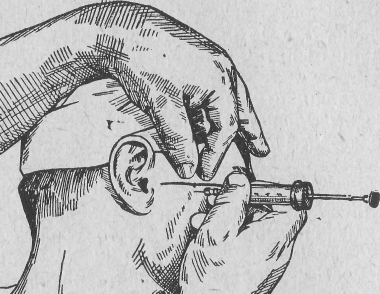 Ошибка
на 2 или даже 3мм не играет особенной
роли, так как ширина наружной пластинки
крыловидного отростка, согласно нашим
многочисленным измерениям, равняется
0,8—1,5 см и при указанной ошибке конец
иглы также попадает в цель. Укол начинают
в середине траго-орбитальной линии, и
смело направляют иглу вглубь до
столкновения с наружной пластинкой
крыловидного отростка. Обнаруженную
глубину фиксируют на игле средним
пальцем проводящей инъекцию правой
руки, и вплотную у кожи в месте укола
фиксируют на игле глубину продвинутой
ее части. Иглу выдвигают наружу до
подкожной клетчатки, не сдвигая
фиксирующего глубину залегания
крыловидного отростка пальца, затем
снова продвигают иглу вглубь до
соприкосновения конца среднего пальца
с кожей, на этот раз с уклоном назад, и
попадают в целевой пункт анестезии у
овального отверстия. Здесь выпускают
2—3 мл обезболивающего раствора,
после чего наступает обезболивание
всей соответствующей половины нижней
челюсти.
Ошибка
на 2 или даже 3мм не играет особенной
роли, так как ширина наружной пластинки
крыловидного отростка, согласно нашим
многочисленным измерениям, равняется
0,8—1,5 см и при указанной ошибке конец
иглы также попадает в цель. Укол начинают
в середине траго-орбитальной линии, и
смело направляют иглу вглубь до
столкновения с наружной пластинкой
крыловидного отростка. Обнаруженную
глубину фиксируют на игле средним
пальцем проводящей инъекцию правой
руки, и вплотную у кожи в месте укола
фиксируют на игле глубину продвинутой
ее части. Иглу выдвигают наружу до
подкожной клетчатки, не сдвигая
фиксирующего глубину залегания
крыловидного отростка пальца, затем
снова продвигают иглу вглубь до
соприкосновения конца среднего пальца
с кожей, на этот раз с уклоном назад, и
попадают в целевой пункт анестезии у
овального отверстия. Здесь выпускают
2—3 мл обезболивающего раствора,
после чего наступает обезболивание
всей соответствующей половины нижней
челюсти.
К главе №4.
1. Ответ: Травматическая миогенная контрактура нижней челюсти слева.
2. Ответ: Обморочное состояние. 1. Прекратить введение анестетика.
2. Открыть форточку и придать горизонтальное положение.
3. Расстегнуть воротник и дать вдохнуть пары раствора аммиака.
4. Под кожу ввести 1мл 10% раствора кофеина.
3. Ответ: Коллапс. Под кожу ввести 1мл 0,2 раствора норадреналина, 1мл 10% раствора кофеина. Вызвать машину скорой помощи.
4. Ответ: Интоксикация. Немедленно ввести внутривенно 2мл 1% раствора тиопентала-натрия.
5. Ответ: Идиосинкразия. Уложить больного на кушетку, ввести антигистаминные препараты (зиртек 1 таб.х 1раз), внутривенно 10мл 10% раствора кальция хлорида, преднизолон 30мг.
6. Ответ: Анафилактический шок. 1. 0,5 мл 0,1% раствора адреналина гидрохлорида ввести в место введения анестетика
2. 0,5 мл 0,1% раствора адреналина гидрохлорида ввести внутривенно
3. 2 мл 3% раствора преднизолона в/м
4. 500 мл 5% раствора глюкозы в/в
5. 2 мл 2,5% раствора пипольфена
6. 2 мл 2% раствора димедрола
7. 10 мл 40% раствора эуфиллина.
7. Ответ: Гематома щечной области справа. Сдавить мягкие ткани, для остановки кровотечения. При гематомах первые 2-3 дня показаны покой и холод. С целью предупреждения инфицирования гематомы назначить антибиотики.
8. Ответ: Пост инъекционный абсцесс нижней челюсти слева.
9. Ответ: Ошибочное введение другого лекарственного вещества.
10. Ответ: Временный парез скуловой ветви лицевого нерва.
К главе №5.
1. Ответ: Гипноз.
2. Ответ: В его основе лежит способ введения в организм общих анестетиков в виде пара или газа через дыхательные пути, с последующей диффузией их из альвеол в кровь.
3. Ответ: Гипотония, обусловлено передозировкой анестетика.
4. Ответ: Нейролептаналгезия.
5. Ответ: Вводный наркоз — 0,1 мг/кг дроперидола, 3— 4 мгк/кг фентанила. Выключения сознания добиваются путем введения 0,5—1 % раствора барбитуратов или 0,15—0,2 мг/кг седуксена. После интубации трахеи основной наркоз поддерживают закисью азота с кислородом в соотношении 1:1 по полуоткрытому контуру. Фентанил вводят фракционно по 1—2 мл (50—100 мкг) таким образом, чтобы его доза была не ниже 7— 8 мкг/кг в 1 ч. Преимущества этого метода — мягкий гипнотический эффект, уменьшение пред и постнагрузки миокарда, минимальное токсическое воздействие на почки и печень.
6. Ответ: Атаралгезия.
7. Ответ: Аурикулотерапию.
8. Ответ: Электропунктурную терапию.
9. Ответ: При классическом положении головы шея резко разгибается в атланто-окципитальном сочленении, и затылок приводится, возможно, ближе к шейным позвонкам. В этом случае линия, проведенная от верхних резцов через глотку и гортань к трахее, почти полностью выпрямляется. При осмотре полости рта убеждаются в отсутствии в ней инородных предметов и рвотных масс, а затем вводят клинок ларингоскопа до задней стенки глотки и продвигают его в направлении голосовой щели. Прямым клинком ларингоскопа приподнимают надгортанник, обнаруживают голосовую щель, через которую проводят эндотрахеальную трубку, а ларингоскоп извлекают. В последующем раздувают манжетку к трубке и выполняют тампонаду полости рта для создания герметичности при проведении искусственного дыхания.
10. Ответ: Срочно устранить западение языка. Начать искусственное дыхание «рот в рот» и закрытый массаж сердца. Ингаляцией кислорода через носовой катетер явления гипоксии ликвидировать.
К главе №6.
1. Ответ: Показание является – абсолютным. Щипцы для удаления больших коренных зубов, изогнутые по ребру.
 1.
Наложение щипцов; 2. Продвигания щипцов;
3. Смыкания (фиксации щипцов); 4. Вывихивания
зуба (люксация или ротация); 5. Извлечения
зуба.
1.
Наложение щипцов; 2. Продвигания щипцов;
3. Смыкания (фиксации щипцов); 4. Вывихивания
зуба (люксация или ротация); 5. Извлечения
зуба.
2. Ответ: Показание является – относительным. Для удаления нижних премоляров используют клювовидные щипцы.
 После
максимально возможного продвигания
щечек и их фиксации вывихивающие
движения делают в виде люксации,
постепенно увеличивая размах. В конце
вывихивания можно осторожно сделать
ротационное движение. При удалении
правых нижних премоляров врач находится
справа и сзади. Извлекают премоляры
кверху и кнаружи.
После
максимально возможного продвигания
щечек и их фиксации вывихивающие
движения делают в виде люксации,
постепенно увеличивая размах. В конце
вывихивания можно осторожно сделать
ротационное движение. При удалении
правых нижних премоляров врач находится
справа и сзади. Извлекают премоляры
кверху и кнаружи.
3. Ответ: Показание является – абсолютным. Щипцы, изогнутые по плоскости.
 Зуб
вывихивают осторожными и плавными
движениями вначале в язычную, а затем
в щечную сторону. Зуб извлекают из лунки
вверх и в щечную сторону.
Зуб
вывихивают осторожными и плавными
движениями вначале в язычную, а затем
в щечную сторону. Зуб извлекают из лунки
вверх и в щечную сторону.
4. Ответ: Показание является – относительным. Для удаления нижних резцов используют клювовидные изогнутые по ребру щипцы с узкими щечками в виде желобков и полукруглым концом.
 После
наложения щипцов их продвигают по оси
зуба при помощи I
пальца левой руки. Вывихивание производят
люксацией с незначительной ротацией.
Первое вывихивающее движение направлено
в губную сторону; зуб извлекают кверху
и кнаружи.
После
наложения щипцов их продвигают по оси
зуба при помощи I
пальца левой руки. Вывихивание производят
люксацией с незначительной ротацией.
Первое вывихивающее движение направлено
в губную сторону; зуб извлекают кверху
и кнаружи.
5. Ответ: Показание является – абсолютным.
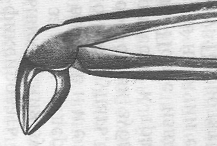 1.Наложение
щипцов; 2.Продвигания щипцов; 3.Смыкания;
4.Вывихивания корня; 5.Извлечения корня.
1.Наложение
щипцов; 2.Продвигания щипцов; 3.Смыкания;
4.Вывихивания корня; 5.Извлечения корня.
6. Ответ: Необходимо взять прямой элеватор.
 Рабочей стороной
попытаться войти между корнями и делая
вращательные движения, попытаться
вытолкнуть корни.
Рабочей стороной
попытаться войти между корнями и делая
вращательные движения, попытаться
вытолкнуть корни.
7. Ответ: Элеватор следует удерживать всей кистью правой руки, кроме II пальца, который должен располагаться около щечки элеватора. Рабочую часть элеватора вводят между корнем и лункой так, чтобы вогнутая часть была обращена в сторону удаляемого корня.
 При
удалении корней многокорневых зубов
щечку углового элеватора вводят в лунку
уже удаленного корня, удаляют вначале
межкорневую перегородку, а затем
другие корни. Опираясь нерабочей частью
щечки на соседний зуб, элеватором
можно удалить корень в сторону пустой
лунки, а также межкорневую перегородку.
При
удалении корней многокорневых зубов
щечку углового элеватора вводят в лунку
уже удаленного корня, удаляют вначале
межкорневую перегородку, а затем
другие корни. Опираясь нерабочей частью
щечки на соседний зуб, элеватором
можно удалить корень в сторону пустой
лунки, а также межкорневую перегородку.
8. Ответ: Штыковидный элеватор Леклюза применяют чаще всего для удаления нижнего третьего моляра. Инструмент состоит из массивной ручки, соединенной под прямым углом со штыковидной промежуточной частью; конец рабочей части (щечка) заострен.
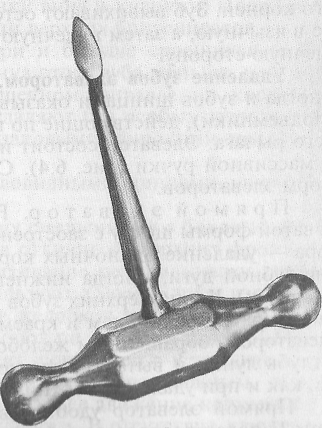 Положение
больного и врача такое же, как и при
удалении зуба щипцами. Острый конец
щечки вводят так, чтобы уплощенная часть
была обращена к удаляемому зубу, а
закругленная — ко второму моляру,
постоянно контролируя движение
пальцами левой руки, чтобы не вывихнуть
третий моляр и предотвратить его
аспирацию.
Положение
больного и врача такое же, как и при
удалении зуба щипцами. Острый конец
щечки вводят так, чтобы уплощенная часть
была обращена к удаляемому зубу, а
закругленная — ко второму моляру,
постоянно контролируя движение
пальцами левой руки, чтобы не вывихнуть
третий моляр и предотвратить его
аспирацию.
9. Ответ: В тех случаях, когда зуб или корень невозможно удалить при помощи щипцов или элеватора, следует прибегнуть к выпиливанию бормашиной.
Это оперативное вмешательство выполняют с соблюдением правил асептики. Оперативный доступ и направление линии разреза зависит от локализации зуба или корня.
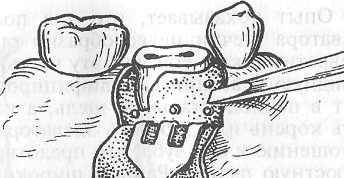 Разрез
может быть трапециевидным, дугообразным
или углообразным. Отслоив
слизисто-надкостничный лоскут, производят
резекцию наружной стенки альвеолярного
отростка. Вначале шаровидным бором
формируют отверстия, а затем соединяют
их при помощи фиссурного бора. Наружную
стенку альвеолы резецируют долотом или
элеватором. Выдалбливание молотком
и долотом нежелательно из-за травматичности.
Обнаженные корни удаляют щипцами
или элеватором, острые края сглаживают
костной ложкой или бормашиной и фрезой.
Удаляют грануляционную ткань.
Разрез
может быть трапециевидным, дугообразным
или углообразным. Отслоив
слизисто-надкостничный лоскут, производят
резекцию наружной стенки альвеолярного
отростка. Вначале шаровидным бором
формируют отверстия, а затем соединяют
их при помощи фиссурного бора. Наружную
стенку альвеолы резецируют долотом или
элеватором. Выдалбливание молотком
и долотом нежелательно из-за травматичности.
Обнаженные корни удаляют щипцами
или элеватором, острые края сглаживают
костной ложкой или бормашиной и фрезой.
Удаляют грануляционную ткань.
10. Ответ: Относительным, общим.
К главе №7.
1. Ответ: Уровень удаляемого зуба должен быть на уровне плечевого сустава.
2. Ответ: Показание является – относительным. При удалении верхних премоляров пользуются S-образными.
 Вывихивание первых
премоляров осуществляют люксационными
движениями. Извлечение этих зубов
производят вниз и кнаружи.
Вывихивание первых
премоляров осуществляют люксационными
движениями. Извлечение этих зубов
производят вниз и кнаружи.
3. Ответ: Показание является – абсолютным. При удалении верхних моляров слева пользуются S-образными щипцами, с шипиком справа. Первое вывихивающее движение делают в небном направлении.
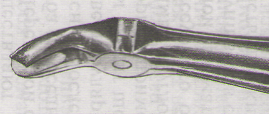 Первый
моляр извлекают из лунки вниз и кнаружи.
Первый
моляр извлекают из лунки вниз и кнаружи.
4. Ответ: Показание является – относительным.
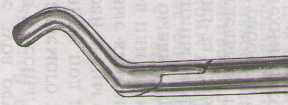 Третий
моляр удаляют без особых затруднений
при помощи штыковидных щипцов с
одинаковыми широкими желобообразными
щечками без шипов.
Третий
моляр удаляют без особых затруднений
при помощи штыковидных щипцов с
одинаковыми широкими желобообразными
щечками без шипов.
5. Ответ: Показание является – относительным.
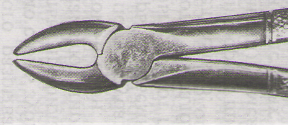 Удаляют
прямыми щипцами с широкими щечками.
Удаляют
прямыми щипцами с широкими щечками.
6. Ответ: Показание является – общим.
 Используют
штыкообразный, или байонетные щипцы.
Используют
штыкообразный, или байонетные щипцы.
7. Ответ: Показание является – относительным. При удалении верхних моляров справа пользуются S-образными щипцами, с шипиком слева. Первое вывихивающее движение делают в щечном направлении.
8. Ответ: Оперативный доступ используется тот, при котором достигается минимум повреждений соседних зубов и корней, стенки носовой полости и верхнечелюстной пазухи. Разрез слизистой оболочки должен быть достаточным для скелетирования области расположения зуба. Часть кости над зубом удаляют при помощи бормашины и долота. Долото или прямой элеватор вводят под зуб и качающими движениями извлекают его. Ретинированный зуб чаще всего удаляют с вестибулярной стороны, а если он располагается ближе к небу, — то со стороны неба.
9. Ответ: Показание является – относительным.
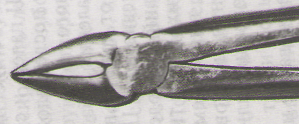 Используют прямые
щипцы со сходящими щечками.
Используют прямые
щипцы со сходящими щечками.
10. Ответ: Убедившись в полном удалении зуба, острой костной ложечкой следует очистить лунку от мелких отломков кости, грануляций или оболочки кисты. Наружный и внутренний края альвеолы сжимают пальцами через марлевые тампоны. На рану накладывают один или несколько марлевых тампонов и просят больного крепко сжать челюсти. Спустя 10—15 мин тампоны удаляют, чтобы убедиться в сохранности сгустка. В отсутствие кровотечения больной может уйти из лечебного учреждения. Рекомендуется не есть в течение 1—2 ч, после чего можно принимать пищу в охлажденном виде. В первый день операции полоскать рот растворами антисептиков не рекомендуется, кроме тех случаев, когда наблюдался гнойно-воспалительный процесс. Полоскание рта слабыми растворами фурацилина, хлоргексидина, натрия гидрокарбоната или калия перманганата разрешается лишь в последующие 2—3 дня.
Как правило, рана после удаления зуба заживает вторичным натяжением, чему способствует формирование в лунке кровяного сгустка.
К главе №8.
1. Ответ: Перелом корня зуба — нередкое осложнение. Оно возникает вследствие разрушения коронки патологическим процессом или в силу анатомических особенностей (длинные, тонкие или изогнутые корни, значительное их расхождение). Это осложнение может возникнуть в результате нарушения техники удаления зубов, грубого применения инструментов, резких движений руки врача, беспокойного поведения больного и т.д. Оставленный в лунке или сломанный корень зуба необходимо удалить в тот же день. Не следует вместе с корнем повреждать щипцами стенку альвеолярного отростка. Лучше всего на уровне травмы с вестибулярной стороны произвести скелетирование стенки отростка, а затем резецировать ее при помощи бормашины. Корень удаляют элеватором.
2. Ответ: При не полном вывихе зуб надо укрепить шиной.
3. Ответ: Повреждение коронки зуба антагониста происходит при соскальзывании щипцов с удаляемого зуба и при удалении его с большой силой в направлении не кнаружи, а вверх. Вид помощи зависит oт степени повреждения зуба антагониста (депульпирование и пломбирование канала, закрытие культи коронкой).
4. Ответ: Это осложнение может привести к глубокому проникновению корня зуба под десну с язычной стороны и развитию воспалительного процесса. Сместившийся таким образом корень после клинического и рентгенологического обследования удаляют через разрез слизистой оболочки.
5. Ответ: Отлом фрагмента альвеолярного отростка происходит при прочном сращении корня зуба с костью, грубом удалении, при наложении щипцов на зуб, если одновременно захватывают значительный участок альвеолярного края. Это может иметь место и в том случае, когда вместе с зубом отламывается участок альвеолярного отростка и рядом стоящий одиночный зуб. Отломанный участок подлежит удалению, острые края кости скусывают. На слизистую оболочку накладывают кетгутовые швы.
6. Ответ: Отлом бугра верхней челюсти — осложнение, встречающееся при травматичном удалении верхнего третьего моляра щипцами или прямым элеватором. В результате повреждения слизистой оболочки верхнечелюстной пазухи возникает значительное кровотечение. Бугор верхней челюсти, потерявший связь с мягкими тканями, необходимо удалить, края раны широко мобилизовать, рану наглухо ушить. Если простым ушиванием перфорацию устранить невозможно, то в условиях стационара на фоне противовоспалительной терапии следует произвести пластическую операцию.
7. Ответ: Иногда при недостаточном отслаивании десны вокруг удаляемого зуба происходит разрыв слизистой оболочки. Это грозит обильным кровотечением из ветвей небной артерии, а при травмировании подъязычной области может развиться гнойно-воспалительный процесс. Если удаление разрушенного нижнего зуба производят торопливо прямым элеватором, то инструмент может соскользнуть и повредить ткани дна полости рта или язык. Лечение состоит в наложении швов на поврежденные ткани. Сближающие швы накладывают также на размозженные раны, даже если нет значительного кровотечения, поскольку оно возможно в более поздние сроки.
8. Ответ: Перфорация дна верхнечелюстной пазухи. О перфорации, по какой бы причине она ни возникла, необходимо тотчас же сообщить больному. Важно, чтобы он не обвинил врача в преднамеренном сокрытии этих сведений. Достаточно эффективным считается закрытие перфорационного отверстия широко мобилизованным трапециевидным слизисто-надкостничным лоскутом с вестибулярной стороны. Эта операция может быть выполнена сразу же после перфорации. Непременными условиями являются интактная верхнечелюстная пазуха и отсутствие в ней корня зуба. Попытка удалить корень зуба через лунку всегда заканчивается неудачей.
9. Ответ: Луночковое кровотечение. В хирургическом стоматологическом кабинете прежде всего надо создать спокойную постановку. Для того чтобы точно определить источник кровотечения, необходимо удалить сгусток крови, обработать лунку 3 % раствором перекиси водорода и обсушить марлевым ее шариком.
Если причиной кровотечения является повреждение мягких тканей, то необходимо наложить швы кетгутом ими шелком. При кровотечении из стенок лунки или межкорневой перегородки участок кровоточащей кости сдавливают крампонными или штыкообразными щипцами.
Для того чтобы остановить кровотечение из глубины лунки, ее вначале очищают от тромба и осколков кости хирургической ложкой, а после промывания раствором антисептика просушивают и плотно тампонируют турундой, пропитанной йодоформной жидкостью, начиная со дна и заполняя всю лунку. Для тампонады применяют также биопластик с тромбином, эпсилон-аминокапроновую кислоту, противостолбнячную сыворотку, биологические геморрагические препараты (гемостатическая губка, фибринная пленка, коллагеновая губка и др.), желатиновую губку и др. Хороший эффект дает прижигание трихлоруксусной кислотой, кристалликами калия перманганата.
10. Ответ: Альвеолит. После проводникового обезболивания лунку промывают теплым раствором перекиси водорода, фурацилина, хлоргексидина в смеси с протео-литическими ферментами, 50 % раствором димексида с оксациллином. Острой костной ложечкой осторожно освобождают лунку от распавшегося кровяного сгустка и инородных тел, грануляций. Осуществляют пенициллин-новокаиновую блокаду окружающих мягких тканей. На края раны накладывают сближающие швы или лунку рыхло тампонируют турундой, пропитанной раствором антибиотика и анестезином. Эффективно введение и лунку амниона, консервированного в хлорной воде. Внутрь назначают анальгетики, витамины и сульфаниламиды, местно — УВЧ-терапию, сухое тепло, флюктуризацию, лазерное облучение.
К главе №9.
1. Ответ: Хронический периодонтит 37 зуба. Лечение. После предварительной неудачной попытки перепломбировки 37 зуба проведено хирургическое вмешательство с резекцией верхушки медиального корня 37 зуба до уровня пломбировки. Проведен курс физиотерапии, швы сняты на 5-е сутки, заживление первичным натяжением.
2. Ответ: диагноз: хронический гранулирующий периодонтит в области
16 зуба с перфорацией и трифуркацией.
3. Ответ: Острый гнойный периостит нижней челюсти справа от 46 зуба.
4. Ответ: 1. Данные жалобы, анамнеза, местного статуса соответствуют клинической характеристике острого гнойного периостита нижней челюсти слева.
2. Из анамнеза больной выяснено, что начало заболевания, связано с 38 зубом, который ранее не лечился. Учитывая то, что коронка его разрушена, можно полагать, что хронический воспалительный процесс в стадии обострения вначале локализовался в периодонтальной щели 38 зуба.
По мере нарастания воспалительных явлений экссудат по, системе фолькмановских и гаверсовых каналов проник через кортикальную пластинку нижней челюсти под надкостницу, тем самым давление в области периодонта уменьшилось, отчего и боли в 38 зубе стихли.
5. Ответ: 1. Основным лечебным мероприятием при остром периостите челюсти является создание оттока экссудата и предупреждение проникновения гноя в окружающие мягкие ткани. С этой целью производится «периостотомия» — рассечение слизистой и надкостницы по переходной складке в области болезненного инфильтрата. После хирургического вмешательства больному необходимо назначить общепринятые противовоспалительные препараты: антибиотики, сульфаниламиды, антигистаминные и др.
2. Причиной острых воспалительных заболеваний челюстно-лицевой области в основном являются больные зубы. Поэтому помимо тех лечебных мероприятий, о которых говорилось выше, обязательным является решение вопроса, как поступить с «причинным» зубом. Учитывая то, что 22 зуб является однокорневым, канал зуба, как правило, хорошо проходим. Необходимо рентгенологически определить характер изменений в области корня зуба и в соответствии с этим решить вопрос о консервативном лечении зуба, либо о его удалении.
6. Ответ: 1. Для установления диагноза больному достаточно тех данных, о которых сообщил больной и, что выявлено при осмотре.
На основании вышеперечисленного поставлен диагноз: острый одонтогенный остеомиелит нижней челюсти слева. В данном случае необходимо срочное хирургическое вмешательство, так как любая отсрочка на дополнительные методы обследования чревата серьезными осложнениями, такими, как менингит, медиастинит, абсцессы, других органов, сепсис и др.
2. Подвижность и болезненная перкуссия зубов на нижней челюсти при остром остеомиелите являются одним неважных дифференциальных признаков и обусловлены тем, что наряду с гнойным расплавлением костной ткани челюстей происходит разрушение и связочного аппарата периодонта зубов.
По мере стихания острых воспалительных явлений в области периодонта этих зубов происходит образование соединительной ткани и ранее подвижные зубы становятся неподвижными.
Поэтому при остром остеомиелите челюстей: эти зубы, как правило, не удаляются.
7. Ответ: Чувство онемения в области половины нижней губы и угла рта называют симптомом Венсана, обусловлено сдавленней серозным или гнойным экссудатом нижнего альвеолярного нерва.
8. Ответ: Наибольшая частота поражения нижней челюсти одонтогенньгми остеомиелитами обусловлена анатомо-физиологическими особенностями строения верхней и нижней челюстей.
Верхняя челюсть содержит небольшое количество губчатого вещества, кортикальные пластинки тонкие, хорошо кровоснабжена и иннервирована, в то время как нижняя челюсть содержит больше губчатого вещества, имеет плотный кортикальный слой и хуже кровоснабжена. Поэтому инфекция находит в области нижней челюсти более благоприятные условия для своего развития.
9. Ответ: Лечение больного с острым одонтогенным остеомиелитом челюсти следующее: показана ранняя широкая периостотомия (рассечение слизистой и надкостницы по переходной складке), которая снижает внутрикостное давление и ограничивает возможность распространения воспалительного процесса на соседние участки челюсти и мягкие ткани. Необходимо обязательно удалить причинный зуб, что предотвращает дальнейшее поступлении инфекции из канала зуба и создает отток экссудата из челюсти. Кроме того, необходимо назначить общее лечение: антибиотики, сульфаниламиды, дезинтоксикационную терапию, 10%-ный раствор хлорида кальция, поливитамины.
При остром одонтогенном остеомиелите могут быть следующие осложнения: абсцессы и флегмоны окружающих челюсти мягких тканей, при остеомиелите верхней челюсти острый гайморит, через подвисочную и крылонебную ямку, а также по сосудисто-нервным пучкам гной может распространиться в полость черепа.
При остеомиелите нижней челюсти могут быть следующие осложнения: медиастинит, сепсис, абсцессы и флегмоны близлежащих и отдаленных областей лица и шеи, невралгия III ветви тройничного нерва, патологический перелом нижней, челюсти, лимфадениты и др.
10. Ответ: 1. На основании вышеперечисленных жалоб, анамнеза, объективных и лабораторных данных больному можно поставить диагноз: хронический одонтогенный остеомиелит нижней челюсти слева.
2. План лечения: учитывая, что от начала заболеваний прошло 2 месяца и на рентгенограмме нижней челюсти определяются свободно лежащие секвестры, больному показана операция секвестрэктомия, общеукрепляющая терапия, витамины, антигистаминные препараты.
Зубы с омертвевшей пульпой, если они расположены в очаге поражения костной ткани, трепанируют, каналы их пломбируют.
После операции секвестрэктомии и заживления кожной раны назначают физиотерапевтическое лечение: электрофорез с препаратами кальция, парафин, грязи.
11. Ответ: 1. На основании жалоб, анамнеза и объективных данных у больного подчелюстная флегмона слева, причиной которой явился 36 зуб. Разрушенная коронка 36зуба говорит о хроническом одонтогенном очаге инфекции, которая проявила свою вирулентность после переохлаждения больного. Вначале воспалительный процесс локализовался в области периодонта зуба, тогда у больного были локальные боли в 36 зубе. Затем инфекция распространилась через фолькмановские и гаверсовые каналы, кортикальную пластинку и надкостницу нижней челюсти в мягкие ткани подчелюстного треугольника.
2. План лечения флегмоны подчелюстной области. Наличие очага флюктуации в области инфильтрата является показанием к срочному хирургическому вмешательству (лишь в начальных стадиях острых воспалительных заболеваний мягких тканей челюстно-лицевой области допустима консервативная тактика). Под местным или общим обезболиванием производится вскрытие флегмоны: подчелюстным разрезом размером 6—8 см рассекают кожу, подкожную клетчатку, подкожную мышцу. После эвакуации гноя рану дренируют. «Причинный» 36 зуб необходимо обязательно удалить.
Затем назначают антибиотики, сульфаниламиды, десенсибилизирующие препараты, витамины. По показаниям — другое симптоматическое лечение.
12. Ответ: Общеизвестны следующие пути распространения инфекции при воспалительных процессах:
1) лимфогенный — по лимфатическим сосудам;
2) гематогенный — по кровеносным сосудам;
3) распространение по протяжению из периодонта «причинного» зуба в кость, через надкостницу в мягкие ткани;
4) распространение по фасциям, клетчаточным пространствам.
Одной из анатомо-физиологических особенностей челюстно-лицевой области является наличие большого количества клетчаточных пространств, которые связаны между собой.
Это обусловливает распространение воспаления из одной анатомо-топографической области в другую.
Кроме этой причины у нашего больного возможно столь быстрое распространение инфекции в соседние области за счет большой вирулентности микрофлоры и ослабления защитных сил макроорганизма.
13. Ответ: 1. При остром одонтогенном остеомиелиете челюсти, как правило, резко страдает общее состояние больного, оно может быть удовлетворительным или тяжелым. При этом выражены признаки общей интоксикации организма за счет всасываемости продуктов воспаления и токсинов из очага поражения в том или ином участке челюсти. В связи с этим такие больные подлежат лечению в стационарных условиях.
2. Учитывая тяжесть общего состояния больного, анатомо-топографические особенности челюстно-лицевой области, благодаря которым острые воспалительные явления быстро распространяются в соседние области (глазница, гайморова пазуха, череп, средостение и т. д.), сроки оперативного вмешательства больных с острым одонтогенным остеомиелитом челюстей после поступления в стационар должны быть минимальными. Недопустима какая-либо отсрочка для производства дополнительных обследований (рентгенография, анализы крови, мочи и т. д.). Их необходимо провести после оказания экстренной хирургической помощи — периостотомии и удаления «причинного» зуба.
14. Ответ: Острый гнойный периостит верхней челюсти слева от 26 зуба.
15. Ответ: острый одонтогенный остеомиелит нижней челюсти слева.
16. Ответ: Хронический одонтогенный остеомиелит дифференцируют: от одонтогенной подкожной гранулемы, специфических поражений челюстей (актиномикоз, туберкулез, сифилис), доброкачественных опухолей и опухолеподобных образований (остеоид-остеома, остеобластокластома, фиброзная дисплазия, эозинофильная гранулема), злокачественных опухолей (рак, саркома).
17. Ответ: Снижение иммунитета. Лечение консервативное.
18. Ответ: Чувство онемения в области половины нижней губы и угла рта называют симптомом Венсана, обусловлено сдавленней серозным или гнойным экссудатом нижнего альвеолярного нерва.
Ограничение открывания рта, за счет вовлечения в воспалительный процесс медиальной крыловидной мышцы. Лечение - остеоперфорация и внутрикостный лаваж, дополнительно вскрыть крылочелюстное пространство.
19. Ответ: Одонтогенная флегмона подчелюстной области слева от 36 зуба.
Лечение – вскрытие флегмоны.
20. Ответ: Развитием медиастинита, сепсиса, синустромбоза пещеристых пазух головного мозга.
21. Ответ: Под местным или общим обезболиванием производится вскрытие флегмоны: подчелюстным разрезом размером 6—8 см рассекают кожу, подкожную клетчатку, подкожную мышцу. После эвакуации гноя рану дренируют. Обязательно проводят пальцевую ревизию, «причинный» зуб необходимо обязательно удалить.
22. Ответ: Острый гнойный периостит верхней челюсти справа от 14 зуба.
23. Ответ: Острый гнойный лимфаденит верхнее - боковой поверхности шеи слева.
24. Ответ: Дифференцировать необходимо с хроническим одонтогенным остеомиелитом. Лечение – специфическое. Рекомендовано удалить 47 зуб.
25. Ответ: 1. Флегмону глазницы, флегмону щечной области, флегмону подвисочной и крылонебной ямок. 2. Рекомендовано удалить 13 зуб.
3. Под местным или общим обезболиванием производится вскрытие флегмоны: разрезом размером 6—8 см рассекают кожу, подкожную клетчатку, подкожную мышцу. После эвакуации гноя рану дренируют. Обязательно проводят пальцевую ревизию. Затем назначают антибиотики, сульфаниламиды, десенсибилизирующие препараты, витамины. По показаниям — другое симптоматическое лечение.
26. Ответ: Острый одонтогенный правосторонний гайморит. Апикальная гранулема в области 15 зуба в стадии обострения. Лечение – резекция верхушки зуба.
27. Ответ: Острый неспецифический лимфаденит поднижнечелюстной области справа. Неспецифические лимфадениты следует дифференцировать от следующих заболеваний: 1) периостита и остеомиелита челюстей; 2) одонтогенной флегмоны; 3) специфических лимфаденитов (при актиномикозе, туберкулезе, сифилисе); 4) метастазов злокачественных опухолей в лимфатические узлы; 5) лимфогранулематоза; 6) лимфолейкоза;
7) воспалений околоушной и подчелюстной слюнных желез;
8) слюннокаменной болезни.
28. Ответ: Острый неспецифический лимфаденит поднижнечелюстной области справа и верхнего отдела справа.
29. Ответ: Острый неспецифический лимфаденит околоушно-жевательной области слева.
30. Ответ: Давность заболевания, увеличенный лимфатический узел, безболезненность, отсутствие специфического заболевания.
К главе №19.
1. Ответ: Острый лимфобластный лейкоз, стадия разгара. Хронический рецидивирующий герпетический стоматит.
2. Ответ: Острый миелобластный лейкоз. Острый герпетический стоматит, гипрепластический гингивит.
3. Ответ: Острый лимфобластный лейкоз, бластная инфильтрация околоушной левой слюнной железы.
4. Ответ: Острый лимфобластный лейкоз, специфическая инфильтрация в области удаления 63,64,65 зубов.
5. Ответ: Метастатический рак суставного отростка нижней челюсти справа.
6. Ответ: Амелобластома нижней челюсти слева.
7. Ответ: Саркома Юинга.
8. Ответ: - начинается неожиданно, без всякой видимой причины (за исключением травмы);
- боли в интактных зубах;
- чувство неприятного зуда в области десневого края;
- расшатывание зубов;
- болевые ощущения, сравнимые с «текущей струей» (на верхней челюсти);
- парестезия в области разветвления подглазничного или подбородочного нерва;
- на верхней челюсти рост опухоли диагностируется позже, чем на нижней, из-за прорастания ее в гайморову пазуху;
- на месте развития опухоли появляются различной величины и плотности, умеренно болезненные при пальпации припухлости;
- отечность мягких тканей;
- расширяются подкожные и подслизистые вены;
- кожа над опухолью истончается;
- контрактура ВНЧС;
- открывание рта ограничено;
- патологический перелом нижней челюсти;
- температура 39-40°;
- ускоряется РОЭ.
Рентгенологическая картина: преобладание то разрушительных, то созидательных процессов;
9. Ответ: Лечение хирургическое (крестообразное рассечение оболочки с обшиванием краев кетгутом).
10. Ответ: При гистологическом исследовании была выявлена фибросаркома.
К главе №20.
1. Ответ: Проведена операция: пластика нижней губы местными тканями через 63 часа после травмы. Сняты швы. Рана обработана по общепринятой методике.
 Произведены
дополнительные сквозные разрезы по
нижней границе дефекта справа длиной
25мм и слева до угла рта. Рана зашита
наглухо кетгутовыми и волосяными швами,
форма губы полностью восстановлена.
Произведены
дополнительные сквозные разрезы по
нижней границе дефекта справа длиной
25мм и слева до угла рта. Рана зашита
наглухо кетгутовыми и волосяными швами,
форма губы полностью восстановлена.
2. Ответ: Произведена операция — пластика правой щеки местными тканями (через 6 часов после травмы).
При первичной хирургической обработке удалены костные осколки со дна раны. Отломки скуловой кости вправлены и фиксированы кетгутом.
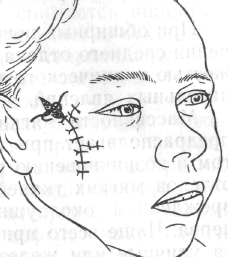 Края
раны широко препарированы и сдвинуты
к центру. Клетчатка сшита кетгутовыми
швами. На кожу наложены волосяные швы.
Края
раны широко препарированы и сдвинуты
к центру. Клетчатка сшита кетгутовыми
швами. На кожу наложены волосяные швы.
3. Ответ: Проведена операция — пластика носа лоскутом на ножке, взятым с левой щеки (через 12 часов после травмы).
После первичной хирургической обработки раны произведено сшивание поврежденного левого крыльного хряща и внутренней выстилки после предварительного ее отделения от перегородки и крыла носа. Образованный на левой щеке лоскут размером 55X25 мм перенесен на раневую поверхность носа и подшит к краям ее кетгутовыми и волосяными швами, под ножку лоскута введен тампон.
4. Ответ: Произведена операция — пластика дефекта верхней губы местными тканями и пластика кончика носа лоскутом со щеки (через 42 часа после травмы).
После первичной хирургической обработки ран произведены дополнительные горизонтальные разрезы от верхнего края дефекта верхней губы до носогубных складок и на границе красной каймы и кожи.
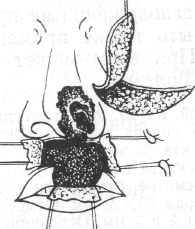 Кожные
лоскуты отделены, сдвинуты к середине
и сшиты между собой, полностью закрыв
раневую поверхность. Произведены
дополнительные вертикальные разрезы
длиной 15мм по
краям дефекта красной каймы вниз. Остатки
красной каймы широко отпрепарированы
с переходом на внутреннюю поверхность
верхней губы, слизистая оболочка
выдвинута наружу и подшита к коже
кетгутовыми швами.
Кожные
лоскуты отделены, сдвинуты к середине
и сшиты между собой, полностью закрыв
раневую поверхность. Произведены
дополнительные вертикальные разрезы
длиной 15мм по
краям дефекта красной каймы вниз. Остатки
красной каймы широко отпрепарированы
с переходом на внутреннюю поверхность
верхней губы, слизистая оболочка
выдвинута наружу и подшита к коже
кетгутовыми швами.
Внутренняя выстилка крыла носа образована широко отпрепарированной неповрежденной слизистой оболочкой. На левой щеке выкроен лоскут, выпуклая часть которого точно повторяет форму дефекта кончика носа справа. Такой лоскут удобен при дефектах неровных очертаний, но рубец его не полностью совпадает с ходом носогубной складки, что до некоторой степени снижает косметический результат операции. Лоскут повернут под углом 80° и подшит к краям дефекта кетгутовыми и волосяными швами. Под ножку лоскута введен тампон.
5. Ответ: Произведена операция — пластика верхней губы лоскутами на ножке, взятыми с носогубной складки и лоскутом из слизистой оболочки (через 49 часов после травмы).
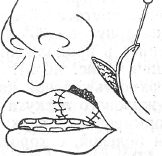
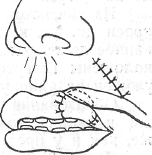 Из
слизистой оболочки внутренней поверхности
губы слева выкроен лоскут, который
повернут на 35° и уложен во вновь
образованное ложе, расположенное в
продолжение дефекта. На края раны
наложены кетгутовые швы. Лоскут выведен
наружу, уложен на раневую поверхность
красной каймы и подшит.
Из
слизистой оболочки внутренней поверхности
губы слева выкроен лоскут, который
повернут на 35° и уложен во вновь
образованное ложе, расположенное в
продолжение дефекта. На края раны
наложены кетгутовые швы. Лоскут выведен
наружу, уложен на раневую поверхность
красной каймы и подшит.
6. Ответ: Произведена операция — пластика мочки левой ушной раковины лоскутом на ножке (через 20 часов после травмы). После первичной хирургической обработки раны на боковой поверхности шеи слева выкроен кожно-жировой лоскут размером 50X24 мм, ножка которого расположена на 20мм выше раневой поверхности. Рана на шее после гемостаза ушита кетгутовыми и волосяными швами. Лоскут отсепарирован, повернут к ране и подшит к коже по передней поверхности ее кетгутовым и волосяными швами.
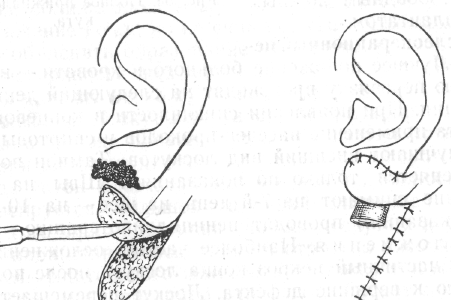 Раневая
поверхность на ушной раковине полностью
закрыта лоскутом, а так как повреждение
кожи задней поверхности мочки уха было
на 50мм ниже переднего, то раневая
поверхность на лоскуте оставалась
открытой. Под нее подведен тампон.
Раневая
поверхность на ушной раковине полностью
закрыта лоскутом, а так как повреждение
кожи задней поверхности мочки уха было
на 50мм ниже переднего, то раневая
поверхность на лоскуте оставалась
открытой. Под нее подведен тампон.
7. Ответ: Проведена операция — пластика носа свободным кожным трансплантатом, взятым из заушной области слева (через 3 часа после травмы). Произведена первичная хирургическая обработка раневой поверхности и тщательный гемостаз. В левой заушной области взят «расщепленный» трансплантат кожи размером 15X15 мм по точному отпечатку размера дефекта на марле. Отделенный лоскут перенесен на раневую поверхность и подшит к ее краям волосяными швами. На подшитый к краям дефекта трансплантат положена черепицеобразная повязка, фиксированная сверху пращевидной повязкой. Края раны за левой ушной раковиной широко отпрепарированы и сближены шелковыми швами.
 Через
12 дней повязка снята. Лоскут прижил.
Косметический эффект операции хороший.
Через
12 дней повязка снята. Лоскут прижил.
Косметический эффект операции хороший.
8. Ответ: Произведена операция — пластика дефекта носа «острым» филатовским стеблем (через 7 часов после травмы).
Послеоперационный период без осложнений. Приживление стебля полное.
Через 12 дней произведено отсечение ножки филатовского стебля с ушиванием его свободного конца волосяными швами. Наложены швы на правое плечо после отсечения питающей ножки.
Через 3 дня произведено формирование крыла носа с удалением избытка стебля.
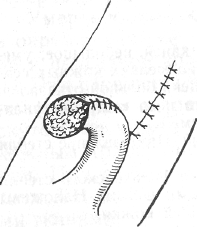
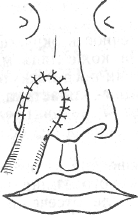
 Послеоперационный
период протекал без осложнений.
Косметический результат операции
хороший.
Послеоперационный
период протекал без осложнений.
Косметический результат операции
хороший.
9. Ответ: Произведена операция — пластика верхней губы лоскутами на ножке, взятыми с носогубной складки и лоскутом из слизистой оболочки (через 49 часов после травмы).
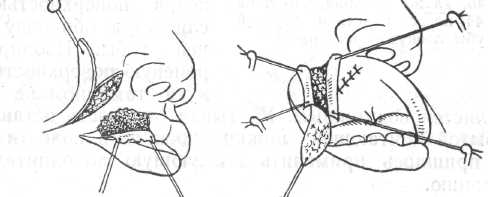 Из
слизистой оболочки внутренней поверхности
губы слева выкроен лоскут, который
повернут на 35° и уложен во вновь
образованное ложе, расположенное в
продолжение дефекта.
Из
слизистой оболочки внутренней поверхности
губы слева выкроен лоскут, который
повернут на 35° и уложен во вновь
образованное ложе, расположенное в
продолжение дефекта.
 На
края раны наложены кетгутовые швы.
Лоскут выведен наружу, уложен на раневую
поверхность красной каймы и подшит.
На
края раны наложены кетгутовые швы.
Лоскут выведен наружу, уложен на раневую
поверхность красной каймы и подшит.
10. Ответ: Под местной анестезией производят первичную хирургическую обработку раны с выравниванием кожных краев и свободного края поврежденного хряща, края раны отсепарируют.
 Следующим
этапом операции является образование
кожно-жирового лоскута. При этих операциях
соотношения размеров лоскута несколько
иные, так как для устранения дефектов
ушных раковин необходимы более длинные
лоскуты, чем для пластики носа и губ.
Подкожная жировая клетчатка на шее,
имеющая большое значение для питания
и жизнеспособности лоскута, развита
слабо, поэтому основную роль в сохранении
и приживлении лоскута играет его
ножка. Ножка располагается за ушной
раковиной на сосцевидном отростке
височной кости. Ширина ножки при
длине лоскута 40—50 мм должна равняться
ширине лоскута. В тех случаях, когда
длина лоскута превышает 50мм, ширину
ножки следует увеличивать на 10мм.
Необходимую длину и ширину лоскута
определяют таким же образом, как и при
дефектах хрящевого отдела носа.
Следующим
этапом операции является образование
кожно-жирового лоскута. При этих операциях
соотношения размеров лоскута несколько
иные, так как для устранения дефектов
ушных раковин необходимы более длинные
лоскуты, чем для пластики носа и губ.
Подкожная жировая клетчатка на шее,
имеющая большое значение для питания
и жизнеспособности лоскута, развита
слабо, поэтому основную роль в сохранении
и приживлении лоскута играет его
ножка. Ножка располагается за ушной
раковиной на сосцевидном отростке
височной кости. Ширина ножки при
длине лоскута 40—50 мм должна равняться
ширине лоскута. В тех случаях, когда
длина лоскута превышает 50мм, ширину
ножки следует увеличивать на 10мм.
Необходимую длину и ширину лоскута
определяют таким же образом, как и при
дефектах хрящевого отдела носа.
