
Метод баллотирования
Положение рук такое же, как при глубокой пальпации почек.
Левой рукой наносят короткие быстрые толчки по поясничной области, которые передаются почке, и она приближается к ладони правой руки, ударяется о пальцы и вновь отходит кзади.
У здорового человека почки не пальпируются. Прощупывание почек возможно при их опущении, чрезмерной подвижности или увеличении (более чем в 1,5 раза). Перкуссией почки не выявляются вследствие их топографического расположения.
увеличение, неровная, бугристая поверхность с одной стороны характерны для опухоли, с двух сторон — для поликистоза.
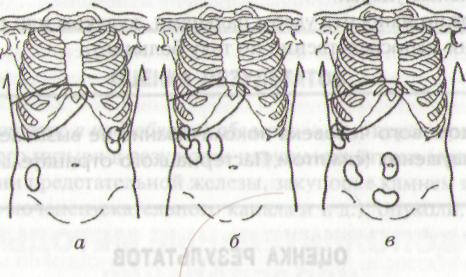
Рис. 113. Степени опущения почки: а — I степень; б —\ II степень; в — III степень
I степень — удается прощупать только нижний полюс почки.
II степень — пальпируется вся почка.
III степень — почка пальпируется и свободно смещается в различных направлениях — «блуждающая почка».
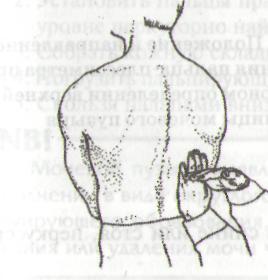
ПОКОЛАЧИВАНИЕ ПО ОБЛАСТИ ПОЧЕК (рис. 114) (определение симптома Пастернацкого)
Рис. 114. Поколачивание по области почек
Почка пальпируется, форма бобовидная, поверхность гладкая, консистенция плотная, тошнота при пальпации наблюдаются при опущении почки (нефроптоз), патологической подвижности почки («блуждающая почка»); увеличение, мягкоэластичная консистенция отмечаются при водянке почки (гидронефроз);
Левую руку положить плашмя поперечно оси тела поочередно на одну и другую половины поясничной области в зоне проекции почек (в области XII ребра).
Ульнарным ребром ладони правой руки нанести по тыльной поверхности левой руки короткие отрывистые, но не очень сильные удары.
Можно наносить удары пальцами, кулаком или ребром ладони непосредственно по телу больного.
У здорового человека поколачивание не вызывает болевого ощущения (симптом Пастернацкого отрицательный).
2. Палец-плессиметр установить на уровне пупка перпендикулярно передней срединной линии и передвигать вниз к лобку.
Если мочевой пузырь пуст, перкуторный звук в надлобковой области тимпанический, если же наполнен — тупой.
Оценка результатов
Тупой звук в надлобковой области — при переполнении мочевого пузыря в результате нарушения оттока мочи (увеличении предстательной железы, закупорке камнем или сужении мочеиспускательного канала и т. д.), опухоли.
Болезненность — положительный симптом Пастернацкого при почечнокаменной болезни, воспалительном процессе в почечной ткани, лоханках, паранефрите, а также при радикулите, миозите.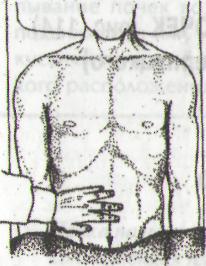
ПЕРКУССИЯ МОЧЕВОГО ПУЗЫРЯ (рис. 115)
Рис. 115. Положение и направление
перемещения пальца-плессиметра при
перкуторном определении верхней
границы мочевого пузыря
1. Положение больного лежа на спине или стоя, перкусси тихая.
ПАЛЬПАЦИЯ МОЧЕВОГО ПУЗЫРЯ (рис. 116)
(проводится после перкуссии при определении тупого звука
в надлобковой области)
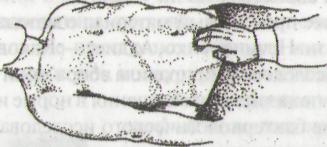
Рис. 116. Пальпация мочевого пузыря
Положение больного стоя или сидя.
Установить пальцы правой руки в надлобковой области на уровне перкуторно найденной границы мочевого пузыря.
Собрать кожную складку вверх по направлению к пупку.
Погрузить пальпирующие пальцы в глубину во время выдоха.
Скользя пальцами вниз, произвести ощупывание.
Мочевой пузырь выявляется пальпацией при его переполнении в виде округлого, гладкого, эластического, флюктуирующего образования, исчезающего после мочеиспускания или удаления мочи через катетер.
ПРИМЕР ОПИСАНИЯ РЕЗУЛЬТАТОВ ОБЪЕКТИВНОГО ИССЛЕДОВАНИЯ ОРГАНОВ МОЧЕВЫДЕЛЕНИЯ В УЧЕБНОЙ ИСТОРИИ БОЛЕЗНИ
При осмотре поясничная область не изменена.
При пальпации почки в положении лежа на спине и стоя не определяются. Если почки пальпируются, указать их форму, размеры, консистенцию, характер поверхности, степень смещаемости, наличие болезненности.
Симптом Пастернацкого отрицателен с обеих сторон.
Мочевой пузырь пальпаторно и перкуторно не выявляется.
ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ
Исследование мочи важно для диагностики заболеваний почек и мочевыводящих путей. Патологические изменения в этих органах отражаются на свойствах мочи.
мутная моча отмечается при наличии в ней лейкоцитов, эритроцитов, бактерий, слизи, что является признаком воспалительного процесса в мочевых путях и почках;
щелочная реакция мочи бывает при бактериальных воспалениях;
протеинурия, цилиндрурия могут быть обусловлены поражением почек и мочевыводящих путей;
гематурия бывает при поражении клубочков почек, мочекаменной болезни;
лейкоцитурия, пиурия обычно наблюдается при воспалительных заболеваниях мочевыводящих путей (цистит, пиелит, уретрит) и поражении почечной паренхимы (нефриты, нефросклерозы);
бактериурия выявляется при микробно-воспалительных заболеваниях почек и мочевыводящих путей (острый пиелонефрит, цистит, уретрит);
полиурия в сочетании с изогипостенурией и никтурией — признак функциональной недостаточности почек.
Выявить и определить степень почечной недостаточности можно при биохимическом исследовании крови, изучая концентрацию в крови креатинина, мочевины и других компонентов остаточного азота, а также калия, натрия, кальция, магния, фосфатов.
Повышение в крови мочевины бывает при ослаблении выделительной функции почек, а также наличии препятствия оттоку мочи при мочекаменной болезни, опухолях);
повышение в крови креатинина указывает на нарушение работы почечного фильтра при почечной недостаточности.
Рентгенологические методы широко применяются для исследования органов мочевыделения:
На обзорной рентгенограмме у некоторых больных удается определить овальные тени почек и оценить их расположение, можно обнаружить камни в почках и мочевыводящих путях. Иногда, например, при подозрении опухоли, в околопочечную клетчатку и ретроперитонеальное пространство вводят кислород, на светлом фоне которого тени почек контурируются лучше.

Ретроградная пиелография — введение контрастного вещества в почечные лоханки с помощью мочеточниковых катетеров через цистоскоп — проводится при наличии противопоказаний к внутривенному введению контрастного вещества или при неубедительных нефритом данных экскреторной пиелографии.
Цистоскопия — осмотр слизистой мочевого пузыря с помощью цистоскопа — позволяет:
установить наличие изъязвлений, полипов, опухоли, камней, источника кровотечения;
выполнить лечебные мероприятия;
взять кусочек ткани для биопсии;
взять мочу для исследования изолированно из каждой почки;
исследовать выделительную функцию почек путем хромоцистоскопии: внутривенно вводят краситель (раствор индигокармина), а затем через цистоскоп фиксируют время появления из устьев мочеточников окрашенной мочи. В норме моча должна выделяться через 3—5 мин после введения краски, при поражении одной из почек выделение мочи запаздывает.
Ультразвуковое исследование почек позволяет:
определить размеры, форму, локализацию почек;
оценить плотность, однородность, толщину паренхимы;
выявить опухоли, кисты почек, камни, воспалительные поражения мочевыводящих путей.
Радиоизотопные методы исследования почек:
радиоизотопная ренография используется для оценки секреторно-экскреторной функции почек;
радиоизотопное сканирование почек дает информацию о расположении, форме, величине почек, их функции, очаговые дефекты накопления препарата в органе позволяют диагностировать опухоли, деструктивные процессы.
Биопсия почек проводится, только когда другие методы исследования не позволяют поставить диагноз. Кусочек почечной ткани берут для исследования с помощью биопсионной иглы и аспирирующего шприца. Прокол делают со стороны спины в месте проекции почки.
Биопсия почек наиболее показана в случаях, когда выяснение морфологической картины может изменить лечение, например, решить вопрос о необходимости «агрессивной» терапии глюкокортикоидами, цитостатиками. Абсолютными противопоказаниями к проведению биопсии являются нарушения свертывающей системы крови, тяжелая гипертония, наличие единственной функционирующей почки, сморщенные почки.
ЭКГ применяется с целью выявления признаков поражения сердца, являющихся следствием артериальной гипертензии и почечной недостаточности.
Офтальмоскопия (исследование глазного дна) позволяет обнаружить признаки ретинопатии (поражение сетчатки глаза).
ОСНОВНЫЕ ПОЧЕЧНЫЕ СИНДРОМЫ
СИНДРОМ ПОЧЕЧНОЙ КОЛИКИ
Причина: окклюзия мочеточника, лоханки или чашечки чаще всего в результате нефролитиазиса, гнойных процессов в почке, новообразований почек и мочеточников, нефроптоза, гидронефроза, дискинезий мочевыводящих путей.
Симптомы:
жалобы: приступообразные интенсивные боли в поясничной области, отдающие в нижние отделы живота, мошонку, половые органы; дизурические расстройства;
при осмотре: поведение больного беспокойное, больной старается согнуться, кладя руки на поясницу, язык густо обложен белым налетом;
при пальпации: локальная болезненность при пальпации мочеточника, нередко положительные симптомы раздражения брюшины;
при перкуссии: положительный симптом Пастернацкого на соответствующей стороне;
при аускультации: часто брадикардия, повышение АД;
при дополнительных исследованиях: OAK (появление в осадке свежих эритроцитов), экскреторная и ретроградная урография, УЗИ почек, хромоцистоскопия позволяют выявить причину почечной колики.
ОТЕЧНЫЙ СИНДРОМ
Почечные отеки наиболее выражены при нефротическом синдроме — симптомокомплексе, характеризующемся высокой протеинурией, гипопротеинемией, гиперхолестеринемией и массивными отеками, часто достигающими степени анасарки.
Причины: многие почечные и непочечные заболевания с поражением почек.
ОСТРО РАЗВИВАЮЩИЙСЯ НЕФРОТИЧЕСКИЙ СИНДРОМ
может наблюдаться при различных отравлениях (сулема, кислоты, четыреххлористый углерод), инфекционно-токсических заболеваниях, в том числе гриппе; переливаниях несовместимой крови — во всех этих случаях поражение почек называется «токсическая почка» или «нефронекроз».
ХРОНИЧЕСКИЙ НЕФРОТИЧЕСКИЙ СИНДРОМ
может быть при хроническом гломерулонефрите (чаще всего) сепсисе, туберкулезе, сахарном диабете, диффузных заболевания соединительной ткани, амилоидозе.
Симптомы:
жалобы: отеки, олигоурия, могут быть неспецифические жалобы на отсутствие аппетита, тошноту, рвоту, головну боль и др.
при осмотре: выраженные отеки, вплоть до асцита, гидроторакса, гидроперикарда и анасарки, с соответствующей симптоматикой; характерное бледное, отечное лицо больного
по данным лабораторных исследований: массивная протеинурия, гипопротеинемия, гиперхолестеринемия.
СИНДРОМ ПОЧЕЧНОЙ АРТЕРИАЛЬНОЙ ГИПЕРТЕНЗИИ
Основные механизмы повышения АД при болезнях почек: задержка натрия и воды и активация прессорной системы — ренин ангиотензин-альдостерон.
Симптомы:
♦ жалобы: головная боль, головокружение, боли в области сердца, одышка, сердцебиение, ухудшение зрения и др (связаны с влиянием повышенного АД на головной мозг и сердце);
стойкое повышение АД, особенно диастолического;
при пальпации: напряженный пульс (следствие повышенного АД), разлитой, усиленный верхушечный толчок (гипертрофия левого желудочка);
при перкуссии: расширение границ сердца влево (гипертрофия и дилатация левого желудочка);
при аускультации: акцент второго тона над аортой (следствие повышенного давления в большом круге кровообращения);
позже присоединяются признаки сердечной недостаточности по левожелудочковому типу (сердечная астма), затем — по правожелудочковому типу (отеки на ногах, асцит, увеличение печени);
по данным инструментальных исследований: на ЭКГ и рентгенограмме — признаки гипертрофии левого желудочка. При исследовании глазного дна — изменения сосудов и ткани сетчатки, отек сосочка зрительного нерва.
СИНДРОМ ПОЧЕЧНОЙ ЭКЛАМПСИИ
Эклампсия (ангиоспастическая энцефалопатия) — крайнее проявление церебральных нарушений, связанных с высоким АД и пыраженными отеками при поражении почек.
Причины: отек мозга, возникающий в период выраженных отеков и повышения АД, при остром диффузном гломерулонефрите, нефропатии беременных.
Симптомы:
симптомы — предвестники приступа эклампсии — слабость, сонливость, головная боль, тошнота, рвота, туман перед глазами, снижение зрения, слуха, нервная и психическая возбудимость, бессонница;
симптомы эклампсии — внезапные вначале тонические, затем клонические судороги мышц конечностей, дыхательной мускулатуры, диафрагмы, полная потеря сознания, цианоз лица, набухание шейных вен, зрачки широкие, пена изо рта, окрашенная кровью (прикус языка), дыхание шумное, хрипящее, пульс редкий, напряжен, АД высокое;
после приступа эклампсии — сопор в течение некоторого времени, расстройства речи, слепота
СИНДРОМ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИ, УРЕМИЧЕСКАЯ КОМА
Уремия (мочекровие) — интоксикация организма, обусловленная недостаточностью функции почек (фильтрационной, экскреторной и секреторной), прежде всего недостаточной их способностью выводить из организма продукты белкового обмена (азотистые шлаки).
ОСТРАЯ ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ
Причины: чаще всего шоковая почка, токсическая почка, острый гломерулонефрит, обструкция мочевых путей. Клинические проявления:
Начальный период (1—2 суток) — клиника соответствует тому заболеванию, которое вызвало острую почечную недостаточность.
Олигоанурический период (в среднем 2 недели) — резкое снижение или прекращение диуреза:
жалобы: слабость, отсутствие аппетита, сонливость днем, бессонница ночью, тошнота, рвота, выделение малого количества мочи;
суточный диурез падает до 400-500 мл, возможна анурия (диурез не более 50 мл), нарастает азотемия, развиваются электролитные нарушения;
♦ нарастают отеки, в том числе и полостные, повышаете АД, развивается левожелудочковая недостаточность, отеки легких. При прогрессировании гипергидратации развиваются неврологические расстройства, отек мозга, нередко больной впадает в коматозное состояние.
3. Период восстановления диуреза (в среднем 10 дней) — характеризуется внезапным или постепенным увеличением диуреза с низким удельным весом, снижением содержания остаточных продуктов белкового обмена. В этот период из-за полиурии возможна опасная дегидратация. Период выздоровления, восстановления функции почек (6-12 месяцев) начинается с того момента, когда уровень креатинина и мочевины становится нормальным.
ХРОНИЧЕСКАЯ ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ (ХПН)
Характеризуется неуклонным ухудшением клубочковой и канал ьцевой функций почки, что приводит к их неспособности поддерживать нормальный состав внутренней среды.
Причиной ХПН может быть любое прогрессирующее почечное заболевание (чаще всего хронические гломерулонефрит и пиелонефрит, а также туберкулез, амилоидоз почек, врожденные заболевания почек, поражение почек при системных болезнях соединительной ткани, гипертонической болезни, сахарном диабете, подагре и др.).
Клинические проявления:
Скрытый период— клинически нарушения функции почек не проявляются. Они могут обнаруживаться с помощью пробы Зимницкого (изогипостенурия, никтурия), методом радиоизотопной нефрографии.
Явный период:
жалобы: слабость, сонливость, кожный зуд, носовые кровотечения, кровотечения из десен, тошнота, рвота, отсутствие аппетита, понос, кашель. Жалобы связаны с интоксикацией азотистыми шлаками, с их повреждающим действием на стенки сосудов, с их выделением слизистой желудка, кишечника, бронхов, кожей, а не почками (как в норме);
кожа бледная, сухая, со следами расчесов, синяки;
поражение сердечно-сосудистой системы: повышение АД, особенно диастолического, верхушечный толчок разлитой, усиленный, границы сердца расширены влево (гипертрофия и расширение левого желудочка), часто шум трения перикарда (плохой прогностический признак, связанный с воспалением перикарда на почве выделения его листками азотистых шлаков);
судорожные подергивания мышц, усиление энцефалопатии, вплоть до развития уремической комы.
3. Уремическая кома — финал ХПН — наблюдается редкое, глубокое и шумное дыхание Куссмауля, изо рта больного ощущается аммиачный запах, зрачки узкие, характерна анурия. Уремическая кома — признак наступающей смерти.
Лабораторные показатели при ХПН: в крови увеличение содержания креатинина, мочевины и других видов азотистых шлаков, т. е. остаточного азота; изогипостенурия, никтурия при пробе Зимницкого.
