
Предлагаемая Вашему вниманию работа подготовленна к изданию Центром перинатального воспитания и поддержки грудного вскармливания «РОЖАНА»
Художник: О. В. Корытов Вёрстка текста: А. В. Цареградский
Ваши отзывы и пожелания отправляйте по адресу: 113452, г. Москва а/я №27 или e-mail: jtsaregradskaya@hotmail.com Наша страничка в Интернет: www.rojana.mix.ru или www.rojana.ru
На правах рукописи.
© Ж.В. Цареградская, 2000
Подписано в печать 15.03.2000г. Тираж 300 экз.
Содержание
Содержание 1
РАЗВИТИЕ РЕБЕНКА ДО РОЖДЕНИЯ 4
Беременность 4
Внезародышевые части 8
Помесячное развитие плода 10
Первый месяц развития (0 - 4 недели) 10
Второй месяц развития (4-8 недель) 12
Третий месяц развития (8-12 недель) 13
Четвертый месяц развития (12-16 недель) 14
Пятый месяц развития (16-20 недель) 16
Шестой месяц развития (20 - 24 недели) 17
Седьмой месяц развития (24 - 28 недель) 18
Восьмой месяц развития (28 - 32 недели) 20
Девятый месяц paзвития (32 - 36 недель) 21
Десятый месяц развития (36 - 40 недель) 22
АЗБУКА БЕРЕМЕННОСТИ 24
Изменения в нервной и эндокринной 25
системе 25
Изменения в нервной системе 25
Изменения в эндокринной системе 26
Явления, связанные с изменениями в нервной и эндокринной системе Сонливость, вялость, утомляемость 28
Бессонница 28
Отупение 29
Повышение базальной температуры тела 29
Судороги 29
Внешний вид 30
Растяжки 30
Увеличение живота 31
Изменения в выделительной и половой системе Выделения 31
Тонус матки 31
Грудь 32
Мочеиспускание 33
Отеки 33
Токсикоз второй половины беременности 34
Изменения в кровеносной системе Артериальное давление 34
Головокружения и обмороки 35
Варикозное расширение вен 35
Кровоподтеки 37
Анемия 37
Предупреждение авитаминозов 37
Изменения в дыхательной системе Задыхание, нехватка воздуха 38
Одышка 38
Изменения в пищеварительной системе Тошнота 39
Зубы 40
Кровоточивость десен 41
Перистальтика и газы 41
Запоры 41
Боли в спине 47
Боли в лобке 47
Изменения в иммунной системе 48
Зрение 49
РЕКОМЕНДАЦИИ ПО ПИТАНИЮ БЕРЕМЕННОЙ 50
Экология питания 50
[ Новый химический агентлЬ?интез новых ферментов] 52
и иммунных тел, как результат адаптации 52
Биохимическая адаптация и ее последствия для потомства 52
Рекомендации по экологии питания беременной Соответствие питания климатической зоне 53
Сезонность питания 54
Использование натуральных продуктов 55
Химическая чистота продуктов 55
Пищевые добавки 56
Е102 Е10З Е104 Е105 E110 E111 E120 E121 E122 E123 E124 Е125 E126 E127 59
Е223 E224 Е225 E230 E231 E232 E239 E240 E241 E250 E251 Е311 E312 E313 E330. 59
Рацион беременной 59
Анемия 59
Железо 60
Кальций 60
Цинк 61
Фосфор 61
Хром 61
Медь 62
Марганец 62
Витамин Е 62
Витамин А 63
Витамин В12 63
ПСИХОЛОГИЯ ДО РОЖДЕНИЯ 64
Симбиотические связи Нервно-психическая связь 64
Биохимическая связь 64
Гормональная и эмоциональная связь 64
Психологические особенности беременной 66
Первая половина беременности 66
Вторая половина беременности 67
Антенатальная психология 67
Развитие органов чувств и формирование сенсорного опыта плода 68
Слух 69
Зрение 72
Осязание и телесные ощущения плода 73
Вкус и обоняние 74
Значение психологического состояния матери для здоровья плода 75
Воздействие стресса матери на органы и ткани плода 75
Значение душевного покоя матери для здоровья плода 76
Грантли Дик-Рид. 78
Обучение до рождения 78
Забота о здоровье плода, отраженная в народной традиции 80
Мифологические основы отношения к беременной 80
Уход за беременной в деревенской среде 82
Правила поведения по отношению к беременной 84
РАЗВИТИЕ РЕБЕНКА ДО РОЖДЕНИЯ
Беременность
Беременностью называется процесс вынашивания женщиной бедующего младенца в своей утробе. Длится он с момента зачатия до родов.
Более научно можно сказать, что беременность ло естественный физиологический процесс развития оплодотворенной яйцеклетки, в результате которого формируется новое существо, способное существовать вне материнского организма.
Беременность длится примерно десять лунных месяцев, или 280 дней. Каждый лунный, или акушерский, месяц составляет четыре недели. Как правило, продолжительность беременности исчисляют неделями, следовательно, она составляет 40 недель. Таким образом:
месяц - 4 недели;
месяца - 8 недель;
месяца - 12 недель;
месяца - 16 недель;
месяцев - 20 недель;
месяцев - 24 недели;
месяцев - 28 недель;
месяцев - 32 недели;
месяцев - 36 недель;
месяцев - 40 недель.
Десять лунных месяцев соответствуют примерно девяти солнечным календарным месяцам. Отсюда и представление о том, что беременность длится 9 месяцев. Но расчет длительности беременности по солнечным месяцам неточен и поэтому в акушерской практике не применяется.
Нужно отметить, что продолжительность беременности определяется у каждой женщины индивидуально и зависит от многих факторов. В среднем предельными считаются сроки 270-290 дней, или 38-41,5 недели. Роды, наступившие в этот период, считаются срочными, то есть наступившими в срок.
Начало беременности
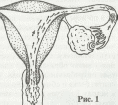
Начало новой жизни дает слияние мужской и женской половых клеток. В их слившихся ядрах встречаются 23 материнских и 23 отцовских хромосомы, давая толчок к развитию нового человеческого существа. Но момент оплодотворения яйцеклетки (женской по
ловой клетки) еще не есть начало беременности: оплодотворение происходит в маточной трубе и только потом плодное яйцо продвигается в матку. (Рис. 1.)
Некоторое время после оплодотворения (от 15 минут до 32 часов) ничего не происходит и будущий человек остается всего лишь одной клеткой. Но вот из одной клетки образуется две (Рис. 2, 4), определяя начало тех замечательных превращений, в результате которых получается маленький человечек. После первого деления плодное яйцо делится со скоростью примерно одно деление в сутки. Далее идет серия следующих делений: образуются четыре, пять, семь, восемь..., шестнадцать... клеток, причем делятся они асинхронно, образуя то четное, то нечетное число. Постепенно темп делений нарастает. Примерно на 3-4 сутки плодное яйцо становится похожим на тутовую
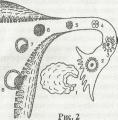
окружающий этот узелок. это превращение происходит к середине шестых - началу седьмых В это время зародыш состоит примерно из 107 клеток. Итак,оплодотоворенное яйцо движется в матку и по мере продвижения делится и претерпевает изменения.
Попав в матку в стадии бластулы (Рис. 2, 7 ). плодное яйцо прикрепляется к стенке матки (Рис. 2,8) и начинает постепенно погружаться в ее слизистую оболочку. С момента оплодотворения у вновь образованной клетки возрастает потребление кислорода, усиливается синтез белка и обмен углеводов, и поэтому к исходу 1-х суток плодное яйцо, израсходовав все свои запасы, нуждается в новом источнике питания для обеспечения дальнейшего развития. Теперь для него единственным таким источником может стать материнский организм.
Внедрение плодного яйца в стенку матки называется имплантацией, которая происходит примерно на 6-7-е сутки после оплодотворения (Рис. 3). Этот процесс длится 40-42 часа. При этом наружные клетки пузырька врастают, подобно корням, в слизистую
оболочку матки, где быстро разрастаются и сильно ветвятся. Внутри разветвлений образуются мелкие кровеносные сосуды, которые будут питать новый организм до момента рождения (Рис. 4).
Из зародышевого узелка формируется тело будущего человека, из поверхностного слоя клеток — внезародъшевые части (околоплодный пузырь,пуповина, плацента). Плацента, или детское место, формируется из той части поверхностного слоя, которая прорастает в слизистую оболочку матки.
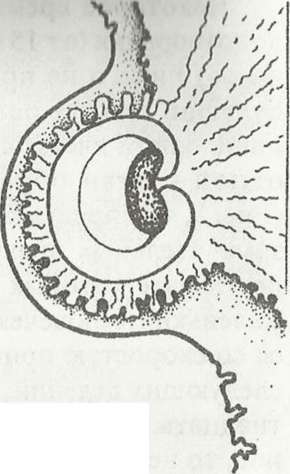
Рис.3
плодное яйцо называют зародышем, или эмбрионом. Период внутриутробной жизни от 0 до 2 месяцев (8 недель) называют зародышевым, или эмбриональным. После двух месяцев внутриутробной жизни зародыш именуют плодом. Плодовый, или фетальный , период длится от восьми недель до момента родов.
Внезародышевые части
Внезародышевые части формируются из того же оплодотворенного яйца, что и плод, и имеют одинаковый с ним генетический материал. К ним относятся - околоплодный пузырь (амнион), плацента и пуповина (Рис. 5).
Околоплодный пузырь (амнион, или водная оболочка) представляет собой замкнутый мешок, в котором находится плод, окруженный околоплодными водами (амниотической жидкостью). Хотя амнион довольно тонкая оболочка, она имеет сложное строение и функции.
Околоплодные воды, заполняющие полость амниона, образуются за счет секреции амниона и деятельности почек плода и имеют светлую окраску. Они способствуют обмену веществ зародыша и плода и оберегают его от неравномерного давления стенок матки, в результате которого развивающиеся органы могли бы быть деформированы. К концу беременности количество околоплодных вод может достигать 1-1,5 литра.
яйца, проросших в слизистую оболочку матки Процесс формирования плаценты идёт до 16-йнедели беременности параллельно с ростом и развитием зародыши.
Пока плацента не сформирован,! (т.е. до 16 недель.) железы внутренней секреции плода находятся под нлимипгм с ооттчч тнующих желез матери. Например, в первые недели беременности щитовидная железа плода формируется под влиянием гормонов щитовидной железы"матери. Через 16 недель окончательно сформированная плацента начинает функционировать как железа, секретирующая гормоны, и плод становится в этом отношении более независимым.
Функции плаценты очень важны и многообразны. Нарушение ее деятельности может привести к крайне неблагоприятным последствиям, а ее повреждение, в частности, отслойка, грозят зародышу и плоду гибелью.
Внешне плацента похожа на округлую довольно мягкую толстую лепешку. В конце беременности диаметр плаценты достигает 15-18 см, толщина — 2-3 см, масса — 500-600 г.
Следует обратить внимание, что, к сожалению, плацента не является для плода абсолютной защитой. Многие химические вещества и болезнетворные микроорганизмы преодолевают плацентарный барьер и оказывают на плод неблагоприятное воздействие, о чем мы будем говорить дальше.
Пуповина, или пупочный канатик, соединяет тело ребенка с плацентой. По ее кровеносным сосудам — двум артериям и одной вене— кровь течет от плода к плаценте и обратно. По пуповинным артериям течет венозная кровь от плода к плаценте, где она освобождается от отработанных продуктов жизнедеятельности и обогащается кислородом и питательными веществами. По пуповинной вене течет артериальная кровь от плаценты к плоду, уже обогащенная кислородом и питательными веществами. Пуповина образуется одновременно с детским местом и по внешнему виду напоминает шнур. Ее длина и толщина изменяются в соответствии с внутриутробным возрастом плода. К моменту родов длина пуповины доношенного плода в среднем равна 50-60 см, а диаметр - примерно 1,5 см.
Плацента, пуповина и плодные оболочки в совокупности называются последом, который рождается после рождения плода.
Помесячное развитие плода
Первый месяц развития (0 - 4 недели)
Это самый насыщенный событиями месяц в развитии зародыша. Из оплодотворенной яйцеклетки в течение первых суток появляются 2 новые клетки, потом 4 и т.д.; затем к третьим — четвертым суткам плодное яйцо становится морулой\ к шестым — пузырьком. На седьмые сутки зародыш прикрепляется к слизистой оболочке матки и строит себе «колыбельку» - происходит имплантация. Через 40 часов «новый дом» готов, для зародыша обеспечено питание и защита. Так прошла первая неделя.
В течение 2-й недели идет развитие в основном внезародышевых частей как системы жизнеобеспечения будущего ребенка. Клетки же зародышевого узелка расщепляются на два слоя и принимают форму диска величиной 0,25 мм в диаметре.
На 3-й неделе между двумя слоями клеток диска образуется третий слой. Формируются три зародышевых листка: средний — это вновь образованный третий слой клеток; наружный — слой клеток, который остается над ним, и внутренний слой клеток — это слой, располагающийся под ним. В будущем клетки каждого листка дадут начало строго определенным органам и тканям.
Вновь появившийся средний листок дает начало хорде — скелетному тяжу, который формируется одновременно со средним листком и проходит вдоль средней линии со стороны спины зародыша. Хорда — это будущий позвоночник. Кроме хорды, средний листок даст начало мышцам скелета, хрящам, костям, внутренним органам, сосудам, сердцу, крови, лимфе, половым железам и оболочкам, выстилающим все полости тела.
Из клеток наружного листка образуется кожный покров, покровная ткань зубов, чувствительная ткань (эпителий) ушей, глаз, носа, а также волосы и ногти. Помимо этого наружный листок дает начало для развития нервной системы будущего человека.
Клетки внутреннего листка образуют в дальнейшем эпителиальную выстилку органов пищеварительной и дыхательной систем, эпителий печени и поджелудочной железы.
На 17-20-е сутки происходит еще одно очень важное событие: тело зародыша обособляется от внезародышевых частей. Оно уже имеет свою пространственную ориентацию: передний конец (будущая голова) и задний конец (будущий таз и нижние конечности).
На 3-й неделе появляются зачатки всех всех основных функциональных систем и органон человеческого организма. , Возникают зачатки пищеварительной системы кишечная трубка и поджелудочная железа), дыхательной системы (зачатки трахеи двух бронхов) и выделительной системы (закладывается продпочка). По внутриутробном периоде формирование почек имеет три стадии: предпочка, первичная почка и почка. Начинается формирование нервной системы: на переднем конце тела зародыша появляется широкая пластинка — будущий мозг человека, образуется нервный гребень — начало вегетативной нервной системы.
Формируется кровеносная система, которая необходима зародышу для обеспечения питания. Возникают первые кровеносные сосуды. Эти тончайшие ниточки прорастают от зародыша в материнскую матку через пупочную ножку (зачаток пуповины) и дают начало формированию плаценты. Формируется сердечная трубка — будущее сердце человека.
На 4-й неделе у зародыша из пупочной ножки образуется пупочный канатик, благодаря которому он может довольно свободно плавать в околоплодных водах выросшего амниона (плодного пузыря). Эмбрион имеет цилиндрическую форму, обладает крупным головным отделом. В это время он проходит долгий путь эволюции человека за считанные дни и напоминает зародыш рыбы — у него хорошо заметны жабры и хвост.
На 23-й день развития начинает сокращаться сердце зародыша. Оно выступает в виде большого вздутия на брюшной стороне тела позади жабр.
К концу первого месяца у зародыша уже сформированы прообразы всех систем организма и их основных органов. Он имеет билатеральную симметрию, т.е. двустороннюю симметрию относительно плоскости, которая делит организм на две одинаковые половины (левую и правую), свойственную взрослому человеку. Длина тельца эмбриона составляет 5-8 мм, а вес— 2~3г (Рис. 6).
Второй месяц развития (4-8 недель)
Второй месяц жизни человеческого зародыша насыщен событиями почти так же, как и первый. На 5-й неделе образуются зачатки легких, закладывается почка, активно растет кишечник. Начинает работать печень, которая берет на себя функцию кроветворения. Изменяется работа сердца — оно начинает работать как сердце взрослого человека. Об этом можно судить по электрокардиограмме, которая у пятинедельного зародыша в общих чертах сходна с ЭКГ взрослого. Продолжается активное развитие нервной системы.
На втором месяце развития у эмбриона формируется лицо и конечности. На 6-й неделе глаза будущего ребенка, расположенные по бокам головы, сближаются. Век у них еще нет, и на маленьком личике глаза кажутся огромными. Появляется нос. Он только наметился и пока еще плоский. Возникают зачатки ушей. На 7-й неделе появляются зерна зубов, на 8-й — вырисовываются губы, а нос приобретает более законченные формы, хотя и остается пока еще плоским. К концу второго месяца развития эмбрион обретает лицо, которое будет продолжать формироваться в течение всего внутриутробного периода.
На 5-й неделе из уже появившихся почек конечностей (в виде бугорков) развиваются сначала зачатки рук, а затем ног. На шестой неделе будущие ручки и ножки успевают подрасти и уже намечаются их отделы: плечо, предплечье, кисть и бедро, голень, ступня соответственно. Зачатки пальцев появляются на 7-й неделе. В это время кисти и ступни похожи на ласты с пятью лучами — будущими пальцами, которые появятся только на 8-й неделе развития.
На 7-й неделе развития начинается формирование центров окостенения скелета. Начавшись в самом начале жизни этот процесс заканчивается лишь к 20-25 годам.
На 8-й неделе развивается мышечная ткань, которая к концу этой же недели уже способна сокращаться.
К завершению второго месяца беременности закладываются почти игр внутренние органы и системы, свойственные взрослому организму, и зародыш приобретает человеческий вид. Прячется хвост между развивающимися ягодицами, пропадают жаберные щели, образуются сосуды легких, формируются желудочки сердца. Более того, с пятидесятого дня у плода начинают фиксироваться мозговые импульсы, а в науке это главный показатель того, что человек жив. Этот факт является свидетельством развития нервной системы зародыша: на втором месяце дифференцируются все отделы головного мозга и формируются все слои коры его больших полушарий.
В течение второго месяца матка увеличивается до размера среднего яблока. На исходе второго месяца развития длина зародыша составляет 2,5-3 см, вес — 4-5 г (Рис. 7).
Третий месяц развития (8-12 недель)
С третьего месяца внутриутробного развития и до наступления родов будущего младенца называют плодом. В это время его лицо приобретает все более человеческий вид, развиваются и формируются внутренние органы, некоторые из них начинают функционировать. Формируется плацента.
Рис.7
Продолжается окостенение скелета. Пальцы рук и ног хорошо различимы, и на них появляются зачатки ногтей. На 12-й неделе у плода появляются «отпечатки» пальцев. Начинают функционировать мышцы, и плод совершает свои первые движения: двигает руками и ногами, поворачивает голову, открывает рот. Все эти движения для будущей мамы, особенно первобеременной, практически не различимы, потому что они еще очень слабы и, кроме того, плод пока еще не занимает всю полость матки.
Начинает формироваться голосообразующий аппарат, который приобретет способность издавать звуки только к моменту рождения. На двенадцатой неделе плод совершает свои первые попытки сосать и глотать. К этому же времени у него удлиняется и закручивается в петли кишечник, начинается процесс пищеварения.
В конце третьего месяца беременности начинают формироваться наружные половые органы плода. Но пока что они представляют собой нечто среднее между мужскими и женскими гениталиями и отличить мальчика от девочки практически невозможно.
Продолжается интенсивное развитие нервной системы, ее проводящих путей. Результатом этого развития является появление кожной чувствительности плода — он сжимает пальцы в кулак в ответ на раздражение.
К исходу третьего месяца длина плода составляет 7-9 см, вес — 15-25 г.
Четвертый месяц развития (12-16 недель)
На четвертом месяце плод растет очень быстро, и плодное яйцо вскоре занимает всю полость матки. Ее высота достигает середины расстояния между лобком и пупком женщины. Очень активно развивается скелет плода и его пищеварительная система.
К исходу шестнадцатой недели завершается дифференциация наружных половых органов плода и его пол становится явственно различим. Именно в этот срок (после 16 недель) проводится первое ультразвуковое обследование для определения пола будущего ребенка. Если плод лежит удачно, врач может определить, кого вынашивает женщина: мальчика или девочку.
Печень начинает становиться органом пищеварения, а функции кроветворения постепенно берет на себя красный костный мозг. В крови плода уже можно обнаружить все клетки, свойственные крови взрослого человека, и можно определить ее группу и резус-фактор.
Начинают выполнить свои специфические функции желудок, кишечник и желчный пузырь. но пока их работа - только тренировка. В кишечнике плода появляются первое содержимое, состоящее в основном из желчи. Это меконий - первородным кал — темно-зеленого или черно-зеленого цвети.
Начинают функционировать почки; они занимают сное окончательное положение и начинают выделять мочу, за счет которой постоянно пополняются околоплодные воды. Хотя выделительная система плода и начала функционировать, основным органом выделения остается плацента, которая заканчивает свое формирование на 16-й неделе.
Движения плода становятся активнее и уже могут быть различимы женщиной, при повторной беременности. Рефлекторные движения рук и ног плода являются своеобразной тренировкой для его мышц. Очень важно, что к этому сроку развития плод уже может координировать движения головы и рук: находит кулачком рот и сосет палец. Пальцы рук и ног плода прекрасно развиты и при ультразвуковом исследовании они хорошо видны. При сосании пальчика или кулачка плод заглатывает околоплодные воды, вместе с которыми он получает жидкость, и, таким образом, обеспечивает деятельность пищеварительной и выделительной систем.

Кожа у плода очень нежная, прозрачная и «морщинистая», поскольку она образует складки. Сквозь нее видны все кровеносные сосуды, и поэтому она кажется ярко-красной. К концу месяца длина плода составляет 12-17 см, а вес — примерно 200 г. Это большой скачок по сравнению с третьим месяцем развития (Рис. 8).
Пятый месяц развития (16-20 недель)
На пятом месяце развития во внешнем облике плода происходят следующие изменения. За счет развития подкожной клетчатки сосуды уже меньше просвечивают через кожу и она становится не такой красной, но пока еще сохраняет морщинистость. На теле и голове плода начинают появляться пушковые волосы и сыровидная (или первородная) смазка. Это вещество серовато-белого цвета, имеющее творожистую консистенцию, которое образуется из выделений сальных желез и поэтому больше всего скапливается в местах, изобилующих ими: в подмышечных и паховых складках, на лице, на волосистой части головы, за ушами, в сгибах рук и ног. Первородная смазка обладает бактерицидными свойствами и предохраняет кожу плода от вредного воздействия микроорганизмов. Кроме того, она защищает его кожу и от механических повреждений, i
Важнейшее событие этого месяца — первое шевеление плода, уже отчетливое, которое ощущается как толчок. Для первородящих женщин первое шевеление и является первым биением ребенка. Повторнородящие женщины в это время начинают ощущать большую уверенность и силу в движениях плода, его явно возросшую активность.
С этого месяца сердцебиение плода уже можно прослушивать не с помощью ультрозвукового стетоскопа, а с помощью обычной акушерской трубки через переднюю брюшную стенку живота беременной.
Легкие плода проходят первую стадию формирования, и к концу месяца он начинает совершать ими первые эпизодические движения. Продолжает работать кишечник, функционируют половые железы^аботают почки. Начинает функционировать как орган кроветворения-селезенка. Постепенно начинают функционировать практически все органы эндокринной системы: гипофиз, эпифиз, надпочечники, поджелудочная, щитовидная и околощитовидная железы. Выделяемые ими гормоны оказывают огромное влияние на
рост и развитие плода. В это время начинает формироваться его
пассивный иммунитет за счет поступления к нему через плаценту иммунных тел матери.
Продолжает развиваться головной мозг. (формируется вестибулярный аппарат. Плод активно сосет палец руки, ни ею лице (Появляется мимика: он может жмурится, улыбаться и скорбно опускать уголки губ.
К концу месяца длина плода составляет 25-27 см, вес— около 300г.
Шестой месяц развития (20 - 24 недели)
Внешний вид плода становится более привлекательным. Его кожа продолжает оставаться морщинистой, но под ней уже начинают образовываться отложения жира. Голова плода все еще велика, но его лицо продолжает оформляется. Глаза хорошо сформированы, на веках появляются ресницы, над глазами различаются брови. Плод двигает веками, открывая и закрывая глаза. Его носик приобретает более четкие очертания, а ушки увеличиваются в размере и принимают окончательную форму. Все тело плода покрывают пушковые волосы и сыровидная смазка.
Плод начинает совершать постоянные дыхательные движения. При этом легкие не раскрываются, но в них попадает небольшое количество околоплодной жидкости, которая очень быстро впитывается, не причиняя ему вреда. «Тренируясь» таким образом, плод делает 50-60 дыхательных движений в минуту. Однако он не совершает дыхательные движения непрерывно. Он делает довольно продолжительные паузы на полчаса - час, а затем снова возобновляет «дыхание».
На шестом месяце у плода уже хорошо сформированы все отделы пищеварительной системы: пищевод, желудок, кишечник (толстый и тонкий), поджелудочная железа, печень. Кроветворные функции полностью переходят к красному костному мозгу, селезенке, лимфатическим узлам, вилочковой железе.
Заканчивается формирование отделов головного мозга, образование борозд и извилин на его поверхности.
Движения плода становятся энергичными. Он свободно перемещается в околоплодной жидкости. Периоды активности плода сменяются периодами сна, на долю которого в общей сложности приходится 16 - 20 часов. Электроэнцефалограмма мозга плода дала возможность ученым установить, что сон плода имеет две фазы, характерные для сна взрослого человека, — это фазы быстрого и медленного сна. Интересно, что на долю быстрого сна у плода приходится 50 и более процентов времени, в то время как у взрослого человека только 20 процентов.
Шестимесячный плод способен реагировать на зрительные и звуковые раздражители: яркий свет и резкий звук. Если живот беременной осветить яркой лампой, то в ответ на это плод проявляет двигательную реакцию: совершает движения веками, руками, ногами и головой. В ответ на резкие звуки плод пугливо сжимается или, напротив, начинает вести себя очень беспокойно.
К исходу шестого месяца длина плода составляет примерно 30 см, вес — 600-700 г. Хотя все органы у плода сформированы и функционируют, он еще не жизнеспособен. Если роды наступают в этом сроке, ребенка спасти невозможно.
Седьмой месяц развития (24 - 28 недель)
На седьмом месяце развития кожа плода по-прежнему очень тонкая и нежная, сохраняет красный цвет. Плод все еще имеет старческий вид из-за обилия морщин, хотя у него более интенсивно продолжает развиваться подкожный жир, и морщины частично сглаживаются, а ручки и ножки начинают округляться. В это время хрящи его ушей и носа еще мягкие, а ногти не доходят до кончиков пальцев рук и ног.
Седьмой месяц характеризуется высокой двигательной активностью плода. Движения его хотя и активны, но беспорядочны. В это время в полости матки еще много места, объем околоплодных вод достигает 0,7 литра, и плод свободно перемещается в ней. Именно поэтому его положение в матке неустойчиво и чаще всего его голова находится вверху.
Важный процесс происходит в легких — начинают формироваться альвеолярные ходы (тончайшие воздухоносные трубочки) и альвеолы (микроскопические пузырьки). Через тонкие стенки альвеол происходит обмен углекислого газа на кислород. Альвеолы расправятся и наполнятся воздухом только после появления ребенка на свет, когда он сделает свой первый вдох. Благополучно осуществить первый вдох и процесс дыхания вообще поможет
сурфактант, виещество обеспечивающее раскрытие альвеол во время вдоха. Именно на седьмом месяце развития сурфактант начинает вырабатываться в легких плода, чтобы достичь нужной концентрации к моменту рождения. Если концентрация сурфактанта будет недостаточном, то это грозит плоду различными неприятностями. Поэтому организм плоди начинает готовиться к рождению загодя, чтобы обеспечить функцию дыхания, без которого существование вне материнского организма невозможно.
Продолжается становление эндокринной системы. Важное значение приобретает гормон роста, вырабатываемый гипофизом, а также гормоны щитовидной железы, надпочечников, поджелудочной железы. С этого времени щитовидная и поджелудочная железы матери освобождаются от двойной нагрузки и даже могут получать от плода помощь. В связи со становлением эндокринной системы плода начинает формироваться его специфический тип обмена веществ.
Значительный этап развития проходит нервная система и мозг плода. Он получает информацию от своих органов чувств и уже начинает дифференцировать ее.^Так, плод различает некоторые запахи и вкусы, может отличить сладкое от горького; хорошо слышит и дифференцирует звуки, отличая внутренние шумы от внешних, причем лучше слышит низкие звуки, чем высокие. Развивается зрительное восприятие: плод реагирует вздрагиванием на яркий свет, направленный на живот матери, и меняет положение, как бы пытаясь от него закрыться. Воспринимая информацию через органы чувств, плод уже способен дифференцировать и запоминать ее.
Восьмой месяц развития (28 - 32 недели)
На восьмом месяце развития у плода интенсивно накапливается подкожный жир. Но будущий младенец все еще имеет старческий вид, его кожа сохраняет красный цвет, а тело по-прежнему покрывают пушковые волосы и первородная смазка. Очень заметно растет его голова, достигая 60 процентов размера головы взрослого.
Двигательная активность плода сохраняется. Но теперь значительно выросший плод занимает практически все пространство матки, поэтому места для движений остается сравнительно немного и его движения становятся более рациональными. В это время плод занимает положение, в котором он будет рождаться. Чаще всего он располагается головой вниз, а спиной с левой стороны матки (головное предлежаниё). Значительно реже плод располагается тазовым концом или ногами вниз, а головой вверх (тазовое предлежание), и еще реже он ложится поперек матки (поперечное предлежание).
Почти окончательно формируется сердце, но и оно, и вся кровеносная система сохраняют особенности, присущие именно плоду. В сердце остается баталлов проток — овальное отверстие между правым и левым предсердиями, которое у новорожденного закрывается. Во всей кровеносной системе плода нет чистой артериальной крови, даже в артериальной системе циркулирует смесь крови венозной и артериальной. Артериальная кровь течет лишь по пупочной вене от матери к плоду.
Продолжают формироваться альвеолы легких. В печени начинается формирование долек, она как бы «оттачивает» свою форму и функции. Ее клетки располагаются в строгом порядке, характерном для строения зрелого органа. Они укладываются рядами от периферии к центру каждой дольки, отлаживается ее кровоснабжение, и она все больше приобретает функции главной химической лаборатории организма. Продолжается формирование поджелудочной железы, которая уже полностью снабжает плод инсулином. Продолжается развитие всех остальных органов плода.
К концу восьмого месяца длина плода составляет около 40 см, а вес — около 1500- 1600г.
Девятый месяц paзвития (32 - 36 недель)
На девятом месяце развития у плода существенно увинчивается жировой слой, благодаря чему округливаются формы его тела, кожа становится гладкой и розовой. Пушковые волосы, покрывающие все тело, начинают исчезать, а волосы на голове становятся гуще и длиннее. В это время количество сыровидной смазки уменьшается. Ногти у плода начинают выступать за кончики пальцев.
В течение девятого месяца плод примерно вдвое увеличивает свой вес и занимает почти весь объем матки, поэтому его двигательная активность несколько снижается. Движения плода становятся более упорядоченными.
К исходу Зб-й недели плод уже готов к рождению. К этому времени заканчивается закладка альвеол и сурфактант покрывает практически каждую из них. Дыхательный центр в головном мозге теперь способен обеспечить процесс дыхания. Это говорит о том, что родившийся плод сможет совершить первый вдох - его легкие уже могут раскрыться и функционировать с первым вздохом ребенка. Печень и поджелудочная железа продолжают свое развитие, но их формирование не завершается к моменту рождения, оно продолжается еще в первые годы жизни ребенка. Продолжается также созревание почек и других органов.
Развивается мозг плода. Он чувствует настроения матери и реагирует на них. Начиная с 32-й недели плод реагирует на музыкальные звуки, дифференцирует голоса людей окружающих его мать. Более того, плод уже начинает различать интонацию голосов. Это очень важно знать родным, окружающим беременную женщину, ведь именно в это время будущий новорожденный узнает, кто и как относится к нему и его маме, узнает, от кого ждать вражды, а от кого мира. Кроме органа слуха совершенствуются и уточняются вкусовые и зрительные ощущения плода.
еще и сохраняет признаки незрелости. Если роды наступят в это время, то ребенок сможет выжить даже без специального ухода, но все же лучше рождение в срок (Рис. 10).
Десятый месяц развития (36 - 40 недель)
Внешний вид плода становится очень симпатичным. Подкожный жир продолжает накапливаться. Пушковые волосы на теле практически исчезают, исчезает и сыровидная смазка, оставаясь лишь на сгибательных поверхностях суставов, в паховых складках, на половых органах, на волосистой части головы, за ушами, подмышками и на спине, в районе крестца и поясницы.
К исходу десятого месяца развития, а точнее к 38 - 40 неделе, плод является полностью зрелым, или доношенным. Все его функциональные системы готовятся к процессу рождения и адаптации к вне-утробному существованию. Многие из них уже выполняют свои специфические функции. Пищеварительный тракт становится полностью проходимым, ворсинки кишечника уже сформированы, и он совершает слабые перистальтические движения, продвигая в нижние отделы первородный кал меконий. Уже функционируют железы желудка, вырабатывая пепсин, основные структуры поджелудочной железы сформированы и уже готовы подключиться к процессу пищеварения. Содержимое пищеварительной системы абсолютно стерильно. Бактерии, способствующие процессу пищеварения, начнут поселяться в ней только с момента попадания в нее молока матери.
Активно формируется аппарат сосания. Слизистая оболочка рта богата кровеносными сосудами и имеет красную окраску. После рождения ребенка и перехода к другому типу питания - грудному вскармливанию - процесс всасывания пищи начинается у него уже во рту. Жевательная мускулатура и слюнные железы развиты слабо. Но как только ребенок начинает сосать, мускулатура жевательного аппарата очень быстро укрепляется. Слюнные железы начнут функционировать лишь спустя месяц после рождения. У новорожденного есть специфические приспособления, облегчающие сосание — это специальные валики на слизистой оболочке губ и челюстей.
К исходу десятого месяца заканчивается формирование половой системы. У девочек большие половые губы закрывают малые, а у мальчиков яички опускаются в мошонку. Иногда у мальчиков
опускается одно яичко, а второе может опуститься в течение первого
года жизни. Но если этого не произойдет, ребёнку потребуется специальное лечение.
Происходят изменения в 'эндокринном системе плода. Увеличиваются надпочечники и становятся значительно больше почек. Во время родов они усиленно вырабатывают гормоны стресса: адреналин и норадреналин. Исследования показали, что в крови новорожденного этих гормонов содержится гораздо больше, чем у взрослого человека в состоянии сильнейшего стресса. Это необходимое приспособительное изменение, позволяющее плоду быть активным участником родов и помогающее ему родиться.
У плода существуют и другие «приспособления», облегчающие процесс родов. Самым главным из них является состояние костей черепа — они мягки и податливы, швы черепа не сформированы, и между ними образуются два родничка: теменной (побольше) — над лобной костью, и затылочный — в области затылка. Благодаря мягким швам и родничкам кости черепа остаются подвижными и могут менять конфигурацию во время прохождения плода по родовым путям (Рис. 11).
Продолжается развитие нервной системы плода и его органов чувств. Плод
десятого месяца плод подает матери импульс - сигнал к началу родовой деятельности, что и определяет начало родов.
К концу десятого месяца длина плода становится 47-60 см, вес — 2500-5000 г. Количество околоплодных вод достигает 1-1,5 литра.
Рис.
11
АЗБУКА БЕРЕМЕННОСТИ
В течение беременности по мере развития эмбриона и плода женский организм претерпевает ряд приспособительных изменений. Все приспособительные перестройки, связанные с беременностью, регулируются нервной и эндокринной системами. Изменения происходят как внутри организма, так и во внешнем облике женщины.
Задачи женского организма в первой и второй половине несколько отличаются друг от друга. Первая половина беременности включает срок от первой до 20 недели, а вторая половина включает в себя срок с 21 недели до момента родов.
Первая половина беременности. Приспособительные перестройки, происходящие в организме женщины в первой половине беременности, направлены, главным образом, на решение двух задач:
приживление оплодотворенного яйца в матке и его дальнейшее нормальное развитие;
регуляция функций женского организма, обеспечивающая возможность вынашивания беременности и позволяющая справиться с дополнительными нагрузками (обеспечение процессов питания, дыхания, кровообращения зародыша, а также вывод из организма продуктов его жизнедеятельности).
Вторая половина беременности. Во второй половине беременности приспособительные перестройки в женском организме направлены на обеспечение успешных родов, а также последующего ухода и вскармливания ребенка. Как основные выделяются 3 задачи:
обеспечение процессов питания, дыхания, кровообращения плода, вывода продуктов его жизнедеятельности и обеспечение его правильного развития;
подготовка к родам;
подготовка к грудному вскармливанию ребенка после его появления на свет.
Изменения в нервной и эндокринной
системе
Изменения в нервной системе
Растущее плодное яйцо является раздражителем нервных окончаний матки. Эти импульсы передаются в ЦНС, преимущественно в подкорковые центры, где они преобразуются, включая в работу множество нервных центров и объединяя их. Таким образом, импульсы, идущие от плодного яйца, направляют всю деятельность материнского организма на успешное развитие беременности.
В связи с этим изменяется характер процессов торможения и возбуждения в коре головного мозга, отмечаются изменения во взаимоотношениях между корой и подкоркой. Это выражается в активизации сферы бессознательного (подкорка), значение которой становится доминирующим по отношению к сфере сознательного (кора). В нервной системе возникают соответствующие реакции, регулирующие изменения деятельности различных органов и систем женского организма.
В первой половине беременности возбудимость нижних отделов спинного мозга и нервных элементов матки понижена, что обеспечивает инертность, покой матки, и, таким образом, способствует нормальному течению беременности. Повышается тонус вегетативной нервной системы (симпатической и парасимпатической). Поэтому в первые месяцы беременности часто наблюдается сонливость, неуравновешенное настроение, изменения вкуса и обоняния, тошнота, повышенное выделение слюны, рвота, запоры, головокружения.
Во второй половине беременности возбудимость коры головного и спинного мозга повышается, достигая нормы. В последние недели беременности возбудимость мозга, а также рецепторов матки значительно повышается. Повышение тонуса нижних отделов спинного мозга и рецепторов матки к концу беременности дает возможность возникновения и развития родовой деятельности, которую обеспечивают сокращения матки.
За счет нормализации и некоторого повышения тонуса нервной системы во 2-й половине беременности женщины начинают чувствовать себя лучше. Пропадают угнетающие тошнота и рвота, обусловленные в 1-й половине понижением тонуса НС, отступает отупение и возвращается способность к решению логических задач, появляется относительная бодрость, увеличивается трудоспособность. В целом самочувствие беременной улучшается и она становится уравновешеннее и бодрее.
Но все же на фоне общего улучшения состояния сохраняются повышенная потребность в сне, капризы, импульсивность в поведении и смене настроений, повышенная чувствительность.
Изменения в эндокринной системе
Работа эндокринной системы непосредственно связана с работой нервной системы. Она является главнейшим, ведущим регулятором всего процесса беременности, а также (впоследствии) родов и грудного вскармливания. От ее благополучного функционирования зависит успешный исход всех этих процессов. В эндокринной системе беременной происходит много изменений. В зависимости от срока беременности меняется количественное соотношение гормонов. В первой половине беременности преобладает прогестерон, который вырабатывают вновь образовавшиеся железы внутренней секреции: желтое тело беременности и плацента. Прогестерон оказывает следующее воздействие:
понижает возбудимость и сократительную деятельность матки, обеспечивая благополучное развитие беременности;
угнетает высшие нервные центры, вызывая повышенную утомляемость, сонливость, затруднения при концентрации внимания;
стимулирует дыхательные центры и вызывает гипервентиляцию легких;
действует на центры терморегуляции и вызывает примерно до конца первой половины беременности рост базальной температуры тела на 0,3—0,6 градуса;
повышает аппетит и влияет на увеличение жировых отложений;
удлиняет срок жизни природных трансплантантов, предупреждает воспалительную реакцию, стимулирует выживание пересаженных тканей, обеспечивая тем самым возможность имплантации плодного яйца и развития беременности.
Во второй половине беременности преобладают эстрагены, повышающие возбудимость матки и позволяющие развиться родовой деятельности.
Во время беременности претерпевают изменения практически все органы эндокринной системы.
Орган |
Изменение функций |
Гипофиз |
Увеличивается в 2—3 раза; влияет на пигментацию кожи; стимулирует рост матки, плодного яйца и других органов; от него зависит увеличение носа, нижней челюсти и т.д.; стимулирует работу молочных желез; влияет на развитие родовой деятельности. |
Ядра гипоталамуса |
Во второй половине беременности продуцируют гормон окситоцин, который вызывает сокращения матки; наиболее активно этот процесс идет в последние 2 недели перед родами. |
Щитовидная железа |
Щитовидная железа участвует в регуляции обмена веществ в организме, в первые месяцы беременности усиленно функционирует, обеспечивая и мать, и ребенка. Во 2-й половине беременности понижает активность до нормальной, поскольку у ребенка начинает функционировать собственная щитовидная железа. |
Паращитовидные железы |
Околощитовидные железы (или пара- щитовидные железы) отвечают за кальциевый обмен в организме. Во время беременности функционируют с большим напряжением. В случае их недостаточной деятельности у беременной появляется склонность к спазмам и судорогам. |
Надпочечники |
Увеличивается слой коры надпочечников; они работают активно, увеличивают секреторную деятельность; регулируют белковый, углеводный, минеральный обмен и работу иммунной системы. |
Явления, связанные с изменениями в нервной и эндокринной системе Сонливость, вялость, утомляемость
В первой половине беременности у женщины может появиться сонливость и вялость, как результат понижения тонуса нервной системы, направленного на обеспечение покоя матки и сохранение беременности. На фоне этого общего состояния женщина начинает чаще чувствовать усталость даже после небольшого напряжения. Иногда сонливость бывает настолько выраженной и непреодолимой, что женщина готова заснуть в любом положении и в любом месте. Она может спать сидя за столом, в транспорте держась за поручень, в положении стоя, на работе перед носом у начальника, в гостях на вечеринке. Примерно к 16-20 неделе беременности сон женщины нормализуется
Во второй половине беременности, и в особенности после 26- 28-й недели, женщина начинает замечать, что она снова стала уставать быстрее, чем прежде. Одновременно с этим может возвратиться сонливость, наблюдавшаяся в 1-й половине беременности. Женщина начинает ощущать, что ей требуется более продолжительный сон, чем было совсем недавно. С увеличением срока беременности чувство усталости и повышенная потребность во сне все более усугубляются. Это характерно для 2-й половины беременности.
Рекомендации. Чтобы справиться с сонливостью и облегчить свое состояние, беременной следует позволять себе устраивать дневную сиесту и удлинить ночной сон. Для этого ей стоит раньше ложиться спать и позже вставать. Кроме этого следует организовать свой день таким образом, чтобы иметь возможность отдыхать, как только в этом возникла необходимость.
Бессонница
Довольно часто на последних месяцах беременности женщины жалуются на ночную бессонницу. Это нормальное явление. Плохой сон по ночам после 30 недели беременности связан, главным образом, с повышением тонуса нервной системы. В последние 1—2 месяца перед родами ночному сну мешают появившиеся боли в спине, участившиеся ночные судороги и элементарное неудобство, связанное с
сильно выросшим животом, который мешает женщине удобно устроиться, ведь каждое изменение положения тела превращается в продолжительную процедуру. Кроме того, причиной бессонницы может являться бурная вечерняя активность ребенка, особенно в период между 21- 23 и 2-3 часами ночи. Бессонница последних недель перед родами обычно имеет суточный ритм: женщина не может уснуть и устроиться примерно до 3-5 утра. Примерно в 4-6 утра она, наконец, засыпает и может спать до 11-12, а то и до 14-15 часов дня.
Отупение
В 1-й половине беременности у многих женщин, которым в обычное время присущи ясность ума и логическое мышление, наступает отупение — состояние, когда даже небольшое мыслительное усилие превращается в невероятный труд и становится просто пыткой. Это состояние огорчает женщин и может стать причиной их раздражения. Во второй половине беременности отупение обычно несколько сглаживается. Примерно с 16-20 недели беременности женщина отмечает, что к ней возвратилась приятная ясность ума, что связано с нормализацией тонуса нервной системы. Однако так бывает не всегда, частенько женщины до самых родов не могут осилить интеллектуальную работу и, особенно, работу, связанную с расчетами и счетными операциями.
Рекомендации. К отупению беременности следует относиться спокойно. Чтобы оно не очень раздражало беременной стоит отвлечься от интеллектуальной работы и не выполнять ее, памятуя, что это временное явление, связанное с изменениями, происходящими в ЦН и эндокринной системах, и после родов бесследно пройдет.
Повышение базальной температуры тела
В первой половине беременности многие женщины отмечают, что температура их тела несколько повышается и, например, вместо обычных 36,7 становится 37,2 градуса. Повышение базальной температуры тела, т.е. постоянной температуры, — это нормальное явление первой половины беременности, связанное с усиленным продуцированием в организме женщины гормона прогестерона. Базальная температура тела возвращается к своей обычной норме после 16 недели беременности.
Судороги
После 28 недель беременности у женщин довольно часто возникают судороги ног. Это может происходить как днем, так и ночью. Ночные судороги очень неприятное, но характерное для позднего периода беременности явление. Причины их не совсем ясны. Предположительно, они возникают из-за дефицита кальция в тканях материнского организма и повышения тонуса нервной системы. Судороги не подлежат специальному лечению.
Рекомендации. Снять возникшую судорогу можно массажем и растиранием сведенных мышц ноги. Чтобы снять это явление на 2-5 дней следует одномоментно принять ^ чайной ложки молотой яичной скорлупы, гашеной лимонным соком. При каждом рецидиве прием скорлупы следует повторять.
Внешний вид
Изменения, происходящие в эндокринной системе женщины, незамедлительно сказываются на ее внешнем облике. Эти изменения уже заметны в первой половине беременности.
Растяжки
После третьего-четвертого месяца беременности на коже могут появиться растяжки (волнообразные розоватые или белесые линии) в области живота, бедер, ягодиц, молочных желез и даже рук. При появлении растяжки представляют собой розовые или даже синюшные полосы. После родов они обычно бледнеют и становятся белесыми. Возникают они вовсе не из-за растяжения кожи, как думают многие. Поскольку растяжки появляются в период полового созревания и при некоторых хронических заболеваниях, врачи предполагают, что они имеют гормональную природу и связаны с секрецией гормона адреналина, который разрушает эластичность кожи. По невыясненной причине растяжек не бывает у женщин африканской и азиатской рас.
У первобеременных растяжки появляются обычно на последних месяцах беременности. Однако довольно часто при первой беременности их возникновения удается избежать. При повторной беременности растяжки могут появиться уже на 3-4-м месяце беременности, а в конце беременности их число может значительно увеличиться.
Увеличение живота
Во второй половине беременности за счет активного роста плода значительно увеличивается живот. Однако у женщин с объемным тазом это увеличение матки внешне может стать заметным лишь на 2-3-х последних месяцах беременности.
К концу беременности пупок становится весь темным, а на 10- м месяце он выпячивается.
Изменения в выделительной и половой системе Выделения
Во время беременности выделения, увлажняющие влагалище, становятся более обильными и к ним добавляются выделения желез шейки матки. Нормальные выделения имеют белесый студенистый вид и только слегка пачкают плавки. Кроме выделений, характерных для беременности, у женщины могут появиться патологические выделения, свидетельствующие о неблагополучии. Женщина обязательно должна знать признаки нормальных выделений и выделений, которые должны вызывать опасения.
Кровянистые выделения - появление крови из влагалища может говорить об отслойке плаценты и начинающемся выкидыше. В этой ситуации следует вызывать акушерскую неотложку и отправляться в стационар.
Белые выделения хлопьями - такие выделения появляются у женщин при молочнице и часто сопровождаются зудом. Молочница является грибковым заболеванием, которое подлежит лечению в специализированном лечебном учреждении.
Рекомендации. При влагалищных выделениях беременным не следует применять спринцевания, тем более без совета врача, потому что во время беременности они не просто вредны, а даже опасны из-за возможности попадания инородной жидкости в шейку матки. Влагалище имеет способность самоочищения, которую не следует нарушать.
Тонус матки
Матка мышечный орган и в норме должна напрягаться. Тонические напряжения матки необходимы для нормального роста и развития плода. В первой половине беременности естественные механизмы обеспечивают покой матки и снимают мышечный тонус, однако, начиная с 16-20 недели беременности, матка начинает входить в тонус. Чем ближе к родам, тем возбудимее становится матка. После 34 недели беременности в крестце и пояснице периодически могут возникать тянущие боли, боли спастического характера, а также тонические сокращения матки. Если болевые ощущения и маточные сокращения не являются затяжными и мучительными и появляются ненадолго, то причин для беспокойства нет — такие явления, особенно после 34 недели, являются нормой.
Рекомендации. Если боли и сокращения сильные и продолжительные, появляются ежедневно и беспокоят женщину, ей следует начать принимать теплые ванны, позволяющие прекрасно снять маточный тонус.
Грудь
В самые первые месяцы может увеличиться грудь, что иногда сопровождается покалыванием и болезненными ощущениями. Кроме того, молочная железа может стать более чувствительной. В последние месяцы беременности из груди могут начать выделяться капельки молозива. Оно представляет собой светлую мутноватую жидкость, иметь оранжевый или коричневый цвет. Это физиологическое явление и не должно вызывать беспокойства. Иногда эти выделения могут быть достаточно обильными и пачкать белье. Тогда следует позаботиться о многоразовых прокладках, которые следует вставлять в бюстгальтер.
Рекомендации. Грудь не нуждается в какой-либо специальной подготовке к периоду кормления. Более того, во избежание травм сосков не следует натирать грудь грубым полотенцем, массировать ее, трогать соски. Сосок и ореола теснейшим образом связаны с маткой. Стимуляция этой зоны может спровоцировать маточные сокращения, что чревато преждевременным развитием родовой деятельности.
Мочеиспускание
В первые 12 недель беременности мочеиспускание становится более частым, чем обычно. Это связано с усиленной деятельностью почек (мочевой пузырь работает на пределе возможностей) и расширением просвета мочеточников.
В период между 16 и 26 неделями частота мочеиспусканий может стать прежней. Но в последние месяцы беременности она опять значительно возрастает, поскольку, мочевой пузырь работает на пределе своих возможностей, и, кроме того, на него давит выросшая матка, а в последние недели беременности начинает также давить прижавшаяся головка плода. Поэтому ближе к родам частота мочеиспусканий значительно увеличивается. С этим ничего нельзя поделать. Во 2-й половине беременности может возникать непроизвольное мочеиспускание при смехе, кашле или чихании. Это нормальное явление и возникает в 50% случаев, в основном, при повторной беременности. Обычно после родов все эти явления исчезают.
Рекомендации. Необходимо заботиться о том, чтобы беременная не попала в ситуацию, когда поблизости нет туалета. При непроизвольных мочеиспусканиях во избежание неприятностей беременной следует пользоваться гигиеническими прокладками.
Отеки
Примерно с 32—36 недели начинает появляться отечность. На поздних сроках беременности в тканях организма женщины происходит накопление жидкости (до 3—6 л). Поэтому во второй половине дня, ближе к вечеру у беременной возникают отеки ног, рук и нижней части тела. После ночного сна к утру эти отеки значительно уменьшаются или же исчезают совсем. За 1-2 недели до родов у женщины может возникнуть отечность, которая уже не исчезает, а только увеличивается к вечеру и уменьшается к утру.
Если отеки появляются не только вечером, но и в утреннее время — это может быть признаком начинающегося позднего токсикоза, или токсикоза второй половины беременности.
Рекомендации. Чтобы снизить отечность во второй половине беременности не следует ограничивать себя в жидкости. Необходимо пить столько воды, сколько хочется.
Токсикоз второй половины беременности
Токсикоз второй половины беременности или поздний токсикоз может возникнуть после 20-й недели беременности. Это опасное заболевание, связанное с недостаточной функцией почек. Обычно он развивается у полных женщин. Его основными признаками являются повышение артериального давления, появление отеков и белка в моче. Следует уточнить, что при позднем токсикозе отеки стопы настолько серьезны, что при надавливании пальцем в области щиколотки остается вмятина. Хотя при позднем токсикозе женщина чувствует себя прекрасно - это очень опасное состояние. Развивающийся поздний токсикоз может перейти в тяжелые формы (нефропатию, преэклампсию и эклампсию), которые опасны возможностью кровоизлияния в мозг, шока, а также осложнениями родов (преждевременные роды, кровотечение и т.д.). Предотвратить эти страшные последствия позволяет профилактика позднего токсикоза, стимуляция работы почек.
Точную причину токсикоза второй половины беременности никто не знает. Существуют разные гипотезы. Одной из таких гипотез является предположение, что причиной токсикоза является иммунная реакция отторжения плода организмом женщины, поэтому в первую очередь страдает ребенок, а женщина не чувствует ухудшения своего состояния. Опасность возникновения позднего токсикоза во время первой беременности в 3-4 раза выше, чем у по- вторнобеременных.
Рекомендации. После 20-й недели нужно регулярно сдавать анализ мочи и проверять артериальное давление. Если будет обнаружено повышение давления или скачки давления, а в моче выявится белок, значит действительно развивается поздний токсикоз и требуется немедленное лечение.
Изменения в кровеносной системе Артериальное давление
В первой половине беременности АД либо остается прежним, либо несколько понижается. В последние месяцы беременности артериальное давление несколько снижается (например, со 120/80 до 110/70 или 100/60). Гипотония беременных — нормальное явление.
Ока обусловлена изменением гормонального фона, расширением сосудистой сети и увеличением объема циркулирующей крови. Обычно понижение АД не вызывает неприятных ощущений, однако иногда по этой причине возникает слабость.
Головокружения и обмороки
Довольно часто уже в первой половине беременности женщин беспокоят головокружения и обмороки. Их появление связано с изменением циркуляции крови и не угрожает здоровью матери и ребенка. Доктор Дерек Левеллин-Джонс в своей книге «Популярная гинекология» пишет: «Во времена королевы Виктории скромные жены обмороками извещали мужей, что они ждут ребенка». Отражение этого обычая мы можем проследить в многочисленных телесериалах. Головокружение часто бывает связано с понижением артериального давления, что тоже является следствием общей гормональной перестройки организма.
Во второй половине беременности обмороки и предобморочные состояния могут возникать при легком ушибе сустава (локтя, колена или голеностопного сустава), при резком изменении положения тела (резкий подъем или наклон) или вдруг, без видимых причин. В целом это безопасное явление, за исключением тех случаев, когда беременная может неудачно упасть и получить травму. Поэтому на больших сроках беременности женщине желательно не оставаться в одиночестве.
Варикозное расширение вен
Во время беременности у женщины может возникнуть варикоз нижних конечностей и варикоз половых губ. Варикоз половых губ - это явление беременности. Оно не требует специального лечения и после родов, как правило, проходит. Варикоз вен нижних конечностей - это общее страдание организма. Современные исследования показывают, что склонность к варикозу передается по наследству и может возникнуть даже в очень молодом возрасте. При склонности женщины к варикозу нижних конечностей беременность является провоцирующим фактором для начала развития этого заболевания. Возросший вес, участившиеся запоры, увеличившийся объем циркулирующей крови - эти факторы могут послужить толчком к началу заболевания. Если же у женщины варикоз уже имеется, то во время беременности он обязательно усугубляется. По этому всем беременным, независимо от веса и состояния ног необ ходимо принимать меры для профилактики варикоза.
Рекомендации. Для профилактики варикоза вен нижних конечностей необходимо выполнять следующие рекомендации:
Обязательно хотя бы один раз в день отдыхать с поднятыми ногами (можно использовать табуретку).
Избегать ситуаций, когда беременная вынуждена стоять неподвижно более 15 минут. Если такая ситуация все-таки произошла, делать каждые 10-15 минут простое упражнение - подниматься сначала на носки, затем опускаться на пятки, а носки приподнимать, сначала обе ноги вместе, затем по очереди, как бы имитируя ходьбу на месте. Такое упражнение обычно не слишком заметно со стороны, и его можно спокойно делать стоя в очереди. Оно позволяет снизить нагрузку на сосуды ног и улучшить кровоток.
Для укрепления сосудов ног рекомендуется проводить контрастное обливание ног начиная с 20 - 22 недели беременности. Эту процедуру проводят ежедневно или 3 раза в неделю следующим образом:
готовят ведро холодной воды и ковшик;
прогреваются, лежа в ванне или стоя под горячим душем в течение 20—30 минут;
обливают холодной водой из ковшика: вначале ступни ног, затем колени и бедра.
Включить в свою утреннюю гимнастику 5-10 минут свободного танца, обязательно с движениями ног (лучшая профилактика варикоза - чарльстон!).
При появлении усталости ног в конце дня или после физической нагрузки нужно начать бинтовать ноги и позаботиться о приобретении специального белья, которое продается в специальных салонах и аптеках. Рецепт на колготки или чулки, которые действительно предупреждают варикоз, выписывает врач ангио- лог, специалист по сосудам.
Можно регулярно использовать бальзамы и мази, которые может рекомендовать врачом-ангиологом.
Кровоподтеки
У некоторых женщин во время беременности возникает склонность к кровоподтекам. Это выражается в том, что у беременной на руках и на ногах возникают синяки, появление которых невозможно объяснить. Главной причиной этого явления является повышение количества эстрогенов и повышенная проницаемость и ломкость сосудов, возникающая в результате дефицита микроэлементов. Это явление беременности проходит вскоре после родов.
Анемия
При физиологической беременности уровень гемоглобина в крови женщины снижается. Анемия беременных особенно явно проявляется в 28-30 недель беременности из-за снижения интенсивности кроветворения. Это нормальное явление и не подлежит специальному лечению. Однако многие врачи в этот период назначают беременным железистые препараты, хотя нет твердого убеждения в том, что это необходимо.
Действительно, при серьезной анемии могут возникнуть тяжелые осложнения беременности. Однако во многих случаях выявленная анемия является физиологической и не представляет опасности для здоровья женщины и ребенка. Поэтому, прежде чем начинать лечение анемии необходимо выяснить соответствует ли уровень гемоглобина норме.
Базовый уровень гемоглобина в крови у не беременной женщины 120-130 единиц. Во время беременности он падает на 10-15 единиц. Поэтому для беременной нормальным считается уровень 96- 115 единиц. В 28-30 недель уровень гемоглобина падает еще на 10- 15 единиц, а затем медленно восстанавливается до исходного (96- 115) в течение 2-3 недель. В довольно редких случаях у беременной уровень гемоглобина остается таким же, как до беременности - 120- 130 единиц.
Помимо дефицита железа, может возникать дефицит витаминов и микроэлементов. Но, как правило, если во время беременности женщина хорошо питается и ухаживает за собой, анемия не возникает. Лишь в некоторых случаях, например при многоплодной беременности показано предотвращение анемии. В других же случаях железистые препараты и витамины нужно принимать, если анемия выявлена.
Предупреждение авитаминозов
Для предупреждения авитаминозов нужно пить фруктовые соки, морсы из ягод, компоты и есть варенья, ягоду, протертую с сахаром, и свежемороженные ягоды.
Для этого лучше всего подойдут: брусника, клюква, морошка, ежевика, земляника, костяника, малина, рябина, калина, вишня, крыжовник, шиповник, абрикос.
Рекомендуется также употреблять чай из плодов шиповника. С осторожностью следует употреблять облепиху. Это хороший источник витаминов, но не стоит им злоупотреблять.
Изменения в дыхательной системе Задыхание, нехватка воздуха
Это явление беременности связано с гипервентиляцией легких и начинает появляться в сроке 8—10 недель. Особенно острое ощущение нехватки воздуха возникает в закрытых помещениях, вызывая желание (иногда непреодолимое) вырваться на воздух: в лес, в поле. Это явление характерно для беременности и не вредит ни матери, ни ребенку. Оно вынуждает женщин к частым прогулкам, к поездкам загород, что очень полезно для беременной и является лучшим средством от задыхания.
К 20-й неделе беременности задыхание испытывают 50% женщин, а к 30-й — 75%. Хотя это и неприятное явление, оно не является болезнью и связано с гипервентиляцией легких, с увеличением объема грудной клетки и легких.
Одышка
На поздних сроках беременности может возникнуть одышка. Это неприятное явление может появляться при любом усилии: при подъеме по лестнице, быстрой ходьбе, выполнении работы, связанной с постоянными наклонами и т.д. Если сердце и легкие женщины здоровы, то причин для беспокойства нет: после родов одышка бесследно пройдет.
Изменения в пищеварительной системе Тошнота
Появление тошноты и рвоты в первой половине беременности обусловлено гормональной перестройкой женского организма. Это явление называют токсикозом первой половины. Наиболее неприятные ощущения приходятся на начало третьей недели и продолжаются до конца двенадцатой. Затем они, постепенно слабея, прекращаются к 16—18 неделям. Рвота прекращается обычно после 16- той недели.
Довольно часто причиной тошноты является переполнение желудка желудочным соком, что связано с накоплением в организме женщины жировых запасов, необходимых для нормального развития беременности. Такого рода тошнота чаще всего проявляет себя по утрам, из-за накопления за ночь в желудке желудочного сока, или после изменения положения тела, например, при резком подъеме из положения лежа.
Рекомендации. С утренней тошнотой легко справиться, если беременная заготовит для себя с вечера какую-либо легкую еду (яблоко, какие-нибудь другие фрукты, стакан сока и печенье или еще что- нибудь), которую можно съесть после утреннего пробуждения, не вставая с постели. После такого легкого завтрака следует еще некоторое время полежать.
По этой же причине (переполнение желудка желудочным соком) довольно часто наблюдается изнуряющая тошнота при легком голоде. Она выражается в том, что беременную начинает тошнить, когда она некоторое время не принимала пищи, и перестает тошнить, когда она ест. Иногда женщина боится приступать к еде, думая, что ее будет тошнить еще сильнее. Но, в конце концов, она отваживается что-нибудь съесть, и тошнота прекращается. Одна женщина так рассказывала о своем состоянии: «Мне обязательно надо есть что-нибудь кислое или кисло-сладкое совсем маленькими порциями, по 1—2 ложке, по 1—2 глотка, но очень часто, буквально через каждые полчаса, тогда тошнота проходит. Лучше всего мне помогают сочные ягоды и фрукты вишня, клюква, брусника, лимон, апельсин, мандарин, яблоки, виноград и т.п.».
Рекомендации. При возникновении подобной тошноты беременной следует чаще принимать пищу: не три раза в день, а через 1—2 часа небольшими порциями.
Кроме того, в случае постоянной тошноты, можно попробовать смягчить ее, исключив из рациона жирные и жареные продукты, т.е. те виды пищи, которые тяжелы для желудка, и увеличить количество натуральных соков, овощей и фруктов. Также рекомендуется молоко и содовая вода, нейтрализующие кислоту желудочного сока.
Тошнота также может возникать вечером, из-за усталости и утомления, и даже беспокоить в течение всего дня. При токсикозе первой половины беременности возможно ощущение постоянного подташнивания, которое, по мнению женщины, не прекращается никогда.
Зубы
Во время беременности страдают зубы женщины. Поэтому в этот период за зубами следует особенно тщательно следить и своевременно лечить. Ухаживать за ними нужно как обычно (чистить в течение дня, по мере образования налета и на ночь, полоскать рот после еды). Следует отметить, что лечение зубов и зубная боль в первой половине беременности довольно часто приводит к тому, что у ребенка формируются неполноценные зубы. Чтобы этого избежать, желательно вылечить все зубы до беременности. Если этого не получилось, то следует лечить их после с 12-й недели беременности. Однако, если случится так, что зуб заболит раньше, следует немедленно отправляться к стоматологу и лечить зубы с местным обезболиванием. При лечении зубов во время беременности нельзя делать рентген!
Во второй половине беременности необходимо вылечить все зубы. Это нужно сделать, чтобы к моменту родов устранить очаги инфицирования, а также, чтобы сохранить зубы после родов, поскольку во время кормления грудью они подвергаются гораздо более активному разрушению, чем в период беременности.
Рекомендации. Для укрепления зубов рекомендуется примерно 3—4 раза в неделю жевать веточки вербы, дуба, вишни, ивы диаметром 0,3 - 0,4 мм. Для профилактики кариеса у ребенка и разрушения зубов у беременной примерно с 12 недели беременности нужно до-
полнительно принимать кальций до самых родов. Для этого лучше всего использовать кальций биологического происхождения, поскольку он лучше усваивается организмом. Таким кальцием является яичная скорлупа и препараты, приготовленные на ее основе. Кроме этого существуют пищевые добавки и препараты кальция, сделанные на основе ракушек мидий. Кроме того, следует использовать зубные пасты, предупреждающие появление кариеса.
Кровоточивость десен
Во второй половине беременности под воздействием гормональных перестроек в женском организме разрыхляются десны. В связи с этим они могут начать кровоточить.
Рекомендации. При кровоточивости десен следует использовать мягкую зубную щетку, отказаться от жесткой, грубой пищи, которая может травмировать десны.
Перистальтика и газы
В начале беременности усиливается перистальтика, т.е. работа тонкого кишечника. Во второй половине беременности, особенно после 28—30 недель, многие женщины с трудом сдерживают выход газов. Иногда это происходит непроизвольно. Это нормальное явление беременности, которое связано со значительно усилившимся давлением матки на толстый кишечник и прямую кишку.
Запоры
Запоры в первой половине беременности являются следствием понижения тонуса нижнего отдела спинного мозга и вегетативной НС и действия гормона беременности прогестерона, который расслабляет гладкую мускулатуру, что необходимо для обеспечения покоя матки. Возникавшие в начале беременности запоры перестают беспокоить женщину примерно с 16 недели, когда она начинает чувствовать общее улучшение состояния. В последние недели беременности запоры возвращаются и даже усиливаются из-за давления матки.
Рекомендации. Облегчить свое состояние можно, используя естественные средства:
• не ходить босиком по гладкому полу, только по шероховатым поверхностям. В качестве шероховатых поверхностей можно использовать коврики разной фактуры: с шишечками, с бугорками и т.д.
Боли в спине
Во второй половине беременности в связи со значительным увеличением объема матки и ее веса, происходит растяжение связок и сочленений позвоночника, изменяется осанка беременной. Это приводит к тому, что в крестце и пояснице периодически могут возникать тянущие боли и боли спастического характера. Причем эти боли бывают значительно сильнее у повторнородящих, чем у первородящих женщин. Обычно они возникают ближе к вечеру на фоне общей усталости. Это связано с тем, что после дневной нагрузки, под давлением веса тела, позвоночник утомляется, его позвонки несколько смещаются и задевают нервы. Возникнувшие вечером боли могут продолжаться ночью и мешать сну. Но, обычно, к утру они проходят и в первой половине дня не беспокоят женщину. Другой причиной болей в спине является сон на жесткой постели, что тоже увеличивает нагрузку на позвоночник.
Рекомендации. При сильных болях рекомендуется часто отдыхать в положении лежа на мягкой постели, чтобы снять нагрузку с позвоночника. Высокие каблуки увеличивают нагрузку на позвоночник, поэтому во 2-й половине беременности такую обувь носить не стоит.
Боли в лобке
При повторных беременностях, узком тазе, слабых связках или крупном плоде, когда значительно увеличивается давление вниз, могут возникать боли в лобке. Небольшие боли или неудобство в области лобка можно считать естественным явлением. Вызывать настороженность должны сильные боли в лобке или усиление болей после ходьбы, гимнастики и любой другой физической нагрузки. За характером этих болей следует следить, поскольку незаметно, исподволь у женщины может развиться воспаление лонного сочленения или симфизит. Это опасное состояние, которое может осложнить роды или сделать невозможными нормальные роды, т.е. явиться показанием к кесареву сечению.
Рекомендации. При появлении интенсивных болей в области лобка, чтобы предотвратить симфизит, необходимо наблюдение у врача. Для лечения начинающегося симфизита необходимо принимать препараты кальция, дозировать физическую нагрузку и пользоваться бандажом.
Усталость живота
Использовать бандаж рекомендуется не только в случае болей в области лобка, но и при усталости живота. Это явление возникает при большом животе, который неудобно носить. Неудобство, связанное с размером и тяжестью живота довольно часто возникает при первой беременности, пока женщина еще не привыкла к состоянию беременности. При повторной беременности женщины реже испытывают усталость живота и не нуждаются в бандаже, поскольку у них уже сформировалась привычка носить большой живот. У повторно беременных усталость живота возникает при многоводье, многоплодной беременности, крупном плоде, что действительно приводит к значительному увеличению живота и всем неудобствам с этим связанным. Полезен бандаж также в путешествиях.
В других случаях, когда женщине не мешает живот, и у нее не возникают боли в области лобка, бандаж носить не рекомендуется, поскольку он ослабляет мышцы брюшного пресса. Не рекомендуется носить бандаж и в тех случаях, когда он мешает беременной, а не облегчает ее состояние.
Рекомендации. Подбирая бандаж, нужно учитывать, что очень удобен импортный пояс-бандаж, и в первую очередь примерять следует именно его. Если примерка покажет, что беременной в таком поясе неудобно, тогда можно подыскать другие варианты.
Изменения в иммунной системе
В период беременности происходит физиологическая перестройка иммунитета, которая выражается в снижении клеточного иммунитета и постепенном нарастании активности гуморального иммунитета. В первой половине беременности и гуморальный, и клеточный иммунитет снижены, что необходимо для приживления плодного яйца в матке. Поскольку в первые недели беременности снижена функциональная активность клеточных иммунных механизмов, любая инфекция распространяется гораздо быстрее, так как клетки не сдерживают активный рост возбудителя. Однако, снижен п гуморальный иммунитет, поэтому иммунный отклик по отношению к одной и той же инфекции у беременных женщин происходит медленнее, чем у небеременных. Таким образом, организм женщины в первой половине беременности легко заражается и с трудом Порется с инфекцией.
Во второй половине беременности клеточный иммунитет остается пониженным, но постепенно нарастает активность гуморального иммунитета. В связи с этим первичный иммунный ответ становится достаточным и у беременной увеличивается сопротивляемость по отношению к инфекциям.
Зрение
Во время беременности у женщины может снизиться зрение. Во избежание падения зрения во время беременности и родов нужно заранее принять все возможные профилактические меры. Для этого рекомендуется есть чернику и морковь, а также смотреть на закаты, восходы, облака, Луну, всматриваться в звезды. Это тренирует глазные мышцы и позволяет сохранить остроту зрения. Компьютер, телевизор - с точки зрения утомления зрения отдых каждые 15 минут. Упражнение.
РЕКОМЕНДАЦИИ ПО ПИТАНИЮ БЕРЕМЕННОЙ
Питанию во время беременности всегда уделялось большое внимание. Казалось бы, по этой теме уже сказано все. Но тем не менее в предлагаемых рекомендациях очень редко обращают внимание на такой немаловажный принцип, как экология питания. И здесь речь идет не только о содержании в продуктах веществ, загрязняющих окружающую среду (нитраты, ядохимикаты, гербициды, тяжелые металлы, нефтепродукты и т.д.), но и о пищевых добавках химического происхождения (консерванты, пищевые красители и т.д.), искусственных продуктах питания, а также об экзотических продуктах, экспортируемых из стран с другими климатическими условиями.
Сегодня мы все чаще и чаще встречаем тревожные сообщения о снижении числа здоровых новорожденных (их всего 25-30%). Все больше рождается детишек с пороками развития, гипотрофией и другими осложнениями, значительно возросло число аллергических заболеваний. В каждом случае причиной заболевания, сформировавшегося у малыша еще до его появления на свет, является комплекс различных факторов. Однако в большой степени это зависит от нарушения беременной женщиной принципа экологии питания.
Чтобы понять суть этого принципа и оценить реальную опасность, которая возникает в результате его нарушения, давайте обратимся к исследованиям биологов и медиков.
Экология питания
Связь организма с окружающей средой
Из биологии известно, что всякое живое существо, в том числе и человек, приспосабливается к условиям своего обитания. К этим условиям относятся:
климатическая зона,
сезонные явления,
пищевая база,
состав воды,
воздуха и т.д.
Именно по этой причине любое биологическое существо не может питаться произвольно - его рацион определяется нишей обитания. Например, зерноядные птицы средней полосы России помимо
дикорастущих злаков употребляют в пищу пшеницу, а зерноядные п тицы, живущие в Китае, употребляют в пищу рис. Это правило относится к любому живому существу. Таким образом, для всех звеньев экологической цепи рацион питания предопределен нишей проживания и главным образом составом растительной пищи. Химический состав растительной пищи определяется составом почв, воды, воздуха, температурным режимом, влажностью, углом падения солнечных лучей в зависимости от времени года и другими факторами. Именно эти исходные условия определяют химическую среду организма всех живых существ, проживающих в данной местности.
Приспособление к определенным видам пищи определяет устройство и функционирование пищеварительной системы, а также состав и активность ферментов. Синтез соответствующих ферментов возникает как ответная реакция организма на воздействие извне любых химических веществ. Это необходимо для трансформации этих веществ в формы, приемлемые для потребления организмом.
Связь организма с внешней средой выражается в его иммунных реакциях и составе иммунного фона. Все эти приспособления (устройство пищеварительной системы, состав ферментов и иммунного фона) в ходе эволюции биологических видов закрепляются генетически. Тесная биохимическая связь любого биологического существа с местом обитания, отражена в его наследственной программе.
В природных условиях химический фон среды обитания достаточно стабилен, но, тем не менее, окружающая среда не остается неизменной. Поэтому помимо генетической данности у живых организмов существует возможность адаптации к изменениям внешних условий. Суть биохимической адаптации состоит в синтезе новых форм белков, прежде всего ферментов, и изменении иммунных реакций в ответ на появление извне новых веществ, не появлявшихся ранее. Это, несомненно, расширяет возможности выживания.
Постоянная
внешняя среда
Постоянная
внутренняя среда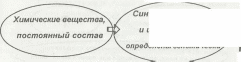
I шс тиннная внутренняя среда
[ Новый химический агентлЬ?интез новых ферментов]
И иммунных тел, как результат адаптации
Биохимическая адаптация и ее последствия для потомства
Способность вырабатывать новые формы белков (ферментов и антител) не всегда передается по наследству. Изменение генетической программы происходит лишь в случае мутаций половых клеток, а для этого нужно постоянство внешних изменений и длительное время, исчисляемое сотнями лет. Поэтому в большинстве случаев свойства родителей, приобретенные в результате адаптации, потомству не передаются.
В биологии причиной нежизнеспособности потомства является биохимическая адаптация родителей к изменившимся условиям среды, следствием которой является изменение биохимического состава их организма, в то время, как биохимический состав эмбриона и плода, предопределенный генетически, остается неизменным. В результате между материнским организмом и эмбрионом усугубляется иммунная несовместимость, которая и приводит к высокой смертности и заболеваемости потомства.
Состав
химической среды
организма Материнский
организм Организм плода
усугубление
иммуннологического конфликта, атака
на плод, отторжение или повреждения
плода

Новые
белки, как результат адаптации
Ферменты
и иммунные тела, определенные генетически
Ферменты
и иммунные тела, определенные генетически
Таким образом, наиболее благоприятными для развития будущего ребенка являются условия, при которых во время беременности биохимический состав женского организма, определенный наследственно (белки, ферменты, антитела), остается практически неизменным.
Изучением последствий биохимической адаптации человека к новым веществам в 70 — 80-е годы занимался доктор медицинских наук Ю.С. Ротенберг. Проводя свои исследования он основывался на обширном материале биологов, который доказывал, что изменения биохимического состава среды обитания животных, связанные с изменением географического места и климатических условий (горы — равнины, сухой — влажный климат и т.д.), приводят к значительному увеличению у потомства аномалий развития, высокой смертности, а также проявлению других неблагоприятных последствий. Это наблюдается практически на всех ступенях эволюционной лестницы — от растений до млекопитающих. Например, леопардовая лягушка теплых районов, перенесенная в местности с холодным климатом дает 100% смертность потомства. А горные полевки, перенесенные на равнину, полностью утрачивают способность к воспроизводству. Рыбы одного и того же вида, живущие в теплых и холодных водах, при перемене места жительства дают бесплодное потомство. И подобных примеров можно привести множество.
Статистические данные за последние годы, публиковавшиеся в прессе, свидетельствуют о том, что заболеваемость новорожденных возросла в 5 раз, частота появления детских пищевых аллергий — примерно в 10 раз (диатез стал обычным явлением), а количество детей с врожденными пороками развития увеличилось в 2 раза.
Рекомендации по экологии питания беременной Соответствие питания климатической зоне
Следуя этому принципу очень важно преимущественно использовать в пищу продукты, которые были выращены в радиусе не более 200 км от места проживания беременной. Из привозных продуктов лучше всего подойдут те, которые были выращены в климатических условиях идентичных условиям проживания беременной.
Следование этому принципу вовсе не означает полное исключение из рациона апельсинов, которые стали почти родными, а дозированное их использование. Не стоит делать апельсины, бананы, киви или ананасы основными продуктами питания. Оставьте их для лакомства, а основной рацион пусть составляют родные продукты.
Современные наблюдения подтверждают, что полный переход беременной на питание экзотическими продуктами может повлечь неблагоприятные последствия для будущего младенца. Описываются случаи, когда женщины выезжали в чужую страну на ранних сроках беременности (от 3 до 8 недель) и до самых родов оставались там, употребляя в больших количествах необычную для себя пищу. Во всех наблюдавшихся случаях дети рождались с недостаточной массой тела и у них с первых дней жизни проявлялась пищевая аллергия, при том, что дети находились на грудном вскармливании. (Материнское молоко является наименее аллергезирующим продуктом.) К сожалению, организм ребенка не смог принять всех тех благ, которые мать стремилась ему дать, и даже, напротив, пострадал от них.
Интересен тот факт, что издревле на Руси считались полезными только те продукты, которые были выращены непосредственно рядом с домом человека. Поэтому даже в Москве в XVI-XVII веках, уже по тем временам очень многолюдной, каждый горожанин имел небольшой огородик, на котором выращивал овощи и лечебные травы. Именно их, а не какие-либо другие, использовали в пищу и для лечения.
Сезонность питания
Принцип сезонности питания предполагает использование в пищу продуктов в соответствии со временем года. Для здоровых реакций иммунной системы организма имеет значение:
влажность,
угол падения солнечных лучей,
длина светового дня,
суточный температурный режим в зависимости от вегетационного периода.
Эти факторы влияют на аллергический статус организма, повышая или понижая его. Согласно этому принципу свежие овощи, фрукты, ягоды, зелень и т.п. можно употреблять летом и осенью, т.е. в то время, когда они произрастают в открытом грунте. Зимой и ранней весной, до появления свежих овощей, их лучше всего употреблять в виде солений, варений, в высушенном, консервированном или замороженном виде.
Что касается мясных и молочных продуктов, сезонность их употребления отражена в традиционной системе постов. Например, Великий пост приходился на коровий отел, когда молочные продукты в рационе не использовались - все молоко доставалось теленку. То же самое касалось мясной пищи. Свинью кололи 2 раза в год, и один раз в год забивали бычка. Из полученного мяса делали заготовки и использовали его очень дозировано. Произвольного использования мяса не подразумевалось, поскольку не было возможности колоть свинью каждый месяц.
Использование натуральных продуктов
Во время беременности следует уделять особое внимание использованию натуральных продуктов. Натуральными продуктами следует считать растительную пищу, выращенную в открытом грунте, а не в теплице. В условиях теплицы растение получает свое питание не из почвы, а из насыщенного химического раствора, при искусственном освещении. Подобные условия выращивания овощей приводят к тому, что их химический состав абсолютно не соответствует тому, который пригоден в пищу, хотя тепличный помидор может выглядеть очень похоже на настоящий помидор.
К ненатуральной пище следует отнести генетически модифицированные продукты. Их следует считать искусственными образованиями опасными для здоровья человека. Сегодня считается, что генетически модифицированные продукты влияют на наследственный аппарат человека. По разным данным существуют и другие последствия их использования, но они изучены недостаточно. Есть данные, что использование генетически модифицированных продуктов увеличивает число раковых заболеваний и нарушений в работе эндокринной системы.
Химическая чистота продуктов
Немаловажно также следить за химической чистотой продуктов. Важно, чтобы они не содержали ядохимикатов, нитратов, диоксинов, тяжелых металлов и других инородных химических веществ, загрязняющих окружающую среду. Это важно, в первую оче-
редь, потому что нитраты, например, приводят к изменению наследственного аппарата человека. Другие химические вещества накапливаются в тканях и могут стать причиной возникновения у плода аномалий в развитии и различных заболеваний. Необходимо исключить употребление продуктов, не прошедших химико-экологического контроля и сертификации.
Особую осторожность следует соблюдать при покупке бройлерного мяса, содержащего гормональные добавки. В основном к бройлерной сельхозпродукции относится птица: куры и индюшки. Использование бройлерного мяса представляет наибольшую опасность для беременных женщин и детей, организм которых находится в стадии активного роста и развития. Это может привести к нарушениям в работе эндокринной системы, а, следовательно, к нарушениям роста, развития и функционирования органов и систем органов, как у детей, так и у беременных.
