
Специальность 2-79 01 31 «Сестринское дело» Лекция
Дисциплина «СД в хирургии»
Тема: «Черепно-мозговая травма. Принципы диагностики и лечения. Организация сестринского процесса».
План занятия.
Понятие о ЧМТ. Классификация черепно-мозговой травмы.
Клинические симптомы сотрясения, ушиба и сдавления головного мозга.
Дифференциальная диагностика.
ЧМТ – механическое повреждение черепа и (или) внутренних образований (головного мозга, мозговых оболочек, сосудов, черепных нервов).
ЧМТ занимает особое место среди сочетанных механических повреждений как по частоте, так и по тяжести.
Во-первых, в индустриально развитых странах неуклонно растет количество изолированных и сочетанных ЧМТ. За последнее десятилетие наблюдается их увеличение в 2-4 раза; они составляют 25-40 % от общего количества механических травм.
Во-вторых, уровень летальности при этих повреждениях составляет 5-10 %, а при тяжелых травмах головного мозга возрастает до 75-80 %.
Причины высокой смертности:
прямое повреждение вещества мозга, особенно в зоне жизненно важных центров;
непрямое повреждение мозга — травматическая патология сосудов (разрыв, спазм, окклюзия и др.); сдавление мозга (гематома, отек); нарушение функции центральной нервной системы (ЦНС) как важнейшего органа, регулирующего деятельность всех органов и систем;
внемозговые — геморрагический шок, обструкция верхних дыхательных путей, отек легких, недостаточность кровообращения и др.
В-третьих, ЧМТ — специфический вид механической травмы, так как требует вмешательства специализированных бригад с участием нейрохирурга, нейрореаниматолога.
Основные причины возникновения ЧМТ:
транспортные происшествия (70-75%)
падение с высоты,
уличные травмы, различные агрессии,
прямой удар по голове тупым предметом.
Самые тяжелые повреждения наблюдаются у водителя и пассажиров при наезде автомобиля на препятствие или при ударе головой во время падения с большой высоты. Мгновенно наступает потеря сознания, большинство пострадавших не выходят из состояния комы и погибают в остром периоде; а у половины пациентов в последующие дни возникают осложнения.
Классификация чмт.
Черепно-мозговая травма
Закрытая
повреждения головы без нарушения целости кожных покровов, поверхностные раны мягких тканей без повреждения апоневроза,
переломы костей без ранения апоневроза, то есть повреждения, при которых отсутствуют условия для инфицирования мозга и его оболочек.
Открытая
переломы костей свода черепа, сопровождающиеся ранением прилежащих мягких тканей;
переломы основания черепа, сопровождающиеся кровотечением или ликвореей (из носа или уха);
раны мягких тканей с повреждением апоневроза:
непроникающие – без повреждения твердой мозговой оболочки;
проникающие.
ЧМТ:
изолированная (внечерепные повреждения отсутствуют);
сочетанная
Проникающая ЧМТ может осложниться менингитом, энцефалитом, абсцессом мозга, инфицированием ликворных пространств, непроникающая ЧМТ — менингитом.
По характеру повреждения вещества мозга различают его сотрясение, ушиб и сдавление. Наиболее опасны повреждения ствола мозга, мозжечка, мозговых желудочков.
Сотрясение головного мозга - симптомокомплекс, развивающийся непосредственно за травмой (прямой или непрямой). Начинается с мгновенного нарушения сознания и характеризуется функциональными временными и обратимыми общемозговыми расстройствами ЦНС, отсутствием необратимых морфологических (патолого-анатомических) изменений в ткани и оболочках мозга, а также отсутствием выраженных очаговых и менингеальных (оболочечных) симптомов.
Как правило, при сотрясении головного мозга повреждения костей черепа отсутствуют. Нарушения головного мозга, вызванные его перемещением и ударом о кости черепа, а также гидродинамическим ударом ликвора и крови, незначительны: кратковременный спазм сосудов с последующим их расширением, венозный застой, отек мозга и оболочек, точечные кровоизлияния. Наиболее существенны нарушения сложных связей между нейронами и функцией головного мозга. Сотрясение мозга относится к легкой форме ЧМТ.
Клиническая картина. Основным симптомом сотрясения мозга является кратковременное нарушение сознания (оглушение, ступор, сопор) в~ момент травмы продолжительностью от нескольких секунд до 30 минЛКак правило, имеет место ретроградная амнезия (потеря памяти на события, непосредственно предшествовавшие травме), реже антероградная амнезия — потеря памяти только на короткий период событий непосредственно после травмы. Общемозговые расстройства ЦНС разнообразны и продолжаются 1—5 сут, после чего постепенно уменьшаются и исчезают через 1—4 нед. В значительной степени они представлены вегетососудистыми нарушениями.
У больных наблюдаются общая слабость, вялость, адинамия, снижение памяти, внимания, трудоспособности или, наоборот, эйфория, психомоторное возбуждение, нарушение Сна. Отмечаются головные боли и боли в области глазных яблок, усиливающиеся при движении последних, головокружение, звон в ушах и шум, тошнота и однократная рвота (обычно вскоре после травмы), неустойчивость равновесия. Наблюдаются приливы крови к лицу, его побледнение, сменяющееся гиперемией, акроцианоз. Могут быть выражены дермографизм, потливость. Пульс нормальный или лабильный: непосредственно после травмы отмечается незначительная тахи- или брадикардия. Артериальное давление нормальное или слегка неустойчивое. Дыхание может быть поверхностным, с незначительными изменениями его частоты. Температура тела нормальная.
Очаговые и менингеальные (оболочечные) симптомы отсутствуют или незначительно выражены и исчезают в течение первых 1—3 (иногда 7 сут) после травмы. Они ограниченно представлены асимметрией мимических мышц лица (преимущественно в нижних его отделах), повышением сухожильных, периостальных и снижением кожных рефлексов, нистагмом, анизокорией при живой реакции зрачков на свет, двоением (диплопией), косоглазием в результате дивергенции и конвергенции глазных яблок, лабильным пульсом, неустойчивым артериальным давлением, учащенным и поверхностным дыханием, психомоторным возбуждением, ригидностью затылочных мышц, симптом Кернига и др.
При сотрясении мозга выраженные изменения в крови и спинномозговой жидкости отсутствуют, давление ликвора нормальное или незначительно изменено (или уменьшено, или увеличено). В зависимости от наличия симптомов и их выраженности различают легкую, среднюю, тяжелую степени тяжести сотрясения головного мозга.
Ушиб головного мозга. Это черепно-мозговая травма, характеризующаяся наличием в ткани и оболочках мозга функциональных временных и обратимых расстройств и необратимых морфологических (патологоанатомических) изменений, обусловливающих присутствие в клинической картине общемозговых, очаговых симптомов и возможность менингеальных (оболочечных) симптомов и субарахноидального кровоизлияния. При ушибе головного мозга функциональные расстройства более выражены, чем при сотрясении, а морфологические изменения отличаются множественными и разнообразными очагами разрушения головного мозга и его оболочек (кровоизлияние, размягчение, размозже ние, разрыв и др.) в месте прямой травмы или на противоположной стороне (противоудар). Чаще нарушается структура поверхностных областей мозга (свода и его основания).
Клиническая картина. Нарушение целости костей черепа или наличие крови в спинномозговой жидкости является типичным доказательством ушиба головного мозга. Ушиб может сочетаться с сотрясением и сдавлением головного мозга.
Нарушение сознания (оглушение, сомноленция, ступор, сопор, кома) может продолжаться от 30 мин до нескольких недель. Наблюдается выраженная ретроградная и антероградная амнезия. Общемозговые симптомы при ушибе более выражены и продолжительны (более 5 сут), чем при тяжелой степени сотрясения.
Ушибу головного мозга свойственны очаговые симптомы, своеобразие которых зависит от топической локализации и характера морфологических изменений мозга (см. сдавление головного мозга).
Менингеальные симптомы выявляются при наличиии, в частности, ригидности затылочных мышц, симптомам Кернинга, Брудзинского, Лесажа и др.
Очаговые и менингеальные симптомы могут сохраняться более 7 сут. При наличии субарахноидального кровоизлияния его признаки дополняет симптомокомплекс ушиба головного мозга.
В зависимости от наличия симптомов и их выраженности различают легкую, среднюю и тяжелую степени тяжести ушиба головного мозга.
Сдавление головного мозга. Может быть обусловлено внутричерепной гематомой, компрессионным переломом костей черепа, отеком мозга, иным объемным внутричерепным образованием (опухолью, абсцессом, кистой, инородным телом и т.п.). Эти причинные факторы вызывают механическое сдавление мозга и нарушение циркуляции спинномозговой жидкости. При их небольших размерах уменьшение емкости черепа компенсируется наличием внутричерепных резервных пространств, обусловливающих клиническое присутствие светлого промежутка или состояние мнимого благополучия.' При сдавлении имеют место тяжелые функциональные временные и обратимые расстройства и тяжелые необоатимые мопЛолпгичргь-ие (ттттгла1тт^,,..„л картине общемозговых, очаговых симптомов и, возможно, ме-нингеальных (оболочечных) симптомов.
Сдавление мозга — более тяжелая ЧМТ, чем сотрясение и ушиб, может сочетаться с ними. Чаще всего причиной сдавле-ния головного мозга является внутричерепная гематома, которая может быть эпидуральной, субдуральной, субарахноидальной, внутримозговой и внутрижелудочковой (рис. 63).
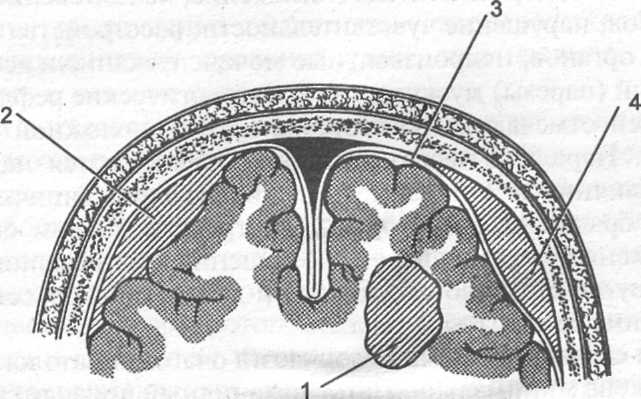
Рис. 63. Схема локализации внутричерепных гематом: 1 — внутримозговая; 2 — субдуральная; 3 — твердая мозговая оболочка; 4 — эпидуральная
Эпидуралъная (над твердой мозговой оболочкой) гематома возникает в связи с повреждением артерий (преимущественно средней обол очечной артерии или ее ветвей), венозных синусов и диштоических вен. Субдуральная (под твердой мозговой оболочкой) гематома развивается в связи с повреждением венозных синусов, вен субдурального пространства (чаще вен, впадающих в верхний продольный, поперечный или сигмовидный синусы), пахионовых грануляций. Субарахноидальное кровоизлияние обусловлено повреждением преимущественно вен обширной сосудистой сети мягкой мозговой оболочки. При внутримозговых и внутрижелудочковых кровоизлияниях кровь из поврежденных сосулов попадает соответственно в ткань мозга и желудочки. При ЧМТ чаще встречаются оболочечные кровоизлияния, реже - внутримозговые и внутрижелудочковые. Гематомы могут быть одиночными и множественными, с одной или с двух сторон.
Клиническая картина сдавления мозга полиморфна и зависит от локализации и характера причинного фактора сдавления. Нарушение сознания, потеря памяти, общемозговые и ме-нингеальные симптомы при сдавлении имеют много сходства с таковыми при ушибе мозга. Очаговая симптоматика разнообразна. Характерны расстройства психики. Возможны повышение сухожильных, периостальных и снижение, исчезновение кожных рефлексов, нарушение чувствительности, расстройства функций тазовых органов, непроизвольные мочеиспускание и дефекация. Параличи (парезы) мускулатуры и патологические рефлексы конечностей отмечаются на стороне, противоположной кровоизлиянию. Параличи черепных нервов наблюдаются на стороне кровоизлияния и отличаются многообразием. Типичны выраженная брадикардия, которая с прогрессированием сдавления мозга сменяется тахикардией, повышение артериального давления и другие сердечно-сосудистые и дыхательные расстройства, повышение температуры тела.
При сдавлении «немых» зон мозга очаговая патология бывает выражена минимально. Патогномоничный признак сдавления мозга — продолжающееся или новое (после светлого промежутка — периода мнимого благополучия) нарастающее ухудшение состояние больного спустя несколько часов, суток, а иногда и недель после травмы. Самым тяжелым осложнением сдавления мозга является его дислокация или протрузия (вклинение) — смещение в большое затылочное отверстие со сдавленней ствола мозга, содержащего дыхательный и сосудодвигатель-ный центры, что сопровождается нарушением их функции и летальным исходом.
Клиническая картина внутричерепных гематом может отличаться атипизмом. Так, может отсутствовать светлый промежуток, очаговые симптомы могут развиваться и на противоположной стороне в результате дислокации (протрузии) мозга и др. Различные виды внутричерепных гематом имеют свои отличительные признаки и показатели ликвора.
Для эпидуральной гематомы характерны быстрое течение,
КОРОТКИЙ СВеТЛЫЙ ПООМеЖУТОК. OTCVTCTRHR НИИ нмняцнтр^ьиал
выраженность менингеальных симптомов, отсутствие крови в ликворе. Субдуральная гематома, наоборот, характеризуется более медленным течением, более длительным светлым промежутком, наличием менингеальных симптомов и крови в ликворе. При субарахноидальном кровоизлиянии течение медленное, с длительным светлым промежутком, менее выраженными очаговыми и более выраженными менингеальными симптомами, типично наличие крови в ликворе. В клинике внутримозговой гематомы очаговая симптоматика преобладает над общемозговой, а при оболочечных гематомах — наоборот. Течение при внутрижелудочковом кровоизлиянии, как правило, быстрое и тяжелое, в ликворе имеется кровь.
Всем пострадавшим с ЧМТ и больным с заболеваниями головного мозга показана обзорная рентгенография черепа в двух проекциях — краниография (по показаниям и если позволяет состояние больного, проводится краниография основания черепа), осмотр невропатолога и окулиста с исследованием глазного дна. Спинномозговая пункция используется для исследования состава и давления ликвора, которое прямо пропорционально сдавле-нию мозга и количеству излившейся в ликвор крови. При всех ЧМТ, сопровождающихся отеком мозга, в случае отсутствия ли-квореи давление ликвора повышено.
Спинномозговая пункция противопоказана при локализации объемного внутричерепного образования в задней черепной ямке, так как может произойти дислокация, вклинение в большое затылочное отверстие и сдавление ствола мозга. Для уточнения диагноза ЧМТ применяют другие специальные методы исследования: электроэнцефалографию, ангиографию мозга, компьютерную и позитронно-эмиссионную томографию, ядерно-магнитно-резонансное сканирование. Возможна диагностическая трепанация черепа.
Переломы костей свода черепа. Механизм — прямая травма. По характеру переломов различают трещины или линейные переломы; оскольчатые переломы, при которых имеются осколки, смещающиеся частично под края костного дефекта; вдавленные переломы.
Вдавленные переломы могут быть одно- и многофрагментными ле.ппессионными Голин или несколько (Ьоагментов кости отделяются от черепа и вдавливаются в полость черепа) и им-прессионными (поврежденный участок кости вдавливается конусообразно, а его фрагменты могут быть частично связаны с черепом или отделены от него). Вдавленные импрессионные переломы образуются при небольшой поверхности соприкосновения черепа с травмирующим фактором (например, при огнестрельном повреждении). Переломы костей свода черепа могут быть закрытыми и открытыми (с ранением мягких покровных тканей), полными (на всю толщину кости), неполными (повреждается только наружная или внутренняя пластинка кости). При неполных переломах чаще повреждается внутренняя (стекловидная) пластинка кости.
При оскольчатых, вдавленных переломах и повреждениях внутренней пластинки травмируются мозговые оболочки, кровеносные сосуды, реже — мозговое вещество.
Клиническая картина сочетает местные признаки перелома кости с симптомами повреждения мозга, т.е. с симптоматикой сотрясения, ушиба или сдавления мозга.
На наличие перелома кости могут указывать рана мягких покровных тканей, определяемые через нее дефект кости, твердая мозговая оболочка или подлежащие оболочки и вещество мозга, признаки местного ушиба мягких покровных тканей (локальная боль, подкожное подапоневротическое или поднадкостничное кровотечение, отек), пальпируемые щель, осколки, дефект кости. Точный диагноз устанавливают после рентгенологического исследования — краниографии в двух проекциях.
Наличие сопутствующих повреждений мозга дополняет клиническую картину и требует соответствующих диагностических и лечебных мероприятий.
Переломы костей основания черепа. Могут происходить в результате опосредованной травмы основания черепа через позвоночник, кости свода черепа, нижнюю челюсть, кости носа (падение на ноги или на голову, удар по голове, в нижнюю челюсть, в нос и т.п.); при сдавлении черепа и как продолжение перелома костей основания черепа.
Неоднородность строения костей основания черепа, наличие в них отверстий для нервов и сосудов, воздухоносных пазух обусловливает характер переломов — трещины, редко — оскольчатые переломы со смещением отломков. Трещины проходят через наиболее тонкие и хрупкие участки костей, вдоль анатомических щелей и отверстий, по межкостным швам. Типично направление трещин в области черепных ямок: в передней — продольное и радиальное (к глазной орбите, решетчатой кости), в средней — поперечное (на пирамиду височной кости вдоль слухового прохода), в задней — продольное и радиальное (к большому затылочному отверстию). Большинство переломов локализуется в средней, реже — в передней и редко — в задней черепной ямках.
При переломах костей основания черепа травмируется вещество мозга, его оболочки, сосуды и черепные нервы.
Переломы костей основания черепа являются закрытыми только в тех случаях, когда сохраняется целость мозговых оболочек и отсутствует ликворея. Во всех остальных случаях имеют место открытые переломы.
Клиническая картина. Состояние больного, как правило, тяжелое. Сознание глубоко нарушено или отсутствует. Наличие, выраженность и сочетание общемозговых, менингеальных и очаговых симптомов в комплексе напоминает ушиб мозга тяжелой степени или сдавление мозга.
Повреждение черепных нервов в порядке убывания частоты их травмирования выглядит следующим образом: VII пара — лицевой, VIII — преддверно-улитковый, III — глазодвигательный, I — обонятельный и II пара — зрительный, другие пары нервов.
Имеют место достоверные и вероятные признаки перелома костей основания черепа. При повреждении передней черепной ямки наблюдаются кровотечение из носа (перелом решетчатой кости) и гематома в клетчатке позади и вокруг глазных яблок (перелом свода орбиты). Отмечаются экзофтальм и пульсация глазного яблока. Гематома в области век и вокруг глаз появляется с опозданием, через несколько часов или даже через двое суток после травмы, и всегда соответствует круговым мышцам глаза, за границу которых не распространяется, цвет кожи над гематомой багровый. Наличие гематом с обеих сторон называется симптомом очков. При повреждений мягких тканей он появляется сразу же после травмы, гематома («очки») всегда распространяется за пределы границ круговых мышц глаз, а цвет кожи пал ней изменяется от яоко-ктасного до синего.
При повреждении средней и задней черепных ямок отмечаются кровотечение из наружных слуховых проходов (перелом пирамиды височной кости), из глотки (перелом основной кости), гематома под височной мышцей (перелом чешуи височной кости). При повреждении задней черепной ямки определяются гематомы в области сосцевидных отростков, преимущественно позади них (перелом чешуи затылочной кости). Гематомы появляются, как правило, с опозданием. При кровотечении из ушей, носа следует исключить их травму без перелома костей основания черепа. При переломах, сочетающихся с повреждением твердой и паутинной мозговых оболочек, из ушей и носа возможна ликворея (соответственно оторея и ринорея), при повреждении мозгового вещества выделяется и мозговой детрит.
Переломы, сопровождающиеся повреждением воздухоносных полостей черепа (лобной пазухи, решетчатого лабиринта, реже — клиновидной пазухи, ячей сосцевидного отростка), осложняются вскоре или через месяц и более после травмы скоплением воздуха под кожей (подкожная эмфизема черепа) или в полости черепа. В таких случаях больные умирают, как правило, от остановки дыхания, сердечной недостаточности или от инфекционных осложнений (абсцесс мозга, менингит, энцефалит).
Точный диагноз устанавливается после рентгенологического исследования черепа в двух проекциях с обязательной краниографией основания черепа. Наличие сопутствующих повреждений мозга требует соответствующих диагностических и лечебных мероприятий.
Осложнения черепно-мозговых травм могут быть ранними, возникающими в момент ЧМТ или в процессе клинического течения, и поздними, или отдаленными.
\ К ранним осложнениям относятся отек мозга, травматический шок, менингит, энцефалит, абсцесс мозга, тромбозы и тромбофлебиты венозных синусов, внутричерепные кровотечения, психические расстройства и др., к поздним — гидроцефалия, хроническая внутричерепная гематома или гигрома, арахноидит, психические расстройства (энцефалопатия, паркинсонизм, эпилепсия, астения, снижение интеллекта, памяти, изменение характера и др.), вестибулярные, двигательные, психосенсорные нарушения, расстройства функций органов чувств и ло.
Первая медицинская помощь больным с повреждениями костей черепа и головного мозга. Пострадавшего следует уложить на спину с приподнятыми верхней частью туловища и головой. При бессознательном состоянии больного укладывают лицом вниз, подложив под голову и грудь валики, или набок, а язык извлекают, прошивают и фиксируют к одежде или к подбородочной повязке, шине.
Кровотечение в области головы останавливают наложением давящей повязки. Кровотечение и ликворею из носа и ушей прекращают введением стерильных ватных тампонов из марли, сухих или смоченных антисептическим раствором. Запрещается промывание полости носа и ушей в связи с опасностью инфицирования мозговых оболочек и вещества мозга.
По показаниям проводится легочно-сердечная реанимация, трахеостомия или крикотиреотомия. Налаживается подача кислорода.
Пострадавшему обеспечивают покой и иммобилизацию головы с помощью сложенной кольцом ватно-марлевой повязки, резинового круга, мешочков с песком, шины Еланского или двух шин Крамера (первая шина укладывается от лба до межлопаточной области, вторая — от одного надплечья к другому, повторяя контуры шеи).
Осуществляют туалет раны с наложением на нее асептической повязки. К голове прикладывают холод. Вводят антибиотики и проводят экстренную профилактику столбняка при открытой ЧМТ.
Производят обезболивание. До уточнения диагноза противопоказано введение наркотических средств, которые маскируют клиническую симптоматику, угнетают дыхательный и сосудо-двигательный центры, т.е. могут стать причиной запоздалой диагностики и гибели больного. Целесообразно применять ненаркотические анальгетики, литические смеси, состоящие из анальгетика, местного анестетика, транквилизатора, нейролептика, седативного, десенсибилизирующего и других препаратов, местные новокаиновые блокады. Вводят сердечно-сосудистые, дыхательные и другие противошоковые препараты.
Течение ЧМТ динамично, и состояние пострадавших быстро меняется. Поэтому всех постоалавших с ЧМТ необходимо госпи тализировать в нейрохирургическое или травматологическое отделение, так как легкая, на первый взгляд, ЧМТ может оказаться тяжелой в последующем. После 3-5-дневного лечения в травматологическом отделении перенесших сотрясение мозга можно перевести в неврологическое отделение.
Сроки госпитализации при сотрясении мозга легкой степени — 7-10 сут, средней — 20, тяжелой степени — 30 сут, при ушибе — не менее 2 нед, при сдавлении — не менее месяца. С самого начала лечения показан постельный режим.
Лечение в стационаре является продолжением неотложных мероприятий, прежде всего реанимационных, гемостатиче-ских и противошоковых. Для остановки субарахноидального кровотечения эффективно ввести в субарахноидальное пространство 5—25 мл кислорода после предшествующего выведения ликвора в таком же количестве.
С самого начала уменьшают отек и восстанавливают функционирование мозга. К голове прикладывают холод. Проводят люмбальные пункции, во время которых выводят не более 5—25 мл ликвора одномоментно (если нет угрозы дислокации или вклинения мозга). Осуществляют дегидратационную терапию: назначают глицерин внутрь, осмодиуретики (маннит, маннитол и др.), салуретики (дихлортиазид, лазикс, верошпирон и др.), гиперос-молярные растворы (альбумина, протеиновых гидролизатов, плазмы, полиглюкина и реополиглюкина, гемодеза, глюкозы и др.), глюкокортикоиды (преднизолон, дексаметазон и др.). Спазмолитические препараты (эуфиллин, но-шпа, папаверин и др.) снимают спазм внутричерепных сосудов, улучшают трофику мозга и усиливают дегидратационный эффект.
Для устранения гипоксии и нормализации обмена веществ мозга показаны кислородная терапия, 40 % раствор глюкозы, витамины (группы В, С и др.), анальгетики, местные новокаино-вые блокады, общие анестезирующие вещества (гексенал, тио-пентал-натрий, смесь закиси азота с кислородом и др.), транквилизаторы (элениум, реланиум и др.), нейролептики (аминазин, дроперидол и др.), седативные (магния сульфат, препараты брома, лития и др.), десенсибилизирующие (димедрол, супрастин, тавегил и др.) и другие препараты (церебролизин, глутаминовая кислота, аминалон, солкосерил, трентал, кокарбоксилаза, АТФ, биостимуляторы и др.). Ацидоз купируется введением раствора натрия гидрокарбоната и др. Эффективно использовать литиче-ские смеси, состоящие из указанных лекарственных веществ.
Для нормализации сердечно-сосудистой деятельности применяют сердечно-сосудистые аналептики (кордиамин, кофеин и др.), сердечные гликозиды (строфантин, коргликон и др.), антиаритмические препараты (новокаинамид, лидокаин и др.), препараты калия (панангин, аспаркам и др.). При низком артериальном давлении назначают кровь, ее препараты и компоненты, кровезаменители, кортикостероиды (преднизолон и др.), симпатомиметики (эфедрин, адреналин, мезатон и др.). При высоком давлении вводят спазмолитики (но-шпа, папаверин, эуфиллин и др.), гипотензивные препараты (дибазол, магния сульфат, адельфан, клофелин и др.).
Улучшения дыхательной деятельности добиваются ИВЛ, санацией трахеобронхиальных путей, кислородной терапией, применением дыхательных аналептиков (лобелии, цититон и др.), бронхо-литиков (эуфиллин и др.), муколитиков (трипсин, мукалтин и др.), отхаркивающих препаратов (бромгексин и др.). Головокружение и рвоту купируют атропином, платифиллином, этапиразином и др.
При психотропном возбуждении проводят комплекс соответствующих мероприятий. Назначают анальгетики, антибиотики. После острого периода проводят лечебную физкультуру, физиотерапию (электросон, акупунктура, магнитотерапия и др.).
Диета больных с ЧМТ должна быть высококалорийной, обогащенной углеводами и витаминами, с умеренным содержанием белков и жиров. По показаниям питание осуществляют через желудочный зонд.
Вопрос о применении дегидратационных или гидратацион-ных средств может быть решен только после определения давления ликвора при спинномозговой пункции. При открытой ЧМТ проводят первичную хирургическую обработку раны.
При оскольчатых или вдавленных переломах костей черепа, внутричерепных гематомах, объемных образованиях и инородных телах в мозге показана декомпрессионная трепанация черепа.
Применяется также костно-пластическая трепанация (рис. 64). Основная цель и результат трепанации — устранение сдавления мозга, т.е. его декомпрессия.
Повреждения головного мозга. Выделяют следующие степе- чжести черепно-мозговой травмы (ЧМТ):
ЧМТ легкой степени - сотрясение головного мозга; ушиб моз-i I легкой степени;
ЧМТ средней тяжести - ушиб мозга средней степени; суб-■рахноидальное кровоизлияние; переломы костей черепа;
ЧМТ тяж-слой степени - ушиб мозга тяжелой степени; сдав-и 1111 • мо и л, плавленные переломы.
( отрясение головного мозга - наиболее часто встречающая-, и ЧМТ.
А чиническая картина проявляется острым нарушением созна-iiiKi п гечение нескольких минут, однократной рвотой, побледне-НИМ или i иперемией лица, поверхностным дыханием, замедлени-. | и in ускорением пульса, равномерным сужением или расшире-,,||, и (рачков, легкой сглаженностью носогубной складки, на го-. |. Mm у i быть гематома, ссадины и даже раны.
При возвращении сознания больной жалуется на головную
| оловокружение, тошноту, шум в ушах, тяжесть в голове;
I \ hi пазах, усиливающуюся при их движении и ярком осве-
I (симптом Манна - Гуревича); ретроградную амнезию
и и. пом «бстоятельств, связанных с травмой и пред-
III ..„.и ниш, ..и II им» >р, полученный при пункции, имеет нор-.. .. т.in пнеi. Может вытекать с обычной скоростью, под давле-.... I пни < кудиыми каплями. Это имеет важное значение для на-
пни I и пер- или гипотензивной терапии.
