
- •Глава 3
- •Общий осмотр
- •Варианты вынужденного положения тела
- •Конституциональные типы телосложения
- •Осмотр по органам и системам
- •Патологические изменения лица
- •Параметры вариантов нормальной грудной клетки
- •Частоты дыхания
- •Нормальные гониометрические показатели суставов
- •Проксимальных межфаланговых суставов кистей
- •И пястно-фаланговых суставов
- •Барабанных палочек (синдром “пальцы Гиппократа”)
- •Правила для запоминания
Параметры вариантов нормальной грудной клетки
|
Параметры |
Форма грудной клетки
|
||
|
астеническая
|
нормостеническая
|
гиперстеническая
|
|
|
Размеры
Угол Людовика Эпигастральный угол Надключичные ямки Ход ребер
Лопатки |
Уменьшение переднезадних Отсутствует
Острый (<90)
Очень выражены Более вертикальный Отстают |
Преобладание поперечных Отчетливо виден
Прямой (90)
Выражены Умеренно косой
Плотно прилегают |
Увеличение переднезадних Выражен
Тупой (>90)
Отсутствуют Более горизонтальный Плотно прилегают
|

Рис. 3.11. Характеристика патологических форм грудной клетки
Наиболее часто встречается сколиотическая форма грудной клетки. Сколиоз развивается преимущественно у детей школьного возраста при неправильном сидении за партой, особенно если она не соответствует росту ребенка. Значительно реже наблюдается кифосколиоз и совсем редко - лордоз. Искривления позвоночника вызывают деформацию грудной клетки и тем самым изменяют физиологическое положение в ней легких и сердца, создавая неблагоприятные условия для их деятельности.
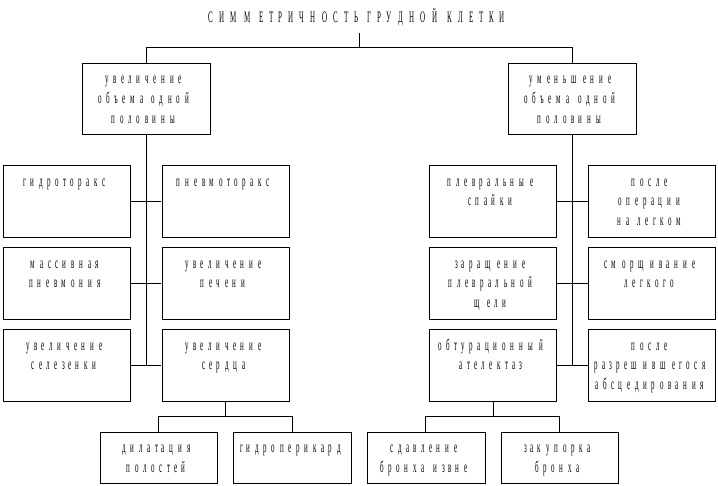
Рис. 3.12. Оценка симметричности грудной клетки
Уменьшение левой половины грудной клетки наблюдается при митральном пороке сердца, развившемся в детском возрасте – признак Боткина.
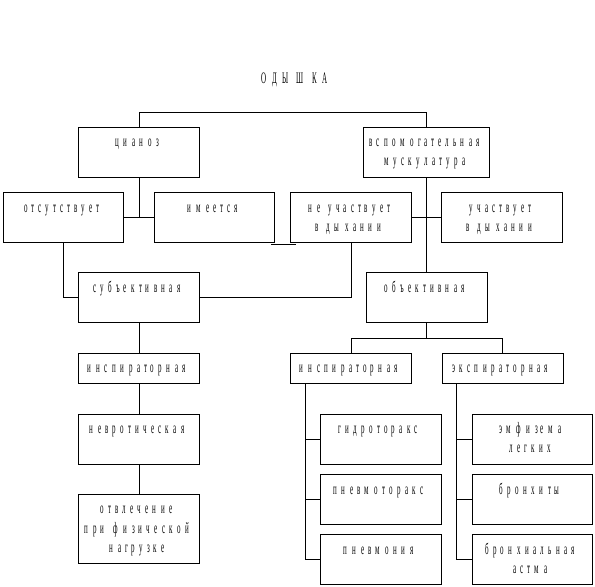
Рис. 3.13. Клинические варианты одышки
Оцениваются дыхательные движения грудной клетки. В физиологических условиях они совершаются за счет межреберных мышц, диафрагмы и брюшной стенки. В патологии участвуют вспомогательные мышцы (грудинно-ключично-сосцевидная, трапециевидная, большая и малая грудная). Грудной тип встречается преимущественно у женщин, брюшной - у мужчин. Смешанный тип наблюдается у стариков, при болях в грудной клетке (у женщин), при болях в животе (у мужчин).
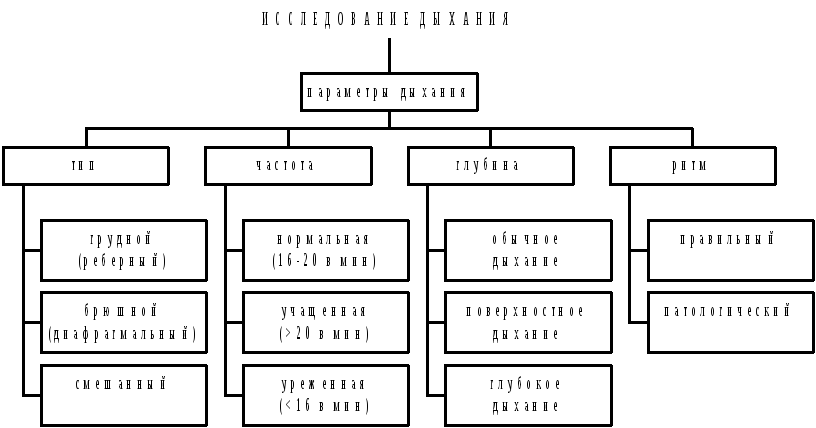
Рис. 3.14. Параметры, оцениваемые при дыхании
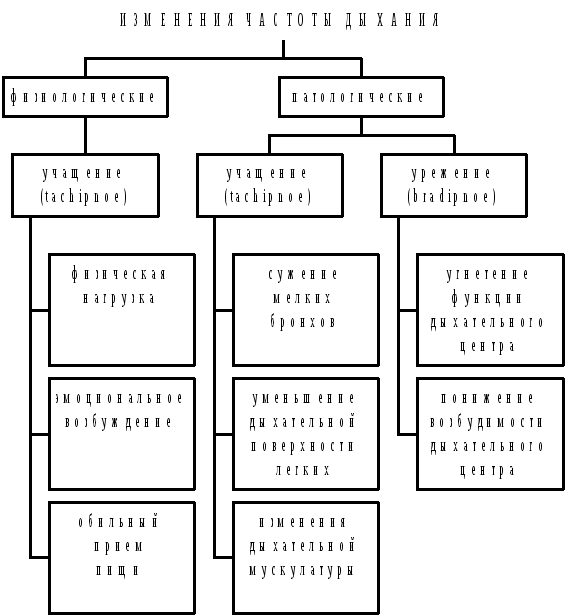
Рис. 3.15. Физиологические и патологические изменения
Частоты дыхания
-
Сужение просвета мелких бронхов - спазм, воспаление (бронхиолит)
-
Уменьшение дыхательной поверхности легких - пневмония, туберкулез, компрессионный ателектаз (гидроторакс, пневмоторакс, опухоль средостения), обтурационный ателектаз, эмфизема и отек легких, тромбоэмболия ветвей легочной артерии
-
Изменения сокращения дыхательных мышц - сухой плеврит, миозит, диафрагматит, межреберная невралгия, перелом ребер, высокое стояние диафрагмы (метеоризм, асцит, беременность)
-
Урежение дыхания - патология мозга (опухоль, отек, кровоизлияние), уремическая, печеночная и диабетическая кома, инфекционные заболевания, отравления.
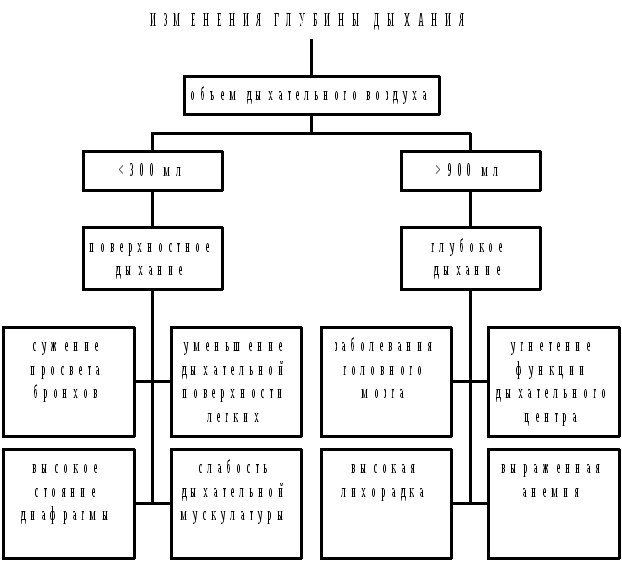
Рис. 3.16. Патологические изменения глубины дыхания
Глубокое редкое дыхание, сопровождающееся шумом (дыхание Куссмауля), наблюдается при комах. Резкое сужение голосовой щели и трахеи вызывает редкое поверхностное дыхание. Лихорадке и анемии свойственно дыхание частое и глубокое.
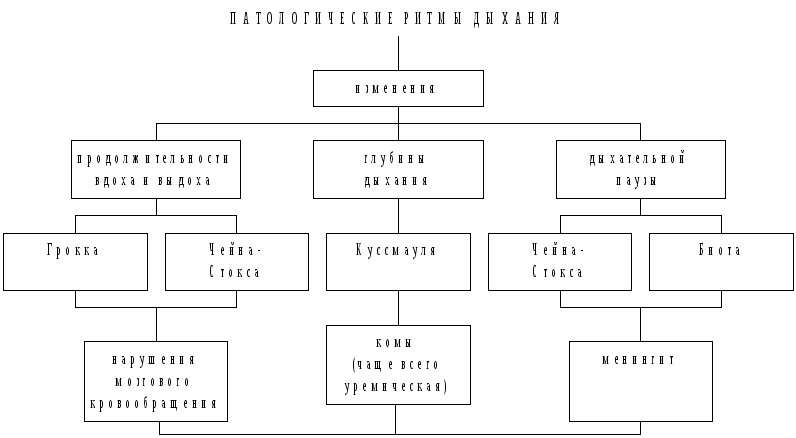
Рис. 3.17. Характеристика патологических ритмов дыхания
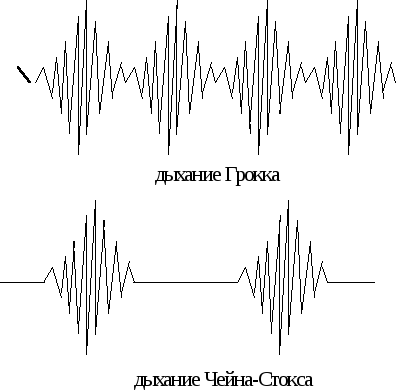

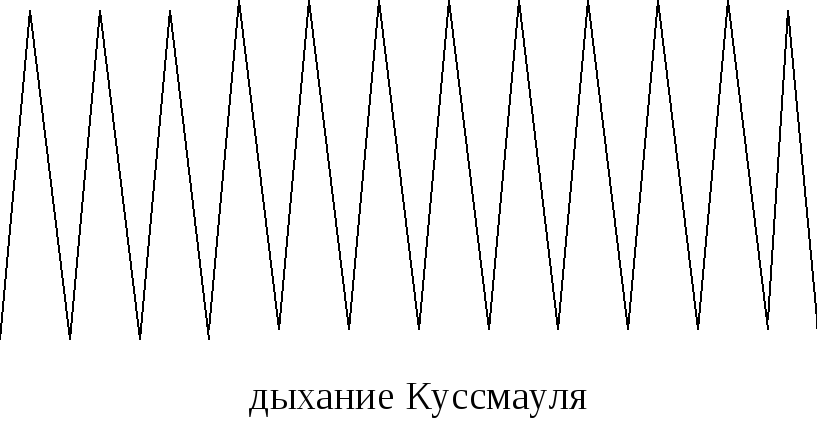
Рис. 3.18. Виды патологического дыхания
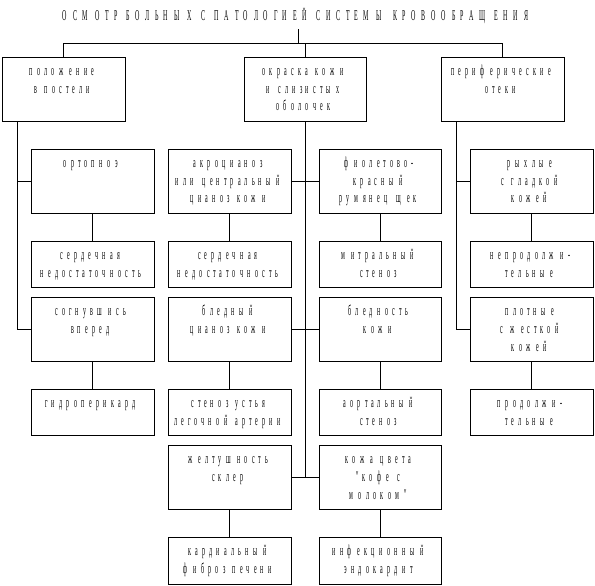
Рис. 3.19. Принципы осмотра больных с болезнями системы кровообращения
Долго сохраняющиеся “сердечные” отеки сопровождаются изменениями над ними кожи, которая становится малоэластичной и приобретает коричневый оттенок вследствие диапедеза эритроцитов из капилляров. При резко выраженных отеках на коже живота могут появляться линейные разрывы (стрии). В случаях сдавления верхней полой вены у больных с гидроперикардом и аневризмой дуги аорты развивается отек лица, шеи и плечевого пояса (“воротник Стокса”). При тромбофлебите вен голени отекает только пораженная конечность.
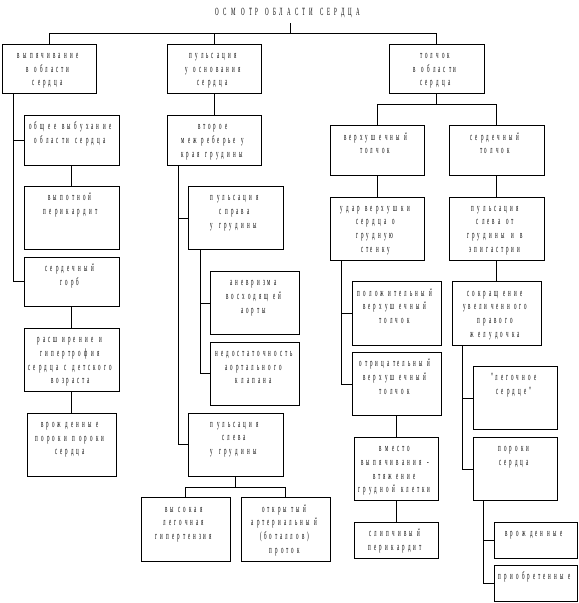
Рис. 3.20. Принцип осмотра области сердца
Сердечный горб следует отличать от деформации грудной клетки в области сердца, вызванной костными изменениями при рахите. В норме верхушечный толчок обычно виден лишь у людей астенического типа телосложения. В патологии верхушечный толчок более выражен. Аневризма восходящей аорты может вызвать разрушение ребер и грудины с развитием “пульсирующей опухоли” во II межреберье справа у края грудины. Во II-III межреберьях справа от грудины может быть видна пульсация растянутой аорты при недостаточности аортального клапана (признак Дресслера). В III-IV межреберье слева от грудины наблюдается пульсация аневризмы сердца после перенесенного инфаркта миокарда.
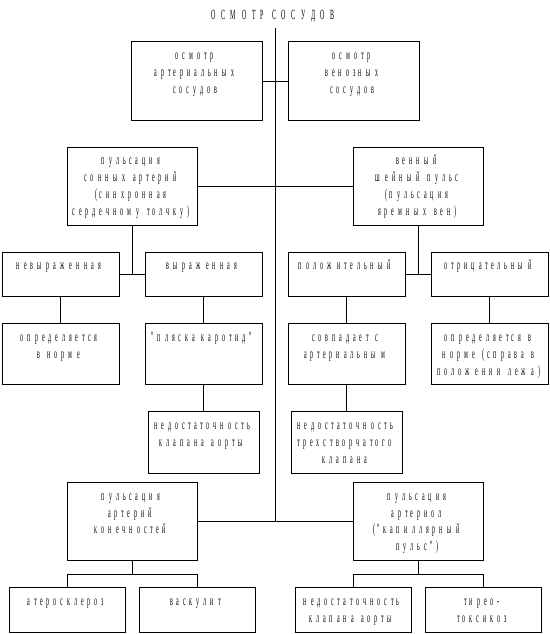
Рис. 3.21. Принцип осмотра сосудов
Для обнаружения “капиллярного пульса” следует нажать на конец ногтя, чтобы по средине его образовалось белое пятно: при каждом пульсовом ударе оно будет расширяться и затем сужаться. Шейные вены набухают при общем венозном застое, трикуспидальных пороках сердца, выпотном перикардите, опухолях средостения. Чтобы определить направление тока крови в расширенных венах, сдавливают пальцем вену и оценивают ее наполнение: вверху - ток крови сверху вниз, внизу - ток крови снизу вверх.
При осмотре правой половины шеи необходимо убедиться, что пульсирующий сосуд является веной. В отличие от сонной артерии, вена четче контурирована, набухание более медленное, спадение быстрое, при вдохе она спадается, а при выдохе и натуживании – набухает. При легком пережатии центральный участок спадается, а краниальный – набухает и не пульсирует.
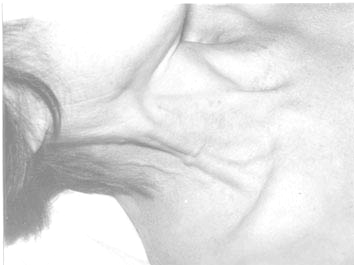
Рис. 3.22. Осмотр шеи (исследование венного пульса)
Необходимо сопоставить во времени видимое набухание шейной вены с пульсом, прощупываемом на лучевой артерии: если подъем волны на лучевой артерии совпадает со спадением шейной вены – то мы имеем дело с отрицательным физиологическим венным пульсом (предсердная форма), а если пульсовая волна на лучевой артерии совпадает с набуханием шейной вены – пульс положительный патологический (желудочковая форма).
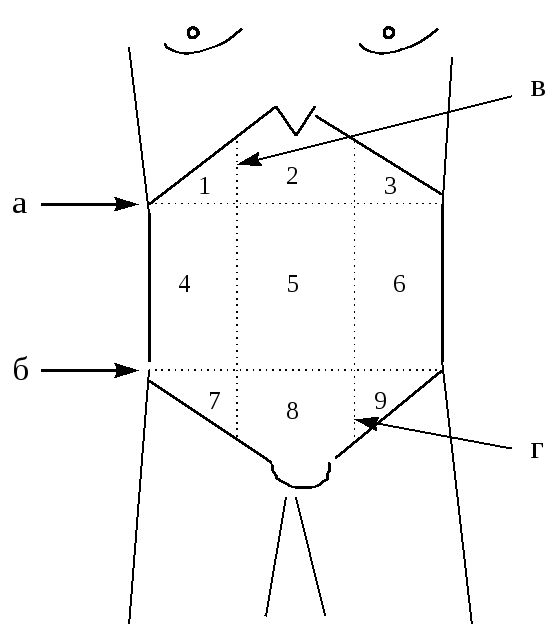
Рис. 3.23. Области живота
-
а - линия, соединяющая края реберных дуг, б - линия, соединяющая гребни подвздошных костей, в - линия, проходящая по правому наружному краю прямой мышцы живота, г - линия, проходящая по левому наружному краю прямой мышцы живота;
-
1 - правое подреберье, 2 - подложечная область, 3 - левое подреберье, 4 - правый фланк живота, 5 - околопупочная область, 6 - левый фланк живота, 7 - правая подвздошная область, 8 - лобковая область, 9 - левая подвздошная область;
-
1, 2, 3 - эпигастральная область, 4, 5, 6 - мезогастральная область, 7, 8, 9 - гипогастральная область.
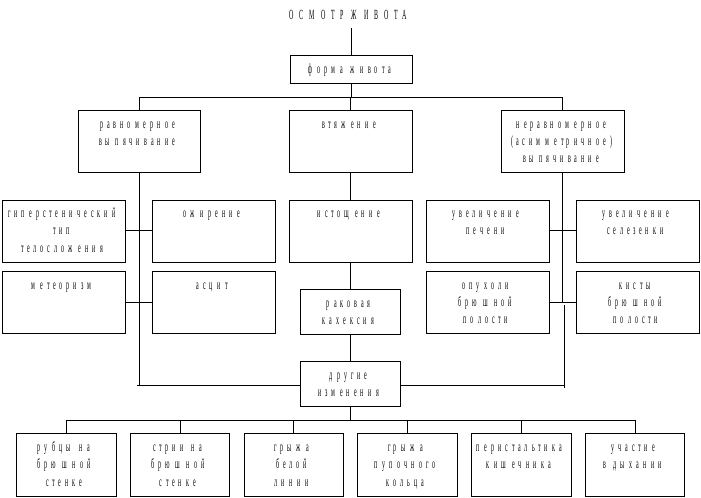
Рис. 3.24. Методика осмотра живота
Выпячивание пупка наблюдается при грыже пупочного кольца и повышении внутрибрюшного давления (у больных с асцитом). При скоплении в брюшной полости небольшого количества жидкости живот в горизонтальном положении больного приобретает своеобразную форму: уплощается околопупочная область и выпячиваются фланки (лягушачий живот). Стрии (беловатые или красноватые полоски на коже) по боковым поверхностям живота наблюдаются у многорожавших женщин, при длительной отечности брюшной стенки (стрии растяжения), а также при гиперфункции коры надпочечников (синдроме Иценко-Кушинга).
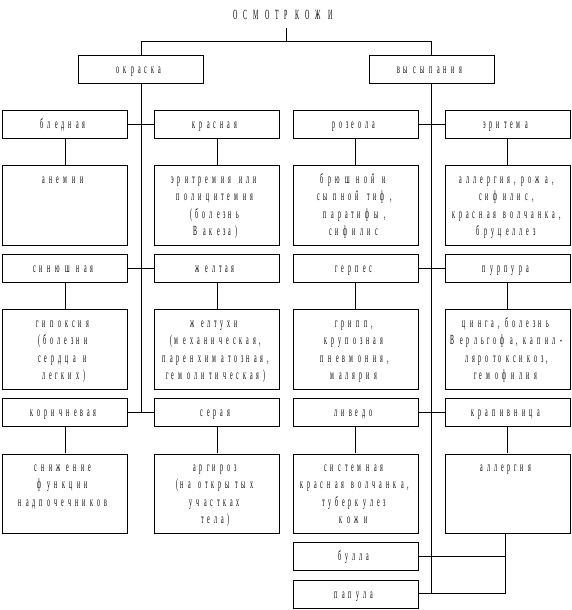
Рис. 3.25. Осмотр кожи
При исследовании кожи обращают внимание на ее цвет, влажность, эластичность, состояние волосяного покрова, наличие высыпаний, кровоизлияний, сосудистых изменений, рубцов. На коже могут наблюдаться воспалительные и невоспалительные пятна, узелки, узлы, волдыри, пузырьки, пузыри, гнойнички, эрозии, ссадины, язвы. К невоспалительным пятнам относятся родимые (nevus), сосудистые (телеангиоэктазии), депигментированные и геморрагические.
Окраска кожи зависит от степени кровенаполнения кожных сосудов, количества и качества пигмента, толщины кожи. При анемии Аддисона-Бирмера кожа приобретает бледно-желтушный оттенок, при хлорозе - зеленоватый, при раковом малокровии - землистый, при малярии - пепельно-коричневый, при инфекционном эндокардите - “кофе с молоком”. На коже могут обнаруживаться очаги депигментации (vitiligo). При истощающих заболеваниях наблюдается шелушение кожи. Втянутые, спаянные с подлежащими тканями рубцы (обычно звездчатой формы) типичны для сифилиса. При болезни Иценко-Кушинга, после беременности и больших отеков встречаются своеобразные кожные рубцы в виде стрий. Для циррозов печени характерны телеангиоэктазии или “сосудистые звездочки”.
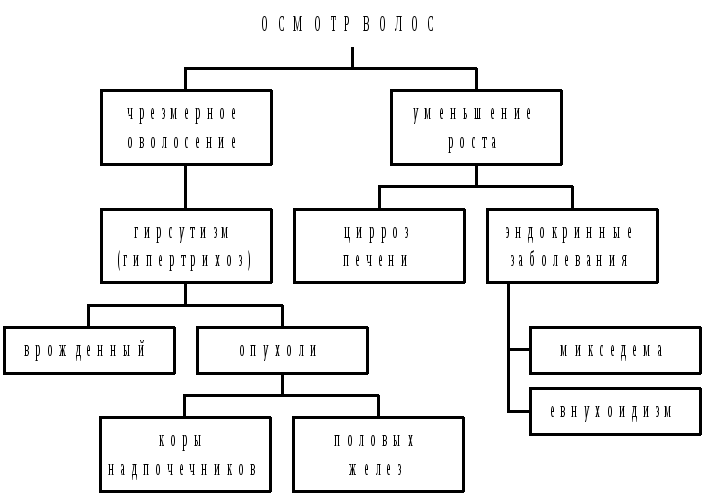
Рис. 3.26. Изменения волос при осмотре
Изменения ногтей при заболеваниях внутренних органов развиваются вследствие трофических нарушений. Чаще появляются деформации, поперечная и продольная исчерченность, повышенная ломкость. К изменениям ногтей относятся койлонихии (ложкообразные вдавления с исчерченностью) при недостатке в организме железа (у больных с железодефицитными анемиями), помутнение с точечными углублениями на ногтевой пластинке (симптом наперстка) при псориазе, подногтевые геморрагии при повышенной сосудистой проницаемости у больных с васкулитами.
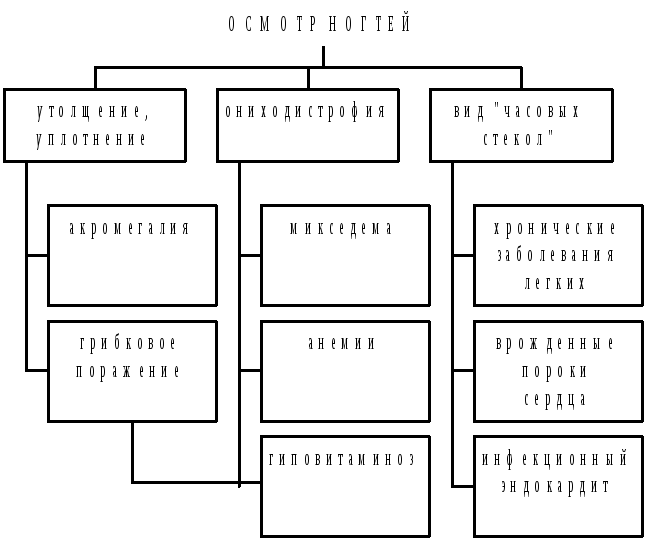
Рис. 3.27. Изменения ногтей при осмотре
Наблюдения за движениями больных при переходе из одного положения в другое дает представление о функциональных возможностях опорно-двигательного аппарата. Сравниваются симметричные части тела, а при двусторонних процессах определяются различия по степеням. О выраженности плоскостопия судят по опущенности продольного свода и распластанности переднего отдела стопы. При резком болевом синдроме в суставах больные стремятся придать конечностям наиболее физиологичное положение (сгибание коленных и локтевых суставов, приведение плеча к туловищу). Припухлость и дефигурация указывают на острый или обострившийся воспалительный процесс, а деформация - на длительный хронический. Острый артрит сопровождается напряженной лоснящейся кожей, а хронический - сухой и атрофичной.
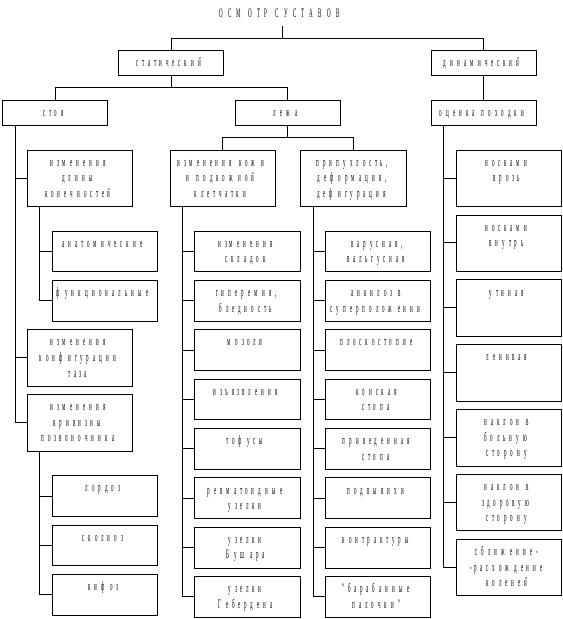
Рис. 3.28. Алгоритм осмотра суставов
Направление движений в суставах определяется в зависимости от главных плоскостей тела – сагиттальной, фронтальной и поперечной. Движения, которые производятся в сагиттальной плоскости, обозначают как сгибание и разгибание (флексия и экстензия), а во фронтальной – как приведение и отведение (абдукция и аддукция). Вращение вокруг продольной оси конечности (ротация) подразделяется на наружное и внутреннее. Для руки и стопы оценку движений дополняют понятиями ладонная (плантарная) и тыльная (дорзальная) флексии, локтевое (ульнарное) и лучевое (радиальное) отведения. Движение закручивания в луче-локтевом сочленении определяется как супинация и пронация.
Исследование суставов заключается в определении степени его активной и пассивной подвижности. При этом наиболее важные данные дает изучение пассивных движений, тогда как активная подвижность характеризует не только функцию самих суставов, но и состояние мышечного аппарата. Нарушения движений суставов проявляются в трех формах: 1) ограничение подвижности (невозможность производить движения в нормальном объеме); 2 ) увеличение подвижности (возможность производить движения в большей, чем у здоровых людей, амплитуде); 3) патологическая подвижность (возможность производить движения в несвойственных для нормы плоскостях).
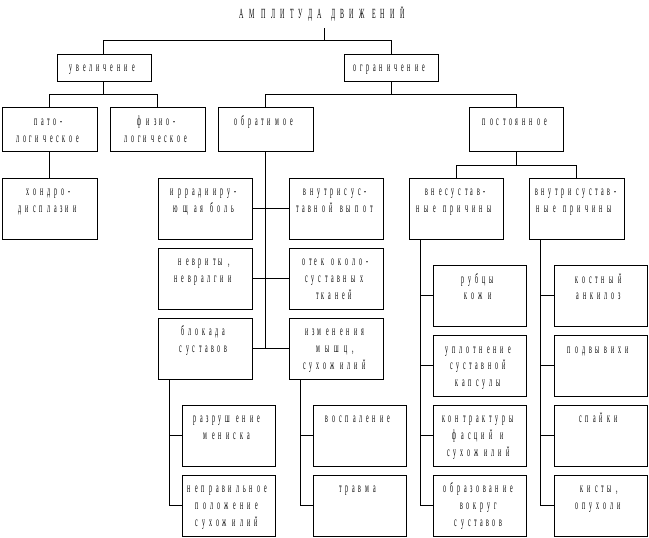
Рис. 3.29. Оценка амплитуды движений
Таблица 3.5
