
Переломы бедренной кости
Составляют от 1 до 10,6% всех повреждений костей скелета. Их делят на переломы проксимального отдела, диафизарные и переломы дистального отдела.
Переломы проксимального отдела бедра
КОД ПО МКБ-10
S72.0. Перелом шейки бедра.
S72.1. Чрезвертельный перелом.
S72.2. Подвертельный перелом.
У больных старше 65 лет переломы проксимального отдела бедренной кости составляют около 35% всех переломов. По данным различных авторов, смертность в первые полгода после подобного перелома достигает 40%! Это говорит о том, что проблема лечения данных переломов не решена.
КЛАССИФИКАЦИЯ
В соответствии с классификацией АО различают следующие виды переломов (рис. 14-2-14-4, см. цв. вклейку):
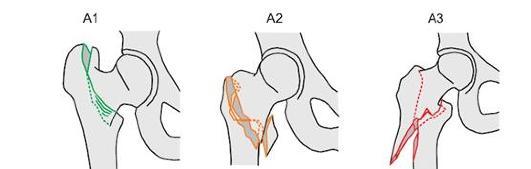
Рис. 14-2. 31-А - экстракапсулярные переломы проксимального бедра: 31-А1 - простой чрез-
вертельный; 31-А2 - оскольчатый чрезвертельный; 31-А3 - межвертельный.

Рис. 14-3. 31-В - внутрикапсулярные внесуставные переломы проксимального бедра: 31-В1 -
субкапитальный (вколоченный) с небольшим смещением или без смещения; 31-В2 - трансцер-
викальный; 31-В3 - субкапитальный со смещением.
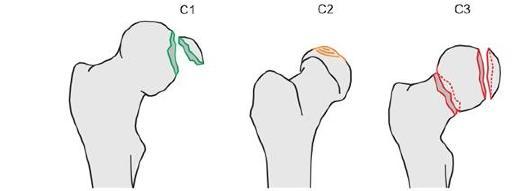
Рис. 14-4. 31-С - внутрикапсулярные внутрисуставные переломы проксимального бедра:
31-С1 - перелом головки по типу раскалывания; 31-С2 - перелом головки по типу импрессии;
31-С3 - внутрисуставной перелом головки в сочетании с переломом шейки.
Большинство переломов проксимального отдела бедренной кости (типы А, В) выступают как следствие низкоэнергетической травмы (падение с высоты собственного роста) у пациентов пожилого возраста на фоне остеопороза. Такие переломы встречаются примерно в 4 раза чаще у женщин, чем у мужчин, что обусловлено гормональными изменениями в постменопаузальном периоде.
Переломы головки бедренной кости (тип С) встречаются редко, и, как правило, это повреждение обусловлено высокоэнергетической травмой и сочетается с вывихом бедра (является его следствием).
ДИАГНОСТИКА
Анамнез
Как правило, переломы проксимального отдела бедренной кости возникают в результате падения набок с высоты собственного роста. При этом варусные переломы встречаются в 4-5 раз чаще вальгусных.
Осмотр и физикальное обследование
Поврежденная конечность ротирована кнаружи и, как правило, укорочена. Область тазобедренного сустава не изменена. При пальпации отмечают болезненность в области большого вертела, паховой области. Положительный симптом «прилипшей пятки» - больные не могут поднять разогнутую в коленном суставе ногу. Осевая нагрузка болезненна.
Лабораторные и инструментальные исследования
Основным методом инструментальной диагностики переломов данной локализации служит рентгеновское исследование. Рентгенограммы тазобедренного сустава следует выполнять в прямой и боковой проекции, а также рекомендуют выполнять обзорную рентгенографию тазобедренных суставов, что способствует оптимальному предоперационному планированию. В ряде случаев для уточнения диагноза или более детального определения характера перелома, особенно у молодых пациентов, целесообразно выполнить КТ-исследование.
ЛЕЧЕНИЕ
В настоящее время консервативные методы лечения данных переломов, такие, как кокситные повязки и длительное скелетное вытяжение, имеют лишь историческое значение. Если операция по каким-то причинам невозможна, следует проводить максимально раннюю активизацию пациента для профилактики пневмонии, пролежней, мочевой инфекции и др.
При отсутствии противопоказаний нужно прибегать к оперативному лечению. Такая тактика позволяет избавить пациента от боли, провести максимально раннюю активизацию пожилого человека. Это наилучшая профилактика гипостатических осложнений.
Хирургическое лечение
• Тип А - латеральные переломы. В настоящее время требования к хирургической технике таких переломов следующие:
- конструкция должна быть довольно прочной;
- остеосинтез должен быть стабильным даже в условиях остеопороза;
- ранняя полная нагрузка на конечность должна быть возможна;
- операция должна быть простой и малоинвазивной.
На рис. 14-5 представлены различные фиксаторы, предназначенные для остеосинтеза вертельных переломов бедренной кости. Основная идея всех современных фиксаторов для остеосинтеза вертельных переломов бедра состоит в наличии скользящего динамического винта, обеспечивающего межфрагментарную компрессию при ходьбе.
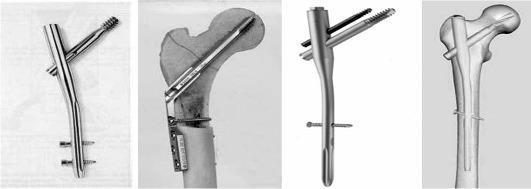
Рис. 14-5. Слева направо: гамма-гвоздь, DHS (динамический бедренный винт), PFN (проксималь-
ный бедренный гвоздь), PFN-A (антиротационный проксимальный бедренный гвоздь).
- Тип А1 - простой чрезвертельный перелом (малый вертел цел; см. рис. 14-6, а). Данный перелом является стабильным после репозиции. Закрытую репозицию следует осуществлять при помощи ортопедического стола под контролем электронно-оптического преобразователя. Для достижения репозиции выполняют дистракцию, приведение и внутреннюю ротацию. Оптимальным фиксатором для остеосинтеза таких переломов служит динамический бедренный винт (DHS; см. рис. 14-5). Этот вид остеосинтеза при переломах типа А1 позволяет пациенту ходить с полной нагрузкой на оперированную конечность сразу после заживления послеоперационной раны (рис. 14-6, б).
- Тип А2 - чрезвертельный оскольчатый перелом. Его считают нестабильным из-за перелома малого вертела, который служит медиальной опорой проксимального отдела бедра. Оптимальным фиксатором таких
 ?
?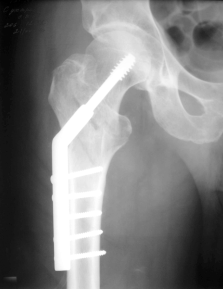
Рис. 14-6 Перелом 31-А1 (а); остеосинтез
бедренным винтом DHS (б).
переломов выступает проксимальный бедренный гвоздь различных модификаций PFN (см. рис. 14-5). Данный фиксатор позволяет проводить стабильный остеосинтез без дополнительного остеосинтеза малого вертела. Этот имплантат имеет больший контакт с костью, чем динамический бедренный винт DHS. Биомеханические параметры данного фиксатора позволяют пациенту давать полную нагрузку на ногу максимально быстро после операции. Таким образом, проксимальный бедренный гвоздь служит своеобразным эндопротезом кости, функционирующим вплоть до полного сращения перелома.
- Тип А3 - межвертельный перелом. Наиболее нестабильное повреждение проксимального отдела бедренной кости. Отсутствует как медиальная, так и латеральная опора. При таких переломах показан остеосинтез бедренной кости проксимальным бедренным гвоздем PFN (рис. 14-8). Другие виды фиксаторов, например DHS с накладкой для большого вертела, при данных крайне нестабильных повреждениях в настоящее время практически не применяются.
Изолированные переломы вертелов
Перелом большого вертела чаще возникает в результате прямого механизма травмы и характеризуется локальной болью, отеком, ограничением функций конечности. Пальпаторно можно выявить крепитацию и подвижный костный фрагмент.
Перелом малого вертела - результат резкого сокращения подвздошнопоясничной мышцы. При этом находят припухлость и болезненность по внутренней поверхности бедра, нарушение сгибания бедра - «симптом прилипшей пятки». Достоверность диагноза подтверждают рентгенограммой или КТ.
Консервативное лечение таких переломов дает неплохие результаты. Возможен и остеосинтез вертелов винтами.
• Тип В и С - медиальные переломы.
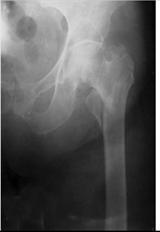
- Тип В1 - субкапитальный перелом без смещения отломков. Стабильное повреждение, характерное для пожилых людей, получивших низкоэнергетическую травму.
- Тип В2 - трансцервикальный перелом. Нестабильный перелом, нередко являющийся следствием высокоэнергетической травмы у молодых пациентов.
- Тип В3 - субкапитальный перелом со смещением отломков. Нестабильный перелом.
 ?
?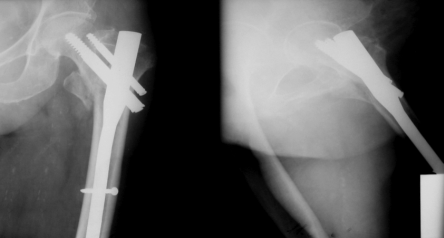
Рис. 14-7. Перелом 31-А2, остеосинтез проксимальным бедрен-
ным гвоздем PFN.
Тактика лечения переломов шейки бедра определяется возрастом пациента, степенью его активности до травмы, наличием сопутствующих заболеваний и, конечно, характером перелома. Чем моложе пациент, тем больше показаний к скорейшему остеосинтезу с целью сохранения собственного сустава. Если пациент пожилой и перелом со смещением, целесообразно производить артропластику.
При переломах шейки бедренной кости смещение отломков и характер линии перелома определяют прогноз сращения. Чем больше смещение, медиальнее и вертикальнее линия перелома, тем сильнее пострадало кровоснабжение шейки и головки бедра. Следовательно, больше риск несращения перелома и/или формирования асептического некроза головки бедренной кости.
Методом выбора для остеосинтеза шейки бедренной кости является остеосинтез тремя канюлированными винтами (рис. 14-9). Такую операцию производят на ортопедическом столе под контролем электронно-оптического преобразователя. Винты следует проводить строго параллельно друг другу, чтобы обеспечить межфрагментарную компрессию. Для остеосинтеза таких переломов можно применять и DHS в комбинации с отдельно введенным антиротационным винтом. Важно отметить, что следует производить остеосинтез как можно раньше, так как, по данным разных авторов, частота асептического некроза головки бедренной кости после остеосинтеза, выполненного позже чем через 10 дней после травмы, приближается к 100%.
Выбор эндопротеза для замещения тазобедренного сустава в первую очередь определяется предполагаемым сроком жизни пациента, требованиями, предъявляемыми пациентом к своему «новому» суставу, а также операционным риском.
У пожилых и особенно старых пациентов оптимальный метод лечения переломов шейки бедренной кости со смещением - униполярное (субтотальное) эндопротезирование, при котором происходит установка только бедренного компонента эндопротеза. Операция униполярного эндопротезирования менее травматична, чем биполярное (тотальное) эндопротезирование, меньше риск вывиха эндопротеза в послеоперационном периоде.
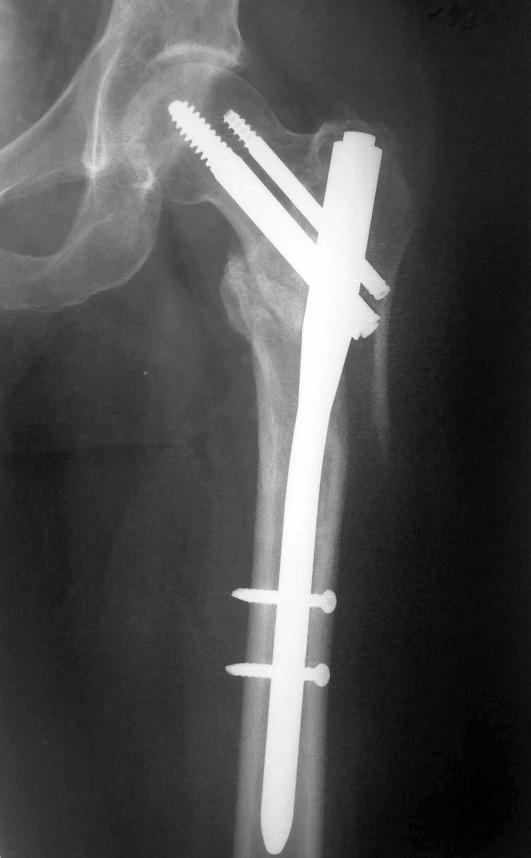
Рис. 14-8. Перелом 31-А3, остеосинтез прокси-
мальным бедренным гвоздем PFN.
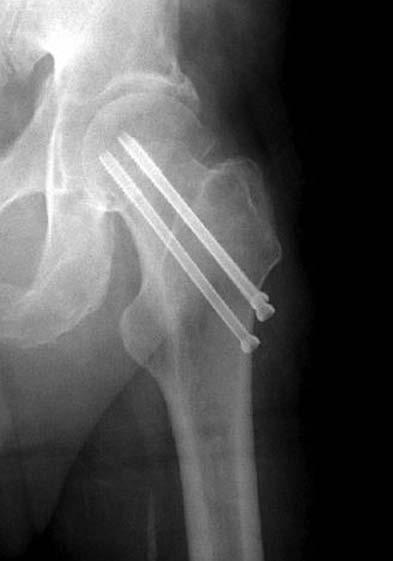
Рис. 14-9. Перелом 31-В1, остеосинтез канюли-
рованными винтами.
К биполярному и тотальному эндопротезированию прибегают, если пациент сравнительно молод.
К цементному эндопротезированию рекомендуется прибегать у пожилых и старых пациентов с плохим качеством костной ткани, которым не планируется выполнение ревизионной операции. Молодым пациентам производят бесцементное эндопротезирование.
При переломах головки бедренной кости (тип С) возможен остеосинтез компрессирующим винтом, однако часто выполняется и первичное эндопротезирование.
Диафизарные переломы бедренной кости
КОД ПО МКБ-10
S72.3. Перелом тела (диафиза) бедренной кости.
Переломы диафиза составляют около 40% всех переломов бедренной кости. Такие переломы относятся к очень тяжелым, жизнеугрожающим повреждениям. Наиболее часто эти переломы случаются у людей трудоспособного возраста, и, как правило, они являются результатом высокоэнергетической травмы, полученной в результате дорожно-транспортного происшествия, падения с высоты и т.д. Нередко такие переломы бывают открытыми, сопровождаются повреждением сосудов и нервов, а также травматическим шоком. Перелом диафиза бедренной кости может быть и результатом низкоэнергетической травмы у пожилых пациентов с остеопорозом.
КЛАССИФИКАЦИЯ
В соответствии с классификацией АО различают следующие виды переломов (рис. 14-10).
-
32-А1 - простой спиральный перелом;
-
32-А2 - простой косой перелом (угол более 30?);
-
32-А3 - простой поперечный перелом (угол менее 30?).
А - простые переломы:
В - переломы с клиновидным отломком:
-
32-С1 - спиральный оскольчатый перелом;
-
32-С2 - сложный фрагментарный перелом;
-
32-С3 - сложный многооскольчатый перелом.
-
32-В1 - клиновидный перелом. Спиральный клин;
-
32-В2 - клиновидный перелом. Сгибательный клин;
-
32-В3 - клиновидный перелом. Фрагментированный клин.
С - сложные переломы:
КЛИНИЧЕСКАЯ КАРТИНА И ДИАГНОСТИКА
В зависимости от уровня повреждения различают переломы верхней, средней и нижней трети диафиза бедра, отличающихся друг от друга характерными смещениями отломков (рис. 14-11).
Помимо стандартных рентгенограмм диафиза в двух проекциях, по которым можно ясно представить характер перелома, необходимо выполнить рентгенограммы тазобедренного и коленного суставов. Это связано с тем, что при непрямом механизме травмы, например при падении с высоты с приземлением на ноги, в 20% случаев перелом диафиза бедренной кости сочетается с переломом шейки
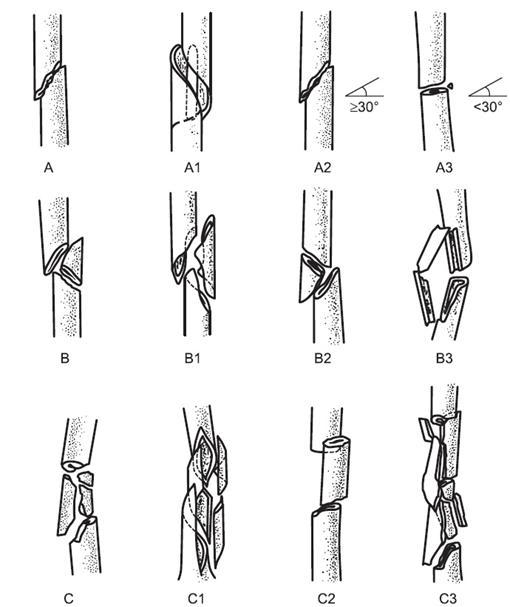
Рис. 14-10. Диафизарные переломы бедренной кости (32 - бедренная кость, диафиз).
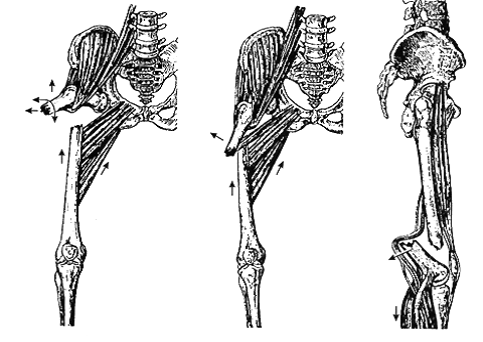
Рис. 14-11. Смещение отломков при переломе диафиза бедренной кости в верхней (а), средней (б) и нижней (в) трети.
бедра. Нередко такие переломы своевременно не диагностируются. В ряде случаев для диагностики перелома шейки бедренной кости без смещения отломков требуется выполнить КТ.
ЛЕЧЕНИЕ
На современном уровне развития травматологии и ортопедии методы, которые применялись ранее для лечения переломов диафиза бедренной кости в качестве окончательных (гипсовые повязки и скелетное вытяжение), подходят лишь в качестве временных мер. Подавляющее большинство диафизарных переломов бедра необходимо лечить оперативно, используя погружные металлофиксаторы.
«Золотым стандартом» в лечении диафизарных переломов бедренной кости служит интрамедуллярный остеосинтез с блокированием.
Преимущества этого метода:
? малоинвазивность;
? возможность для пациента максимально рано начинать ходьбу с нагрузкой на оперированную конечность;
? низкий уровень несращений.
Показания к такому виду остеосинтеза:
? подвертельные переломы;
? диафизарные переломы;
? некоторые переломы дистального отдела бедренной кости.
Интрамедуллярный остеосинтез бедренной кости можно выполнять как с рассверливанием, так и без рассверливания костномозгового канала. За счет рассверливания можно установить гвоздь большего диаметра, обеспечить его тугую посадку, тем самым произвести более жесткую, стабильную фиксацию. Время проведения остеосинтеза с рассверливанием в среднем на 30 мин больше, чем без рассверливания. Также при рассверливании повышается внутрикостное давление, тем самым возрастает риск появления жировой эмболии.
В нашей стране наиболее часто выполняют антеградный остеосинтез без рассверливания костномозгового канала (рис. 14-12), т.е. гвоздь вводится в проксимальном отделе бедренной кости. Операцию выполняют, используя тракционный ортопедический стол или дистрактор, при помощи которых осуществляют закрытую репозицию отломков.
Показания к ретроградному остеосинтезу:
? низкие переломы диафиза бедренной кости;
? некоторые внутрисуставные переломы мыщелков бедра;
? ипсилатеральные переломы бедра и голени, бедра и надколенника, при которых целесообразно выполнять остеосинтез из одного доступа;
? пациенты с ожирением, когда доступ к проксимальному отделу бедра затруднителен;
? раны в области предполагаемого доступа при антеградном остеосинтезе;
? ипсилатеральные переломы диафиза бедра и вертлужной впадины;
? выраженный коксартроз;
? наличие металлоконструкции в проксимальном отделе бедра.
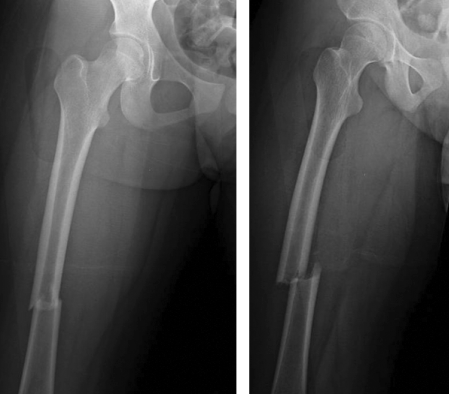
Рис. 14-12. Остеосинтез бедренной кости блокируемым гвоздем без рассверливания.
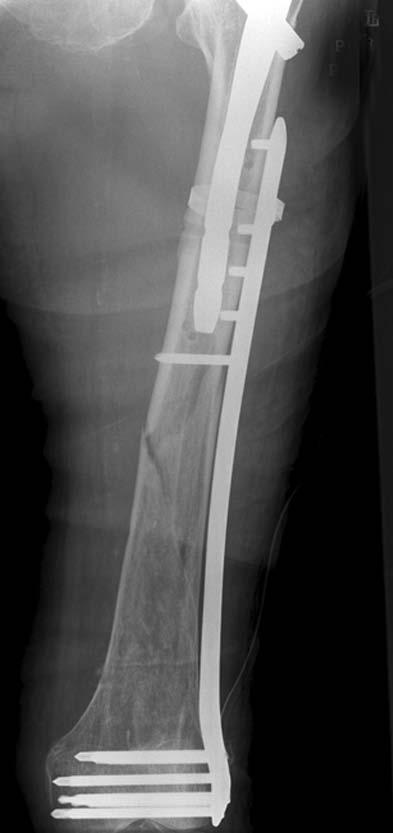
Рис. 14-13. Остеосинтез периимплантного пере-
лома бедра блокированной пластиной.
В последнее время накостный остеосинтез при переломах диафиза бедренной кости, являвшийся ранее методом выбора, применяется довольно редко. Это связано с тем, что открытая репозиция неминуемо ведет к девитализации отломков, значительной кровопотере. Частота несращений, миграций металлофиксаторов после открытой репозиции и последующего накостного остеосинтеза, по данным литературы, в 8 раз выше, чем после интрамедуллярного остеосинтеза.
Однако появление блокированных пластин, позволяющих производить мостовидный остеосинтез (рис. 14-13), делает накостный остеосинтез наиболее подходящим методом при ряде сложных переломов диафиза бедра.
Показания к остеосинтезу бедренной кости пластинами:
- высокие и низкие диафизарные переломы;
- перипротезные переломы;
- политравма, когда риск жировой эмболии высок;
- очень узкий или извитой интрамедуллярный канал.
Также при диафизарных переломах бедра пластины широко используются в педиатрии и у беременных.
Переломы дистального отдела бедренной кости
КОД ПО МКБ-10
S72.4. Перелом нижнего конца бедренной кости.
АНАТОМИЯ
Коленный сустав образован сочленяющимися поверхностями дистального метаэпифиза бедренной кости и проксимального метаэпифиза большеберцовой кости, каждый из которых, в свою очередь, состоит из наружного и внутреннего мыщелка. На мыщелках расположены костные выступы, именуемые надмыщелками. По передней поверхности дистальный конец бедренной кости частично прикрыт надколенником, образуя с ним бедренно-надколенниковый сустав.
Переломы дистального отдела бедренной кости составляют не более 1% всех переломов скелета и не более 6% переломов бедренной кости. 50% таких переломов - внутрисуставные.
КЛАССИФИКАЦИЯ
В соответствии с классификацией АО различают следующие виды переломов (рис. 14-14, см. цв. вклейку).
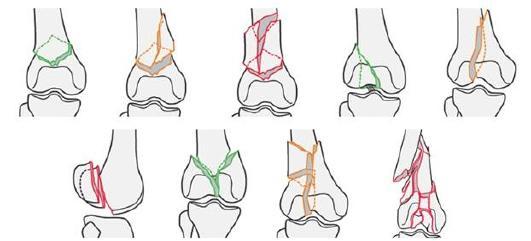
Рис. 14-14. Переломы дистального отдела бедренной кости (33 - бедренная кость, дистальный
отдел).
•Тип А - внесуставные переломы:
- 33-А1 - простой метафизарный перелом;
- 33-А2 - метафизарный перелом с одним фрагментом;
- 33-А3 - метафизарный перелом с несколькими фрагментами.
• Тип В - неполные внутрисуставные переломы:
- 33-В1 - внутрисуставной перелом наружного мыщелка;
- 33-В2 - внутрисуставной перелом внутреннего мыщелка;
- 33-В3 - внутрисуставной перелом мыщелков во фронтальной плоскости (перелом Гоффа ).
• Тип С - полные внутрисуставные переломы:
- 33-С1 - внутрисуставной простой, простой метафизарный;
- 33-С2 - внутрисуставной простой, сложный метафизарный;
- 33-С3 - внутрисуставной сложный, метафизарный сложный.
ЭТИОЛОГИЯ, МЕХАНИЗМ ТРАВМЫ
Как правило, такие переломы являются следствием высокоэнергетических травм (дорожно-транспортное происшествие, падение с высоты и др.). Возникают за счет как прямого, так и непрямого действия травмирующего агента. При непрямом механизме избыточное отклонение голени в латеральную или медиальную сторону может стать причиной перелома внутреннего или наружного мыщелка бедренной кости соответственно. Переломы, полученные при прямом механизме травмы при ударе в область коленного сустава, зачастую бывают более тяжелыми и сопровождаются сильной травматизацией мягких тканей, повреждением сосудов и нервов. Переломы дистального отдела бедра могут быть и результатом низко энергетической травмы. Это характерно для пожилых людей с остеопорозом. Такие переломы нередко происходят и на фоне установленного эндопротеза коленного сустава (перипротезные переломы).
КЛИНИЧЕСКАЯ КАРТИНА И ДИАГНОСТИКА
Для переломов дистального отдела бедренной кости характерна выраженная боль в области поврежденной конечности, деформация. Для внутрисуставных переломов характерен гемартроз коленного сустава. Следует помнить, что за счет тяги икроножной мышцы дистальный отломок отклоняется кзади и может повредить сосудисто-нервный пучок.
Для корректной постановки диагноза необходимо выполнить рентгенограммы в двух проекциях, при необходимости КТ.
ЛЕЧЕНИЕ
Лечение переломов дистального отдела бедренной кости в подавляющем большинстве случаев оперативное, его проводят в 2 этапа.
-
На первом этапе производят либо наложение системы скелетного вытяжения за мыщелки большеберцовой кости в положении сгибания коленного сустава 90?, либо накладывают аппараты наружной фиксации.
-
На втором этапе производят погружной остеосинтез.
При переломах типа А целесообразно производить малоинвазивное шинирование. Данный вид остеосинтеза можно осуществить при помощи либо интрамедуллярного гвоздя с блокированием (установленного, как правило, ретроградно; рис. 14-15), либо специальных для этой области пластин с угловой стабильностью, а также фиксатора DCS (динамический мыщелковый винт).
Как и при всех других внутрисуставных переломах, цель хирургического лечения переломов дистального отдела бедренной кости типа В и С - точное анатомическое восстановление суставной поверхности, создание межфрагментарной компрессии, стабильная фиксация, которая позволит начать ранние движения в коленном суставе. Для остеосинтеза таких переломов требуется открытое восстановление суставной поверхности, а остеосинтез метафизарного компонента можно осуществить за счет закрытого шинирования. Оптимальными фиксаторами для внутрисуставных переломов служат различные пластины с угловой стабильностью, DCS, блокируемые гвозди (для типов С1 и С2).
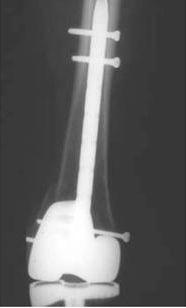
Рис. 14-15. Ретроградный остеосинтез перипротезного перелома бедра.
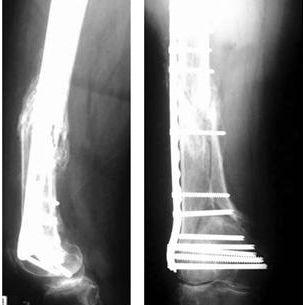
Рис. 14-16. Сросшийся перелом 33-С3. Открытая анатомическая репозиция внутрисуставного компонента. Закрытая репозиция, шинирование метадиафизарной части.
В послеоперационном периоде внешней иммобилизации не требуется. Движения в коленном суставе следует начинать как можно раньше. Срок ходьбы с дополнительной опорой определяется характером перелома, типом установленного фиксатора, а также качеством костной ткани.
ПЕРЕЛОМЫ НАДКОЛЕННИКА
КОД ПО МКБ-10
S82.0. Перелом надколенника.
АНАТОМИЯ
Надколенник - самая крупная сесамовидная кость, вплетенная в толщу сухожилия четырехглавой мышцы бедра. Пучки его с боков образуют поддерживающие связки. Задняя поверхность надколенника покрыта хрящом и участвует в образовании бедренно-надколенникового сустава. Надколенник служит частью скользящего аппарата, он увеличивает плечо рычага и силу тяги четырехглавой мышцы, а также играет защитную роль. На передней поверхности надколенника располагаются слизистые сумки, их количество может достигать трех.
Переломы надколенника составляют 1,5% всех переломов костей скелета.
ЭТИОЛОГИЯ, МЕХАНИЗМ ТРАВМЫ
Переломы надколенника возникают преимущественно в результате прямого механизма травмы: падения на согнутый коленный сустав, удара в область надколенника.
Примером непрямого насилия служит перелом (разрыв) надколенника от резкого перенапряжения четырехглавой мышцы бедра. Пострадавшие предъявляют жалобы на боль и ограничение функций коленного сустава.
ОСМОТР И ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ
Сустав увеличен в размерах, контуры его сглажены за счет гемартроза. При пальпации определяют наличие свободной жидкости в суставе, флюктуацию, а также резкую болезненность. Активное сгибание в коленном суставе резко болезненно, разгибание при поднятой конечности невозможно.
ЛАБОРАТОРНЫЕ И ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ
На рентгенограмме определяют перелом надколенника. Он может быть поперечным и продольным. Преобладают поперечные переломы. Однако необходимо учитывать, что при врожденной патологии неслияния ядер окостенения надколенник может состоять из 2-3 долек (patellae bipartitae или patellae tripartitae), что следует отличать от перелома надколенника.
ЛЕЧЕНИЕ
Консервативное лечение переломов надколенника возможно только в случае переломов без смещения у пожилых пациентов. При переломах со смещением прибегают к оперативному лечению. Методом выбора при переломах надколенника служит остеосинтез спицами (винтами) и проволокой по Веберу. Цель этой методики - формирование стягивающей проволочной петли, которая при сгибании коленного сустава обеспечивает межфрагментарную компрессию (рис. 14-17). В случаях многооскольчатых переломов нижнего полюса надколенника, когда остеосинтез невозможен, прибегают к резекции нижнего полюса и чрескостной фиксации собственной связки надколенника, как правило, к неповрежденному верхнему полюсу.
После остеосинтеза по Веберу не требуется внешней иммобилизации - следует начинать раннюю разработку движений в коленном суставе, как только это станет возможным.
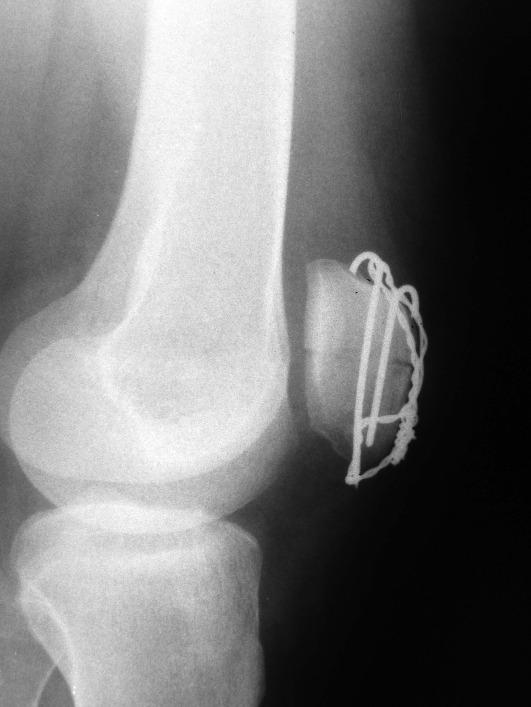
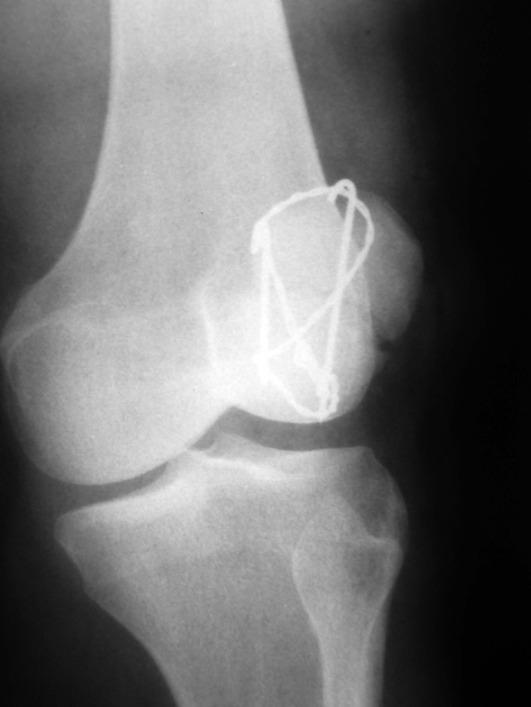
Рис. 14-17. Остеосинтез надколенника по Веберу.
