
Vnutrennie_bolezni_6-e_izd_Makolkin
.pdf•хорошее самочувствие и общее состояние больного;
•стойкая нормализация температуры тела;
•ликвидация клинических, лабораторных и рентгенологических признаков пневмонии.
Прогноз
Пневмонию относят к числу тех заболеваний, которые, как правило, заканчиваются полным выздоровлением. Исход пневмонии во многом зависит от распространенности воспалительного процесса, существования или отсутствия осложнений, срока начала и полноценности антибиотикотерапии, состояния организма и других причин.
Всех больных с распространенным воспалительным процессом, затяжным течением пневмонии, нарушением функций внешнего дыхания и иммунной системы, а также с осложненной пневмонией необходимо направлять в реабилитационные отделения для долечивания и восстановления морфологических и функциональных показателей.
Период диспансеризации пациентов, перенесших пневмонию без осложнений, может составлять 6 мес, во всех остальных случаях - не менее года.
Профилактика
Профилактические мероприятия направлены на проведение общих санитарногигиенических мероприятий (режим труда, борьба с запыленностью, загазованностью, перегреванием и переохлаждением, проветривание помещений, изоляция заболевших и др.). Личная профилактика включает закаливание организма, занятия физкультурой и туризмом, полноценное питание и санацию очагов инфекции. Большое значение имеют своевременное и правильное лечение острых респираторных заболеваний и проведение других противоэпидемических мероприятий.
Особенно важна профилактика пневмоний у больных, страдающих хроническими легочными заболеваниями. Для них обязательным считают проведение противогриппозной вакцинации, а по возможности - осуществление иммунизации вакциной для профилактики пневмококковых инфекций.
Необходимо строгое соблюдение режима и других предписаний врача при заболеваниях, которые могут осложниться пневмонией (ИМ, инсульт, состояние после хирургического вмешательства и др.).
В 3% случаев отмечают хронизацию воспалительного процесса. Пневмония хронического течения или хроническая пневмония (ХП) - хроническое поражение паренхимы и интерстициальной ткани легкого, развивающееся на месте неразрешившейся пневмонии, ограниченное сегментом (сегментами) или долей (долями) и клинически манифестирующее повторными вспышками воспалительного процесса в пораженной части легкого. Морфологический субстрат ХП - пневмосклероз и (или) карнификация легочной ткани, а также необратимые изменения в бронхиальном дереве по типу локального бронхита, часто - с деформацией и развитием бронхоэктазов в дальнейшем. В связи с широким и успешным применением антибактериальных препаратов для лечения инфекционных процессов нижних дыхательных путей ХП в настоящее время регистрируют редко.
41
Существование ХП признают не все исследователи, но ее выделяют патологоанатомы и ряд клинических врачей (Путов Н.В., Сильвестров В.П.).
Классификация. В настоящее время нет классификации ХП, которая удовлетворяла бы всем требованиям. Официально принятая в 1972 г. классификация ХП привела к гипердиагностике этого заболевания и практически подменила собой все другие формы так называемых хронических респираторных заболеваний легких, в частности хронический бронхит, бронхоэктатическую болезнь и хроническую обструктивную болезнь легких.
В настоящее время отвергнут основной критерий перехода затяжной пневмонии в хроническую - длительность заболевания 8 нед (Сильвестров В.П., 1974). Только отсутствие положительной рентгенологической динамики, несмотря на длительное и интенсивное лечение, а главное - существование повторных вспышек воспалительного процесса в том же участке легкого, позволяет говорить о переходе затянувшейся пневмонии в хроническую форму.
Этиология. ХП - воспалительное заболевание инфекционного происхождения, поэтому его этиология соответствует таковой пневмонии. Хотя нет микроорганизма, обусловливающего хроническое течение пневмонии, доказана различная степень значимости разнообразных возбудителей в переходе острого воспалительного процесса в хронический.
Чаще всего возбудителями воспалительного процесса при ХП служат ассоциации небактериальных (вирусов, микоплазм) и бактериальных (преимущественно пневмококков и гемофильной палочки) агентов.
Особенно велика роль вирусной инфекции в переходе острого воспалительного процесса в хронический.
•Пневмонии, в возникновении которых ведущая роль принадлежит вирусам, приводящие к деструктивным процессам, заканчиваются формированием фиброзных изменений в легких.
•Вирус гриппа повреждает бронхиальную стенку с развитием дренажных и вентиляционных нарушений, вызывает воспалительные изменения в интерстициальной ткани, которые отличаются относительной стойкостью и склонностью к медленному обратному развитию.
•Вирус гриппа - проводник аутоинфекции, создающий благоприятный фон для манифестации патогенных свойств многообразной условнопатогенной и сапрофитной микрофлоры.
•Возможная причина хронизации процесса - дефект развития легочной ткани в зоне острого воспаления, способствующий рецидиву воспалительного процесса, и колонизация возбудителя.
Патогенез. Непосредственные причины, обусловливающие переход острого воспалительного процесса в хронический, недостаточно изучены. Несомненными считают следующие факты.
42
•В происхождении повторных вспышек инфекции в ранее пораженном участке легкого играют роль оставшиеся изменения, обусловливающие местное нарушение дренажной функции бронхов. В ряде случаев определяющим фактором патогенеза ХП служит сопутствующий хронический бронхит, резко затрудняющий дренажную и аэрационную функцию бронхов в зоне острого воспаления.
•Очаговая инфекция, имеющаяся в организме больного, может служить постоянным источником аутоинфицирования и сенсибилизации организма, выражающихся в повышенной чувствительности бронхолегочной системы к различным микроорганизмам, вирусам и продуктам их жизнедеятельности.
•Предпосылками формирования ХП служат все состояния (интоксикации в том числе вирусная, алкоголь, курение, переохлаждение, переутомление, старческий возраст и др.), подавляющие общую реактивность и способствующие изменению иммунного статуса организма и местного иммунитета бронхолегочной системы. Эти изменения выражаются в снижении активности альвеолярных макрофагов и лейкоцитов, ослаблении фагоцитоза, дефиците секреторного IgA и уменьшении концентрации бактериолизинов.
•При ХП отмечено развитие аутоиммунных процессов. Противолегочные антитела обладают пульмоноцитотоксическим свойством, что выражается в воспалении интерстициальной ткани.
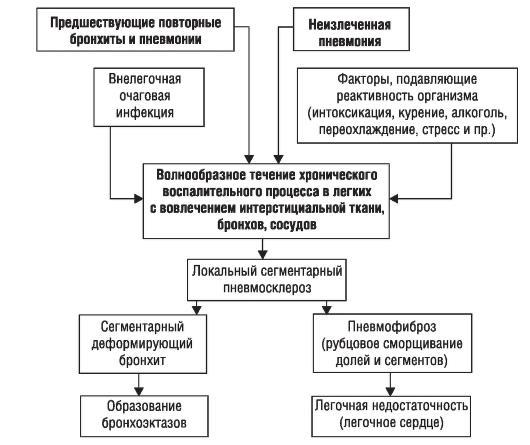
Врезультате влияния всех этих факторов воспалительный процесс при пневмонии (рис. 1-2) ликвидируется не полностью. Остаются участки карнификации, служащие в дальнейшем местом рецидивирования воспалительного процесса.
Процесс не ограничивается паренхимой легких, а переходит на интерстициальную ткань, бронхи и сосуды. В связи с этим морфологическим субстратом ХП считают воспалительно-склеротический процесс (пневмосклероз), ведущий к уменьшению объема пораженной части легкого и его рубцовому сморщиванию. В участках бронхиального дерева, соответствующих области поражения, развиваются явления локального бронхита, который в дальнейшем может приобрести характер деформирующего с последующим развитием бронхоэктазов.
Процесс никогда не становится диффузным, поэтому выраженность функциональных нарушений системы дыхания и кровообращения в малом круге незначительна. В связи с этим развитие дыхательной (легочной) недостаточности и легочного сердца даже при обширных очагах ХП регистрируют нечасто.
Клиническая картина. Для ХП характерны следующие основные синдромы:
•воспалительная инфильтрация;
•локальный пневмосклероз.
Бронхообструктивный синдром и синдром дыхательной недостаточности - необязательные признаки, которые могут возникать на разных стадиях развития болезни.
Выделяют три степени активности воспалительного процесса:
• I степень - минимальные признаки;
43
•II степень - умеренные признаки обострения;
•III степень - клинические, рентгенологические и лабораторные показатели обострения ярко выражены.
Рис. 1-2. Патогенез хронической пневмонии
В зависимости от преобладания того или иного синдрома ХП протекает в двух основных формах - интерстициальной и бронхоэктатической.
Для интерстициальной формы ХП характерно преобладание изменений в виде очагового пневмосклероза (Н.В. Путов, 1984). Это наиболее частая форма ХП. При бронхоэктатической форме наряду с очаговым пневмосклерозом имеются и бронхоэктазы (ХП с бронхоэктазами). Эту форму признают не все врачи (Н.Р. Палеев, 1985).
Н.В. Путов, помимо интерстициальной, выделяет еще и карнифицирующую форму ХП (с преобладанием карнификации альвеол). При этой форме ХП больные, как правило, не предъявляют жалоб, а рентгенологически могут присутствовать интенсивные, достаточно четко очерченные тени, которые необходимо дифференцировать от признаков периферической опухоли.
44
Интерстициальная форма хронической пневмонии.
На первом этапе диагностического поиска можно обнаружить следующие жалобы:
•кашель, в подавляющем большинстве случаев - с выделением небольшого количества мокроты, иногда - кровохарканье;
•боли в груди на стороне поражения;
•одышка при физической нагрузке;
•повышение температуры тела;
•явления астенизации (слабость, головная боль, потливость, снижение аппетита и массы тела).
Жалобы наиболее ярки и многочисленны при выраженном обострении. Количество мокроты увеличивается, она становится гнойной. После присоединения бронхообструктивного синдрома наряду с продуктивным возникает надсадный приступообразный кашель с затрудненным выделением мокроты.
При ХП без бронхоэктазов возникновение кровохарканья всегда свидетельствует об активности процесса и, как правило, выражено незначительно. Кровохарканье обычно отмечают при бронхоэктатической форме ХП, так как оно служит одним из общепризнанных симптомов бронхоэктазии.
В случае обострения процесса нередко возникает или усиливается боль в груди на стороне воспалительного процесса: беспокоит постоянное ощущение тяжести (чаще всего - под углом лопатки). Тянущая колющая боль может усиливаться при дыхании (вовлечение в процесс плевры). Температура тела чаще субфебрильная, редко - фебрильная. Обострение сопровождают резкая потливость, выраженная слабость и потеря аппетита.
В стадии ремиссии жалобы малочисленны. Чаще всего отмечают кашель со скудной слизисто-гнойной мокротой.
На первом этапе диагностического поиска важным для установления правильного диагноза считают обнаружение связи указанных жалоб с ранее перенесенной пневмонией (часто - затяжного течения), несвоевременно начатым и недостаточно полно проведенным лечением. При отсутствии четких указаний на перенесенное заболевание необходимо установить, были ли ранее часто повторяющиеся острые респираторные заболевания. Можно отметить повторное воспаление одного и того же участка легочной ткани.
В анамнезе у больных ХП отсутствуют указания на пневмокониоз, туберкулез, саркоидоз и другие заболевания, сопровождающиеся аналогичными клиническими признаками (их существование в анамнезе требует пересмотра диагностической концепции).
На втором этапе диагностического поиска необходимо определить синдромы локального пневмосклероза и воспалительной инфильтрации, которые могут характеризоваться следующими клиническими симптомами:
45
•отставанием при дыхании и (или) западением пораженной стороны грудной клетки (выражено при значительном вовлечении в процесс легочной ткани);
•усилением голосового дрожания и бронхофонии;
•притуплением или укорочением перкуторного звука;
•влажными звонкими мелкопузырчатыми хрипами над очагом поражения, обусловленными локальным очаговым пневмосклерозом.
Если в процесс вовлечена плевра, то выслушивают шум трения плевры. При бронхообструктивном синдроме отмечают удлинение выдоха и сухие свистящие хрипы. Последние также возникают в случае присоединения к ХП астматического (аллергического) компонента, развитие которого служит одним из главных и серьезных осложнений заболевания в настоящее время. Развитие дыхательной недостаточности сопровождается одышкой в покое, цианозом и тахикардией. Вне обострения ХП клинические признаки скудны: на ограниченном участке выслушивают влажные незвонкие мелкопузырчатые хрипы.
На третьем этапе диагностического поиска выполняют инструментальные и лабораторные исследования, которые позволяют:
•поставить окончательный диагноз ХП на основании рентгенологических признаков локального (сегментарного или долевого) пневмосклероза, эндоскопических признаков локального бронхита, исключения заболеваний, имеющих сходную клиническую картину;
•определить степень активности воспалительного процесса;
•определить и (или) уточнить выраженность осложнений.
Решающее значение в диагностике ХП и ее обострений имеет рентгенологическое исследование. При выраженном обострении процесса отмечают воспаление инфильтративного и (или) перибронхиального типа. Для инфильтративного типа характерны очаговые затемнения на фоне различно выраженных интерстициальных изменений (пневмосклероз) и адгезивного плеврита (междолевые, парамедиастинальные спайки, заращение реберно-диафрагмальных синусов). Перибронхиальный тип отличается изменениями вокруг сегментарных бронхов в виде концентрических муфт или параллельных бронху тяжей в сочетании с признаками очагового пневмосклероза (тяжистость и деформация легочного рисунка, уменьшение объема пораженного участка легкого). Характерной локализации воспалительного процесса при ХП нет.
Поскольку сходную с ХП клиническую картину имеет хроническая очаговая форма туберкулеза легких, хронический абсцесс и бронхогенные опухоли, рентгенологические методы приобретают решающее значение для дифференциальной диагностики. Рентгенологическое исследование в сочетании с данными первого и второго этапа диагностического поиска также позволяет исключить саркоидоз органов грудной полости и синдром Хаммена-Рича. Решающее значение в проведении дифференциальной диагностики имеют результаты МСКТ.
Бронхографию проводят перед операцией для уточнения характера и обширности поражения бронхов.
46
Данные бронхоскопического исследования существенно помогают:
•в установлении окончательного диагноза ХП, так как локальный гнойный или катаральный эндобронхит - бронхоскопический маркер заболевания;
•в исключении (обнаружении) бронхогенного рака, манифестирующего сходной с ХП клинической картиной;
•в оценке степени активности воспалительного процесса (по выраженности гиперемии
иотека слизистой оболочки, характеру и количеству секрета в бронхах).
Всем больным ХП проводят исследование функции внешнего дыхания (спирометрию).
Его результаты помогают обнаружить и оценить степень выраженности бронхообструктивного синдрома и дыхательной недостаточности. При неосложнѐнной форме ХП, как правило, определяют рестриктивные нарушения.
Обнаружение большого количества нейтрофилов при микроскопии мокроты свидетельствует об активности воспалительного процесса: обнаружение эозинофилов характерно для развития аллергического (астматического) компонента, осложняющего течение ХП; определение микобактерий туберкулеза и эластических волокон заставляет пересмотреть предполагаемый ранее диагноз ХП.
Бактериологическое исследование мокроты помогает определить вид микрофлоры. Высокая концентрация микроорганизмов (более 106 в 1 мкл) достоверно указывает на ее патогенность. При посеве мокроты также определяют чувствительность микрофлоры к антибиотикам.
Роль клинического и биохимического анализа крови в оценке активности воспалительного процесса незначительна. Полученные результаты недостаточно отражают степень воспаления. Изменения острофазовых показателей (повышение СОЭ, лейкоцитоз со сдвигом лейкоцитарной формулы влево, увеличение содержания фибриногена, а2-глобулинов, СРБ) отмечают лишь при выраженном воспалении. При активности процесса меньшей степени все указанные показатели могут быть нормальными. Обострение патологического процесса в этих случаях диагностируют на основании сочетания данных клинической картины, результатов рентгенологического исследования и бронхоскопии, а также анализа мокроты.
Бронхоэктатическая форма хронической пневмонии. Эту форму выделяют на основании ряда особенностей клинической картины.
На первом этапе диагностического поиска отмечают ряд диагностических клинических признаков.
•Своеобразие жалоб и степень их выраженности:
-большое количество выделяемой мокроты (за сутки - до 200 мл), выходящей «полным ртом» и иногда приобретающей гнилостный характер (часто отмечают кровохарканье);
-при задержке выделения мокроты температура тела становится фебрильной;
47
- больных беспокоят выраженное похудание (нередко развивается канцерофобия), отсутствие аппетита и значительная выраженность симптомов интоксикации.
•Активный воспалительный процесс протекает непрерывно или с частыми обострениями. Объясняется это более резкой выраженностью морфологических изменений в очаге хронического воспаления со значительным нарушением дренажной функции регионарных бронхов, а также более выраженными нарушениями общей и иммунологической реактивности.
•Меньшая эффективность консервативной терапии.
На втором этапе диагностического поиска наблюдают типичную клиническую картину.
•Отчетливая выраженность клинических симптомов: снижение массы тела, изменение формы ногтей (приобретают вид часовых стекол) и деформация пальцев по типу барабанных палочек. Физикальные изменения, обнаруживаемые при обследовании органов дыхания, также отличаются большей выраженностью и постоянством. Можно выслушать не только мелко-, но и среднепузырчатые хрипы. При перкуссии возможно определение локального укорочения перкуторного звука.
•Обнаруживают осложнения: легочное кровотечение, спонтанный пневмоторакс, признаки легочного сердца.
На третьем этапе диагностического поиска наиболее важную информацию для диагностики дает рентгенологическое обследование больных.
•На обзорных рентгенограммах видны грубая очаговая деформация легочного рисунка
икистовидные просветления. Возможно объемное уменьшение доли или сегмента легкого со смещением средостения в сторону поражения.
•При КТ можно определить участки карнификации, тонкостенные полости и цилиндрическое расширение дренирующего бронха.
•На бронхограммах обнаруживают патологические изменения регионарных бронхов, уточняют сегментарную локализацию процесса и вид бронхоэктазов (цилиндрические, веретенообразные, мешотчатые).
Осложнения ХП:
•бронхообструктивный синдром;
•дыхательная недостаточность;
•хроническое легочное сердце;
•формирование аллергического (астматического) компонента;
•легочное кровотечение;
•спонтанный пневмоторакс.
Диагностика. При установлении диагноза ХП учитывают:
48
•отчетливую связь начала болезни с перенесенной пневмонией (реже - с острой респираторной инфекцией, в том числе гриппозной);
•повторное воспаление одного и того же участка легочной ткани в пределах одного сегмента или доли легкого (очаговый характер легочного процесса), физические признаки очагового воспаления и пневмосклероза (в зависимости от фазы процесса) и неспецифические признаки воспаления (по данным лабораторных методов исследования);
•рентгенологические (включая КТ) признаки очагового пневмосклероза, существование деформирующего бронхита, плевральных сращений и локальных бронхоэктазов;
•бронхоскопическую картину локального гнойного или катарального бронхита;
•отсутствие других хронических респираторных заболеваний легких, а также туберкулеза, пневмокониоза, саркоидоза, синдрома Хаммена-Рича, обусловливающих длительное существование синдрома уплотнения легочной ткани, а также развитие бронхоэктазов.
При формулировке диагноза «хроническая пневмония» следует отразить:
•клинико-морфологическую форму пневмонии (интерстициальная ХП или ХП с бронхоэктазами);
•локализацию процесса (доли и сегменты);
•фазу процесса (обострение, ремиссия), при этом при обострении указывают степень активности процесса;
•осложнения.
Лечение. В фазе обострения лечение включает:
•мероприятия, направленные на ликвидацию обострения воспалительного процесса (проведение антибактериальной терапии);
•патогенетическую терапию (восстановление бронхиальной проходимости; назначение средств, повышающих сопротивляемость организма);
•лечение осложнений.
Принципиально лечение соответствует таковому при ОП, но имеет некоторые особенности.
• При проведении антибактериальной терапии следует учитывать особенности возбудителя. Курс лечения антибиотиками при ХП удлиняют, предпочтение отдают парентеральному пути введения.
При развитии бронхоэктазов антибиотики желательно вводить местно через бронхоскоп после санации бронхов и промывания их гидроксиметилхиноксалиндиоксидом. При необходимости (выраженные общие признаки воспаления, высокая степень активности гнойного эндобронхита) те же препараты дополнительно вводят парентерально.
49
Использование такого способа доставки лекарственных средств через небулайзер открывает возможность проведения ингаляционной терапии с применением комбинации антибиотика тиамфеникола глицината ацетилцистеината в дозе 250 мг с муколитиком амброксолом.
• При тяжелом течении рецидива, вызванного стафилококком, синегнойной палочкой и другими возбудителями, следует проводить пассивную специфическую иммунотерапию гипериммунной плазмой и у-глобулином.
При обострении болезни и на этапе выздоровления рекомендовано применение иммуномодулирующих препаратов: тимуса экстракт, азоксимера бромид, глюкозаминил мурамилдипептид. Необходимы прием внутрь и парентеральное введение витаминных препаратов, полноценное, богатое белками и витаминами питание. При снижении массы тела и длительной интоксикации назначают анаболические стероиды (внутримышечное введение нандронола по 2 мл 1 раз в неделю).
Важная часть лечения - проведение мероприятий, направленных на восстановление или улучшение бронхиальной проходимости.
Для улучшения дренажной функции бронхов назначают отхаркивающие и муколитические средства, проводят санационные бронхоскопии, используют постуральный дренаж и специальные упражнения в комплексе дыхательной гимнастики.
• С целью ликвидации бронхоспазма назначают препараты пролонгированного теофиллина и ингаляционные бронходилататоры (β2-агонисты и м-холинолитики или их комбинация - беродуал). При недостаточном эффекте лечебных мероприятий в комплексное лечение включают интратрахеальное введение гидрокортизона в дозе 25 мг и других глюкокортикоидов. При астматическом компоненте лечение дополняют назначением ингаляционных глюкокортикоидных препаратов в виде дозированных ингаляторов.
В фазе стихающего обострения рекомендован прием противовоспалительных (мелоксикам, фенспирид) и биогенных стимуляторов (алоэ, китайский лимонник и пр.). Применение антибиотиков при активном эндобронхите ограничивают местным введением (через бронхоскоп, ингаляционно). В этот период приобретают значение дыхательная гимнастика, массаж грудной клетки и физиотерапевтические процедуры (УВЧ-терапия, диатермия, индуктотермия, электрофорез хлорида кальция, йодида калия и др.).
Лечение ХП в фазе ремиссии предполагает совокупность мер, направленных на предупреждение обострения, т.е. мероприятий вторичной профилактики. Больной должен прекратить курение и постоянно заниматься дыхательной гимнастикой. Он нуждается в рациональном трудоустройстве, санаторно-курортном лечении и наблюдении в пульмонологическом кабинете поликлиники. Рекомендовано курсовое лечение ослабленными вакцинами: бронхомуналом, рибомунилом и бронховаксоном.
Прогноз. В большинстве случаев прогноз благоприятный для жизни, но больные требуют продолжительного диспансерного наблюдения и периодического лечения.
Профилактика. Основные меры профилактики - предупреждение, ранняя диагностика, своевременное и рациональное лечение пневмоний.
50
