
- •Неотложная доврачебная медицинская помощь список сокращений
- •Графологическая структура темы «термические ожоги»
- •Графологическая структура темы «ожоговый шок»
- •Холодовая травма
- •Графологическая структура темы «отморожения»
- •Кроссворд: «термические поражения»
- •Электротравма
- •Графологическая структура темы «электротравма»
- •Острая дыхательная недостаточность. Утопление. Странгуляционная асфиксия
- •Графологическая структура темы «кровотечение»
- •Кроссворд: «кровотечения»
- •Группы крови. Определение групп крови. Переливание крови. Пробы при переливании крови
- •Острый живот
- •Графологическая структура темы «острый живот»
- •Кроссворд: «травматические повреждения»
- •Острые отравления
- •Графологическая структура темы «острые отравления»
- •Коматозные состояния
- •Графологическая структура темы «коматозные состояния»
- •Острый коронарный синдром
- •Графологическая структура темы «острый коронарный синдром»
- •Острые состояния при заболеваниях органов дыхания: спонтанный пневмоторакс, тромбоэмболия легочной артерии
- •Графологическая структура темы «спонтанный пневмоторакс»
- •Графологическая структура темы «тэла»
- •Приступ бронхиальной астмы
- •Графологическая структура темы «бронхиальная астма»
- •Тестовые задания по теме «острая сосудистая недостаточность»
- •Графологическая структура темы «сердечная астма»
- •Графологическая структура темы «отек легких»
- •Кроссворд: «синдром острой сердечно-сосудистой недостаточности»
- •Тестовые задания по теме «острая сердечная недостаточность»
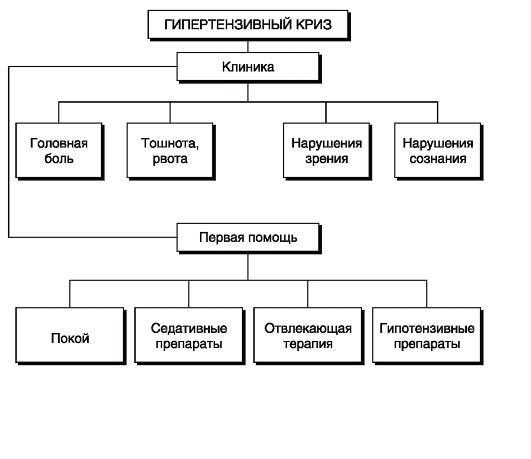
- •Гипертонический криз
- •Характеристика гипер- и гипокинетического кризов
- •Графологическая структура темы «гипертонический криз»
- •Острые аллергические реакции
- •Графологическая структура темы «анафилактический шок»
- •Острые нервно-психические состояния
- •Припадок
- •Эталоны ответов к ситуационным задачам
Графологическая структура темы «гипертонический криз»
Острые аллергические реакции
Специалист со средним медицинским образованием должен уметь:
• дифференцировать легкие и тяжелые формы острых аллергических реакций;
• определить симптомы отека Квинке;
• оказать неотложную доврачебную медицинскую помощь при отеке Квинке;
• идентифицировать симптомы анафилактического шока;
• оказать неотложную доврачебную медицинскую помощь при анафилактическом шоке.
ТЕЗИСНОЕ ИЗЛОЖЕНИЕ ТЕМЫ
ОПРЕДЕЛЕНИЕ И ПАТОГЕНЕЗ
Аллергия - это иммунная реакция организма, сопровождающаяся повреждением собственных тканей.
Различают истинные и ложные (псевдо-) аллергические реакции.
Истинные реакции - это реакции немедленного типа, при которых чужеродные антигены (АГ) стимулируют лимфоциты, продуцирующие антитела (AT). AT базируются на тучных клетках, сенсибилизируя их. При повторном попадании АГ в организм на поверхности тучных клеток происходит связывание АГ с AT, приводящее к образованию биологически активных веществ - медиаторов аллергии (гистамина, серотонина, простагландинов, лейкотриенов, цитокинов и др.)
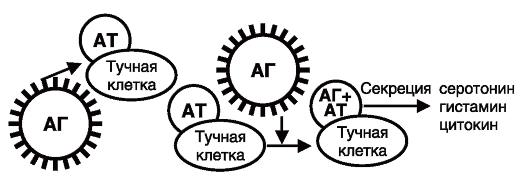
Схема аллергической реакции
Псевдоаллергические реакции развиваются примерно в течение недели, они могут быть вызваны АГ, которые непосредственно высвобождают гистамин из тучных клеток (в частности, рентгеноконтрастные препараты).
Различают следующие виды аллергенов: бытовые, инсектные, эпидермальные, пищевые, промышленные, химические, инфекционного происхождения.
Наиболее часто аллергические реакции связаны с действием следующих аллергенов:
• пищевых: орехи, яйца, молоко и др.;
• АГ паразитов;
• лекарственных средств:
- антибактериальные препараты (пенициллины, стрептомицин, линкомицин, гентамицин);
- сульфаниламиды (ко-тримоксазол);
- рентгеноконтрастные вещества;
- витамины (группа В);
- анальгетики (пирозолонового ряда, наркотические);
- местные анестетики (прокаин, реже лидокаин). Последние три группы препаратов вызывают в основном псевдоаллергические реакции.
Истинные аллергические реакции требуют отмены не только данного препарата, но и всей группы препаратов, к которой он относится, а также групп, сходных по структуре (перекрестная реакция: пенициллины - цефалоспорины; кокарбоксилаза - витамины группы В; хлорпромазин - прометазин).
Псевдоаллергические реакции допускают подбор препаратов в пределах группы.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ
Острые аллергические заболевания можно подразделить на легкие - крапивница, аллергический ринит, поллиноз - и средней тяжести и тяжелые - генерализованная крапивница, тяжелое обострение бронхиальной астмы (астматический статус), отек Квинке, анафилактический шок.
Если у больного отмечается стридор, выраженная одышка, аритмия, судороги, потеря сознания, шок, то данное состояние рассматривается как жизнеугрожающее.
При сборе анамнеза всегда необходимо выяснять ряд вопросов.
• Были ли в анамнезе аллергические реакции?
• Что их вызвало?
• Чем они проявлялись?
• Что предшествовало возникновению реакции в этот раз?
ЛЕГКИЕ АЛЛЕРГИЧЕСКИЕ РЕАКЦИИ
Крапивница
Крапивница - это внезапно возникающее поражение поверхностной части кожи с образованием резко очерченных округлых волдырей с приподнятыми эритематозными фестончатыми краями и бледным центром (уртикарная сыпь), сопровождается выраженным зудом. Может сопровождаться повышением температуры и лимфоаденопатией.
Сыпь может сохраняться в течение 1-3 сут, не оставляя пигментации.
Аллергический ринит
Аллергический ринит - это отек слизистой оболочки носа, выделение обильного водянистого слизистого секрета, заложенность носа, чувство жжения в конъюнктиве и слезотечение.
Поллиноз
Поллиноз (сенная лихорадка) - сезонная аллергическая реакция на пыльцу растений, проявляющаяся острым конъюнктивитом и/или ринитом, и/или приступами бронхиальной астмы.
Ангионевротический отек
Ангионевротический отек - состояние, при котором на фоне сыпи, гиперемии развивается острый отек кожи, подкожной клетчатки, слизистых оболочек без четкого ограничения. Боли и кожного зуда, как правило, не бывает. Локализация различна и не всегда соответствует месту попадания аллергена.
НЕОТЛОЖНАЯ ПОМОЩЬ
• Антигистаминные препараты: I поколение - хлоропирамин (супрастин) или дифенгидрамин (димедрол) - парентерально или нового поколения - лоратадин (кларитин), цетиризин (зодак) - внутрь.
• В случаях повторных аллергических реакций возможно комбинированное применение глюкокортикоидов и антигистаминных препаратов.
АЛЛЕРГИЧЕСКИЕ РЕАКЦИИ СРЕДНЕЙ ТЯЖЕСТИ И ТЯЖЕЛЫЕ Отек Квинке
Чаще страдают женщины. Локальные поражения захватывают веки, слизистые оболочки полости рта, губы, шею, ушные раковины, у мужчин в процесс вовлекается мошонка. Отек большой, бледный, плотный, при надавливании ямка не остается.
Отек слизистой желудочно-кишечного тракта сопровождается кишечной коликой, тошнотой, рвотой (причина диагностических ошибок).
Особенно опасным считается отек в области гортани (25% всех случаев отека Квинке): развивается ларингоспазм и появляются следующие симптомы: охриплость голоса, «лающий» кашель, удушье, стридорозное дыхание. Возможна смерть от асфиксии.
НЕОТЛОЖНАЯ ПОМОЩЬ
• Срочный вызов врача.
• Глюкокортикоиды: преднизолон 60-150 мг внутривенно или бетаметазон 1-2 мл внутримышечно.
• Антигистаминные препараты нового поколения: лоратадин (кларитин), цетиризин (зодак).
• При асфиксии - коникотомия или трахеостомия.
Анафилактический шок
Анафилактический шок - системная реакция, развивается немедленно и независимо от путей попадания антигена.
Развитие анафилактического шока может быть следствием многих факторов, включая воздействие пищевых аллергенов, лекарственных препаратов, укуса насекомых и др. Наиболее частой причиной развития системной анафилаксии у детей и взрослых остается употребление в пищу арахиса, орехов, рыбы, ракообразных, морепродуктов, молока и куриных яиц.
Среди всех лекарственных препаратов наиболее часто вызывают развитие анафилактического шока антибиотики, при этом большинство из них связано с пенициллинами. Статистически 80% летальности наблюдается «на конце иглы».
В клинической картине шока можно выделить две стадии:
• I стадия - эректильная - возбуждение, продолжительность от нескольких секунд до 5 мин:
- двигательное возбуждение;
- гиперемия кожи;
- чувство жара;
- АД повышено;
• II стадия - торпидная - угнетение:
- артериальная гипотензия и оглушенность при легком течении;
- коллапс и потеря сознания при тяжелом течении;
- нарушение дыхания вследствие отека гортани и бронхоспазма;
- боль в животе, нарушение ритма сердца;
- у 90% больных этим симптомам предшествует появление крапивницы, кожного зуда, ангионевротического отека (чаще губ и век).
Клиническая картина развивается в течение часа после контакта с аллергеном (чаще в течение первых 5 мин). Чем быстрее развиваются симптомы анафилаксии, тем, как правило, они тяжелее.
Смерть может наступить через 8-10 мин.
НЕОТЛОЖНАЯ ПОМОЩЬ
• При внутримышечных и подкожных инъекциях необходимо прекратить введение препарата и убрать иглу.
• При внутривенных инъекциях - прекратить введение препарата, но иглу из вены не вынимать.
• Больного уложить (голова ниже ног), повернуть голову в сторону (для профилактики аспирации рвотных масс), выдвинуть нижнюю челюсть, удалить съемные зубные протезы.
• Внутримышечно ввести 0,3-0,5 мл 0,1% раствора эпинефрина, повторить инъекцию можно через 15 мин.
• Если анафилактический шок развился в результате укуса насекомого или инъекции, целесообразно повторно ввести 0,3-0,5 мл 0,1% раствора эпинефрина с 4,5 мл 0,1% раствора хлорида натрия в место поступления аллергена (за исключением области головы, шеи, рук и ног).
• В тяжелых случаях возможно внутривенное введение эпинефрина в разведении 1:10 000 или 1:100 000 при ЭКГ-мониторировании (может развиться фибрилляция желудочков), следовательно, внутривенное введение эпинефрина должно проводиться врачом.
• Выше места поражения на 25-30 мин накладывают жгут, ослаблять который следует на 1-2 мин каждые 10 мин.
• Необходимо ввести 90-150 мг преднизолона или 200 мг гидрокортизона внутривенно или 1-2 мл бетаметазона внутримышечно.
• Вводятся антигистаминные препараты: 1 мл 1% раствора хлоропирамина (супрастина) или 1 мл 1% раствора дифенгидрамина (димедрола) внутримышечно.
• Так как существует вероятность рецидива системной анафилаксии (2-3 волны падения АД), показана госпитализация после выведения из шока.
Синдром Лайелла
Синдром Лайелла - тотальное поражение слизистых оболочек и кожи в виде буллезных высыпаний. Реакция может развиться как через несколько минут, так и часов после приема препарата. В начальной стадии на слизистых оболочках появляется гиперемированное пятно, на его фоне пузыри, затем эритематозные высыпания, пузыри на коже. В течение часа пузыри сливаются между собой. Через 6-8 ч вид больного «вытащенного из кипятка» - впечатление ожога II степени.
ПРИНЦИПЫ НЕОТЛОЖНОЙ ПОМОЩИ
• Отмена препарата.
• Глюкокортикоиды.
• Антигистаминные препараты.
• Дезинтоксикационная и корригирующая терапия.
Прогноз неблагоприятный. Если диагноз поставлен в первые 6 ч после начальных проявлений, то больных в большинстве случаев можно спасти.
