
Пальпация, Перкуссия ССС, ПРОПЕД
.docxПальпация прекордиальной области позволяет определить свойства верхушечного толчка, а также обнаружить невидимые при осмотре сердечный толчок, ретростернальную, эпигастральную и другие патологические пульсации. Кроме того, можно выявить феномен так называемого кошачьего мурлыканья в виде локальной вибрации грудной стенки, наподобие дрожания тела мурлыкающей кошки. Этот феномен характерен для некоторых пороков сердца и может определяться как в систолу, так и в диастолу. Он представляет собой пальпаторный эквивалент низкочастотной составляющей сердечного шума, возникающего при прохождении крови через суженное отверстие. В ряде случаев в прекордиальной- области удается выявить и пальпаторный эквивалент шума трения перикарда. Последовательно ощупывают область верхушечного толчка, поверхность грудной клетки, расположенную у левого края тела грудины, и рукоятку грудины с прилегающими к ней с обеих сторон участками грудной стенки. После этого пальпируют яремную ямку и эпигастральную область. При пальпации верхушечного (левожелудочкового) толчка врач кладет правую ладонь плашмя в поперечном направлении на прекордиальную область таким образом, чтобы основание ладони лежало на грудине, а указательный, средний и безымянный пальцы расположились соответственно в четвертом, пятом и шестом межреберьях, причем концевые фаланги пальцев должны находиться на левой срединно-ключичной линии. Ощупывают межреберья слегка надавливая на них пальцами (рис. 2, а). Если верхушечный толчок не обнаружен, постепенно смещают пальцы по межреберьям в латеральном направлении. При исследовании верхушечного толчка у женщины врач, если в этом есть необходимость, предварительно просит ее поднять левую молочную железу. В случае выявления толчкообразных движений верхушки сердца сомкнутые кончики указательного, среднего и безымянного пальцев располагают вдоль пульсирующего участка межреберья (рис. 2, б) и определяют свойства верхушечного толчка: высоту, силу, ширину, локализацию и синхронность с пульсом на лучевой артерии. Высоту верхушечного толчка определяют по амплитуде вызываемых им колебаний межреберья, силу (резистентность) — по давлению, оказываемому верхушкой сердца на пальпирующие пальцы, а ширину — по расстоянию между наружным и внутренним краями зоны пульсации. Путем подсчета ребер определяют межреберье, в котором пальпируется верхушечный толчок, и измеряют расстояние от наружного края пульсирующего участка до левой срединно-ключичной линии. Кроме того, необходимо определить степень смещаемости верхушечного толчка в положениях больного на правом и левом боку.

Рис. 2. Пальпация верхушечного толчка (а) и определение его свойств (б)
В норме, если верхушечный толчок пальпируется, он невысокий, умеренной силы, шириной не более 2 см, расположен в пятом межреберье на 1,5 —2 см кнутри (медиальнее) от левой срединно-ключичной линии и совпадает во времени с пульсом на лучевой артерии. Локализация верхушечного толчка в основном соответствует левой границе сердца В положении больного лежа на левом боку верхушечный толчок смещается в латеральном направлении (кнаружи) на 3—4 см, а в положении лежа на правом боку — в медиальном (кнутри) на 1,5—2 см.
При дилатации левого желудочка верхушечный толчок смещается кнаружи (влево, латерально), становится более широким, разлитым. При выраженной гипертрофии левого желудочка, например при аортальном стенозе, верхушечный толчок высокий («куполообразный»), резистентный, нередко смещен не только кнаружи, но и вниз в шестое или даже седьмое межреберье и иногда определяется более чем в одном межреберном промежутке. Верхушечный толчок может быть смещен кнаружи также при выраженной гипертрофии правого желудочка и при патологических процессах, вызывающих смещение средостения влево (скопление большого количества жидкости или воздуха в правой плевральной полости, ателектаз или рубцовое сморщивание левого легкого). При значительном повышении внутрибрюшного давления (асцит, ожирение, метеоризм) верхушечный толчок смещается на одно межреберье вверх и несколько кнаружи, а при эмфиземе легких и висцероптозе — вниз и кнутри. У больных, страдающих слипчивым медиастиноперикардитом, отмечается так называемый парадоксальный, или «отрицательный», верхушечный толчок, который не совпадает с пульсом: выпячивание межреберного промежутка происходит в диастолу, а втяжение — в систолу.
У больных стенозом левого атриовентрикулярного отверстия при ощупывании области верхушечного толчка иногда удается определить совпадающий с диастолой феномен «кошачьего мурлыканья» (диастолическое дрожание) — пальпаторный эквивалент характерного для данного порока диастолического шума.
Для выявления сердечного (правожелудочкового) толчка ладонь правой руки кладут продольно на грудную клетку между левым краем грудины и левым соском (молочной железой). При этом концевые фаланги указательного, среднего и безымянного пальцев должны находиться в третьем межреберье. Кисть при ощупывании слегка прижимают к грудной стенке (рис. 3, а). При наличии сердечного толчка в области четвертого—пятого межреберных промежутков будут определяться ритмичные, синхронные с пульсом колебания. В норме сердечный толчок не определяется. Наличие его свидетельствует о гипертрофии и дилатации правого желудочка, что чаще всего наблюдается при митральных пороках и так называемом легочном сердце.

Рис. 3. Выявление сердечного толчка (а) и систолического дрожания над аортой и легочной артерией (б)
При пальпации в третьем—четвертом межреберьях у левого края грудины возможны и другие пальпаторные феномены, например, систолическое дрожание у больных, страдающих дефектом межжелудочковой перегородки. Кроме того, в этой же области при сухом (фибринозном) перикардите иногда обнаруживается пальпаторный эквивалент шума трения перикарда в виде своеобразного царапанья, усиливающегося при надавливании ладонью на грудную стенку и наклоне туловища вперед в положении сидя.
С целью выявления систолического дрожания на крупных сосудах ладонь кладут в поперечном направлении на верхнюю часть грудины непосредственно ниже яремной вырезки. Ощупывают рукоятку грудины и прилегающие к ней с обеих сторон участки грудной клетки (рис. 3, б). При стенозе устья аорты систолическое дрожание определяется на рукоятке грудины или справа от нее, а при стенозе легочной артерии и незаращении артериального (боталлова) протока — слева от грудины. Наряду с этими феноменами во втором межреберье справа от грудины можно обнаружить пульсацию аневризмы восходящей части аорты, а на рукоятке грудины — пальпаторный эквивалент шума трения перикарда.
Для пальпаторного определения загрудинной (ретростерналъной) пульсации ладонь правой руки кладут продольно на грудину, заводят концевую фалангу среднего пальца в яремную ямку и ощупывают ее (рис. 4). Больной при этом должен слегка опустить голову и приподнять плечи. При наличии загрудинной пульсации аорты в яремной ямке пальпируются синхронные с пульсом ритмичные толчки в направлении снизу вверх. Загрудинная пульсация наиболее выражена при аневризме дуги аорты или ее атеросклеротическом поражении, а также при артериальной гипертензии и недостаточности аортального клапана. Кроме того, загрудинная пульсация, вызванная усиленным сердечным выбросом, нередка при тиреотоксикозе и нейроциркуляторной дистонии.
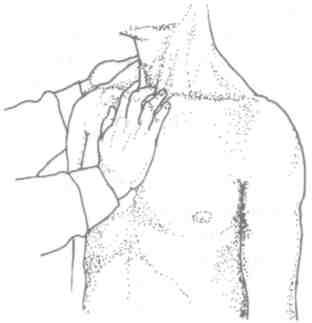
Рис 4 Выявление загрудинной пульсации
При исследовании эпигастральной пульсации ладонь кладут продольно на живот таким образом, чтобы концы пальцев лежали в подложечной области непосредственно под мечевидным отростком грудины. Левой рукой врач придерживает спину больного. Слегка надавливая на переднюю брюшную стенку правой рукой и смещая ее кверху, заводит кончики пальцев под мечевидный отросток и пытается нащупать пульсацию (рис. 5). В случае, если эпигастральная пульсация пальпируется, врач отмечает ее преимущественную локализацию, направление пульсаторных ударов, а также сравнивает степень выраженности пульсации на вдохе и выдохе.
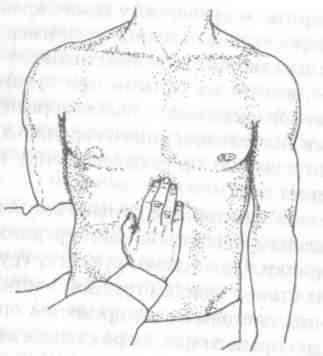
Рис. 5. Выявление эпигастральной пульсации
В норме эпигастральная пульсация обычно отсутствует. Наиболее частой причиной ее появления бывают усиленные пульсаторные колебания брюшного отдела аорты, в частности при ее аневризме или атеросклерозе, недостаточности аортального клапана, а также при состояниях, сопровождающихся усиленным сердечным выбросом. Пульсация аорты определяется ниже мечевидного отростка и левее срединной линии, расположена продольно и ощущается в виде мощных пульсаторных подъемов в направлении сзади наперед, которые при глубоком вдохе ослабевают. Эпигастральную пульсацию могут вызывать также гипертрофия и дилатация правого желудочка. Пульсация при этом иного характера: определяется на более ограниченном участке непосредственно под мечевидным отростком, имеет направление сверху вниз и усиливается при глубоком вдохе. Еще одна разновидность эпигастральной пульсации наблюдается у больных с недостаточностью трехстворчатого клапана. У них пульсирует значительно увеличенная печень, ритмично набухающая во всех направлениях синхронно с сердечными сокращениями. Такая экспансивная пульсация печени хорошо уловима, если поставить на эпигастральную область перпендикулярно брюшной стенке кончики двух выпрямленных и сомкнутых пальцев. Независимо от того, в каком направлении поставлены пальцы (в продольном или поперечном), расстояние между ними в период систолы будет увеличиваться, а во время диастолы — уменьшаться. Этот феномен наиболее демонстративен справа от срединной линии. Он объясняется обратным током крови в период систолы из правого желудочка в нижнюю полую вену, не имеющую клапанов. Если увеличенная печень пульсирует только в одном направлении, значит, это передаточные колебания, обусловленные сокращениями сердца или пульсацией аорты.
Пальпация периферических артерий позволяет выявить нарушения их проходимости. Одновременно пальпируют обе одноименные артерии. Для этого кончики указательного, среднего и безымянного пальцев располагают параллельно ходу артерии в месте ее типичной локализации. Прежде всего сравнивают наполнение пульса с обеих сторон, затем определяют состояние сосудистой стенки, наличие болезненности и воспалительных изменений кожи над сосудом. Вначале ощупывают височные артерии и периферические артерии дистальных отделов конечностей. В случае снижения наполнения или отсутствия пульса на какой-либо из артерий последовательно пальпируют на протяжении соответствующие артерии более крупного калибра с целью обнаружения уровня нарушения артериальной проходимости: а) височную артерию (a. temporalis) пальпируют в височной области (рис. 6, а), общую сонную артерию (a. carotis communis) — у внутреннего края кивательной мышцы на уровне верхнего края щитовидного хряща (рис. 6, б) либо возле угла нижней челюсти; б) лучевую артерию (a. radialis) пальпируют в месте пальпации пульса, плечевую артерию (a. brachialis) — в медиальной борозде двуглавой мышцы плеча непосредственно над локтевой ямкой при выпрямленной руке (рис. 7, а), подмышечную артерию (a. axillaris) — в подмышечной ямке на головке плечевой кости при отведенной до горизонтального уровня руке (рис. 7, б), подключичную артерию (a. subclavia) — непосредственно над ключицей у наружного края кивательной мышцы (рис. 7, в) либо в латеральном отделе подключичной ямки; в) заднюю большеберцовую артерию (a. tibialis posterior) пальпируют вдоль заднего края медиальной лодыжки (рис. 8, а), артерию тыла стопы (a. dorsalis pedis) — на тыльной поверхности стопы в проксимальной части I межплюсневого промежутка (рис. 8, б), подколенную артерию (а. рорulitea) — в медиальной половине подколенной ямки в положении лежа на животе с согнутыми под прямым углом в коленных суставах ногами (рис. 8, в), бедренную артерию (a. femoralis) — непосредственно ниже середины паховой складки при выпрямленном и слегка ротированном кнаружи бедре (рис. 8, г).
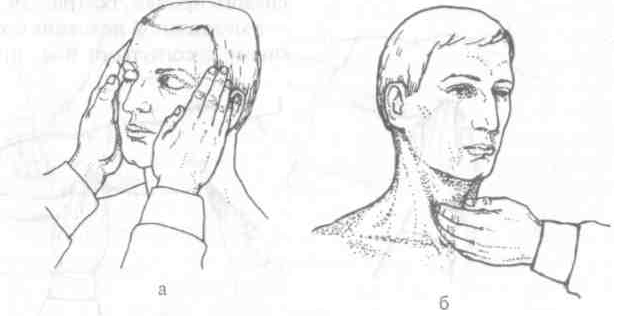
Рис 6. Пальпация височных (а) и сонной (б) артерий
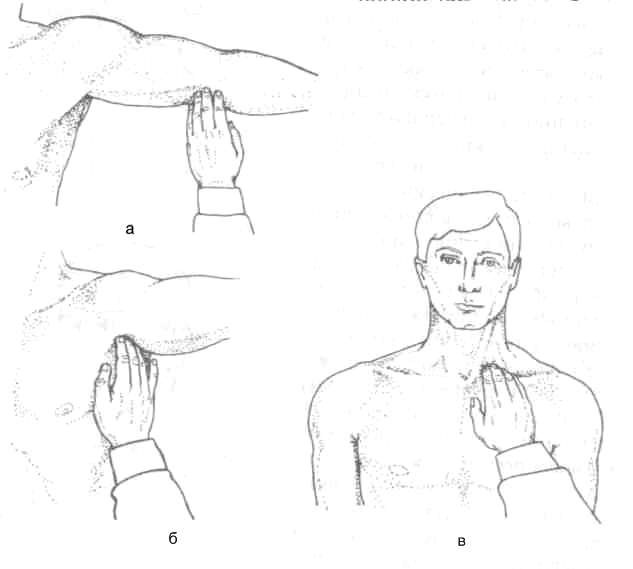
Рис. 7. Пальпация плечевой (а), подмышечной (б) и подключичной (в) артерий
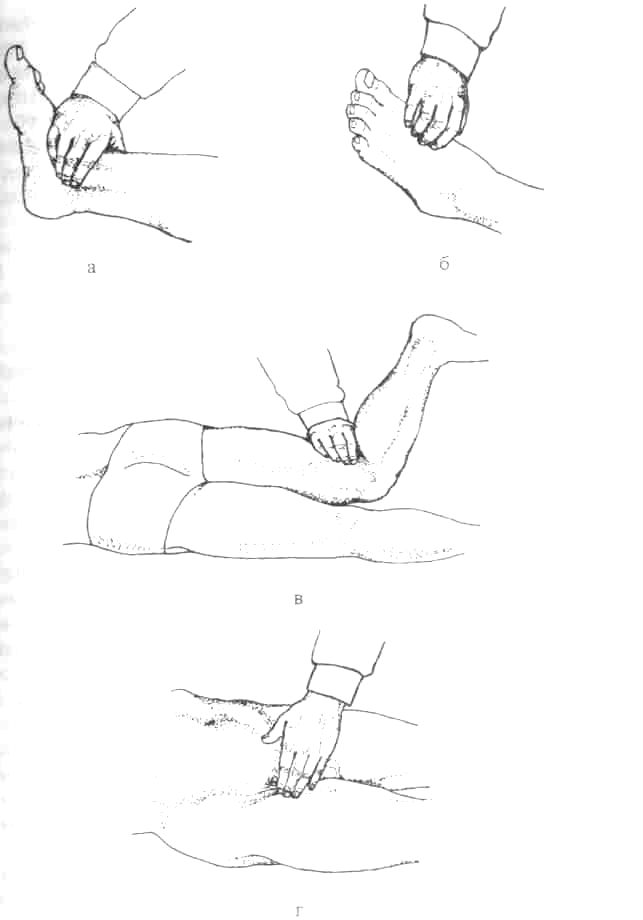
Рис. 8. Пальпация артерий нижних конечностей: задней большеберцовой (а), тыла стопы (б), подколенной (в) и бедренной (г)
Возможные причины ослабления или исчезновения пульсации на артериях верхних конечностей были указаны при описании пульса (см. выше). Нарушение проходимости артерий нижних конечностей чаще всего вызвано атеросклеротическим поражением либо облитерирующим эндартериитом. У больных, предъявляющих жалобы на внезапно развившееся нарушение зрения и сильные головные боли, необходимо пропальпировать височные артерии — их уплотнение, неравномерное утолщение и болезненность являются типичными признаками темпорального артериита (болезнь Хортона).
Перкуторное определение границ сердца и ширины сосудистого пучка
При исследовании сердечно-сосудистой системы перкуссией определяют границы сердца и ширину сосудистого пучка.
Сердце большей своей частью находится в левой половине грудной клетки и схематично может быть представлено в виде косо расположенного конуса, вершина которого соответствует верхушке сердца и направлена вниз и влево, а основание обращено кверху. Соответственно выделяют правую, верхнюю и левую границы сердца, которые в этой последовательности и определяют. Сердечная мышца и вмещаемая ею кровь являются безвоздушными малоупругими средами. Поэтому над участком передней грудной стенки слева от грудины, к которому непосредственно прилегает сердце, при перкуссии возникает тупой звук (абсолютная сердечная тупость). Окружающие сердце с обеих сторон и сверху легкие, напротив, являются содержащими воздух упругими средами и издают при перкуссии ясный легочный звук. Справа и сверху сердце частично прикрыто тонкими краями легких, поэтому при перкуссии здесь возникает притуплённый перкуторный звук, являющийся как бы переходным между ясным легочным звуком и звуком абсолютной сердечной тупости. Такой звук получил название относительной сердечной тупости.
Таким образом, при определении правой и верхней границ сердца вначале ясный легочный звук переходит в звук относительной сердечной тупости (граница относительной сердечной тупости), а он, в свою очередь, переходит в звук абсолютной сердечной тупости (граница абсолютной сердечной тупости). Границы относительной сердечной тупости соответствуют истинным границам сердца. Слева сердце не прикрыто легким, поэтому ясный легочный звук сразу переходит в звук абсолютной сердечной тупости. Область абсолютной сердечной тупости образована главным образом прилегающим непосредственно к передней грудной стенке правым желудочком. Лишь узкая полоска абсолютной тупости по левому контуру сердца образована левым желудочком. Линии, по которым определяют размеры сердца, выбраны таким образом, что расширение каждой из перкуторных границ отражает увеличение определенных камер сердца: правой границы — правого желудочка; верхней — левого предсердия; левой — левого желудочка. Увеличение размеров правого предсердия перкуторный метод выявить не позволяет.
Снизу к сердцу прилежит «полулунное пространство» Траубе, которое справа ограничено левым краем печени, слева — селезенкой и снизу — левой реберной дугой. В проекции этого пространства находится воздушный «пузырь» желудка, поэтому при перкуссии образуется тимпанический звук.
В соответствии с правилами топографической перкуссии при определении границ сердца палец-плессиметр располагают параллельно искомой границе и перкутируют в направлении от ясного звука к тупому, т. е. от легких к сердцу. Для определения границ относительной сердечной тупости применяют перкуторные удары средней силы, а при определении границ абсолютной сердечной тупости — тихие перкуторные удары. Перкуссию лучше проводить при вертикальном положении больного или в положении сидя с опущенными ногами. Дыхание больного должно быть неглубоким и ровным. Найденную перкуторную границу фиксируют пальцем-плессиметром и определяют ее координаты нагрудной клетке: правой границы — пальпацией краев грудины; верхней — подсчетом ребер; левой — измерением расстояния до левой срединно-ключичной линии. При этом следует помнить, что перкуторная граница соответствует краю пальца-плессиметра, обращенному в сторону более ясного звука.
Правую границу сердца обычно определяют на уровне четвертого межреберья. Однако необходимо предварительно убедиться, что уровень определения правой границы сердца лежит в достаточно широкой зоне ясного легочного звука. Для этого вначале находят нижнюю перкуторную границу правого легкого по срединно-ключичной линии. Палец-плессиметр устанавливают непосредственно под правой ключицей и параллельно ей так, чтобы средняя фаланга пальца находилась на правой срединно-ключичной линии (женщину при необходимости просят правой рукой поднять и отвести кнаружи правую молочную железу). Применяя тихие перкуторные удары, перкутируют вдоль указанной линии по ребрам и межреберьям в направлении сверху вниз до обнаружения границы перехода ясного легочного звука в тупой (рис. 9, а). Найденную границу фиксируют пальцем-плессиметром и определяют ее локализацию путем подсчета ребер. В норме граница лежит на VI ребре и соответствует нижнему краю правого легкого и верхнему краю печени. Желательно границу отметить дермографом, так как она понадобится в дальнейшем при определении размеров печени.
Клинический опыт показывает, что расстояние от четвертого межреберья до VI ребра является достаточным, чтобы плотная печеночная ткань не влияла на точность определения правой границы сердца. Расширение границы печени вверх наблюдается исключительно редко, поскольку она подвешена в брюшной полости на связках и при увеличении расширяется главным образом нижняя граница зоны печеночной тупости. Более реальными причинами, способными помешать определению правой границы сердца, могут быть правосторонний плевральный выпот или массивное уплотнение правого легкого, поскольку над ними при этом выявляется тупой перкуторный звук. Аналогичные патологические процессы будут препятствовать определению и других сердечных границ.
Для определения правой границы сердца палец-плессиметр устанавливают вдоль правой срединно-ключичной линии так, чтобы его средняя фаланга располагалась в четвертом межреберье. Применяя перкуторные удары средней силы, перкутируют на этом уровне по направлению к грудине, смещая после каждой пары ударов палец-плессиметр на расстояние 0,5—1 см и удерживая его в положении, параллельном искомой границе (рис. 9, б). Переход ясного легочного звука в притуплённый соответствует правой границе относительной сердечной тупости. В норме она расположена по правому краю грудины. Далее, применяя уже тихие перкуторные удары, продолжают перкуссию на том же уровне до обнаружения границы перехода притуплённого звука в тупой, что соответствует правой границе абсолютной сердечной тупости. В норме она проходит по левому краю грудины. При выявлении расширения правой границы сердца перкуссию проводят аналогичным образом на уровне пятого межреберья для установления возможной связи этого феномена с выпотом в полость перикарда.
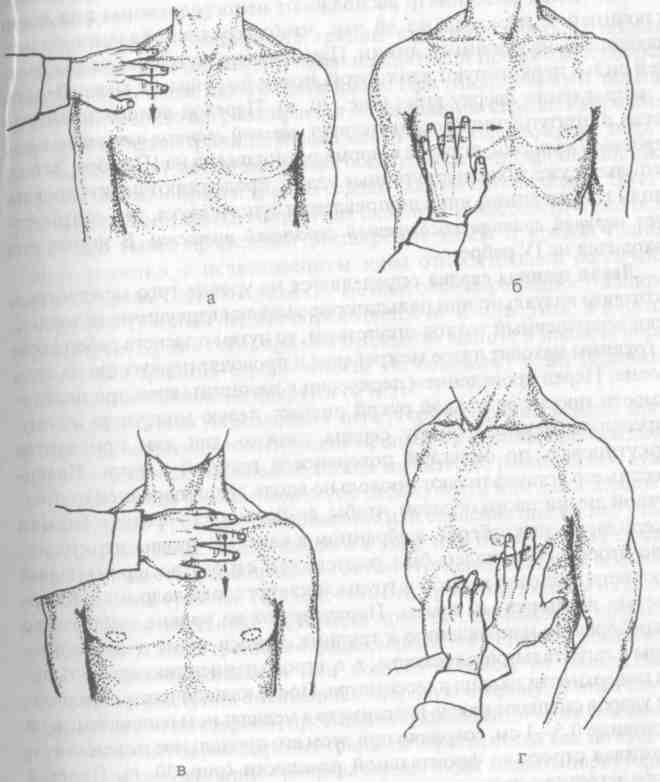
Рис. 9. Исходное положение пальца-плессиметра и направление его перемещения при перкуторном определении верхней границы печени (а), правой (б), верхней (в) и левой (г) границ сердца
Верхняя граница сердца определяется по левой окологрудинной линии. Палец-плессиметр располагают непосредственно под левой ключицей и параллельно ей так, чтобы средняя фаланга пальца находилась на указанной линии. Применяя перкуторные удары средней силы, перкутируют вдоль этой линии по ребрам и межреберьям в направлении сверху вниз (рис. 9, в). Переход ясного легочного звука в притуплённый соответствует верхней границе относительной сердечной тупости, которая в норме расположена на III ребре. Затем, используя уже тихие перкуторные удары, продолжают перкутировать вдоль той же линии вниз до появления тупого звука, что соответствует верхней границе абсолютной сердечной тупости. В норме она находится на IV ребре.
Левая граница сердца определяется на уровне того межреберья, в котором визуально или пальпаторно выявлен верхушечный толчок. Если верхушечный толчок отсутствует, то путем подсчета ребер слева от грудины находят пятое межреберье и проводят перкуссию на этом уровне. Перед проведением перкуссии у женщины врач при необходимости просит ее правой рукой поднять левую молочную железу. Определять левую границу сердца сложно, так как приходится перкутировать по округлой поверхности грудной клетки. Палец-плессиметр устанавливают продольно вдоль левой передней подмышечной линии таким образом, чтобы, во-первых, его средняя фаланга находилась в межреберье, выбранном в качестве уровня перкуссии, а, во-вторых, сам палец был расположен строго во фронтальной плоскости и плотно прижат к грудной клетке своей ладонной поверхностью и ульнарным краем. Перкутируют на уровне выбранного межреберья по направлению к грудине, нанося тихие перкуторные удары в сагиттальной плоскости, т. е. строго перпендикулярно тыльной поверхности пальца плессиметра. После каждой пары перкуторных ударов смещают палец-плессиметр в медиальном направлении на расстояние 0,5—1 см, сохраняя при этом его продольное положение и удерживая строго во фронтальной плоскости (рис. 9, г). Переход ясного легочного звука непосредственно в звук абсолютной сердечной тупости (минуя звук относительно сердечной тупости) свидетельствует об обнаружении левой границы сердца. В норме она расположена на уровне пятого межреберья на 1,5 —2 см кнутри от левой срединно-ключичной линии и совпадает с локализацией наружного края верхушечного толчка. Для того чтобы определить степень подвижности сердца в грудной клетке, целесообразно повторить исследование правой и левой границ в положении лежа на спине, а затем на правом и левом боку.
Равномерное расширение границ сердечной тупости вправо указывает на наличие гипертрофии и дилатации правого желудочка, а вверх — дилатации левого предсердия. При гипертрофии и дилатации левого желудочка расширяется левая граница сердца Умеренное расширение левой границы сердца может происходить, кроме того, и при выраженной дилатации правого желудочка. Одновременное расширение левой и правой границ сердца чаще всего свидетельствует о дилатации обоих желудочков. При скоплении жидкости в полости перикарда также происходит расширение левой и правой границ сердца, нередко, с исчезновением зоны относительной сердечной тупости справа. Однако в этом случае наиболее выраженное расширение правой границы сердца определяется не в четвертом, а в пятом межреберье. Кроме того, при значительном выпоте в полость перикарда левая граница сердца иногда не совпадает с верхушечным толчком, а расположена кнаружи от него.
На результаты определения перкуторных границ сердца могут оказывать влияние патологические процессы в системе органов дыхания. Для больных эмфиземой легких характерно равномерное сужение границ зоны абсолютной сердечной тупости или даже полное ее исчезновение. Рубцовое сморщивание или спадение (ателектаз) участка легочной ткани, прилегающего к тому или иному отделу сердца, напротив, ведет к расширению соответствующей границы абсолютной сердечной тупости. Причем, если эти процессы в одном из легких носят распространенный характер и прхгводят к смещению средостения, правая и левая границы сердца смещаются в сторону поражения. При скоплении жидкости или воздуха в одной из плевральных полостей средостение смещается в здоровую сторону. В этом случае при перкуссии на стороне, противоположной выпоту или пневмотораксу, отмечается расширение границы сердца, тогда как на стороне поражения определению границы сердца будут мешать перкуторные феномены, вызванные патологическим процессом: тупой звук при плевральном выпоте и тимпанит — при пневмотораксе.
При проведении перкуссии в горизонтальном положении больного границы сердца несколько шире, чем при перкуссии в положении стоя. Более того, в положении лежа на боку правая и левая границы сердца смещаются в соответствующую сторону на 2—3 см. Отсутствие смещения границ сердца, равно как и смещения верхушечного толчка при перемене положения тела, указывает на наличие спаек перикарда с окружающими тканями. При декстрокардии границы сердца проецируются на правую половину грудной клетки и представляют собой как бы зеркальное отражение уже описанных границ при левостороннем его расположении.
Ширина сосудистого пучка определяется перкуторно на уровне второго межреберья вначале с одной стороны от грудины, а затем — с другой. Палец-плессиметр располагают продольно по срединно-ключичной линии так, чтобы средняя его фаланга лежала во втором межреберье. Используя тихие перкуторные удары, перкутируют на этом уровне по направлению к краю грудины, удерживая палец-плессиметр в продольном положении и смещая его после каждой пары ударов на 0,5—1 см до обнаружения границы перехода ясного легочного звука в тупой (рис 10). В норме ширина сосудистого пучка не выходит за края грудины. Расширение перкуторных границ сосудистого пучка наблюдается главным образом при расширении аорты, которая составляет основную его часть.

Рис. 10. Исходное положение пальца-плессиметра и направление его перемещения при перкуторном определении ширины сосудистого пучка
