
Классификация черепно-мозговой травмы
Прежде всего, она делится на открытую и закрытую. Иными словами, открыт или нет путь для инфекта и сколь велика опасность инфекции. К открытой относят всякую травму головы и мозга, при которой имеется глубокая рана мягких тканей головы сопровождается повреждением апоневроза (рана при этом обычно зияет). К открытой же травме относят и переломы основания черепа в передней и средней черепных ямах, сопровождающиеся кровотечением и ликвореей из носа, глотки, ушей. В свою очередь, открытая травма головного мозга делится на проникающую и непроникающую. При проникающей – повреждены мягкие ткани, апоневроз, кость и твёрдая мозговая оболочка, которая является последней преградой для раневой инфекции на пути к мозгу. Понятно, что ликворея - несомненный признак проникающего ранения.
П ри
закрытой черепно-мозговой травме
повреждения мягких тканей нет или
имеется кровоподтёк, ссадина или
поверхностная рана. Закрытая
черепно-мозговая травма делится на
сотрясение головного мозга без деления
его на степени, ушиб головного мозга
лёгкой, средней и тяжёлой степени.
Тяжёлые ушибы мозга нередко приобретают
характер диэнцефального или
мезенцефалобульбарного. Третьей формой
закрытой черепно-мозговой травмы
является его сдавление. Оно бывает,
как правило, на фоне ушиба мозга и очень
редко без него.
ри
закрытой черепно-мозговой травме
повреждения мягких тканей нет или
имеется кровоподтёк, ссадина или
поверхностная рана. Закрытая
черепно-мозговая травма делится на
сотрясение головного мозга без деления
его на степени, ушиб головного мозга
лёгкой, средней и тяжёлой степени.
Тяжёлые ушибы мозга нередко приобретают
характер диэнцефального или
мезенцефалобульбарного. Третьей формой
закрытой черепно-мозговой травмы
является его сдавление. Оно бывает,
как правило, на фоне ушиба мозга и очень
редко без него.

 Классификация черепно-мозговой
травмы
Классификация черепно-мозговой
травмы


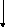
 Открытая травма
Закрытая травма
Открытая травма
Закрытая травма


Проникающая Непроникающая Сотрясение Ушиб головного Сдавление
головного мозга: головного
мозга а. лёгкой, мозга
б. средней, (гематомой,
 в.
тяжелой степени отломками
в.
тяжелой степени отломками
 костей,
костей,
отёком)
диэнцефальная и
мезенцефалобульбарная
ф о р м ы
диффузное аксональное повреждение мозга
Под сдавлением обычно подразумевают внутричерепную гематому, хотя сюда относятся и сдавление мозга отломками черепа при, так называемых, вдавленных (импрессионных) переломах и сдавление его общим отёком.
СОТРЯСЕНИЕ ГОЛОВНОГО МОЗГА
Как уже упоминалось выше, сотрясение головного мозга относится к лёгкой черепно-мозговой травме и на степени не делится. При этом нет морфологического субстрата – повреждения вещества мозга, а вся гамма клинических изменений вызвана пёстрой картиной сосудистой дисфункцией полушарий и базальных отделов головного мозга. Максимум патологии приходится на гипоталамический отдел, который очень хорошо васкуляризирован и поэтому наиболее чувствителен к травме. Отсюда и клиническая картина. Общемозговые сиптомы, которые можно связать с травмой ствола головного мозга, при его сотрясении выражены легко и быстро регрессируют. Первым и наиболее ярким симптомом является потеря сознания. Она обычно бывает не дольше нескольких минут. У 8% пострадавших вместо потери сознания возникает лишь оглушение. Следующим и практически обязательным признаком травмы, включая лёгкую, является рвота. Затем головная боль. Нередко при поверхностном осмотре неопытный врач не видит неврологических изменений у пострадавшего с сотрясением головного мозга. У него появляются сомнения в искренности пациента, что не способствует их взаимопониманию и результатам лечения. Что же объективно можно констатировать у пострадавшего?
1. Горизонтальный нистагм.
2. Снижение фотореакции зрачков на свет.
3. Снижение корнеальных рефлексов.
4. Парез конвергенции.
5. Слабость нижнемимической мускулатуры (VП нерв).
6. Девиацию языка (XII нерв).
7. Рассеянную, не укладывающуюся в один очаг, анизорефлексию.
8. Снижение брюшных, кремасторных и подошвенных рефлексов.
Все перечисленные симптомы одновременно не встречаются. Обычно присутствуют лишь некоторые из них. Как упоминалось выше, они нестабильны. Что это значит? Если сегодня, например, вы нашли что у больного слабая правая носогубная складка и, допустим, повышен левый коленный рефлекс, то назавтра эти симптомы могут исчезнуть, но могут появиться другие "локальные" признаки. К 7-8 дню все подобные "очаговые" симптомы обычно пропадают, лишь дольше других держатся сниженными кожные рефлексы, надолго остается парез конвергенции. У детей объективные признаки травмы исчезают еще раньше – ещё через 2-3 дня, зато у пожилых людей держатся дольше. Именно эта неустойчивость и быстрый регресс «очаговых» симптомов подтверждают диагноз сотрясения головного мозга.
Уже упоминалось выше большая ранимость гипоталамической области и поэтому на фоне скудных общемозговых и "локальных" симптомов выявляются признаки вегетативной дисфункции: нарушение ночного сна, тошнота и плохой аппетит, потливость, лабильность пульса, повышенная чувствительность к яркому свету, шуму, быстрая утомляемость при чтении, общая слабость. Больные предпочитают лежать в постели.
Если больной поступил спустя несколько дней после травмы, то у него помимо вышеописанного может выявиться и нарушение координации, что проявляется шаткостью походки, неустойчивостью в позе Ромберга, легкими нарушениями в пробах на координацию. Это объясняется тем, что при травме страдает в первую очередь самая молодая, а потому и самая ранимая функция центральной нервной системы – сохранность вертикального положения, требующая четкой координации.
В ряде случаев и чаще при лёгкой черепно-мозговой травме развивается так называемый гипотензионный синдром. В полости черепа снижается ликворное давление. Причиной этому может явиться либо уменьшение выработки ликвора хориоидальными сплетениями желудочков мозга, либо увеличенная его резорбция (всасывание ликвора). Изредка этому способствует ликворея – потеря ликвора при проникающих повреждениях мозга. Клиническая картина весьма характерна: появление и усиление головной боли в вертикальном положении больного, вплоть до тошноты, обморочного состояния. Всё это быстро стихает, как только больной ляжет в постель – в горизонтальном положении. Ещё лучше, если убрать подушку или опустить головной конец кровати. Для уточнения наличия гипотенизии рекомендуется люмбальная пункция с обязательным измерением ликворного давления. Его норма 100-200 миллиметров водного столба.
Переходя к описанию методов дополнительного обследования при черепно-мозговой травме и сотрясении головного мозга в частности необходимо исходить из возможностей отделения. Если больница имеет рентгеновский компьютерный томограф, то в диагностике травмы можно ограничиться лишь этим исследованием. На томограммах будут хорошо видны и кости, и мозг, и ликворные пространства (желудочки, цистерны, борозды). Так как при сотрясении головного мозга нет органических изменений, не бывает перелома костей мозгового черепа, то и на томограммах тоже не будет патологии.
В настоящий момент далеко не все клиники, принимающие больных с травмой головного мозга, оснащены томографами. Поэтому необходимо знать методы традиционной диагностики. На краниограммах, сделанных в двух проекциях, повреждения костей не будет выявлено. На глазном дне тоже без патологии. Ранее в диагностике черепно-мозговой травмы широко применялась люмбальная пункцииия. С её помощью определяли давление и состав ликвора. При сотрясении головного мозга они были нормальными. Однако компьютерная томография вытеснила этот метод. Пункция необходима во всех сомнительных случаях, особенно при подозрении на инфекцию (менингит, энцефалит). Казалось бы, что все исследования больному были сделаны напрасно, но только таким образом можно уверенно отвергнуть более тяжелые формы травмы головного мозга, которые в первые сутки могут маскироваться под его сотрясение.
