
135992662-Curs-1-Biofarmacie
.pdfCURS I
BIOFARMACIE
Biofarmacia (provine din gr. bios = viaţă + farmacie) – ştiinţa care se ocupă cu optimizarea efectului terapeutic al substanţelor medicamentoase, prin formularea şi prepararea unor medicamente cu biodisponibilitate mărită şi prin administrarea raţională a acestora, în funcţie de proprietăţile farmacocinetice ale substanţelor medicamentoase cât şi de caracteristicile individuale ale organismului.
Astfel, cercetările biofarmaceutice au ca scop obţinerea de medicamente cu efecte terapeutice optime şi toleranţă ameliorată, prin eliminarea efectelor secundare nedorite.
Biofarmacia, impune în realizarea calităţii unui medicament introducerea unui nou parametru: asigurarea eficacităţii terapeutice(efectul terapeutic) a substanţei medicamentoase din forma farmaceutică, respectiv biodisponibilitate.
Biodisponibilitate – un concept care caracterizează biologic medicamentului prin:
- marimea şi viteza de absorbţie a substanţei medicamentoase dintr-un medicament. Marimea de absorbţie – cantitatea relativă de substanţă medicamentoasă din doza administrată
sub forma unui produs farmaceutic pe o anumită cale care s-a absorbit nemodificat în circulaţia sanguină.
Viteza de absrbţie – viteza cu care are loc acest proces.
Eficacitatea terapeutică a unui medicament este demonstrată prin interacţiunea substanţelor medicamentoase cu receptorii biologici specifici, evaluată prin triere farmacologică şi clinică (screening) şi prin testul biologic de control – determinarea biodisponibilităţii. Administrarea pe o cale oarecare a unei doze unice sau doze repetate ale unei substanţe medicamentoase transformată într-o formă farmaceutică se efectuează în scopul obţinerii unui efect terapeutic. Intensitatea răspunsului farmacodinamic este în general proporţională cu concentraţia în substanţă la locul de acţiune.
Dacă substanţa difuzează rapid din plasmă spre locul său de acţiune, aceasta se observă din concentraţia sa plasmatică. Aceasta este raţiunea pentru care se aleg forma farmaceutică şi modalităţile de administrare, cum ar fi calea de administrare, doza şi intervalul între doze care permit obţinerea concentraţiei plasmatice în interiorul unui interval numit terapeutic, a cărui limită inferioară constituie concentraţia minimală eficace, iar limita superioară, concentraţia
1
maximală, toxică. Concentraţiile care se află sub intervalul terapeutic nu antrenează efecte, iar cele de deasupra provoacă apariţia de efecte secundare.
Indiferent de calea de administrare, între momentul administrării medicamentului şi acela al acţiunii efectului terapeutic, substanţa medicamentoasă trebuie să străbată o serie de etape, grupate în trei faze distincte, care sunt desemnate clasic sub numele de transformare, un proces dinamic, care conduce la efectul terapeutic:
Bioechivalenţa – biodisponibilitatea egala a două produse farmaceutice evaluată în aceleaşi condiţii la acelaş grup de voluntari sanatoşi.
Farmacocinetica – studiază viteza proceselor de absorbţie, distribuţie, metabolizare şi excreţie a substanţelor medicamentoase şi a metaboliţilor
- răspunsul farmacologic, terapeutic sau toxic
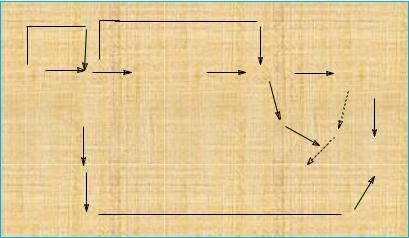
Farmacocinetica
a)Evoluţia substanţei medicamentoase în organism:
–măsurarea concentraţiei la diferite perioade de administrare în sănge şi urină
–calculul constantelor de viteză
-calculul parametrilor (cinetica substanţei medicamentoase în organism); optimizarea terapiei medicamentoase (posologia, modul de administrare, scheme de tratament); realizarea de forme farmaceutice cu proprietăţi de cedare controlată.
b)Analiza pe compartimente, elaborarea unor modele farmacocinetice.
Compartimentul farmacocinetic: zona în care substanţa medicamentoasă se distribuie instantaneu în organism.
c) Optimizarea regimului de administrare a medicamentului, realizarea de concentraţii terapeutice.
Teh. farm. |
Farmacocinetica |
|
|
|
S.M. |
|
sange, tesuturi |
receptori |
raspuns biologic |
Ch. farm. |
Controlul |
(organe) |
|
(R.B.) |
|
|
|
||
|
med. |
Anat. Fiziol. |
|
|
|
|
Biochimie |
Farmacologie |
|
|
|
|
|
|
|
|
|
2 |
efect chimic |
Efect toxic
Biofarmacie
Faze :
1.Faza biofarmaceutică (sau farmaceutică) - eliberare (sau cedare)
- dizolvare
2.Faza farmacocinetică
-absorbţie
-distribuţie, biotransformare (metabolizare)
-eliminare
3. Faza farmacodinamică (răspunsul farmacodinamic= efectul terapeutic)
Eliminarea: biotransformare (metabolizare) şi excreţie. Metabolizarea (metabolismul), respectiv biotransformarea este trecerea moleculelor lipofile în substanţe cu solubilitate mai bună în apă cât şi reacţii biochimice, catalizate prin enzime.
Excreţia este eliminarea substanţei din organism. Substanţa medicamentoasă este eliminată din organism:
-sub formă neschimbată
-sub forma unui sau mai multor metaboliţi, în general inactivi
-în ambele forme în proporţii variabile
Locul biotransformarii
-Ficat
3
-Plămâni
-Rinichi
-Sânge
-Mucoasa intestinală
Se poate vedea că unii pacienţi au capacitatea de a metaboliza un substrat foarte eficace (metabolism "ultrarapid"), în timp ce alţii nu au capacitatea de a metaboliza eficace un acelaşi substrat (metabolism "lent"). Se ştie astăzi că această variabilitate de activitate metabolică are o origine genetică. Este vorba de enzime ce intervin în biotransformarea unor medicamente (beta blocante, antiaritmice), proteine implicate în transportul trans-membranar al unor medicamente. În fine, există numeroase variante în genele codate pentru ţinta unor medicamente cardiovasculare (receptori beta-adrenergici, plachetări, ciclooxigenaza).
Printre factorii implicaţi în variabilitatea răspunsului se pot include cromofarmacologia precum şi substanţele endogene, mai ales hormonale, prezentând variaţii clinice.
În practica medicală, principala strategie constă în a adapta posologiile medicamentului încât să se regăsească un echilibru beneficiu/toleranţă optimal după factorul de variabilitate identificat. Acest demers este unul complex din doua motive principale :
-primul este originea multifactorială în sensul că variabilitatea este fructul unui amestec de factori fiziopatologici, genetici, de mediu, la care se adaugă adesea factori nedeterminaţi.
-al doilea derivă din primul, în sensul că în sânul variabilităţii globale să se cuantifice partea exactă a modificărilor legate de factorii identificaţi în prealabil. Fără această etapă esenţială, adaptarea posologică rămâne empirică cu riscul de a suprasau subestima
influenţa acestor factori.
Procesul de adaptare posologică va beneficia tot mai mult de progresele geneticii, ca şi de utilizarea unor metode farmacologice specifice.
Etapele transformării medicamentului :
1. Faza biofarmaceutică (sau farmaceutică) este alcătuită din două etape :
4
-eliberarea – cedarea substanţei medicamentoase din forma farmaceutică (rapid la formele farmaceutice cu eliberare rapidă dau lent la cele cu eliberare prelungită)
-dizolvarea – trecerea substanţei medicamentoase într-o formă care poate fi absorbită de organism ; viteza cu care are loc această trecere este în funcţie de proprietăţile fizico-chimice şi pH mediului de absorţie. (vezi poză)
2.Faza farmacocinetică
Substanţa medicamentoasă în urma eliberării şi dizolvării în organism urmează să fie absorbită, distribuită şi eliminată.
-absorbţia - s.m. v-a fi preluată de sânge sau vasele limfatice prin membranele biologice
-distribuţia – s.m. este distribuită între circuitul sanguin, ţesuturi, organe ; în circulaţie se poate lega de proteinele plasmatice şi să difuzeze în alte organe sau ţesuturi. S.m. travesând ficatul şi rinichii se metabolizează şi se excretă.
-eliminarea se realizează prin : piele sau salivă, plămâni, rinichi, vezică biliară, intestin. Eliminarea s.m. este caracterizată de trei parametrii importanţi :
-constanta vitezei de eliminare
-perioada de înjumătăţire
-clearance-ul
3. Faza farmacodinamică – este răspunsul rezultat în urma interacţiunii s.m. cu receptorii. S. m. ajunge la organul ţintă prin intermediul sângelui, aici v-a exercita acţiunea farmacologică rezultândn răspunsul clinic. (vezi poză)
Concentraţia unui medicament în sânge depinde de mai mulţi factori :
-cantitatea relativă dintre o doză de medicament ce intră în circulaţia sanguină
-viteza cu care se produce trecerea medicamentului în sânge
-viteza şi gradul de distribuţie a medicamentului în circulaţia sanguină şi alte ţesuturi
-viteza de eliminare a medicamentului din organism.
DISTRIBUIREA MEDICAMENTELOR ÎN ORGANISM
5

Distribuţia este transportul reversibil al unei substanţe dintr-o parte a corpului în alta. Atunci când concentraţiile medicamentului sunt constante în toate compartimentele organismului avem concentraţia plasmatică staţionară, în platou (“steady state”).
Organismul poate fi considerat ca un sistem cu variate compartimente: spaţiul intracelular ( lichidele intracelulare şi componentele celulare solide) şi spatiul extracelular (apa plasmatică, spaţiul interstiţial şi lichidele transcelulare).
Profilele distribuţiei medicamentelor sunt determinate de proprietăţile fizico-chimice ale substanţelor medicamentoase; ele se pot clasifica în trei grupe:
-medicamente care se distribuie numai în plasmă
-medicamente care se distribuie în plasmă şi spaţiul extracelular
-medicamente care se distribuie în plasmă, spaţiul extracelular şi intracelular Distribuţia în faza apoasă: toate medicamentele resorbite, capabile să traverseze
membranele, tind să se repartizeze omogen în faza apoasă.
celule adipoase
(20%)
6
|
↕ |
apa plasmatica |
apa celulara |
(4%) |
(41%) |
↔ |
apa lichidului interstitial |
↔ |
(13%) |
|
↕ |
↕ |
Proteine plasmatice
(albumine)
 Proteine tisulare
Proteine tisulare 
Distribuţia în faza lipidică: medicamentele caracterizate printr-un coeficient de partiţie lipide-apă foarte ridicat, difuzează preferenţial în lipidele organismului şi anume în lipoproteinele cerebrale, grăsimile neutre ale celulelor adipoase sau în grăsimile de rezerva ( ce constituie 20% din greutatea corpului).
Distribuţia este etapa farmacocinetică ce urmează după absorbţie şi se desfasoară la nivelul ţesuturilor. Are patru etape:
-transportul în sânge
-difuziunea în ţesuturi
-distribuirea propriu-zisă
-fixarea în ţesuturi
Transportul medicamentului în sânge constă în vehicularea medicamentelor în sânge, de la nivelul capilarelor căii de absorbţie, până la nivelul capilarelor ţesutului de acţiune şi altor ţesuturi.
Substanţele medicamentoase pot fi transportate în plasmă şi în elementele figurate.
7
În plasmă:
-forma liberă, dizolvată în plasmă
-forma legată de proteinele plasmatice (de depozit)
Puţine medicamente realizează concentraţii semnificative în elementele figurate. De exmplu:
-antimalaricele se distribuie intens în hematii
-ciclosporina A se distribuie în elementele figurate (hematii şi leucocite) şi în plasmă; raportul între concentraţia sanguină totală ăi concentraţia plasmatică este de 2:4
-petidina se distribuie în plasmă şi în eritrocite (mai intens la tineri)
Factorii care influentează legarea de proteinele plasmatice sunt:
a)dependenţi de medicament: - structura chimică
- caracterul acid sau bazic
- pKa (constanta de disociere)
b)dependenţi de organism
-specia
-stările fiziologice speciale: nou-nâscut, sarcină, vărstnic
-stări patologice (hiperproteinemia şi hipoproteinemia)
-poziţia verticală sau orizontală
c) asocierea medicamentelor
Factorul particular ce influentează legarea de proteinele plasmatice este proteinemia. Proteinemia este variabilă funcţie de:
∙starea fiziologică
-la nou născut, vărstnic şi la gravide este scazută albuminemia şi scade capacitatea de legare
-poziţia verticală sau orizontală a organismului; pe verticală, forţa gravitaţională şi presiunea hidrostatică determină extravazarea apei şi scăderea volemiei, cu creşterea concentraţiei albuminelor sanguine şi creşterea capacităţii de legare
∙starea patologică
-hipoalbuminemia şi proteinele anormale reduc legarea
-afecţiunile hepatice cronice sunt însoţite de hipoalbuminemie
8

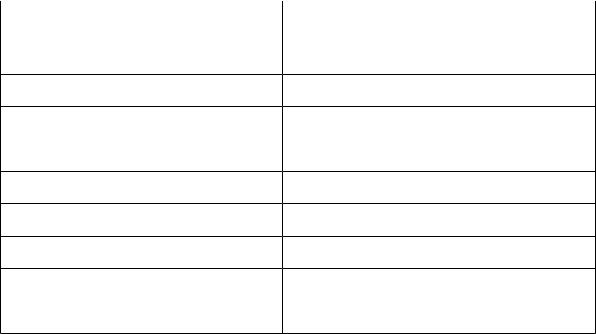
Boli care produc hipoalbuminemie |
Boli care produc hiperalbuminemie |
Arsuri |
Afectiuni ginecologice |
Boli hepatice |
Mialgii |
Boli inflamatorii |
Schizofrenie |
Fracturi |
Tumori benigne |
Infectii acute |
|
Infarct de miocard |
|
Interventii chirurgicale |
|
Malnutritie |
|
Neoplasm |
|
Sindrom nefrotic si afectiuni renale |
|
Boli care scad concentratia alfa 1-acid |
Boli care cresc concentratia alfa 1-acid |
glicoproteinei plasmatice |
glicoproteinei plasmatice |
Sindrom nefrotic |
Arsuri |
|
Afectiuni inflamatorii |
|
Durere cronica |
|
Infarct de miocard |
|
Interventii chirurgicale |
|
Neoplasm |
|
Traumatisme |
Consecinţele legării de proteinele plasmatice pentru farmacoterapeutică:
- legarea de proteinele plasmatice măreşte hidrosolubilitatea medicamentelor liposolubile, ceea ce constituie un avantaj.
9
-prin legarea de proteinele plasmatice, medicamenele pot căpăta şi capacitate antigenică, provocând apariţia anticorpilor specifici şi putând determina reacţii alergice la repetarea administrarii lor. Acesta este un dezavantaj.
-substanţele medicamentoase legate în procent mare au eliminare lentă, latenţa mare şi durata mare de acţiune. Ele au un profil farmacocinetic retard.
De exemplu, digitoxina (forma legată 85%) se elimină în totalitate în 1 – 3 săptămăni în timp ce strofantina în 1-3 zile.
-relaţiile între doza, concentraţia plasmatică, procent de legare şi eficacitate au utilitate terapeutică pentru stabilirea dozei eficace, ritmului de administrare şi pentru reducerea incidenţei efectelor adverse.
De exemplu: o doză mai mare de 600 mg/zi de fenilbutazona nu creşte concentraţia plasmatică şi eficacitatea pentru că doza mai mare de 600 mg/zi depăşeşte capacitatea de legare a proteinelor plasmatice iar cantitatea în exces va fi în formă liberă în sânge într-un procent mai mare, va difuza rapid în ţesuturi, se va metaboliza şi se va elimina rapid.
În cazul medicamentelor legate în procent mare, forma legată de proteinele plasmatice constituie un depozit, o formă de stocare a medicamentelor respevctive în organism. Astfel, la medicamentele cu procent de legare de peste 95%, stocarea în plasmă este de peste 59 % (raportat la cantitatea totală din organism).
Procentul de legare |
de proteinele Stocarea in plasma |
plasmatice |
(% din cantitatea totala in organism) |
|
|
0 |
6.7 |
50 |
12 |
70 |
19 |
90 |
42 |
95 |
59 |
98 |
78 |
99 |
88 |
100 |
100 |
10
