
- •Реферат
- •Общие принципы диагностики.
- •Іі. Васкулиты с преимущественным поражением сосудов среднего калибра
- •Диагностические критерии
- •Диагностические критерии гранулематоза Вегенера у детей (Консенсус eular/PreS, 2006) наличие 3 из 6 следующих признаков:
- •Васкулиты,с приемущественным поражнием мелких сосудов Негранулематозные
Іі. Васкулиты с преимущественным поражением сосудов среднего калибра
Узелковый полиартериит (болезнь Кусмауля- Майера) - системный некротизирующий васкулит с преимущественным поражением артерий мышечного типа среднего и мелкого калибра и вторичными изменениями органов и систем.
Предрасполагающие факторы:
перенесенные инфекции,
интоксикации,
введение вакцин, сывороток,
прием лекарств,
переохлаждение,
инсоляция.
Классификация
1.Классический (почечно-висцеральный или почечно-полиневритический).
2.Астматический.
3. Кожно-тромбангиический.
4. Моноорганный.
Клиника
Болеют преимущественно мужчины в возрасте 30-60 лет.
Встречается у детей всех возрастов. В отличие от взрослых чаще болеют девочки.
Лихорадка различного типа, длительная, не поддающаяся влиянию антибиотиков.
Общий синдром: похудание, слабость, адинамия.
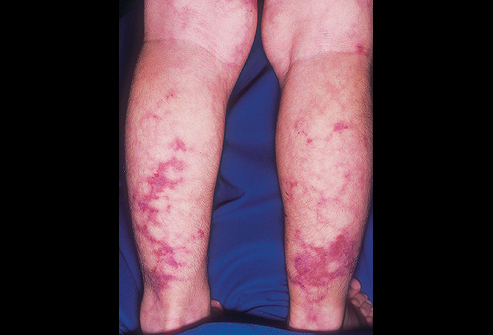
Изменения кожи: бледность, своеобразная мраморность конечностей и туловища; сетчатое ливедо; кожные сыпи — эритематозные, пятнисто-папулезные, геморрагические, уртикарные, реже — некротические изъязвления с последующей пигментацией;
Особенности УП у детей:
• острое начало болезни (чем меньше возраст больного, тем острее течение): высокий фебрилитет, профузная потливость, интенсивные миалгии, артралгии, абдоминалгии, значительная потеря массы тела;
• у части детей дебюту УП предшествуют один или несколько эпизодов ГВ с полиморфной сыпью;
• ранняя генерализация поражения сосудов;
• выраженный гиперергический компонент воспаления;
• частое развитие гангрены пальцев ( В 8 раз чаще, чем у взрослых, развивается дистальная гангрена), некроза кишечника, отека головного мозга. По мере взросления ребенка угроза развития некрозов уменьшается, и в подростковом возрасте УП может протекать в кожной форме.
Выделяют два варианта болезни:
ювенильный полиартериит (с преимущественным поражением периферических сосудов)
и «классический» узелковый полиартериит (с преимущественным поражением внутренних органов).
При ювенильном полиартериите в активной фазе выражены боли в суставах, мышцах, каузалгия, имеются типичные узелки, древовидное ливедо, локальные отеки, полиневрит. В 76% случаев развивается тромбангиитический синдром — очаги некрозов кожи, слизистых оболочек, дистальная гангрена. Из висцеральных проявлений встречаются миокардит, пневмонит, гепатомегалия; уровень АД обычно нормальный.
При «классическом» узелковом полиартериите тяжесть состояния обусловлена поражением почек, органов брюшной полости, сердца, легких. Ведущими являются синдромы артериальной гипертонии (АГ), нередко злокачественной, с церебральными сосудистыми кризами, изолированное или генерализованное некротическое поражение кишечника, коронарит, инфаркт миокарда, множественный мононеврит. При лабораторном исследовании в активный период выявляются нейтрофильный гиперлейкоцитоз.
Диагностические критерии
«Большие» критерии (некротизирующий васкулит артерий мелкого или среднего калибра, по данным биопсии или магнитно-резонансной, или обычной ангиографии (аневризмы, окклюзии)):
1. Поражение почек.
2. Коронарит.
3. Абдоминальный синдром.
4. Полиневрит.
5. Бронхиальная астма с эозинофилией.
«Малые» критерии:
1. Лихорадка.
2. Снижение массы тела.
3. Миалгический синдром.
4. Артериальная гипертензия (в сравнении с возрастной нормой);
5. Моно- или полинейропатия;
6. Изменения в анализах мочи и/или нарушения функции почек (уровень клубочковой фильтрации на 50% ниже возрастной нормы);
7. Боль в яичке или его болезненность при пальпации;
8. Симптомы, свойственные васкулиту каких-либо органов и систем (пищеварительного тракта, сердца, легких или ЦНС).
Диагноз ставится если есть 1 большой и как минимум 2 малых критерия
ЛЕЧЕНИЕ
В активном периоде лечение проводят в стационаре,
В тяжелых случаях — при угрозе гангрены, наличии артериальной гипертензии (АГ) злокачественного течения, генерализованного классического васкулита с полиневритом, абдоминальными кризами — в условиях палаты интенсивной терапии.
Лечение должно быть направлено на подавление иммунного воспаления и улучшение кровообращения в зоне поражения.
1) С этой целью при ювенильном полиартериите используют глюкокортикостероиды (преднизолон в суточной дозе 1 мг/кг).
2) Больным с классическим узелковым полиартериитом назначают только ЦС (циклофосфан) в суточной дозе 2-3 мг/кг ежедневно или в виде пульс-терапии (10-15 мг/кг парентерально раз в месяц на протяжении не менее 2 лет) или его комбинацию с коротким курсом преднизолона в низких дозах (менее 0,5 мг/кг).
3) Больным с выраженным тромбангиитическим, неврологическим, абдоминальным синдромами показан плазмаферез синхронно с пульс-терапией метипредом и/или циклофосфаном. Через месяц лечения при достижении положительных результатов максимальную подавляющую дозу ГК начинают снижать до поддерживающей, лечение которой продолжают в течение не менее 2 лет.
Для улучшения кровообращения применяют антикоагулянты (гепарин), антиагреганты (трентал, курантил), ангиопротекторы (стугерон, кавинтон). При выраженных болях назначают болеутоляющие средства; при АГ проводят индивидуально подобранную гипотензивную терапию.
Болезнь Кавасаки (слизисто-кожный лимфонодулярный синдром) - острая безрецидивная форма СВ неизвестной этиологии с преобладающим поражением сосудов мелкого и среднего калибра, коронарных артерий с развитием деструктивно-пролиферативного васкулита, идентичного узелковому полиартерииту.
Возникает чаще у детей до 5-8 лет, обычно у мальчиков грудного возраста.
Отмечена связь развития БК с антигенами HLA-Bw22, HLA-Bw5l.
При БК в составе инфильтрата стенки сосуда определяются макрофаги и Т-лимфоциты, синтезирующие ИЛ-1, ИЛ-6, ФНО-α и интерферон-γ (ИНФ-γ)
Летальность – 0,5-1%
Клиника БК
Острое начало, лихорадка 38-40 °С в течение 12-36 сут, полиморфная экзантема, поражение слизистой оболочки ротоглотки в виде диффузной гиперемии, сухость и трещины губ, двусторонний катаральный конъюнктивит (гиперемия конъюнктив и инъекция склер). Отмечается стоматит с глосситом («малиновый» язык) и фарингит. Характерна острая негнойная шейная лимфаденопатия (более 1,5 см в диаметре). На коже появляются распространенные высыпания, напоминающие скарлатинозную сыпь, или полиморфную типа коревой сыпи, или многоформную экссудативную эритему, но без пузырьков и корочек. На первой неделе появляются эритематозно-сквамозные высыпания в перианальной области. Могут развиться признаки поражения внутренних органов (миокардит, коронарный артериит, увеличение печени, артралгии или артриты, диарея). Нередки отеки кистей и стоп. Особенно опасны поражения сердца с развитием множественных аневризм и окклюзии коронарных артерий, что может привести к развитию инфаркта миокарда.
У 25% детей, по данным ЭКГ, ЭхоКГ и коронарографии, развиваются коронариты, кардиомегалии, нарушения ритма сердца.
Симптомы коронарита – беспокойство, бледность кожных покровов, слабый пульс. В 70% случаев выслушивается ритм галопа с третьим сердечным тоном. На ЭКГ – изменения сегмента ST. Важно выявление с помощью коронарографии аневризм (деформаций) коронарных сосудов. В диагностике инфаркта миокарда у детей имеет значение коронарография, сцинтиграфия миокарда, позитронно-эмиссионная томография миокарда. Последняя позволяет неинвазивно оценить его перфузию, объем и локализацию деструктивных изменений, выявить метаболические нарушения.
Коронарит – фактор риска неблагоприятного ближайшего и отдаленного прогнозов: разрыв коронарной аневризмы, развитие ранней ишемической болезни сердца, инфаркта миокарда.
На 2-й неделе температура тела снижается, сыпь и конъюнктивит исчезают, язык становится «малиновым», появляется пластинчатое шелушение пальцев рук и ног. В крови – лейкоцитоз, тромбоцитоз, повышение СОЭ.
Осложнения: инфаркт миокарда, разрыв коронарной артерии.
Течение.
Синдром Кавасаки отличается циклическим течением с чередованием трех стадий:
острая лихорадочная стадия протяженностью 1-2 недели,
подострая стадия — 3-5 недель,
выздоровление — через 6-10 недель с момента начала болезни.
Диагностические критерии БК (Консенсус EULAR/PreS, 2006):
Главный критерий – лихорадка в течение 5 дней + 4 или 5 из следующих признаков:
изменения на дистальных отделах конечностей и в области промежности;
билатеральная инъекция конъюнктив;
Полиморфная экзантема, которая может появиться на любом участке тела.
Изменения губ и инъекция слизистой оболочки ротовой полости или глотки (отечный пунцово-красный язык и гиперемированные потрескавшиеся губы).
шейная лимфаденопатия (увеличенные лимфатические узлы на шее, чаще с одной стороны).
Другими симптомами болезни Кавасаки могут быть головная боль, недомогание, боли в суставах, диарея, рвота и боли в животе.
Лечение антибиотиками, стероидными гормонами неэффективно!!!
Так как этиология неизвестна, терапия имеет неспецифический характер.
Используют стандартные иммуноглобулины в курсовой дозе 1-2 г на кг массы тела ребенка (желательно в первые 10 дней болезни).
Схемы использования ВВИГ: по 0,2-0,4 г/кг в течение 5 дней или 1-2 г/кг однократно.
ВВИГ применяют в сочетании с аспирином.
Ацетилсалициловую кислоту назначают в суточной дозе 30-80 мг/кг массы тела до снижения повышенной температуры и в дозе 3-5 мг/кг в сутки на протяжении минимум 6 недель.
ІІІ. Васкулиты с преимущественным поражением сосудов мелкого калибра: Гранулематозные
АНЦА-ассоциированные некротизирующие васкулиты
Антинейтрофильные цитоплазматичес-кие антитела (АНЦА) – это гетерогенная популяция аутоантител, реагирующих с различными ферментами цитоплазмы (ЦП) нейтрофилов (Н) (в основном с протеиназой-3, миелопероксидазой, реже лактоферином, катепсином G и др.).
Для СВ этой группы, характерна экспрессия на мембране Н ЦП-ферментов, которые становятся доступными для взаимодействия с АНЦА→активация Н→продукция активных кислородных радикалов и лизосомальных ферментов→повреждение сосудистой стенки и лизис клеток эндотелия.
Гранулематоз Вегенера
гигантоклеточный гранулематозно-некротический системный васкулит с избирательным, по началу болезни, поражением верхних и нижних дыхательных путей (васкулит, сопровождающийся гранулематозным воспалением), а в последующем – почек (гломерулонефрит). Кроме того, при гранулематозе Вегенера возможно поражение других мелких артерий и вен.
Относится к системным АНЦА-ассоциированным некротизирующим васкулитам (синдром Чарджа-Стросса, микроскопический полиангиит, синдром Гудпасчера и др.).
Гранулематозное воспаление с вовлечением респираторного тракта и некротизирующий васкулит, поражающий мелкие и средние сосуды (капилляры, венулы, артериолы и артерии), с развитием некротизирующего гломерулонефрита.
Эпидемиология
Точных данных о распространенности нет, однако заболеваемость невысока;
Может начаться в любом возрасте (в среднем - в 40 лет).
Около 15% больных моложе 19 лет;
Дети болеют редко.
Несколько чаще болеют мужчины.
Этиология
Точных данных нет;
Имеется генетическая предрасположенность (связь с наличием антигенов гистосовместимости HLA B7, B8, DR2);
хроническая очаговая инфекция (сообщалось, что рецидивы гранулематоза Вегенера чаще возникают при носительстве Staphylococcus aureus в носоглотке);
длительный прием антибиотиков
Вирусная инфекция.
Патоморфология
Специфичным является образование гранулем с большим количеством гигантских многоядерных клеток.
Гистологически - гранулематоз Вегенера характеризуется некротическим васкулитом мелких артерий и вен и образованием гранулем как в стенке сосуда, так и в окружающих тканях.
Патогенез
Точные механизмы не известны;
Имеет большое значение гиперреактивность гуморального звена иммунитета (РГЗТ): повышение сывороточного и секреторного IgA, IgG и IgE, обнаруживается РФ, ЦИК, IgG аутоантитела.
Ат+Т-лимфоциты → лимфокины → угнетение миграции макрофагов → их концентрация и активация в месте скопления Аг→ лизосомальные ферменты → повреждение сосудистой стенки → ГРАНУЛЕМА;
Обнаруживают АНЦА(приемущественно к протеазе-3), однако не понятно, почему у одних людей тот или иной Аг вызывает васкулит а у других нет.
Протеаза-3 в азурофильных гранулах нейтрофилов (для АНЦА недостижима) → ФНОα и ИЛ-1 действуют на нейтрофил → протеаза-3 перемещается к мембране → связываение её с АНЦА → дегрануляция нейтрофилов→образование свободных радикалов кислорода и повреждение тканей.
Клиника
Основная триада симптомов:
поражение ВДП;
поражение легких;
поражение почек;
Основная триада морфологических признаков:
некротические гранулемы ВДП и легких;
васкулит с поражением артерий и вен;
гломерулит.
Характерно постепенное развитие;
Поражения верхних дыхательных путей (92%):
боль в области придаточных пазух
кровянисто-гнойное отделяемое из носа
изъязвление слизистой носа.
Возможны перфорация перегородки и седловидная деформация носа.
хронический средний серозный отит из-за обструкции евстахиевой трубы ;
Генерализация процесса ведет к поражению легких (85 – 90%):
рентгенологические изменения (двусторонние множественные очаговые тени и полости);
кашель, одышка, кровохарканье и боли в груди;
Гранулематозное воспаление и рубцевание могут привести к:
стенозу гортани (16%) и чреват тяжелой обструкцией дыхательных путей;
Поражение почек (77%) - обычно преобладает в клинической картине. Прямо или косвенно является причиной смерти большинства нелеченных больных:
легкий гломерулонефрит с протеинурией, гематурией и эритроцитарными цилиндрами – в этом стостоянии больные могут находится весьма долго;
с появлением почечной недостаточности - быстрое прогрессирование без лечения;
Поражение глаз (52%) - от легкого конъюнктивита до дакриоцистита, эписклерита, склерита, гранулематозного склероувеита, иридоциклита, гранулемы ретробульбарной клетчатки и экзофтальма;
Поражение кожи (46%): папулы, везикулы, пальпируемая пурпура, язвы, подкожные узлы;
Поражение нервной системы (23%):
нейропатии черепных нервов,
множественная мононейропатия,
изредка – церебральный васкулит и гранулемы головного мозга;
Поражение сердца ( 8%) ведет к перикардиту, коронарному васкулиту, инфаркту миокарда, поражению митрального и аортального клапанов, АВ-блокаде.
Лабораторная диагностика
Значительное повышение СОЭ;
Легкая анемия, лейкоцитоз;
Легкая гипергаммаглобулинемия (в основном за счет IgA);
Появление ревматоидного фактора;
Мочевой синдром, свойственный гломерулонефриту;
Во время обострений бывает тромбоцитоз;
Недостаточность комплемента нехарактерна, несмотря на то, что у ряда больных имеются циркулирующие иммунные комплексы;
Антитела к протеазе-3 находят у 90% больных с поражением дыхательных путей и почек и лишь у 70% больных без поражения почек;
