
MIKROBIOLOGIYa_TEORIYa
.pdf
БЛОК 1.
1. Возбудители пищевых токсикоинфекций , классификация. Патогенез. Принципы лаб. диагностики. Профилактика.
|
Пищевые отравления делятся |
|
|
1)Пищевые токсикозы |
|
2). Пищевые токсикоинфекцииострые кишечные |
|
|
|
заболевания, возникающие при употреблении |
|
|
|
пищи, массивно обсемененной живыми клетками |
|
|
|
определенных видов условно-патогенных |
|
|
|
бактерий. Инкубационный период часы , сутки. |
|
|
|
|
|
|
|
а) вызванные |
б) вызванные |
|
|
редковстречающимися |
частовстречающимися |
|
|
возбудителями |
возбудителями ( E.coli, |
|
|
|
Proteus, энтерококки , |
|
|
|
галотолерантные |
|
|
|
вибрионы) и тд. |
|
|
|
|
Патогенез. Заболевание, как правило, носит характер вспышки , связанной с употреблением одного продукта. Вторичного инфицирования не происходит. Бактерии размножаются в пищевом продукте, попадают в ЖКТ, погибая и разрушаясь в его лимфоидном аппарате с освобожнением эндотоксина, возникает местный возпалительный процесси общая интоксикация, симтомокомплекс токсикоинфекции.
Иммунитет непродолжителеный.
Основной метод диагностики - бактериологический. Синхронно исследуют разведения материала от больных ( рвотные массы, промывные воды желудка) и остатки пищи , а также испражнения с количественным учетом и идентификацией выделенных культур.
Специфическая профилактика и терапия отсутствуют.
Постоянный строгий ветеринарно-санитарный контроль за скотом, убоем и разделкой туш, хранением и обработкой мяса и мясныз продуктов . Необходимо строгое соблюдение санитарно-гигиенического режима и личной гигиены на предприятиях общественного питания.
2.Пищевые токсикозы. Биологическая характеристика возбудителей. Патогенез. Лабораторная диагностика. Профилактика.
Пищевые токсикозы - острые заболевания, возникающие в результате употребления пищи , содержащий экзотоксины Clostridium botulinun или Staphylococcus aureus.не требуются живые возбудители, в продукте накапливается токсин. Инкубационный период минуты, часы. К ним относятся : ботулизм , стафилококковый токсикоз , микотоксикозы. Ботулизм обусловлен воздействием термолабильного нейротоксина Clostridium botulinun , накапливающегося при оптимальной температуре в анаэробных условиях в контаминированных пищевых продуктах (консервы, колбасыи др) . Нейротоксическое действие начинается с глазных проявлений , пропадает зрение, нистагм,анизокория , птоз. Стафилококковый токсикоз обусловлен воздействием термостабильных энтеротоксинов S.aureus , накапливающихся при размножении коагулазопозитивных стафилококков . Характеризуется коротким инкубационным периодом и клиникой острого гастроэнтерита с доброкачественным течением.
Лабораторная диагностика направлена на определение токсинов в пище, рвотных массах и в сыворотке крови( биопробы, РП, РНГА) и на выявлении возбудтителей в пищевом продукте бактериологическим методом Профилактика включает хранение скоропортящихся продуктов при низкой темп-ре, строгое соблюдение установленных
сроков их реализации. Мясные и рыбные изделия, в к-рые возможно попадание патогенных стафилококков, необходимо тщательно проваривать или прожаривать. Большое значение имеет проведение сан.-просветит. работы среди работников пищевых предприятий..
3.Классификация заболеваний, вызываемых эшерихиями. Принципы лабораторной диагностики.
Эшерихиозы-группа антропонозных ОКИ , вызываемых патогенными вариантами E.coli.
Заболевания, вызываемые эшерихиями
1) эндогенные колиинфекции; вызываются |
2) экзогенные колиинфекции – эшерихиозы. Это |
собственной кишечной палочкой, которая при |
типичные кишечные инфекции, вызываются |
снижении иммунологической реактивности |
только патогенными E. coli, попавшими в организм |
вызывает гнойно-воспалительные заболевания; |
извне. Основной источник – человек. |
|
|
Источник инфекции -человек, больной или бактерионоситель .
Механизм- фекально-оральный. Путь -контактно-бытовой, водный алиментарный. Диагностика: проводится с помощью бактериологического метода.
o 1-й день: Испражнения засевают на среду Эндо и инкубируют .
o На 2 день рост красных lac+ колоний, затем проводят реакцию агглютинации этой колонии с поливалентной ОКсывороткой, содержащей АТ ко всем патогенным эшерихиям. Агглютинируют до 10 колоний , если ни одна колония не дала реакцию агглют. то патогенной эшерихии нет. Остаток колоний пересевают на скошенный МПА, для выделения чистой культуры .
o 3день. Накоплена чистая культура проводим ее серотипирование.
1реакция-Грубера с ОК-сыв, чтоб убедиться что это патоген. эшерихия.
2реакция Грубера со смесями сыв ОК-B,C,D, смеси более узкого спектра действия . Результат: положительная реакция с одной смесью.
1

3 реакция Грубера со всеми сыворотками , входившими в положительную смесь по отдельности и узнают вид эшерихии . На последнем этапе необходимо использовать живую культуру.для К-АГ и О-АГ, и кишечную палочку называют по АГ
o 4 день . Результат и заключение.
4. Биологические свойства эшерихий. Антигенное строение ,классификация.
Морфология: короткие , мелкие Грам- , палочки . Перитрихиально расположенные жгутики , иногда встречаются неподвижные формы, спор не образуют , некоторые образуют капсулы.
Физиология: факультативные анаэробы, хорошо растут на простых питательных средах, умеренно требовательны к средам. На жидких средах дают диффузное помутнение и осадок. На плотных-колонии средней величины, круглые слегка выпуклые , мутные с гладкой блестящей поверхностью. Среда Эндо-малиново красные, среда Левина- сине-фиолетовые.
Ферментатирую глюкозу, сахарозу, лактозу, до кислоты и газа, сероводород не образуют, мочевину не разлагают. (достаточно высокие сахаролитические свойства)
Синтезируют экзо и эндотоксин . Устойчиввъые во внешней среде. Являются условно-патогенными м/о.
Антигенные свойства: 3 типа АГ эшерихий:
1) О-антиген (соматический) |
2) К-антиген расположен в |
Н-антиген имеется только у |
|
липополисахаридный комплекс |
микробной клетке более |
подвижных штамов |
|
в клеточной стенке.(170 |
поверхностно чем О-АГ. (100 |
.(60сероваров ) |
|
серогрупп ) |
сероваров ) |
|
|
|
|
|
|
|
По роли в патологии человека эшерихии |
||
условно-патогенные |
|
патогенные варианты. |
|
5.Холера. Классификация холерных вибрионов. Основные биологические свойства.
Холера-острое антропонозное карантинное инфекционное заболевание , вызываемое Vibrio cholerae , характеризующееся диареей , рвотой , сильным обезвоживанием организма.
Род Vibrio . Вид Vibrio cholerae
2 биовара
а)Vibrio cholerae-выделенная Кохом б) eltorвыделенный Ф. Готшлихтом
Морфология: средние, слегка изогрутые палочки , имеют вид запятой, полиморфны. Есть жгутик-монотрихи. Спор и капсул не образуют. Грам-. Есть вакуоли в которых сожержится синтезированный экзотоксин.
Физиология: аэробы, хемоорганотрофы. К питательным средам не прихотливы, щелочелюбивы. Хорошо растут на МПА и МПБ. Эллективной средой является 1% щелочная вода на поверхности образуют нежную голубоватую пленку. На плотной среде TCBS образуют колонии желтого цвета на фоне голубой среды. Диссоц на S и R -формы.
Ферменты расщепляет глюкозу , сахарозу, маннит, маннозу до кислоты. Арабиноза -отрицтельные. Желатин, триптофан до индола, нитраты до нитритов, сероводород не образуют . (Выраженные сахар литические и протеолитические свойства)
Ферменты патогенности:
фибринолизин,
плпзмокоагулаза ,
гиалуронидаза,
лецитиназа,
коллагеназа,
муциназа и др. Продуцируют токсины 3х типов:
Токсин 1 типа-эндотоксин, при разрушении клетки.
Токсин 2 типа- экзотоксин холероген
Токсин 3 типа- подавляет активный транспорт Na через эпителий кишечника .
Антигенность: О-антиген выделяют 54 группы. Vibrio cholerae и eltor относятся к О1 группе. В О1 группе различают 3 компонента АВС и 3 серовара :
o АВ-серовар Огана , o АС-серовар Инаба, o АВС-Гикокшима.
Устойчивы.
Источник инфекции человек, больной, бектерионоситель . Механизм передачи фекально-оральный.
6. Холера - острое эпидемическое инфекционное заболевание, вызываемое холерным вибрионом, характеризующееся поражением слизистой тонкой кишки(гастроэнтеритом), обезвоживанием и общей интоксикацией организм.
Патогенез.
Патогенные свойства. Эндотоксин (ЛПС) и экзотоксинхолероген.
Факторы патогенности.
1)Структурные: наружные белки мембраны и пили, жгутик
2) Ферменты агрессии: муциназа (проникновение через слизистую оболочки тонкой кишки), фибринолизин, гиалуронидаза, нейраминидаза
2
3) Токсины: холероген-экзотоксин (вызывает гиперсекрецию воды и CLв просвет кишечника,нарушение обратного всасывания натриядиарея , обезвоживание. ЛПС(эндотоксин)- защищает от фагоцитоза.
Лабораторная диагностика.
Исследуемый материал: рвотные массы, испражнения.
Бактериоскопический метод. Экспресс-диагностика с помощью РИФ позволяет поставить точный диагноз (можно поклясться даже). Бактериологический метод диагностики является основным (выделяют чистую культуру га щелочных питательных средах и проводят идентификацию по культуральным(биотипы) и серологическим (серогруппы, серотипы) свойствам.
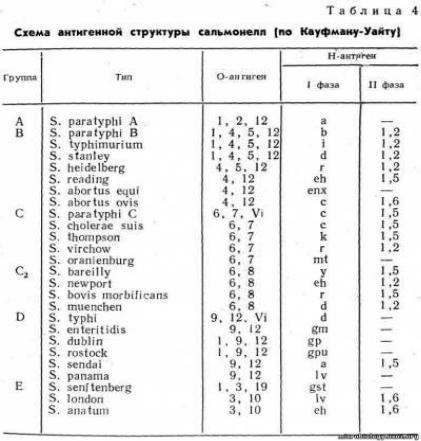
7. Сальмонеллы. Биологическая характеристика. Антигенное строение. Классификация.
Сальмонеллезыинфекционные кишечные заболевания, характеризующиеся поражением преимущественно тонкой кишки(энтерит) с развитием эндотоксинового шока.
Человек восприимчив к двум возбудителям- S.typhi , S.paratyphi.
Морфология. Мелкие грамотрицательные палочки, окруженные микрокапсулойя, имеются пили , подвижны за счет жгутиков, спор не образуют.
Физиология. Гетерохемоорганотрофы. Факультативные анаэробы
Факторы патогенности. Viантигенкапсульный полисахарид, защищает от фагоцитоза и комлемента, микрокапсула, эндотоксин, белки секреторной системы.
Резистентность. Хорошо переносят низкие t , выдерживают изменение pH в диапазоне 4-9 , при нагревании до 56 градусов сальмонеллы гибнут в течении 45-60 минут( При 100 t – умирают мгновенно)
Антигенная структура. О-антиген (ЛПС). Н-антиген (белок флагеллин)- по нему сальмонеллы дифференцируются внутри серотипа. К-антиген (у некоторых видов бактерий). Vi-антиген, или АГ вирулентности, есть у возбудителей брюшного
8. Брюшной тиф. Сальмонеллезы. Патогенез. Диагностика.
Патогенез. Брюшной тиф и паратифы А и Б сопровождаются инвазией через слизистую оболочку и размножаются в лимфоидных фолликулах кишечника. Через 10-14 дней после инкубационного периода проникает в кровь и вызывает лихорадку. Увеличиваются в размерах печень, селезенка, тяжелая интоксикация (лихорадка длится несколько недель). К концу 2 недели возбудитель выделяется из организма с мочой, потом, слюной, материнским молоком. Накапливаясь в желчном пузыре, вызывают его воспаление и с током желчи реинфицируют тонкий кишечник. Повторное внедрение сальмонелл в сенсибилизированные пейеровы бляшки приводит к развитию в них гиперэргического воспаления, их некрозу и изъявлению, что может привести к кишечному кровотечению.
3

Диагностика. Основной методБАКТЕРИОЛОГИЧЕСКИЙ. На 1 этапе с использованием селективных или дифференциально-диагностических плотных питательных сред получаем чистую культуру (из испражнений). Полученную чистую культуру идентифицируют по биохимическим свойствам и антигенной структуре. Для этого на стекле ставят РА на стекле с набором специфических поли- и монорецепторных сывороток: 1) Для определения родовой принадлежности используют поливалентную О-сыворотку. 2) Определяю серогруппу (для этого используют набор монорецепторных О- сывороток). 3) Для дальнейшей видовой идентификации используют моновалентные Н-сыворотки. СЕРОЛОГИЧЕСКИЙ МЕТОД диагностики позволяет дифференцировать заболевание от состояний, связанных с поствакцинальным иммунитетом или перенесенной в прошлом инфекцией.
9.Брюшной тиф. Серодиагностика. Носительство. Профилактика носительства. Серологическая диагностика
брюшного тифа и паратифов А и В. Для постановки диагноза применяется реакция агглютинации Видаля, основанная на обнаружении в сыворотке крови людей агглютининов, которые появляются в конце 1-й - начале 2-й недели заболевания. Особенности реакции заключаются в том, что реакция ставится одновременно с 4 разными диагностикумами (антигенами): ОН-диагностикум брюшного тифа, О-диагностикум брюшного тифа, ОН-диагностикум паратифа А и ОН-диагностикум паратифа В. Брюшнотифозные монодиагностикумы применяются для установления стадии болезни, т.к. содержание О- и Н- антител в разные ее периоды неодинаково. О-антитела накапливаются в разгвр заболевания и исчезают к моменту выздоровления. Н-антитела появляются к концу заболевания и сохраняются у переболевших в течение длительного времени. Это помогает дифференцировать острую стадию заболевания и «прививочную» или анамнестическую реакции. У больных брюшным тифом в сыворотке крови определяются О- и Н-антитела, а в сыворотке крови людей, перенесших брюшной тиф или вакцинированных против него, сохраняются только Н-антитела. Для серологического исследования реконвалесцентов и выявления бактерионосителей широко используют реакцию пассивной Vi-гемагглютинации (РПГА), с помощью которой определяют Vi-антитела в сыворотке крови людей, появляющиеся только к концу заболевания, но постоянно обнаруживающиеся у носителей брюшного тифа.
Носительство. Источник инфекции - человек (больной или бактериовыделитель). Опасность больного для окружающих в разные периоды болезни неодинакова. В инкубационном периоде заражѐнный человек практически не опасен. Механизмы передачи: фекально-оральный, реализуется водным, пищевым и бытовым путями.
Профилактика носительства. Для специфической профилактики брюшного тифа используют брюшнотифозную сорбированную и брюшнотифозную спиртовую вакцины, обогащенные Vi-антигеном, тифо –паратифозную А и В химическую вакцину. Неспецифическая профилактика включает: санитарно-бактериологический контроль за системами водоснабжения, соблюдение санитарно-гигиенических правил при приготовлении пищи, выявление бактерионосителей среди работников пищеблоков, торговли, своевременное выявление и изоляцию больных.
11.Шигеллы. Классификация. Биологические свойства, патогенез вызываемых заболеваний.
Лат. название – Shigella dysenteriae
Род Shigella включает 4 вида, которые различаются по биохимическим свойствам и антигенной структуре:
S. dysenteriae – 12 серотипов,
S. flexneri – 8серотипов,
S. boydii – 18 серотипов,
S. sonnei – 1 серотип.
1.Морфология:
- Грамотрицательные палочки, мелкие (0,5-3 мкм), с закругленными концами. Неподвижны (лишены жгутиков). Имеют пили или фимбрии – 1-го типа (отвечают за прикрепление к эпителиоцитам кишки) и 2-го типа (участвуют в конъюгации). Спор не образуют. Капсулы не имеют, но у некоторых видов есть тонкий капсулярный слой – гликокаликс, поэтому они имеют капсульные АГ. Некоторые имеют микрокапсулу.
2. Физиология:
-Факультативные анаэробы, хемоорганотрофы.
-Нетребовательны к питательным средам, следовательно, их можно культивировать на простых средах, но чаще используют селективные и дифференциально-диагностические среды (Эндо, Левина, Плоскирева, Мак-Конки).
-На плотных пит. Ср. образуют колонии S-типа, мелкие, бесцветные.
На жидких пит. ср. – равномерное диффузное помутнение.
3.Ферменты:
-Биохимическая активность - слабая по сравнению с представителями родов Echerichia и Salmonella. Основные биохимические признаки:отсуствие газообразования при ферментации глюкозы, при расщеплении белков отсуствие продукции индола, отсуствие ферментации лактозы в течение 48ч. Представители S. sonnei способны ферментировать лактозу медленно, в течение 72ч.
Ферменты защиты и агрессии:
o |
муциназа, |
|
|
o |
нейромединаза, |
||
o |
гиалуронидаза; |
|
|
4

-О-антиген, К-антиген(S. flexneri) -Шигоподобный токсин, -эндотоксин, -энтеротоксин Шига.
Источником инфекции при шигеллезе являются больные острой и хронической формой шигеллеза, а также бактерионосители (человек).
Пути: контактно-бытовой (dysenteriae), водный (S. flexnery), пищевой (S. sonnei).
Механизм: фекально-оральный
Устойчивость к факторам окружающей среды. Патогенез.
Попав с пищей в кишечник, шигеллы проникают в клетки эпителия слизистой оболочки толстого кишечника, где размножаются. Частично они погибают. Образующийся при разрушении бактерий эндотоксин сенсибилизирует слизистую оболочку, повышается проницаемость кровеносных сосудов, и эндотоксин всасывается в кровь, вызывая интоксикацию, носит циклический характер: адгезия, колонизация, внедрение шигелл в цитоплазму энтероцитов, размножение, разрушение и отторжение эпителиальных клеток, выход шигелл в просвет кишечника, снова адгезия и т.д. Поражение слизистой оболочки сопровождается отечностью, некрозами, геморрагией. Кроме того, токсин влияет на центральную нервную систему, что приводит к трофическим расстройствам. Особенно тяжело протекает заболевание, вызванное шигеллами Шига, которые глубоко проникают в слизистую оболочку толстой кишки, вызывая резкую гиперемию, отек и кровавый понос. Образуемый ими экзотоксин вызывает тяжелую интоксикацию. Для возникновения заболевания имеет значение величина инфицирующей дозы.
12. Бактериальная дизентерия. Основные клинические проявления. Лабораторная диагностика острой и хронической дизентерии.
Дизентерия - бактериальная кишечная инфекция, вызываемая различными видами рода Shigella, характеризующаяся преимущественным поражением толстой кишки по типу колита и интоксикацией.
Инкубационный период колеблется от нескольких часов до 7 дней (чаще составляет 2—3 дня). Начало заболевания острое. У некоторых больных могут возникать слабость, недомогание, снижение аппетита, разбитость. Затем отмечается повышение температуры тела в течение 2—3 дней, однократная или повторная рвота, головная боль. Для заболевания характерны боли в животе, сначала они носят постоянный характер, затем становятся схваткообразными, усиливаются перед дефекацией. Стул учащается, становится жидким, с примесями слизи, зелени, прожилок крови. В дальнейшем, на 2—3 день болезни количество каловых масс резко уменьшается, увеличивается содержание крови, нередко испражнения теряют каловый характер, становятся слизисто-кровянистыми. Отмечается бледность кожи, втянутый живот, урчание по ходу толстой кишки. Интоксикация проявляется слабостью, вялостью, сонливостью. Длительность острого периода составляет 5—14 дней.
Клин. проявления:
1.Кровь в кале
2.Слизь в кале
3.Тенезмы – ложные позывы на дефекацию.
Лабораторная диагностика.
Основной метод диагностики – бактериологический. Материалом для исследования служат испражнения.
1 день. Засеиваем исследуемый материал на ср. Эндо или Плоскирева для выделения чистой культуры. Инкубация –
24 ч при 37С.
2 день. Выбираем бесцветные лактозонегативные колонии. Пересеваем на трехсахарный агар для изучения биохимических свойств;
3 день: происходит разложение глюкозы до кислоты, лактоза -, сахароза -, сероводород -. Желтый низ, красный верх. Серотипирование: используется поливалентная шигеллезная сыворотка и моновалентные сыворотки, (+) реакция будет с 1 из них. Посев на антибиотикочувствительность.
Для диагностики хронической – серодиагностика в РНГА.
o Первое разведение сыворотки обследуемого в 4 ряда, вносят шигеллезный эритроцитарные диагностикумы (в каждый ряд свой).
o Диагн. титр 1/200-хроническая дизентерия.
13. Иерсинии. Биологическая характеристика. Вызываемые заболевания. Лабораторная диагностика.
Yersinia enterocolitica из семейства Enterobacteriaceae, род Yersinia и Yersinia pseudotuberculosis.
1.Морфология
Грамотрицательные палочки с закругленными концами (овоидной формы), мелких размеров, спор не образуют, капсул нет при 37С, белковая капсула. Имеют жгутики.
5
2.Физиология
Хемоорганотрофы, факультативные анаэробы.
Хорошо растут на простых мясных средах. На плотных пит. ср.: при культивировании при t 28С образуют колонии гладкой формы, при 37◦С и выше – шероховатые колонии, круглые, блестящие с ровным краем, бесцветные.
3.Ферменты:
1.Углеводный обмен: сахароза +, рамноза -, лактоза -, глюкоза до кислоты
2.Белковый обмен: мочевина +, продукция орнитиндекарбоксилазы
3.Индол -, сероводород -.
Ферменты защты и агрессии:
фибринолизин,
плазмокоагулаза,
нейромидиназа,
лецитиназа.
4.Токсины: термостабильный энтеротоксин, цитотоксин. Антигены: обладают О- и Н-антигенами.
5.Устойчивы к низким t.
6.Источник: дикие грызуны, человек, попадает на овощи и фрукты.
7.Механизм передачи: фекально-оральный.
Вызываемые заболевания:
1.Yersinia pseudotuberculosis проникает в лимфатические образования кишечника, везде вызывая вторичные очаги контаминации, поражают легкие (симптомы туберкулеза легких, особенно пневмонии). При лечении трудно добиться уничтожения всех иерсиний (остаются в лимф. системе). Возможны рецидивы, осложнения в других органах и ситемах. 2.Yersinia enterocolitica вызывает кишечный иерсиниоз: поверхностное воспаление тонкой кишки, не проникает в лимфатическую систему и в кровь. Протекает легко, полное выздоровление, осложнений нет.
Y. pseudotuberculosis
Морфология и физиология
Y. pseudotuberculosis представляют собой грамотрицательныеные кокковидные палочки. Они имеют жгутики и образуют капсулу. Неприхотливы к питательным средам. Размножаются в широком диапазоне температур. На плотных средах образуют S- и R-формы колоний. Являются факультативными анаэробами.
Антигены
Бактерии псевдотуберкулеза имеют Н- и О-антигены. О-антиген отличается от подобных антигенов других энтеробактерий структурой повторяющихся звеньев полисахаридной цепи ЛПС. Различают 10 сероваров этих бактерий, которые отличаются друг от друга по О-антигенной специфичности. Наибольшее значение в патологии человека имеют I, III и IV серовары.
Патогенез
Вирулентность обусловлена способностью подавлять фагоцитоз, их пенетрационными и инвазивными свойствами. Токсичность связана с эндооксином (ЛПС), а также продукцией белкового экзотоксина. После проникновения возбудителя в желудочно-кишечный тракт поражается лимфоидная ткань кишечника и возникает мезентериальный лимфоаденит. Бактерии размножаются в лимфоцитах, а затем проникают в кровь, вызывая бактериемию. В патогенезе псевдотуберкулеза существенное значение имеет аллергизация организма.
Псевдотуберкулез
Псевдотуберкулез - острая инфекционная болезнь из группы бактериальных зоонозов, характеризующееся лихорадкой, полиморфной сыпью, гепатолиенальным синдромом, поражением ЖКТ, суставов, лимфатической системы. Возбудитель - Yersinia pseudotuberculosis. Псевдотуберкулѐзные бактерии имеют соматические О-антигены и жгутиковые Н-антигены, делятся на 13 сероваров. Заболевание у людей зачастую вызывают иерсинии сероваров I, III, IV. Основным резервуаром и источником инфекции для человека являются дикие и синантропные грызуны, с выделениями которых иерсинии попадают на различные продукты питания. Основной путь передачи возбудителей псевдотуберкулеза алиментарный, хотя нельзя исключить и респираторное инфицирования. Заражение происходит после употребления контаминових иерсинии продуктов, которые хранились при низких температурах (4-12 ° С) в холодильниках и овощехранилищах. В силу своей психрофильности при таких условиях бактерии могут размножаться и накапливаться в пищевых субстратах.
Лабораторная диагностика:
Бактериологический метод.
1 день: берем исследуемый материал(кровь, кал, слизь из зева) и делаем прямой посев на на ср. Эндо, инкубация при t 22-25С 24ч.
Засеваем в буферную среду, ставим в холодильник – холодовое обогащение (размножение возбудителя).
2 день: Рост различных колоний, выбираем подозрительные – лактозонегативные. Откалываем на 3-х сахарный агар с мочевиной для идентификации до рода.
3 день: На 3-х сахарном агаре: глю до кислоты, лактоза -, сахароза -, но иногда +, сероводород -, мочевина +. => выделен возбудитель из рода Yersinia.
4 день: Для определения вида учитываем биохимические свойства: рамноза -, сахароза +, сорбит +, манит +, уреаза+, арабиноза +, глюкоза +, мочевина+(обязательно).
Для идентификации возбудителя используют сероидентификацию – по АГ свойствам для внутривидового типирования. Серодиагностика, РНГА: сыворотка крови + иерсиниозный эритроцитарный диагностикум О3, О9 – Yersiniа enterocolitica и эритроцитарный псевдотуберкулезный диагностикум. Сыворотку обследуемого разводим в 3 рядах, в каждый добавляем соответствующий диагностикум. Диагн. титр 1/200, иногда перекрестно реагируют в малом титре.
14. Методы и задачи внутривидового типирования сальмонелл, шигелл, эшерихий, холерных вибрионов, иерсиний.
Все методы складываются в дифференцировку культуральных свойств, биохимических свойств, антигенной структуры, которые позволяют выделить определенный вид м\о, что способствует правильному выбору диагноза, хода лечения и
6
профилактики. Для более подробно ответа см. все эти сво-ва в ответе на частные вопросы шигелл, сальмонелл, эшерихий, холеры, иерсений.
Эшерихии.
Основным подходом является выделение чистой культуры на дифференциально—диагностических средах и ее идентификация по антигенным свойствам. Ставят РА с набором поливалентных ОК (к О- и К- антигенам) сывороток, затем
— адсорбированных О- сывороток и прогретыми при 100 градусах Цельсия (для разрушения К- антигенов) культурами. Биохимическая дифференциация имеет дополнительное значение. Идентификация диареегенных типов возможна при выявлении специфических маркеров (энтерогеморрагические кишечные палочки не ферментируют сорбит, а серовар О157: Н7 не проявляет бета — глюкуронидазной активности).
Культуральные свойства. На жидких средах E.coli дает диффузное помутнение, на плотных средах образует S- и R- формы колоний. На основной для эшерихий среде Эндо лактозоферментирующие кишечные палочки образуют интенсивно красные колонии с металлическим блеском, не ферментирующие — бледнорозовые или бесцветные колонии с более темным центром, на среде Плоскирева — красные с желтоватым оттенком, на среде Левина — темносиние с металлическим блеском.
Биохимические свойства. Кишечная палочка в большинстве случаев ферментирует углеводы (глюкозу, лактозу, маннит, арабинозу, галактозу и др.) с образованием кислоты и газа, образует индол, но не образует сероводород, не разжижает желатин.
Антигенная структура. Какие — либо существенные морфологические различия между патогенными и непатогенными кишечными палочками не обнаружены. Их дифференциация основана на изучении антигенных свойств. Среди поверхностных антигенов выделяют полисахаридные О- антигены, жгутиковые Н- антигены и капсульные полисахаридные К- антигены. Известно более 170 вариантов О- антигенов (это соответствует принадлежности возбудителя к определенной серогруппе) и 57 - Н- антигенов (принадлежность к серовару). В состав диареегенных (вызывающих диарею) кишечных палочек входят 43 О- группы и 57 ОНвариантов.
Холерный вибрион.
Холера относится к группе особо опасных инфекций, культивирование ее возбудителя требует соблюдения особого режима биологической безопасности. Основной метод диагностики — бактериологический, включает выделение и идентификацию возбудителя.
Материал для исследования — испражнения и рвотные массы, секционные материалы от погибших, пробы воды и смывы с объектов окружающей среды, пищевые остатки.
Для посева используют жидкие среды обогащения, щелочной МПА, элективные и дифференциально — диагностические среды (лучше TCBS). В качестве транспортной среды наиболее удобна 1% пептонная вода. Подозрительные стекловидные прозрачные колонии пересевают для получения чистой культуры, которую идентифицируют по морфологическим, культуральным, биохимическим свойствам, подвижности, антигенным свойствам, фаготипируют.
Для ускоренной диагностики применяют иммунолюминесцентный метод, биохимическую идентификацию с набором индикаторных дисков, для обнаружения холерных вибрионов в первичных материалах — РНГА с антительным диагностикумом, для выявления некультивируемых форм — ПЦР, для определения вирулентности и синтеза холерогена — биопробы на кроликах — сосунках, ИФА, ДНКзонды (выявление фрагмента хромосомы, несущего оперон холерогена).
Сальмонеллы.
Антигенная структура. Выделяют О-, Н- и К- антигены. К группе К- антигенов относят Viантигены (антигены вирулентности). Благодаря более поверхностному расположению (чем О- антигены) Viантиген может препятствовать агглютинации культур сальмонелл О- специфической сывороткой (экранирование). Для дифференциации сальмонелл применяют схему (серологическую классификацию) Кауфманна — Уайта.
В соответствии со структурой О- антигенов сальмонеллы подразделяют на О- группы (67 серогрупп), в каждую из которых входят серологические типы, отличающиеся строением Н- антигенов. Принадлежность сальмонелл к определенному серовару устанавливают при изучении антигенной структуры в соответствии со схемой Кауфманна — Уайта. Примеры: серотип S.paratyphi A относится к серогруппе А, S.paratyphi В — к серогруппе В, S.paratyphi С — к группе С, S.typhi — к серогруппе D.
Для идентификации культур в РА используют поливалентные и моновалентные О-, Н- и Viантисыворотки. Серологические исследования проводят для диагностики, а также выявления и дифференциации различных форм носительства. Применяют РА (реакцию Видаля) с О- и Н- диагностикумами и РПГА с применением поливалентных эритроцитарных диагностикумов, содержащих полисахаридные антигены серогрупп А,В,С,Д и Е и Viантиген
Шигеллы.
Люминесцентный метод исследования с применением специфических флюоресцирующих сывороток. Главное достоинство этого метода - возможность быстро, через 4-6 часов, получить ответ. У всех типичных штаммов бактерий дизентерии при окраске гомологичными флюоресцирующими сыворотками наблюдается яркое зелено-желтое свечение, атипичные штаммы светятся слабо. При окраске гетерологичными флюоресцирующими сыворотками специфическая флюоресценция отсутствует. Положительные результаты люминесцентно-серологического метода наблюдаются в 2 раза чаще, чем бактериологического. Однако установлено, что при индикации Sh. flexneri и Sh. newcastle вследствие их серологических связей с другими энтеробактериями выявляются неспецифические реакции. Данный метод с успехом применяется для обнаружения Sh. sonnei и особенно при массовых обследованиях.
Для внутривидового типирования Sh. sonnei используется в последние годы определение биотипов, фаготипов, колициногенности и колициночувствительности, причем при одновременном их использовании эпидемиологическая ценность типирования шигелл возрастает. Внутривидовое типирование шигелл имеет огромное значение в эпидемиологическом процессе, позволяет установить источник инфекции и пути ее распространения.
Типирование микробных культур, в том числе и дизентерийных микробов, проводится с помощью метода микроэлектрофореза, описанного К. И. Марковым. Высокая специфичность метода микроэлектрофореза, основанного на определении различной подвижности бактериальных клеток в электрическом поле в присутствии иммунных сывороток, позволяет рекомендовать его для дифференцировки возбудителей кишечных инфекций, в том числе и дизентерийных микробов.
7
Иерсинии.
Внутривидовое типирование иерсинии в настоящее время проводят по биохимическим, серологическим, генетическим признакам и по отношению к фагам. Биохимические свойства Y. enterocolitica изучены достаточно подробно: не образуют сероводорода, выделяют аммиак, обладают способностью восстанавливать нитраты в нитриты: ферментируют арабинозу, глюкозу, маннозу, глицерин и др.: не ферментируют лактозу, инулин, сорбит, дульцит и др.; утилизируют мочевину; не образуют оксидазу. фенилаланиндезаминазу. С учетом особенностей ферментативной активности выделены I-IV биовары. значимость которых в этиологии заболеваний человека различна. Так, биовары 2 и 4 Y. enterocolitica более адаптированы к человеку, и их редко находят во внешней среде. Штаммы биовара распространены повсеместно и циркулируют как в биотической, так и в абиотической среде, в связи с чем предложено (Wauters G. et al., 1987) выделить среди них патогенные для человека штаммы (IB), обнаруживаемые преимущественно в Северной Америке, и непатогенные (1А), обитающие в окружающей среде. Возбудитель КИ имеет жгутиковый (Н) и соматический (О) антигены, у вирулентных штаммов обнаруживают W-и V-антигены. По О-антигену типируют более 60 сероваров микроба. Наиболее эпидемиологически значимыми являются штаммы сероваров 0:3; 0:9; 0:5.27; 0:8.
Типирование Y. enterocolitica по их отношению к фагам обусловлено способностью микроба продуцировать каталазу и В- галактозидазу. Большинство лизогенных штаммов с помощью 12 фагов удается разделить на 10 фаговаров: I-VIII; 1Ха (с 2 подгруппами: IXal - га-лактозидазонегативный и 1Ха2 - галактозидазопозитивный) и 1Хв, X. Иерсинии фаговара VIII у людей обнаруживают наиболее часто (70%), а фаговаров II и VII - крайне редко.
БЛОК 2.
Дифтерия. Биологическая характеристика. Лабораторная диагностика.
Возбудитель относится к роду Carinobakterium, виду C. difteria. Это тонкие палочки, прямые или слегка изогнутые, грамположительные. На концах булавовидные утолщения – метахроматические зерна волютина и могут быть выявлены при окраске по методу Нейссера. В мазках бактерии располагаются под углом в виде V или X. Спор и капсул не образуют. Неподвижны. Имеют фимбрии. Являются факультативными анаэробами или аэробами. Каринобактерии требовательны к питательным средам, для их культивирования применяются сывороточные среды или среды с добавлением крови, колонии выпуклые, величиной с булавочную головку, серовато-белого цвета, с гладкой поверхностью, не сливаются друг с другом. На кровяно-толуритовом агаре формируются колонии от серого до черного цвета. На жидких средах наблюдается рост в виде пленки или помутнения с осадком.
Ферменты защиты и агрессии: -нейроминидаза -гиалуронидаза -РНКаза -фибринолизин -лецитиназа
Экзотоксины: -некротоксин -цитомембранотоксин
Диагностика:
Материал - дифтерическая пленка или отделяемое из мест поражения.
1.Бактериоскопический метод - мазок, окраска по Нейссеру на зерна волютина
2.Бактериологический метод –
Первый день. Посев производят на чашки со средой Клауберга. Мазок, окрашивают его по Граму и по Нейссеру. Второй день. Через 18—24 ч инкубации в термостате просматривают посевы. Колонии дифтероидов влажные, выпуклые, коричневого или серого цвета.
Для выделения чистой культуры часть пересевают на скошенный сывороточный агар, или свернутую сыворотку (среда Ру или Леффлера). Вторую половину колонии пересевают в виде бляшки на поверхность среды, для определения токсигенности и, не прожигая петли, производят посев уколом в пробирку со столбиком питательной среды с цистином (проба Пизу) для выявления фермента цистиназы.
Токсигенность выделенной культуры в настоящее время определяют методом диффузионной преципитации в геле. Третий день. Со скошенного сывороточного агара или свернутой сыворотки приготовляют мазок, окрашивают, по Нейссеру, микроскопируют. Учитывают токсигенность. Отмечают появление коричневого облачка вокруг темного стержня по ходу укола в среде Пизу, что характерно для роста дифтерийных микробов. Для изучения ферментативных свойств и установления типа возбудителя дифтерии производят посев в среды Гисса с глюкозой, сахарозой, крахмалом и в среду с мочевиной для определения наличия уреазы.
Четвертый день. Окончательный положительный ответ дают при наличии типичных дифтерийных бактерий в мазках из чистой культуры, характерных колоний на Средах с теллуритом калия, результата пробы на токсигенность и определения ферментативных свойств.
2.Дифтерия. Специфическая профилактика и принципы лечения.
Профилактика - ранняя диагностика заболевания, госпитализация больных, дезинфекция, выявление носителей
дифтерийных микробов среди детей и лиц, работающих в детских учреждениях. Специфическую профилактику осуществляют введением дифтерийного анатоксина для создания активного иммунитета против дифтерии. В настоящее время проводят обязательную вакцинацию детей комплексной вакциной АКДС, в состав которой входят, помимо дифтерийного, столбнячный анатоксин и взвесь убитых коклюшных бактерий. Для ревакцинации используют вакцину АДС- М (без коклюшных бактерий) с уменьшенным содержанием анатоксинов. В особых случаях детям, контактировавшим с больным дифтерией, для создания кратковременного пассивного иммунитета вводят наряду с анатоксином противодифтерийную антитоксическую сыворотку.
8
Лечение применяют противодифтерийную антитоксическую сыворотку. Одновременно назначают антибиотики тетрациклинового ряда, пенициллин, сульфаниламидные препараты. Применяют также сердечные средства, витамины, переливание крови и др.
3.Дифтерия. Бактерионосительство, его эпидемиологическое значение. Методы определения токсигенности возбудителя дифтерии.
Бактериологические наблюдения показали, что при острых воспалительных изменениях в рото- и носоглотке обнаруживается более высокая обсемененность слизистых оболочек коринебактериями дифтерии. Это положение касается больных и бактерионосителей. Установлено, что большую опасность заражения окружающей среды создают бактерионосители, выделяющие коринебактерий дифтерии из носа. С увеличением продолжительности носительства возрастает опасность для окружающих лиц. Частота длительного носительства неодинакова в разных коллективах и может составлять до 13— 29 % от общего числа всех носителей. При отсутствии регистрируемой заболеваемости дифтерией бактерионосители являются резервуаром инфекции, сохраняя непрерывность эпидемического процесса.
Методы определения токсигенности - метод диффузионной преципитации в геле.
Вего основе лежит взаимодействие токсина с антитоксином в агаровом геле. В местах оптимального количественного соотношения токсина и антитоксина в толще агара выпадает преципитат в виде тонких нежных белых линий ("стрелы", "усики"). Пробу на токсигенность, как правило, проводят с чистыми культурами. Для постановки этой пробы существуют стандартные бумажные диски, пропитанные антитоксической противодифтерийной сывороткой и высушеные. На поверхность свежеизготовленного среды накладывают бумажные диски с антитоксином (не более четырех на одну чашку). На расстоянии 0,5 см от диска вокруг него засевают культуры в виде "бляшек" диаметром 7-8 мм, чередуя "бляшки" изучаемой культуры и контрольного штамма. Результаты учитывают через 18-24 и 48 часов. Критерием специфичности преципитатов является слияние линий преципитации исследуемой культуры с линиями токсигенного штамма. В таком случае выделенную культуру считают токсигенной.
4.Менингококки. Биологическая характеристика. Формы вызываемой инфекции. Носительство.
Neisseria meningitidis это диплококки, круглые или слегка овальные, бобовидной формы, грамотрицательны. Спор не образуют, жгутиков не имеют. В организме человека могут образовывать нежную капсулу. аэроб, на простых питательных средах не растет. Для культивирования используют питательные среды, содержащие нативный белок (сыворотка, кровь, асцитическая жидкость, яичный белок). На сывороточном агаре колонии менингококка мелкие, диаметром 0,5—1 мм, нежные, слегка выпуклые, полупрозрачные, голубоватые в проходящем свете, с ровным краем и гладкой поверхностью. Биохимически микроб малоактивен: разлагает только глюкозу и мальтозу с образованием кислоты. Не дает гемолиза на кровяном агаре, не разжижает желатина, не образует индола и сероводорода. Менингококки не выделяют экзотоксина. Образуемый ими эндотоксин липополисахаридной природы. Во внешней среде менингококк малоустойчив.
Формы вызываемой инфекции:
-носительство -назофарингит
-менингит (гнойное воспаление)
-менингококцемия (геморрагическая сыпь на груди и животе)
Носительство - Опасность представляет также то, что бактерии могут обитать в носоглотке совершенно здоровых людей, которые являются хроническими бессимптомными носителями. В результате носительства появляется иммунитет к соответствующему штамму возбудителя, который не может вызвать заболевание у носителя, однако может быть опасен для других людей. Носители также могут заболевать при заражении другими штаммами бактерии. Вне эпидемий распространенность носительства составляет около 10%, но в закрытых коллективах (школах, военных частях) может доходить до 60-80%.
5.Менингококковая инфекция. Лабораторная диагностика. Специфическая профилактика.
Материал - при менингите исследуют спинномозговую жидкость (ликвор), кровь, у бактерионосителей — слизь из носоглотки.
Бактериоскопический: Спинномозговую жидкость в количестве 2—5 мл центрифугируют. Из осадка готовят мазки, окрашивают их водным раствором фуксина или метиленового синего. При наличии бобовидных, расположенных внутриклеточно диплококков выдают ориентировочный ответ.
Бактериологический: Посев материала для получения чистой культуры производят на плотные или полужидкие питательные среды, содержащие сыворотку, кровь или асцитическую жидкость. Культуры инкубируют в течение 18—24 ч при 37° в специальном термостате с повышенным содержанием (8—10 %) СО2. Идентификацию выделенной культуры проводят на основании следующих свойств: оксидазаположительные колонии рассматривают как возможно принадлежащие к видам Neisseria; наличие в культуре Neisseria meningitidis подтверждают образованием уксусной кислоты при ферментации глюкозы и мальтозы (но не лактозы, сахарозы и фруктозы); принадлежность к серогруппам определяют в реакции агглютинации (РА). Проводят дифференциацию выделенной культуры с другими бактериями, вызывающими менингит. Серологический метод используют для обнаружения растворимых бактериальных АГ в ликворе и других видах исследуемого матери-ала или AT в сыворотке крови. Для обнаруже-ния АГ применяют ИФА, РИА, иммуноэлекторофорез. Специфическая профилактика. Для создания пассивного иммунитета детям дошкольного возраста вводят однократно иммуноглобулин не позднее 7-го дня после регистрации первого случая заболевания. Для активной иммунизации используют вакцины из очищенных капсульных полисахаридов менингококков серогрупп А и С. В России проводят вакцинацию групп риска менингококковой вакциной А или бивакциной А+С. Кроме того, возможно проведение химиопрофилактики с применением антибиотиков в замкнутых коллективах, если имеет место хотя бы один случай менингококковой инфекции.
9
6:ТУБЕРКУЛЕЗ. БИЛОГИЧЕСКОЕ ЗНАЧЕНИЕ ВОЗБУДИТЕЛЯ. ЭПИДЕМИОЛОГИЯ, ХНАЧЕНИЕ СОЦИАЛЬНЫХ ФАКТОРОВ. СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА Туберкулез – инфекционное социально-обусловленное эпидемически опасное хроническое заболевание человека,
характеризуется образованием специфических воспалительных изменений (бугорков) в различных органах, с преимущественной локализацией в легких и и лимфатических узлах.
Эпидемиология:
Источник инфекции (больной человек, инфицированные) – пути передачи (воздушно-капельный, контактный, алиментарный) – восприимчивый организм (возраст, пол, соц.фактор – группа риска (бомжи, престарелые, наркоманы, контактные лица, ВИЧ-инфицированные
Имеется туберкулезная вакцина(бцж), которая приготовлена из живых атениурованных бактерий M.bovis. Предназначена для профилактики туберкулеза.
7:ВОЗБУДИТЕЛИ ТУБЕРКУЛЕЗА. БИОЛОГИЧЕСКИЕ СВОЙСТВА. БАКТЕРИОСКОПИЧЕСКАЯ ДИАГНОСТИКА ЗАБОЛЕВАНИЯ Возбудители туберкулеза:
M.tuberculosis (бацилла Коха) M.africanum
M.bovis
M.microti
морфологические.свойства:
имеет форму палочек (разной длины и изогнутости), капсул не образуют, Гр(+), многие биологические св-ва микобактерий объясняются высоким содержанием липидов:
1.устойчивость к кислотам, щулочам и спирту 2.трудная окрашиваемость красителями
3.относительно высокая устойчивость к высушиванию и д-ю солнечных лучей 4.устойчивость к д-ю простых дезинфицирующих средств 5.высока гидрофобность (говоря о культуральных свойствах)
6.токсическое действие липидов мембран
Факторы патогенности:
o |
1.корд-фактор (гликолипид) |
o |
2.туберкулин |
o |
3.липиды |
o |
4.сульфатиды |
Выращивается по методу Прайса. Видны тяжы(«косы») из клеток, имеющих корд-фактор. Окраска по Цилю-Нильсону
8:ТУБЕРКУЛЕЗ. МЕТОДЫ ЛАБОРАТОРНОЙ ДИАГНОСТИКИ ОТКРЫТЫХ ФОРМ. ОБРАБОТКА МОКРОТЫ Для диагностики иуберкулеза применяют все методы:бактериоскопический (по граму, цилю-нильсону, бактериологический, серологический (рск,рнга, ифа), биологический (заражение морских свинок), аллергологические пробы (манту), пцр.
При исследовании исходного материала необходимо учитывать, что содержание в нем микобатерий может быть незначительным, поэтому для повышения вероятности обнаружении микобактерий туберкулеза используют методы концентрирования их с помощью центрифугирования или флотации, а также фазово-контрастной и люминесцентной микроскопии Для бактериологического метода: сперва исслед.материал перед посевом необходимо обрабатывать слабым р-ром серной
кислоты для устранения сопутствующей микрофлоры. Выделение чистых культур с учетом скорости их роста, пигментообразования и синтеза ниацина Для более быстрого выведения возбудителя туберкулеза предложен метод микрокультур. Суть его состоит в том, что на
предметное мтекло наносят исследуемый материал, обрабатывают его серной кислотой, отмывают, стекло помещают в цитратную лизированную кровь и инкубируют при t=37C. Рост микроколоний на 3-4 сутки
9:ТУБЕРКУЛЕЗ. МЕТОДЫ ДИАГНОСТИКИ ЗАКРЫТЫХ ФОРМ ТУБЕРКУЛЕЗА ЛЕГКИХ. ТУБЕРКУЛИН: ПОЛУЧЕНИЕ, ПРИМЕНЕНИЕ. ТРАКТОВКА РЕАКЦИИ МАНТУ.
При закрытых формах возбдудитель не выделяется в окружающую среду с мокротой , следовательно для диагностики – серологические реакции и пцр Туберкулиновая аллергическая реакция является очень специфичной. Подобную сенсебилизацию модно вызвать только
цельными живыми или убитыми туберкулезными палочками, она выявляется туберкулином, но сам он не вызывает такой сенсебилизации. Положительная проба – инфицирование организма туберкулезной палочкой, следовательно, о наличии иммунитета Получают туберкулин путем стерилизации туберкулезной палочки на глицериновом бульоне
10. Пневмококки. Биологические свойства, вызываемые заболевания, лабораторная диагностика.
Пневмококк (лат. Streptococcus pneumoniae) — вид бактерий рода стрептококков. В русскоязычной литературе известен также как диплококк Вейксельбаума и диплококк Френкля. Существует по крайней мере 91 различных капсульных типов пневмококков, но большинство (более 90 %) инвазивных заболеваний вызывается 23 сероварами.
1.Морфология: Морфология и биологические свойства. Пневмококки представляют собой парно расположенные кокки овальной, слегка вытянутой ланцетовидной формы, напоминающие пламя свечи. Они могут располагаться также короткими цепочками, напоминая стрептококки. В организме человека и животных образуют капсулу; при выращивании на искусственных средах она отсутствует. Неподвижны, спор не образуют, грамположительны.
10
