
- •Отдаленные результаты хирургического лечения односторонней микрогении и анкилоза височно-нижнечелюстного сустава
- •Отдаленные результаты лечения односторонней микрогении одновременно с восстановлением подвижности челюсти у детей
- •1Ч2 года после удлинения тела нижней челюсти пересадкой
- •Анализ результатов хирургического лечения двусторонней микрогении и анкилоза височно-нижнечелюстного сустава
- •Глава V
- •Исправление нарушений прикуса
- •После радикального хирургического
- •Лечения микрогении
вмешательством как для лечения анкилоза, так и для создания условий для роста скелета лица.
Непосредственные результаты лечения были следующими: заживление ран после 18 операций прошло без осложнений. У одной больной через сутки после операции развилась аллергическая реакция на введение чужеродного белка (резкий отек лица, подчелюстной области с затруднением дыхания). После соответствующего лечения явления аллергии ликвидированы.
У 8 больных возникло воспаление в ране, его течение было различным и привело к разным конечным исходам.
У трех больных в период с 10 по 17-й день после операции образовались свищи со скудным серозным отделяемым. Посев отделяемого из свища у одного больного оказался стерильным, у двоих — высеяли белый стафилококк. Процесс в ране протекал вяло, не сопровождался температурной реакцией и почти не отражался на формуле белой крови. Свищи самопроизвольно закрылись через 1—1'/г месяца после операции. Лечение этих больных закончилось успешно — форма лица хорошо исправлена, восстановлена подвижность челюсти.
У четырех больных воспаление в ране развивалось медленно и вызвало расплавление вкладышей из биопластмассы. В отделяемом из свищей обнаружен гемолитический стрептококк и патогенный стафилококк. У двоих больных вкладыши удалили через 7 и 8 недель после операции, у третьего больного вкладыш отошел по частям через свищ в период между 2 и 3-м месяцами после операции. У этих трех больных не наступило возврата челюсти в прежнее положение, сохранилась хорошая ее подвижность, достигнутая при операции. У четвертого больного на слизистой оболочке рта образовался пролежень от давления межзубной распорки, что привело к воспалению раны и отторжению вкладыша спустя 5—7 недель после операции. Однако это не отразилось на результате '. операции: микрогекия у него была мало выражена, > открывание рта осталось равным ширине двух паль-5 цев.
116
У последней больной с выраженной микрогенией и фиброзным анкилозом височно-нижнечелюстного сустава воспаление развилось бурно и привело к отторжению вкладыша спустя 4 недели после операции. Смещение челюсти в первоначальное положение вызвало значительную асимметрию лица, которая возникла сразу же после выделения вкладыша, рецидив анкилоза наступил спустя 2 месяца.
Следует подчеркнуть, что при развившемся воспалительном процессе характер его течения существенным образом влияет на сроки отторжения вкладыша из биопластмассы и этим самым определяет исход лечения.
При вялом течении воспаления в ране медленное расплавление биопластмассы позволяет повременить с удалением вкладыша до конца второго месяца. При этом условии достигнутое при операции положение челюсти сохраняется массивными рубцами, образующимися на внутренней поверхности ее ветви; нарушения подвижности челюсти при этом не наступает.
Раннее отторжение вкладыша может привести к рецидиву микрогении и анкилоза.
Обращает внимание сравнительно частое возникновение воспаления в ране при применении вкладышей из биопластмассы. Возможно, они в какой-то мере связаны с природой вкладыша, который как препарат крови может явиться благоприятной питательной средой для микробов.
Послеоперационное введение больных не представляет особенностей. В течение двух недель больные должны питаться жидкой пищей; спустя 16— 18 дней им разрешается прием мягкой пищи. Механотерапия, как правило, не применяется.
Анализ результатов хирургического лечения односторонней микрогении и анкилоза
височно-нижнечелюстного сустава «подвесной» артропластикой по методу В. С. Йовчева
«Подвесная» артропластика по методу В. С. Иов-чева была применена при лечении односторонней микрогении и анкилоза височно-нижнечелюстного сустава У 8 взрослых больных и одного юноши 16 лет. У двоих
117
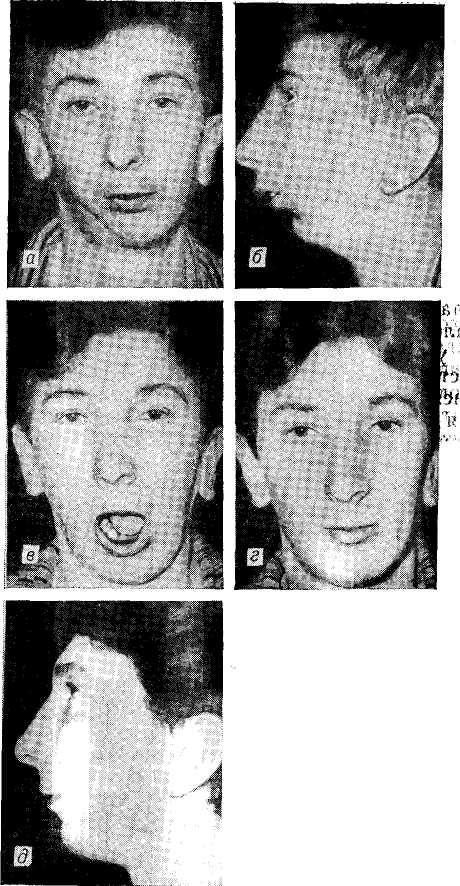
Рис.
43. Больной Д., 16
лет.
Микрогения
и фиброзный анкилоз
левого височно-нижнечелюстного
суета-ва.
а,
6 —
до лечения; в,
г,
д — результат
комплексного
лечения.
из 9 больных был костный анкилоз, у 7 — фиброзный. Укорочение челюсти составляло от 20 до 50 мм.
Применением метода «подвесной» артропластики у этих больных, кроме восстановления подвижности нижней челюсти и удлинения ветви, преследовалась и другая цель — создание более правильной анатомической формы угла челюсти, что достигалось подсадкой куску аллогенного хряща. Приведенный ниже пример достаточно ясно иллюстрирует это положение.
Клинический пример. Больной Д., 16 лет. Диагноз: микрогения и фиброзный анкилоз левого височно-нижнечелюст-ного сустава после ушиба лица в детстве (рис. 43, а, б). Открывание рта между резцами составляло 4 мм, боковые движения челюсти определялись в правом суставе. Укорочение левой половины нижней челюсти равно 50 мм.
19/1 1962 г. под эндотрахеальным наркозом через разрез под углом челюсти поднакостнично выделили ветвь и рассекли ее ступенеобразно. Расстояние между горизонтальными ступенями по вертикали составляло 15 мм. После перемещения тела челюсти вперед и к средней линии лица культю венечного отростка и ветвь челюсти соединили швами из полиамидной нити. Для улучшения формы угла к ветви подшили аллогенный реберный хрящ длиной 45 мм. Наложили внеротовое вытяжение челюсти вперед и в здоровую сторону за накостный зажим. Рану вокруг зажима зашили, она зажила без осложнений. Вытяжение сняли спустя 12 дней. Челюсть закрепили шиной Ванкевич. Активные движения нижней челюсти разрешили через 4 недели после операции. Механотерапии не применяли. Через l'/г месяца открывание рта стало свободным. Подбородок занимал правильное положение.
Позднее больному произвели ортодонтическое лечение после решетчатой компактостеотомии верхней челюсти и контурную пластику подбородка размельченным хрящом. В итоге комплексного этапного лечения достигнуто стойкое восстановление подвижности челюсти (см. рис. 43, в, г, д), исправление формы лица и прикуса зубов.
Непосредственные результаты были вполне удовлетворительными. Заживление послеоперационных ран у всех больных протекало без осложнений, у всех больных было достигнуто исправление положения нижней челюсти, улучшение формы лица, а также была восстановлена подвижность нижней челюсти: открывание рта достигало ширины двух пальцев больного.
119
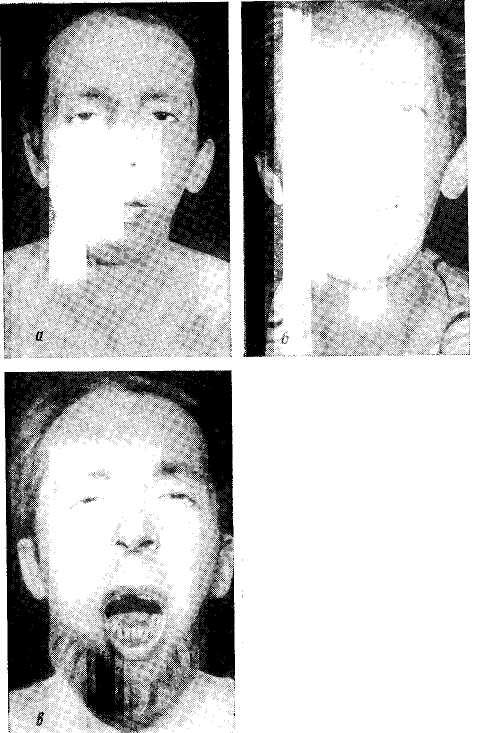
Рис.
44. Больной К., 35 лет.
Рецидив
анкилоза левого височно-нижнечелюстного
сустава,
микрогения, а,
б—при
поступлении;
в —результат через
9 месяцев.
 Анализ
результатов хирургического лечения
односторонней микрогении
с одновременным кии
восстановлением подвижности челюсти
артропластикой с
применением различных прокладон
Анализ
результатов хирургического лечения
односторонней микрогении
с одновременным кии
восстановлением подвижности челюсти
артропластикой с
применением различных прокладон
Различные межкостные прокладки были применены для исправления микрогении и восстановления подвижности челюсти у 8 больных.
Прокладки из кусков широкой фасции бедра по типичной, широко известной методике использовали у трех больных с мало выраженным укорочением ветви нижней челюсти.
Последующие наблюдения показали, что прокладка из фасции у одного больного привела к сохранению достигнутой при операции подвижности челюсти, у двоих других больных наступил рецидив анкилоза, спустя 3—6 месяцев после операции.
Вкладыши из пластмассы АКР-7 и плексигласа применили у двух больных. Эти вкладыши были массивными и рассчитаны не только на разобщение концов рассеченной ветви челюсти, но и на ее удлинение. Вкладыши из пластмассы оказались неподходящим материалом для интерпозиции — у обоих больных наступил рецидив анкилоза; это послужило основанием для отказа от дальнейшего их использования.
Куски аллогенного реберного хряща применили при лечении анкилоза и микрогении у троих больных в возрасте 14, 27 и 35 лет. У двоих из них хрящевой блок выполнял роль межкостной распорки, у третьего больного куском хряща удлинили выделенную из рубцов ветвь челюсти.
Наибольший интерес представляет наблюдение, где реберный хрящ был применен при артропластике в виде временной межкостной распорки в неблагоприятных условиях сообщения костной раны с полостью рта.
Клинический пример. Больной К-, 35 лет. Диагноз: рецидив анкилоза левого височно-нижнечелюстного сустава, микрогения, асимметрия лица (рис. 44, а, б). В возрасте 2 лет он перенес скарлатину, осложнившуюся левосторонним гнойным отитом, через год после заболевания закрылся рот, а потом постепенно возникла асимметрия лица. Впервые его оперировали в возрасте 5 лет — подскуловым доступом произвели остеотомию шейки суставного отростка (И. П. Калинейко). Открывание рта по-
120
рации составляло ширину 2 пальцев, рецидив неподвижности наступил через год. Тогда ему под наркозом раскрыли рот насильно (проф. А. А. Лимберт), открывание рта стало свободным, но через 6 месяцев рот снова закрылся. Позднее больного оперировали еще 5 раз (проф. А. А. Лимберг); в возрасте 12, 13, 14, 16, 23 лет. Последующие операции произвели через разрез под углом челюсти, применяли остеотомию ветви, старались широко развести концы кости, для межкостной прокладки последовательно использовали лоскут из жевательной мышды, кусок широкой фасции бедра, клетчатку стебельчатого лоскута, вкладыш из биопластмассы. Вне зависимости от межкостной
121

о —до операции; б — спустя 5 месяцев. Нижняя челюсть
занимает правильное положение, видна широкая щель
на месте остеотомии ветви.
прокладки наступил рецидив неподвижности спустя 6—8 месяцев. После артропластики с межкостной закладкой клетчатки стебля рецидив наступил позднее (рис. 45, а).
При поступлении на лечение в марте 1969 г. обнаружено: асимметрия лица выражена мало, хотя левая ветвь челюсти короче правой на 15 мм, открывание рта равно 5—6 мм. На рентгенограммах челюстей прослеживается щель правого височно-нижнечелюстного сустава; в левом суставе костный анкилоз; шель после остеотомии ветви кое-где прослеживается. 28/1II 1969 г. через разрез по рубцу под углом челюсти слева выделили ветвь, рассекли костные и фиброзные спайки. Открывание рта стало возможно на ширину 20 мм. Из конца центрального отрезка ветви удалили кусок кости длиной 1 см, роторасширителем насильственно расширили щель между концами кости до 30 мм, при этом произошло повреждение слизистой оболочки полости рта. В костную щель поместили кусок аллогенного реберного хряща длиной 30 мм. На рану во рту уложили йодоформный тампон, наружную — зашили, оставив в ней резиновый выпускник. Нижнюю челюсть в положении отведения в здоровую сторону закрепили массивной распоркой из пластмассы, которую поместили между зубными рядами справа в области моляров. Рана во рту очень медленно эпителизировалась, в подчелюстной области образовался свищ. Через 7 недель после операции хрящ был удален в связи с обострением воспаления в ране. Рана постепенно зажила. Распорку из пластмассы больной носил в течение 3 месяцев. В итоге лечения достигнуто: правильное положение подбородка, открывание рта равно ширине двух пальцев (см. рис. 44, в), прикус — спереди — прямой, справа — нормальный перекрывающий; слева имеется легкий наклон нижних зубов в язычную сторону. Боковые движения челюсти сохранены в правом суставе. Достигнутый результат лечения оказался стойким.
Это наблюдение позволяет отметить, что аллоген-ный хрящ с успехом может выполнить роль временной межкостной распорки в неблагоприятных условиях сообщения костной раны с полостью рта.
Отдаленные результаты хирургического лечения односторонней микрогении и анкилоза височно-нижнечелюстного сустава
Исходы лечения в отдаленные сроки выяснены у 77 из 80 оперированных. Детей среди обследованных было 33 человека. Следует отметить, что часть детей после операции находилась на диспансерном наблюдении для того, чтобы вовремя заметить возможный рецидив неподвижности и отставание в росте челюсти и продолжить рациональное лечение.
Срок наблюдения у 20 человек составляет от 6 до 18 месяцев, еще у 20 — от 2 до 4 лет.
123
У 37 человек срок наблюдения был более значителен — от 5 до 17 лет. В число больных с ранними сроками наблюдения в большинстве вошли больные с рецидивами неподвижности челюсти.
Сведения об исходах лечения у значительной части больных получены при личном осмотре.
Результаты лечения учитывали раздельно в отношении восстановления подвижности нижней челюсти и исправления формы лица.
крывание рта равно ширине l'/г пальцев. Такое открывание рта достаточно для приема пищи, но составляет только Уг нормального открывания; плохо— открывание рта на ширину 1 пальца и меньше. На двух табл. 5 и 6 суммированы сведения об исходах лечения анкилоза височно-нижнечелюстного сустава у детей и взрослых.
Таблица 6
Отдаленные исходы лечения одностороннего анкилоза височно-нижнечелюстного сустава у взрослых

Результаты оценивали по четырехбалльной системе: отлично — свободное открывание рта; хорошо — открывание рта равно ширине 27г — 2 пальцев, что составляет 2/з нормального; удовлетворительно—от-
Таблица 5
124
Отдаленные исходы лечения одностороннего анкилоза височно-нижнечелюстного сустава у детей
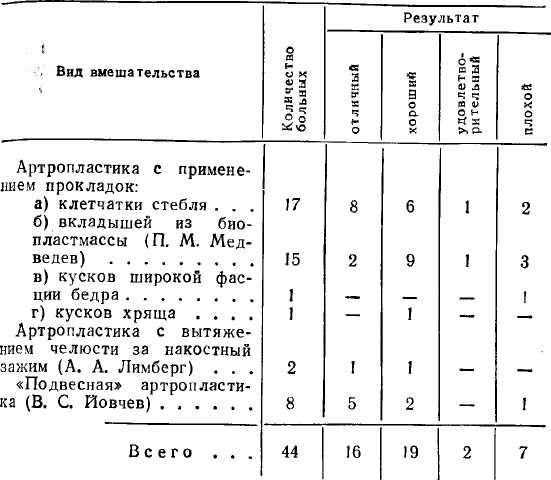
Сравнение этих двух таблиц позволяет отметить, что у детей число рецидивов неподвижности значительно больше, чем у взрослых. Вероятно, что это в некоторой степени связано с высокими регенеративными способностями растущего организма.
Для восстановления подвижности нижней челюсти при плохом результате лечения (см. табл. 5, 6) повторно оперировались 18 больных, лечение 12 человек закончились успешно, рецидив анкилоза снова возник у 6 больных. .Четверо из них были
125
оперированы в третий раз, у одного из них вмешательство было двусторонним. Лечение этих больных закончилось восстановлением свободной подвижности челюсти у одного больного и в пределах ширины 2 пальцев у остальных.
В конечном итоге из 77 обследованных в отдаленные сроки больных рецидив неподвижности остался у 4 человек; двое из них были оперированы в институте по одному разу; двое — дважды.
Следует указать, что из 18 больных, поступивших в институт с рецидивами анкилоза, подвижность нижней челюсти была восстановлена у 17 человек.
Ретроспективный анализ позволяет указать на следующие возможные причины рецидива анкилоза; 1) ошибки диагностики — несвоевременное распознавание фиброзного анкилоза в другом составе; в связи с этим проведение оперативного вмешательства только с одной стороны. Такая ошибка была допущена при лечении двоих больных; 2) применение неполноценных межкостных прокладок. К ним следует отнести вкладыши из акрилата; 3) недостаточное разведение концов кости на месте ее рассечения при формирова нии нового сустава.
Важно в процессе операции восстановить свободную подвижность челюсти, широко — на 25—30 мм —I развести концы рассеченной кости и длительно со-' хранить достаточную щель между ними. Таких уела вий можно добиться применением массивных меж костных прокладок, из которых лучшей оказалаа клетчатка стебельчатого лоскута. Именно при этом! способе лечения удалось восстановить подвижностг челюсти у 12 из 15 больных с многократными рециди
вами анкилоза.
У детей при фиброзном анкилозе может быть эф фективна артропластика с последующим вытяжение)1 нижней челюсти по методике А. А. Лимберга ил закреплением ее куском хряща по методике В. И. Зна менского. При выполнении операций по этим метод s кам важно выделенную из рубцов челюсть установит 1 в положение гиперкоррекции в здоровую сторону.
Благоприятные результаты были достигнуты пр применении вкладышей из биопластмассы, которы были изготовлены вскоре после опубликовани
126
П. М. Медведевым методики артропластики (1953— 1956 гг.). Позднее качество вкладышей изменилось — они стали легко крошиться после их смачивания кровью, поэтому не могли выполнять роль межкостной распорки. Кроме того, сравнительно частые осложнения воспалительного характера также привели к ограничению их применения.
Представляет интерес наблюдение рецидива анкилоза у девочки Е., 12 лет, после применения для межкостной прокладки биопластмассы.
Первоначально ее оперировали в 1960 г. с диагнозом: фиброзный анкилоз височно-нижнечелюстного сустава и микрогения справа. При артропластике горизонтально рассекли основание венечного и шейку суставного отростков. В костную щель поместили вкладыш из биопластмассы высотой 15 мм. Рана зажила без осложнений, при выписке открывание рта было возможно на ширину l'/г пальцев. Через два года больная поступила с рецидивом анкилоза, но лицо было симметрично. При повторной артропластике обычным путем подошли к месту остеотомии, обнаружили остатки вкладыша из биопластмассы в виде крошек. Они лежали в углублении, его дном являлась костная пластинка, объединяющая внутренние поверхности концов кости на месте остеотомии. Недостаточная ширина щели на месте рассечения привела к сращению кости.
Положительно следует оценить метод «подвесной» артропластики, который нашел применение при лечении взрослых. Рецидив анкилоза у одной больной возник в результате погрешности в технике операции: не было достигнуто достаточно широкого разобщения между культей анкилозированной суставной головки и задним краем перемещенной вперед ветви челюсти. В этом участке образовались костно-фиброзные спайки. Разъединение спаек и удаление значительного участка кости из суставной головки закончилось стойким восстановлением подвижности челюсти.
Отдаленные исходы лечения анкилоза височно-нижнечелюстного сустава с учетом повторных операций были следующие: отличные —у 30 больных, хорошие — 37, удовлетворительные — у 5 человек. Рецидив анкилоза остался у 4 больных. Неизвестен исход лечения у одного больного, повторно оперированного для устранения анкилоза. Надо полагать, что учет допущенных ошибок и выбор рационального метода лечения, наиболее полно отвечающего
127
индивидуальности больного, может избавить его от тяжелого страдания.
Восстановление достаточного открывания рта благоприятно отражалось на здоровье больных: улучшались их питание, уход за зубами и полостью рта. Ортодонтическое исправление прикуса и при необходимости протезирование зубов создали благоприятные условия для восстановления функции жевания.
Отдаленные результаты лечения микрогении и исправления формы лица
Результаты оказались лучше у взрослых, чем у детей. Этот факт можно объяснить следующими обстоятельствами: при лечении взрослых приходится исправлять стойкое нарушение формы челюстей и лица. В последующем степень этих нарушений не нарастает. Форма лица остается хорошей и в отдаленные после операции сроки, если сохраняется объем ранее примененной межкостной прокладки или вокруг ветви образуются достаточно прочные рубцы, препятствующие смещению челюсти в прежнее положение.
Применением межкостных закладок из клетчатки стебельчатого лоскута или биологической пластмассы у взрослых удается стойко устранить микрогению, если укорочение пораженной половины челюсти не превышает 30—35 мм.
Из 44 взрослых больных, которым произвели исправление формы лица одновременно с восстановлением подвижности челюсти, правильное положение подбородка, достигнутое в процессе операции, в отдаленные сроки сохранилось у 40 человек. Недостаточное исправление формы лица и смещение подбородка в больную сторону на 6—12 мм обнаружено у 4 больных, у которых укорочение пораженной половины челюсти было в пределах от 48 до 55 мм.
Клинический пример. Больная Ж-, 25 лет. Диагноз: рецидив фиброзного анкилоза правого височно-нижнечелюстного сустава, микрогения после артрита в возрасте 6 лет (рис. 46, а). Открывание рта равнялось ширине 2 пальцев, укорочение правой половины челюсти — 55 мм. Произведена типичная артропластика с межкостной закладкой клетчатки стебельчатого лоскута (проф. А. А. Лимберг). Форма лица хорошо исправлена (рис. 46,6).
128

Рис. 46. Больная Ж., 25 лет.
Микрогения, рецидив фиброзного анкилоза правого височно-
нижнечелюстного сустава;
а—до лечения; б—через год после артропластики; е, г — че£ез 11 лет.
При осмотре через 11 лет отмечено свободное открывание рта, заметна асимметрия лица (рис. 46, в, г). Больная похудела, это отразилось на объеме межкостной прокладки из клетчатки, что ухудшило результат исправления микрогении. Изъян правой ветви челюсти обусловил избыточный размах движений в левом
129

Рис. 47. Рентгенограммы нижней челюсти
больной Ж-
а—деформация и изъян проксимального отдела правой ветви," б—вывих в левом височно-нижнечелюст-ном суставе при открывании рта.
височно-нижнечелюстном суставе: максимальное открывание рта сопровождается вывихом в «здоровом» суставе (рис. 47, а, б).
При столь значительном укорочении челюсти необходимо после артропластики вторым этапом устранять оставшееся укорочение челюсти свободной пересадкой кости.
130
При оценке результатов лечения микрогении у детей учитывали положение подбородка, форму лица и прикус зубов. Оценку результатов производили по трехбальной системе: хорошо, удовлетворительно и плохо.
Хороший результат — подбородок занимает правильное положение по средней линии лица или едва заметно, на 2—3 мм, отклонен в больную сторону, лицо симметрично.
Удовлетворительный результат — подбородок отклонен от средней линии на 4—7 мм, заметно его уплощение на здоровой стороне.
Плохой результат — асимметрия лица заметна, подбородок отклонен в больную сторону более чем на 7 мм.
Таблица 7
