
- •Клиническая Анестезиология книга третья
- •Содержание
- •Физиология печени и анестезия
- •Сосудистые функции печени
- •Глава 35 Анестезия при сопутствующих заболеваниях печени
- •36 Анестезия при сопутствующих эндокринных заболеваниях
- •37 Анестезия при сопутствующих нервно-мышечных заболеваниях
- •38 Анестезия при офтальмологических операциях
- •39 Анестезия при оториноларингологических операциях
- •40 Анестезия при ортопедических операциях
- •Сердечный выброс
- •41 Анестезия при травме
- •42 Беременность, плод и анестезия
- •43 Анестезия в акушерстве
- •1. Интраспинальное введение опиоидов
- •2. Интраспинальное введение местных анестетиков
- •3. Интраспинальное введение местных анестетиков в сочетании с опиоидами
- •1. Спинномозговая анестезия
- •2. Эпидуральная анестезия
- •3. Комбинированная спинально-эпидуральная анестезия
- •1. Кардиотокография (мониторинг сердечного ритма плода)
- •2. Исследование крови, взятой из кожи головки плода
- •3. Лечение внутриутробной гипоксии
- •1. Общие принципы
- •2. Примесь мекония в околоплодных водах
- •3. Асфиксия новорожденного
- •44 Детская анестезиология
- •45 Анестезия у пожилых
- •46Анестезия при амбулаторных вмешательствах
- •47 Осложнения анестезии и профессиональные вредности в анестезиологии
- •1. Длительное воздействие ингаляционных анестетиков
- •2. Инфекционные заболевания
- •3. Злоупотребление лекарственными препаратами
- •4. Рентгеновское облучение
- •48 Сердечно-легочная реанимация
- •49 Ранний послеоперационный период
- •50 Интенсивная терапия
- •1. Методы доставки кислорода
- •2. Осложнения кислородотерапии
- •1. Аппараты ивл, обеспечивающие положительное давление в дыхательных путях
- •2. Некоторые аспекты ивл
- •3. Перевод с ивл на самостоятельное дыхание
- •1. Кардиогенный отек легких
- •2. Некардиогенный отек легких и респираторный дистресс-синдром взрослых
- •(Концентрация креатинина в моче/Концентрация креатинина в плазме)
- •Дж. Эдвард Морган-мл. Мэгид с. Михаил
- •Isbn 5-95180023-4
47 Осложнения анестезии и профессиональные вредности в анестезиологии
Периоперационные осложнения и летальность могут быть сопряжены с предоперационным состоянием больного, хирургическим вмешательством и анестезией. Классификация ASA позволяет количественно оценить риск периоперационных осложнений в зависимости от предоперационного состояния больного (глава 1). В некоторых исследованиях предпринимались попытки количественной оценки риска в зависимости от отдельных состояний и заболеваний (например, от предшествующего инфаркта миокарда). Отметим, что любая схема, не учитывающая характера операции и вида анестезии, не позволяет достаточно полно оценить периоперационный риск. Так, у больного с инфарктом миокарда в анамнезе (3 класс по ASA) резекция легкого сопряжена с большим риском осложнений, нежели операция по поводу паховой грыжи. Прием пищи незадолго до операции повышает риск периоперационных осложнений.
В предыдущих главах обсуждались осложнения, характерные для отдельных сопутствующих заболеваний и видов хирургических вмешательств. Все еще встречаются осложнения, обусловленные ошибками при проведении анестезии. В этой главе рассматривается распространенность, причины и профилактика осложнений анестезии. Кроме того, обсуждаются осложнения, обусловленные положением больного на операционном столе, внутрибольничной инфекцией, аллергией на лекарственные препараты и латекс. Отдельный раздел посвящен профессиональным вредностям в анестезиологии: рассматриваются длительное воздействие следовых концентраций анестетиков, риск инфекций, злоупотребление лекарственными препаратами, воздействие рентгеновского облучения.
Общие сведения
Распространенность
Распространенность осложнений анестезии по ряду объективных причин точно оценить трудно. Прежде всего, во многих случаях невозможно установить, чем именно обусловлен неблагоприятный исход — сопутствующими заболеваниями, тяжестью операции или анестезией, потому что могут сочетаться все три фактора. Кроме того, сложно сформулировать, что именно попадает под определение "осложнение анестезии". Понятно, что таким осложнением является летальный исход, но в настоящее время смерть в периоперационном периоде достаточно редка, так что для каких-либо статистически достоверных выводов потребуется провести исследования у очень большого количества больных. Наконец, из-за боязни юридического преследования не о всех случаях осложнений анестезии сообщается в органы здравоохранения.
Тем не менее во многих исследованиях предпринимались попытки выяснить частоту летальных исходов, сопряженных с анестезией (иногда ее называют анестезиологической летальностью). Очевидно, что в большинстве случаев смерть в периоперацио-ном периоде обусловлена не осложнениями анестезии, а тяжелым исходным состоянием больного или же воздействием операции. Частота летальных исходов, сопряженных именно с анестезией, за последние 30 лет снизилась с 1 -2 смертей на 3000 анестезий до 1-2 смертей на 20 000 анестезий. К этой статистике следует относиться с некоторым скептицизмом, поскольку она основана на данных, полученных из многих стран и с использованием различных методологий. Согласно новым данным, в некоторых лечебных учреждениях анестезиологическая летальность составляет менее 1: 20 000. Это снижение объясняется применением современных мониторов, лучшим пониманием физиологии и фармакологии, усовершенствованием хирургии и терапии.
Причины
Осложнения анестезии можно разделить на предотвратимые и неизбежные. Примеры последних включают синдром внезапной смерти, смертельные идиосинкразические реакции на лекарственные препараты, а также неблагоприятный исход, возникший несмотря на отсутствие ошибок в ведении больного. Исследованиями обнаружено, что большинство случаев, сопряженных с анестезией смертей и тяжелых осложнений, являются предотвратимыми. Причиной предотвратимых осложнений анестезии чаще всего являются человеческие ошибки (табл. 47- 1),реже — неполадки в работе оборудования (табл. 47-2). К сожалению, люди (в том числе анестезиологи) всегда будут с некоторой частотой совершать ошибки — иными словами, человеческие ошибки неизбежны. Отметим также, что предотвратимое осложнение не является синонимом некомпетентности.
ТАБЛИЦА 47-1. Наиболее распространенные человеческие ошибки, являющиеся причиной предотвратимых осложнений анестезии
Невыявленная разгерметизация дыхательного контура
Ошибочное введение лекарственного препарата
Ошибки в обеспечении проходимости дыхательных путей
Ошибки при управлении наркозным аппаратом
Ошибки при проведении инфузионной терапии
Рассоединение линии для внутривенной инфузии
В большинстве случаев тяжелые осложнения анестезии обусловлены нарушением проходимости дыхательных путей или расстройствами дыхания. Примеры включают неадекватную вентиляцию, преждевременную экстубацию, невыявленную интубацию пищевода. Разгерметизация дыхательного контура чаще всего обусловлена отсоединением коннектора эндотрахеальной трубки. Уменьшить риск этих осложнений позволяют встроенная в новые наркозные аппараты тревожная сигнализация снижения давления в дыхательном контуре, а также капногра-фический мониторинг. Наиболее распространенной причиной интраоперационной остановки сердца является гипоксия, обусловленная неадекватной вентиляцией (или даже ее отсутствием) на фоне введения миорелаксантов. Аспирационная пневмония обсуждается в главе 15.
ТАБЛИЦА 47-2. Оборудование, неполадки в работе которого являются распространенными причинами предотвратимых осложнений анестезии
Дыхательный контур
Мониторы
Аппарат ИВЛ
Наркозный аппарат
Ларингоскоп
Некоторая доля человеческой ошибки имеется и в большинстве осложнений, связанных с наркозным аппаратом: непреднамеренный поворот рукоятки вентиля подачи газов, неправильные настройки испарителей, нарушения централизованной подачи газов; незамеченная активация тревожной сигнализации подачи газов. Иногда вместо одного лекарственного препарата по ошибке вводят другой; в США и Западной Европе это чаще всего бывают при использовании миорелаксантов и ингибиторов ацетилхолинэстеразы. Вообще легко перепутать лекарственные препараты, заранее набранные в непромаркированные одинаковые шприцы. Иногда ошибка состоит во введении слишком большой или слишком маленькой дозы лекарственного препарата. На анестезиологическом столике должны находиться только необходимые для данной анестезии шприцы и ампулы с лекарственными препаратами. Шприцы должны быть четко промаркированы. Во избежание ошибок с дозой каждый лекарственный препарат нужно всегда разводить до какой-либо определенной концентрации.
Еще одно обобщение, которое можно сделать относительно тяжелых осложнений анестезии — это то, что обычно они сопряжены с некоторыми стандартными факторами (табл. 47-3). Например, обычная предоперационная проверка оборудования и обучение персонала работе с оборудованием позволит значительно снизить, если не полностью устранить, осложнения, связанные с неполадками в работе оборудования. Такая ошибка, как интубация пищевода, может послужить причиной тяжелого гипоксического повреждения мозга, если долгое
ТАБЛИЦА 47-3. Факторы, сопряженные с человеческими ошибками и неисправностью оборудования
|
Фактор |
Пример |
|
Неадекватная подготовка |
Отсутствие проверки исправности наркозного аппарата перед анестезией; отсутствие предоперационного обследования; торопливость и недобросовестность |
|
Недостаточный опыт и неадекватная подготовка |
Неумение правильно обращаться с оборудованием |
|
Дефицит информации |
Невозможность наблюдения за операционным полем; плохое взаимодействие с хирургами |
|
Физические и эмоциональные факторы |
Усталость; личные проблемы |
время остается нераспознанной из-за неадекватного мониторинга или недостатка бдительности. Другой тип человеческой ошибки состоит в игнорировании наиболее критической проблемы из-за фиксации внимания на менее важной проблеме или неправильном решении (фиксационная ошибка). Многие несчастные случаи в анестезиологии обусловлены сочетанием неблагоприятных обстоятельств, неправильных суждений и технических ошибок (цепь ошибок).
Профилактика
Выделяют следующие стратегии, позволяющие снизить риск тяжелых осложнений анестезии: усовершенствование интраоперационного мониторинга и методик анестезии; улучшение образования анестезиологов; разработка более подробных протоколов и стандартов; внедрение специальных программ управления риском. Усовершенствование мониторинга и методик анестезии достигается за счет более внимательного наблюдения за больным, применения современных мониторов и наркозных аппаратов, эргономичной организации рабочего места. Большинство осложнений возникает в ходе поддержания анестезии, а не во время индукции или пробуждения, т. е. они обусловлены утратой бдительности. Заподозрив осложнение, анестезиолог должен в первую очередь прибегнуть к клиническим методам исследования — осмотру, аускультации и пальпации. Инструментальные методы исследования и мониторинга только дополняют, но не заменяют органов чувств анестезиолога.
Основной задачей Общества анестезиологического образования (Society for Education in Anesthesia) является улучшение подготовки анестезиологов в резидентуре1. Конечно, образование должно продолжаться и после окончания резидентуры, поскольку появляются новые лекарственные препараты, методики анестезии, оборудование. Так, независимо от времени окончания резидентуры каждый анестезиолог должен быть знаком с рекомендуемыми стандартами интраоперационного мониторинга (глава 6), протоколом проверки оборудования (глава 4), порядком предоперационного обследования (табл. 1-3 и 1-4) и послеоперационного ведения больного (рис. 1-3), протоколом передачи больного другому анестезиологу (табл. 47-4). Медико-юридические обязательства, регулирующие соблюдение некоторых стандартов, вносят свой вклад в безопасность пациентов.
Программы снижения риска и непрерывного улучшения качества, внедряемые на уровне отделе-
1 Аналог клинической ординатуры в РФ — Прим. пер.
|
ТАБЛИЦА 47-4. Протокол передачи больного другому анестезиологу, содержащий всю необходимую информацию |
|
• Значимые данные анамнеза, физикального обследования, лабораторных и инструментальных исследований • План операции и анестезии (например, предполагаемая продолжительность операции, методика анестезии) • Характеристика течения анестезии (например, оцениваемая кровопотеря, инфузионная терапия, реакция на анестетики, возможные трудности) • Предлагаемый подход к принятию решений (например, препарат выбора для углубления анестезии, повышения АД, миорелаксации) • Оба анестезиолога должны проверить основные параметры жизнедеятельности и показатели мониторинга (например, АД, ЧСС, правильность ритма сердца, дыхательные шумы, концентрация анестетиков во вдыхаемой смеси), после чего им следует сверить свои результаты и убедиться в их тождественности |
нии анестезиологии, позволяют снизить анестезиологическую летальность и частоту осложнений за счет усовершенствования оборудования, постоянного образования и правильного управления кадрами. Существуют специальные комитеты, в задачу которых входит идентификация и предотвращение потенциальных осложнений анестезии; разработка стратегии управления отделениями анестезиологии; контроль качества анестезиологического оборудования; внедрение стандартов конфиденциальности; оценка правильности проводимого лечения. Система улучшения качества позволяет беспристрастно анализировать осложнения, гарантирует согласие врачей на производство необходимых процедур; обеспечивает постоянный мониторинг индикаторов качества.
Положение больного на операционном столе
Изменение положения тела влияет на функцию различных систем организма, и при заболеваниях эти влияния могут усиливаться. Например, большинство людей хорошо переносит вставание с кровати по утрам, но при ограниченном сердечном резерве оно может привести к головокружению или даже обмороку. Общая и регионарная анестезия подавляют компенсаторные реакции на изменение положения тела. Существуют порочные положения тела, которые относительно безопасны в течение короткого промежутка времени, но способны привести к осложнениям, если человек не способен двигаться в ответ на боль. Например, пациент, заснувший в состоянии алкогольного опьянения на твердом полу, может проснуться с повреждением плечевого сплетения. Подобным образом регионарная и общая анестезия подавляют защитные рефлексы и способствуют развитию различных повреждений.
Постуральная гипотония является наиболее распространенным последствием изменения положения тела больного на операционном столе. Существует ряд мер, позволяющих снизить риск посту-ральной гипотонии: изменение положения тела должно быть плавным, нельзя допускать резких или чрезмерных движений (например, слишком быстрого перевода в положение сидя из положения лежа); при выраженном ухудшении основных параметров жизнедеятельности, больного следует вернуть в исходное положение; перед изменением поло-жения тела нужно убедиться в отсутствии гиповоле-мии и при необходимости перелить инфузионные растворы; следует иметь наготове лекарственные препараты, необходимые для коррекции ожидаемой неблагоприятной реакции. Поверхностная анестезия снижает риск постуральной гипотонии, но при случайном смещении эндотрахеальной трубки во время изменения положения тела может вызвать кашель и подъем АД. В табл. 47-5 подытожено, какое влияние на организм оказывают различные положения больного на операционном столе. oтметим, что эти данные представлены в общем виде и могут различаться в зависимости от ОЦК и сердечного резерва.
Неправильное положение больного на операционном столе может быть причиной многих осложнений (табл. 47-6). Эти осложнения включают воздушную эмболию (необходимым условием является ги-поволемия); ишемическое повреждение периферических нервов; некроз пальцев, обусловленный длительным сдавливанием и требующий ампутации. Существует ряд подходов, позволяющих снизить риск этих осложнений. Так, во время предоперационного обследования нужно оценить пределы, до которых можно изменять положение тела. Необходимо подложить толстый слой мягкого материала под костные выступы, подверженные риску позиционной ишемии нервы, а также любые участки тела, которые находятся или потенциально могут находиться в контакте с операционным столом. Нельзя допускать чрезмерного сгибания или разгибания суставов. Перед началом анестезии иногда целесообразно предложить больному оценить, насколько комфортно для него то или иное положение. Наконец, анестезиолог должен представлять себе весь спектр осложнений, сопряженных с положениями больного на операционном столе. Особую угрозу для безопасности больного создают периоды отсутствия мониторинга (например, при транспортировке и перекладывании).
Предполагают, что выявляемое в послеоперационном периоде повреждение периферических нервов может быть обусловлено неправильным положением больного на операционном столе. Основным механизмом повреждения нервов обычно является сдавление или тракция. Так, сдавление нерва нарушает его кровоснабжение, что приводит к отеку, ишемии и некрозу нейронов. Риск сдавле-ния высок, когда нерв проходит через замкнутое пространство, отграниченное плотными костно-фасци-альными оболочками (синдром повышенного внут-рифасциального давления) или располагается поверхностно (например, общий малоберцовый нерв, проходящий по поверхности малоберцовой кости). Синдром повышенного внутрифасциального давления может возникать при кровотечениях в замкнутое пространство после пункции сосуда. Если внутрифасциальное давление слишком высоко и своевременно не проведена хирургическая декомпрессия (фасциотомия), то высока вероятность некроза мышц, миоглобинурии и дисфункции почек. Проведенные на больших контингентах больных, исследования показали, что точная причина пе-риоперационных повреждений периферических нервов часто остается неизвестной. Чаще всего повреждаются общий малоберцовый, локтевой, бедренный и седалищный нервы, а также плечевое сплетение.
Определенные положения больного на операционном столе сопряжены с травмой отдельных нервов. Например, при неправильной укладке в лито-томическое положение повреждается общий малоберцовый нерв. Факторы риска повреждения общего малоберцового нерва после операции в ли-тотомическом положении: продолжительная операция, артериальная гипотония, сдавление голеней, чрезмерное сгибание нижних конечностей, низкий вес, преклонный возраст, курение, сопутствующий сахарный диабет или заболевание периферических сосудов. Повреждение локтевого нерва может быть обусловлено его длительным сдавливанием в локтевом канале (синдром наружного сдав-ления локтевого канала), например, при чрезмерном сгибании руки в плечевом суставе (под углом > 90°) или пронации предплечья (рис. 47-1). Факторы риска периоперационного повреждения локте-
ТАБЛИЦА 47-5. Положение больного на операционном столе: влияние на организм
|
Положение на операционном столе |
Системы органов
|
Физиологические эффекты
|
|
На спине Горизонтальное1 |
Кровообращение |
Выравнивание давления во всей артериальной системе; увеличение ЦВД и сердечного выброса; снижение ЧСС и ОПСС |
|
Дыхание
|
Под действием силы тяжести увеличивается кровоток в нижерасположенных (задних) сегментах легких; органы брюшной полости смещают диафрагму вверх. При спонтанном дыхании лучше вентилируются задние сегменты легких, при ИВЛ — передние. ФОЕ снижается и у пожилых может быть ниже объема закрытия | |
|
Положение Тренделенбурга |
Кровообращение |
Активация барорецепторов обычно приводит к снижению сердечного выброса, ОПСС, ЧСС и АД |
|
Дыхание |
Выраженное снижение легочных объемов вследствие смещения органов брюшной полости в краниальном направлении; повышенный риск вентиля-ционно-перфузионных нарушений и ателектазов; повышенный риск регур-гитации | |
|
Прочее
|
Повышение внутричерепного давления и снижение мозгового кровотока вследствие застоя в мозговых венах; повышение внутриглазного давления при глаукоме | |
|
Положение с приподнятым головным концом |
Кровообращение |
Снижается преднагрузка, сердечный выброс и АД. Барорефлексы повышают симпатический тонус, ЧСС и ОПСС |
|
Дыхание |
Снижается работа дыхания (при спонтанной вентиляции); ФОЕ увеличивается | |
|
Прочее |
Может снизиться церебральное перфузионное давление и мозговой кровоток | |
|
Литотомиче-ское положение |
Кровообращение |
Аутотрансфузия из сосудов ног приводит к увеличению ОЦК и преднагруз-ки; опускание ног оказывает противоположный эффект. Влияние на АД и сердечный выброс зависит от ОЦК |
|
Дыхание |
Снижение ЖЕЛ; повышенная вероятность аспирации | |
|
Положение на животе |
Кровообращение |
Депонирование крови в ногах и увеличение внутрибрюшного давления мжет привести к снижению преднагрузки, сердечного выброса и АД2. |
|
Дыхание |
Сдавление живота и грудной клетки снижает общую растяжимость легких и повышает работу дыхания | |
|
Прочее |
Чрезмерный поворот головы может затруднить отток венозной крови от мозга и привести к снижению мозгового кровотока | |
|
Положение лежа на боку |
Кровообращение |
Сердечный выброс в отсутствие нарушений венозного возврата не меняется. АД снижается вследствие уменьшения ОПСС |
|
Дыхание |
Снижение объема нижерасположенного легкого; увеличение кровотока в нижерасположенном легком. Увеличение вентиляции нижерасположенного легкого у бодрствующего больного (нет нарушений вентиляцион-но-перфузионных отношений); снижение вентиляции нижерасположенного легкого у больного в состоянии анестезии (есть нарушения вентиляцион-но-перфузионных отношений). Введение миорелаксантов и наложение пнемоторакса усугубляют нарушения вентиляционно-перфузионных отношений (глава 24) | |
|
Положение на операционном столе |
Системы органов |
Физиологические эффекты |
|
Положение сидя |
Кровообращение |
Депонирование крови в нижней половине тела приводит к снижению ОЦК. Сердечный выброс и АД снижаются, несмотря на увеличение ЧСС и ОПСС |
|
Дыхание |
Легочные объемы и ФОЕ увеличиваются, повышается работа дыхания | |
|
Прочее |
Уменьшается мозговой кровоток |
1. Эффекты, характерные для горизонтального положения, представлены в сравнении с положением стоя. Все другие положения сравниваются с горизонтальным положением.
2. Изменения, обусловленные положением лежа на животе, усугубляются при подкладывании седловидной рамы (используется при операциях на позвоночнике) и ослабляются при модификации укладки по типу складного ножа.
ТАБЛИЦА 47-6. Осложнения, сопряженные с положением больного на операционном столе
|
Осложнение |
Положение на операционном столе |
Профилактика |
|
Воздушная эмболия |
Сидя, на животе, с приподнятым головным концом |
Поддержание положительного венозного давления в области операционной раны (глава 26) |
|
Облысение |
На спине, литотомиче-ское, Тренделенбурга |
Предотвращение и устранение артериальной гипотонии, подкладывание под голову подушечки, периодический поворот головы с боку на бок |
|
Боль в спине |
Любое |
Подкладывание валика или подушечек под поясницу, умеренное сгибание ног в тазобедренных суставах |
|
Синдром повышенного внутрифасциального давления |
Риск осложнения особенно высок в литотомиче-ском положении |
Обеспечение адекватного перфузионного давления, предупреждение сдавления извне |
|
Повреждение роговицы |
Риск осложнения особенно высок в положении на спине |
Наложение защитной повязки и увлажнение глаз каплями "искусственная слеза" |
|
Травматическая ампутация пальцев |
Любое |
Проверка положения пальцев перед каждым изменением положения операционного стола |
|
Повреждение нервов Плечевое сплетение Общий малоберцовый нерв Лучевой нерв Локтевой нерв |
Любое Литотомическое, на боку Любое Любое |
Избегать вытяжения и прямого сдавления шеи и подмышечной области Подкладывание мягких прокладок на латеральную поверхность верхних отделов голени Избегать сдавления латеральной поверхности плеча Подкладывание подушечек под локоть, супинация предплечья |
|
Ишемия сетчатки |
На животе, сидя |
Избегать давления на глазное яблоко |
|
Некроз кожи |
Любое |
Подкладывание подушечек под костные выступы |
вого нерва: мужской пол, недостаток или избыток веса, длительная госпитализация. У некоторых людей вероятность повреждения локтевого нерва особенно высока из-за профессиональной предрасположенности или анатомических особенностей (например, поверхностное расположение локтевого канала). Повреждение плечевого сплетения после пребывания в положении на боку может быть обусловлено неправильным положением подмышечного валика. Этот валик должен располагаться кау-дальнее подмышечной впадины (во избежание прямого давления на плечевое сплетение) и быть достаточно большим (чтобы предотвратить давление края операционного стола).
Травма некоторых нервов сопряжена с характером операции: например, после кардиохирургиче-ских вмешательств относительно часто повреждается локтевой и седалищный нерв. Конечно, иногда повреждение нерва может быть обусловлено хирургическими манипуляциями: так, пересечение длинного грудного нерва (С5-С7) при удалении легкого или иссечении подмышечных лимфатических узлов может привести к параличу передней зубчатой мышцы (крыловидная лопатка). Для оценки повреждения периферических нервов в послеоперационном периоде требуется консультация невропатолога. Нейрофизиологические исследования (например, электромиография, скорость проведения импульса по нерву) позволяют точно определить уровень повреждения, документировать тяжесть неврологического дефицита и помочь выявить возможную причину.
Внутрибольничная инфекция
Распространенность внутрибольничных инфекций, сопряженных с анестезией, точно неизвестна; представляется, что она невысока. Вместе с тем существуют рекомендации относительно профилактики этих инфекций, основанные на здравом смысле и разработанные Центрами по контролю и профилактике заболеваний (Centers for Disease Control and Prevention), а также ASA (см. Список литературы ниже в этой главе). Некоторые из этих рекомендаций в несколько видоизмененном виде приведены ниже:
• Оборудование, которое находится в контакте с любым стерильным участком тела, должно быть простерилизовано перед применением.
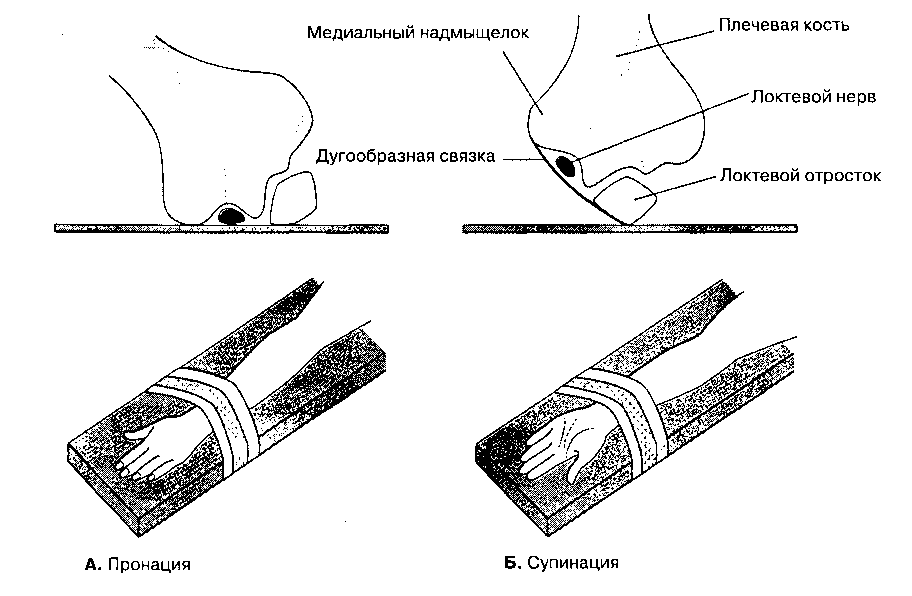
Рис. 47-1. При пронации предплечья существует риск сдавления локтевого нерва в локтевом канале извне (А). Супинация предплечья позволяет избежать этого осложнения (Б). (Воспроизведено из Wadsworth TG: The cubital tunnel and the external compression syndrome. Anesh Analg 1974;53;303.)
• Оборудование, которое находится в контакте со слизистыми, но не предназначено для проникновения в глубжележащие ткани, должно быть чистым. Стерильность необязательна.
• Оборудование, обычно не входящее в контакт с больным или соприкасающееся только с неповрежденной кожей, следует обрабатывать ежедневно или при наличии видимых загрязнений.
• Оборудование, предназначенное для однократного применения, нельзя использовать повторно. Одноразовые шприцы и иглы можно применять только у одного больного.
• Лекарственные препараты, не содержащие консервант, следует готовить к применению в асептических условиях и применять только у одного больного; неиспользованные остатки следует немедленно утилизировать. Препарат, набранный в шприц и неиспользованный в течение 24 ч, должен быть уничтожен. Содержащие консервант и выпускаемые в многодозовых флаконах лекарственные препараты могут применяться у нескольких больных при условии строгого соблюдения правил асептики.
• Запорные трехходовые краны и инфузионные порты нужно поддерживать в стерильном состоянии.
• Линии для инвазивного мониторинга следует собирать по мере необходимости, а не загодя. Центральную вену необходимо катетеризировать в стерильных условиях (обработка кожи антисептиком, использование маски и стерильных перчаток, отграничивание места пункции стерильным бельем, стерильная наклейка). Место пункции следует ежедневно осматривать для своевременного выявления признаков инфекции, а капельницу и удлинительные трубки меняют каждые 72 ч.
Анафилактические реакции на лекарственные препараты
Анафилаксия — это аномальная, чрезмерная реакция организма на чужеродное вещество (например, лекарственный препарат, инфузионный раствор), опосредуемая реакцией антиген-антитело (реакция гиперчувствительности I типа). Распространенность анафилактических реакций составляет 1 на 5 000-25 000 анестезий. Даже низкомолекулярные лекарственные препараты могут провоцировать анафилактические реакции, связываясь с белком-переносчиком (например, с альбумином). Комплекс лекарственный препарат-переносчик стимулирует образование антител класса IgE, которые фиксируются на тучных клетках и базофилах (рис. 47-2). При повторном поступлении в организм антиген связывается с этими антителами, что приводит к высвобождению из клеток различных медиаторов, включая лейкотриены, гистамин, про-стагландины, кинины и фактор, активирующий тромбоциты. Эффекты этих медиаторов (табл. 47-7) формируют клиническую картину анафилаксии (табл. 47-8).
Анафилактоидные реакции напоминают анафилактические, но протекают без взаимодействия антител IgE с антигеном. Например, лекарственный препарат может активировать систему комплемента или непосредственно высвобождать гистамин из тучных клеток (например, крапивница после применения больших доз морфина сульфата). Несмотря на различия в патогенезе, анафилактические и ана-филактоидные реакции нередко имеют сходную клиническую картину и в равной степени могут представлять опасность для жизни. Следует немедленно начать лечение, дифференцированное в зависимости от тяжести реакции (таблица 47-9).
Факторы риска анафилаксии включают молодой возраст, беременность, атопическое заболевание в анамнезе, повторное применение лекарственного
ТАБЛИЦА 47-7. Эффекты медиаторов, опосредующих анафилактические реакции
|
|
Лейкотриены |
Гистамин |
Простагландины |
Кинины |
Фактор, активирующий тромбоциты |
|
Увеличение проницаемости капилляров |
X |
X
|
X
|
X
|
X
|
|
Вазодилатация |
X
|
X
|
X
|
X
|
X
|
|
Бронхоспазм |
X |
X |
X |
X |
|
|
Спазм коронарных артерий |
X |
X |
X |
|
|
|
Угнетение сократительной способности миокарда |
X |
|
|
|
|
препарата. При перенесенной аллергической реакции или высоком риске ее возникновения показаны лабораторные исследования: внутрикожные пробы с аллергенами, тесты дегрануляции лейкоцитов или базофилов (проба на высвобождение гистами-на), радиоаллергосорбентный тест. Радиоаллерго-сорбентный тест представляет собой полуколичественное определение антиген-специфического IgE в сыворотке. Профилактическое применение Н1 -блокаторов (глава 15), кромолина натрия и кортикостероидов позволяет уменьшить тяжесть этих реакций.
Аллергия на латекс
Аллергия на изделия, содержащие латекс, может проявляться как легким контактным дерматитом, так и опасным для жизни состоянием. Наиболее тяжелые случаи обусловлены прямой IgE-oпo-средованной иммунной реакцией на полипептиды

Рис. 47-2. А. Индукция опосредованной IgE аллергии к лекарственным препаратам и другим аллергенам. Б. Реакция клеток, сенсибилизированных IgE, на повторный контакт с аллергеном. (Воспроизведено из Katzung BG (editor): Basic &Clinical Pharmacology, 5th ed. Appletone &Lange, 1994.)
ТАБЛИЦА 47-8. Клинические проявления анафилаксии
|
Системы органов |
Клинические проявления |
|
Кровообращение |
Артериальная гипотония*, тахикардия, аритмии |
|
Дыхание |
Бронхоспазм*, кашель, одышка, отек легких, отек гортани, гипоксия |
|
Кожа |
Крапивница*, отек лица, зуд |
* Ключевые симптомы, позволяющие распознать анафилаксию во время анестезии
натурального латекса. Причиной контактного дерматита может быть реакция гиперчувствительности IV типа на химические вещества, вводимые в ла-текс-содержащие изделия в ходе производства. Вместе с тем считают, что возникший контактный дерматит может быть сопряжен с повышенным риском анафилаксии к латексу в будущем. Длительный контакт с латексом и анафилаксия в анамнезе повышают вероятность сенсибилизации. К группе повышенного риска относятся медицинские работники, а также больные, которых часто подвергают процедурам с использованием латекс-содержащих приспособлений (например, повторные катетеризации мочевого пузыря, диагностические клизмы с барием). Особенно высок риск аллергии на латекс при spina bifida, травме спинного мозга и врожденных аномалиях мочеполовых органов. В ходе предоперационного обследования всем больным необходимо задавать вопрос об аллергии на латекс.
Анафилактическая реакция может развиться более чем через час после контакта с латексом, поэтому часто ее причиной ошибочно считают другие вещества (например, лекарственные средства, кровезаменители). Лечение: как при других анафилактических реакциях (табл. 47-9). Препарат выбора — адреналин (0,4 мкг/кг в/в).
|
ТАБЛИЦА 47-9. Лечение анафилактических и ана-филактоидных реакций |
|
Остановить введение лекарственного препарата Довести концентрацию кислорода в дыхательной смеси до 100% Ввести адреналин (0,01-0,5 мг в/в или в/м)* Перелить инфузионные растворы ( 1 -2 л раствора Рингера с лактатом) Ввести аминофиллин (5-6 мг/кг в/в) Ввести дифенгидрамин (50-75 мг в/в) |
|
* Доза и путь введения адреналина зависят от тяжести реакции |
При высоком риске аллергии на латекс проводят внутрикожные пробы, тесты дегрануляции лейкоцитов или базофилов, радиоаллергосорбентные тесты. Профилактика аллергической реакции на латекс у сенсибилизированных больных состоит в превентивном применении лекарственных препаратов и абсолютном отказе от использования латекс-содер-жащих изделий. Фармакологическая профилактика, эффективность которой четко не установлена, состоит в введении перед операцией h1- и Н2-блокаторов и кортикостероидов (глава 15). Латекс содержат многие приборы и принадлежности, применяемые в анестезиологии: перчатки, жгуты, эндотрахеальные трубки, меха аппаратов ИВЛ, порты внутривенных катетеров, манжетки для измерения АД, лицевые маски. Документирована аллергическая реакция, обусловленная вдыханием ничтожного количества антигена латекса, содержащегося в аэрозоле талька для перчаток. Содержащие латекс изделия должны быть соответствующим образом промаркированы. При сенсибилизации к латексу можно использовать только не содержащие латекс принадлежности и приборы: поливиниловые или неопреновые перчатки, силиконовые эндотрахеальные трубки и ларингеаль-ные маски, пластмассовые лицевые маски). Из мно-годозовых флаконов перед использованием следует удалить резиновые пробки.
Профессиональные вредности в анестезиологии
