
Meditsina_neotlozhnykh_sostoyany_1
.pdf
Под редакцией проф. В.В. Никонова, доц. А.Э. Феськова
В случаях когда в течение 30—40 мин, несмотря на правильно про# водимую сердечно#легочную реанимацию, признаки клинической смерти сохраняются, реанимационные мероприятия прекращают. Следует отметить, что далеко не всегда возможно достоверно засви# детельствовать бесперспективность реанимации, поэтому при нали-
чии даже малейших сомнений в этом вопросе необходимо оказывать полноценное реанимационное пособие.
После констатации смерти (смерть в присутствии бригады СМП)
необходимо подробно описать в карте (в двух экземплярах) объем, продолжительность и адекватность реанимационных мероприятий, обосновать нецелесообразность их дальнейшего проведения, указать время прибытия специализированной бригады и перечень совмест# ных действий, время констатации биологической смерти. Описать положение и местонахождение трупа, обстоятельства и время травмы (со слов родных, знакомых, посторонних особ). Собрать паспортные данные свидетелей. Отразить в карте данные лица, принявшего сооб# щение по 02, время прибытия милиции (или причину, по которой при# езда милиции не дожидались), дальнейшие действия с трупом (остав# лен на месте, перевезен в морг и пр.).
Перевозка в морг проводится, как правило, бригадой СМП. Для перевозки трупа необходимо получить разрешение в районном отде# ле внутренних дел, в зависимости от места происшествия. О смер# тельном исходе врач СМП обязательно сообщает старшему врачу опе# ративного отдела.
Оценка тяжести состояния
При оценке тяжести состояния пострадавшего с ЧМТ необходи# мо помнить, что понятие «тяжесть ЧМТ» и «тяжесть состояния пост# радавшего с ЧМТ» не равнозначны. Тяжесть ЧМТ в значительной сте# пени связана с анатомическими повреждениями мозга, их размерами и локализацией. Термин «тяжесть состояния пострадавшего с ЧМТ» является клиническим и, хотя во многом обусловлен «тяжестью ЧМТ», более динамичным.
В раннем периоде оценка тяжести ЧМТ и оценка тяжести состо# яния пострадавшего с ЧМТ зачастую совпадают, однако нередки слу# чаи, когда при тяжелой нейротравме (вдавленные переломы черепа, формирующиеся интракраниальные гематомы) состояние пострадав# шего остается стабильным или с незначительными нарушениями. Тяжесть состояния пострадавшего с ЧМТ отражает тяжесть нейро# травмы на данный момент и может не соответствовать морфологи# ческому субстрату повреждения мозга, однако именно правильная, объективная оценка тяжести состояния при первичном осмотре яв# ляется важнейшим этапом диагностики конкретной клинической
295

Медицина неотложных состояний. Избранные клинические лекции. Том 1
формы ЧМТ, существенно влияющим на правильную сортировку, так# тику лечения и дальнейший прогноз.
Таким образом, при оценке тяжести состояния пострадавшего с ЧМТ основываются на состоянии жизненно важных функций и уровне
нарушения сознания. Дополнительная коррекция оценки тяжести состояния проводится с учетом информации о степени тяжести самой нейротравмы, травме наружных покровов головы, сочетанных повреждениях и данных анамнеза.
Согласно существующей на сегодняшний день классификации различают пять степеней тяжести состояния пострадавшего с ЧМТ:
удовлетворительное, средней тяжести, тяжелое, крайне тяжелое и тер4 минальное. Для определения состояния больного по градациям необ# ходимо оценить функцию внешнего дыхания, состояние гемодина# мики, температуру тела и уровень нарушения сознания. Ориентиро# вочно эти данные представлены следующим образом:
Удовлетворительное состояние
Сознание ясное, ШКГ 15 баллов, витальные нарушения отсут# ствуют: ЧДД 12–20/мин, ЧСС 60–80/мин, АД 110/60–140/80 мм рт.ст., температура не более 36,9 °C.
Состояние средней тяжести
Сознание ясное или умеренное оглушение, ШКГ 13–15 баллов, умеренные витальные нарушения: ЧДД 21–30/мин, ЧСС 51–59 или 81–100 уд./мин, АД 90/50 –110/60 или 140/80 – 180/100 мм рт.ст., суб# фебрилитет 37,0–37,9 °C.
Тяжелое состояние
Глубокое оглушение или сопор, ШКГ 8–13 баллов, умеренные нарушения витальных функций по 1–2 показателям: ЧДД 31–40 или 8–10/мин, ЧСС 41–50 или 101–120 уд./мин, АД 70/40–90/50 или 180/100 – 220/120 мм рт.ст., лихорадка 38,0—38,9 °C.
Крайне тяжелое состояние
Умеренная или глубокая кома, ШКГ 4–7 баллов, грубые наруше# ния витальных функций по всем показателям: ЧДД более 40 или ме# нее 8/мин, ЧСС менее 40 или более 120 уд./мин, АД менее 70 или бо# лее 220/120 мм рт.ст., резкая гипертермия 38,9 °C и более.
Терминальное состояние
Терминальная кома, ШКГ 3 балла, катастрофические нарушения витальных функций: патологический тип дыхания, его остановка, пульс не определяется, АД менее 60 мм рт.ст. или не определяется.
296

Под редакцией проф. В.В. Никонова, доц. А.Э. Феськова
Определение уровня нарушения сознания
Одним из наиболее спорных и важных лечебно#диагностических критериев является правильно определенный уровень нарушения со# знания. До настоящего времени оценка уровня сознания осущест# вляется по классификации, принятой в СССР (1982) и утвержденной Пленумом правления Всесоюзного общества нейрохирургов, соглас# но которой были выделены следующие градации:
Ясное сознание — доступность больного адекватному, продук# тивному контакту, с сохраненной ориентировкой во времени и про# странстве.
Оглушение — угнетение сознания с сохранением ограниченного словесного контакта на фоне повышения порога восприятия внешних раздражителей и снижения собственной психической активности.
Оглушение умеренное характеризуется затруднением, замедлением, обеднением психической деятельности. Снижена способность к ак# тивному вниманию. Речевой контакт сохранен, но ответы следуют че# рез паузы после заданного вопроса. Иногда требуются повторение воп# роса или иные стимуляции (похлопывание пострадавшего, называние его по имени). Команды выполняются замедленно, но правильно. Дви# гательная реакция на боль целенаправленная. Больной вял, быстро ис# тощаем. Обеднена мимика. Ориентировка в собственной личности со# хранна, а в месте и особенно во времени может быть неточной.
Оглушение глубокое определяется резким затруднением психиче# ской деятельности, почти постоянной сонливостью, прерывающейся иногда эпизодами двигательного возбуждения. Речевой контакт рез# ко затруднен. Ответы от больного можно получить после настойчи# вых обращений к нему. Они чаще состоят в односложных «да», «нет». Больной способен сообщить свою фамилию, имя и отчество, возраст и другие данные. Возможны персеверации (многократное повторе# ние одного и того же слова). Способен выполнить элементарные за# дания (открыть глаза, показать язык, пожать руку и т.д.). Координи# рованная защитная реакция на боль сохранена. Пострадавший обыч# но дезориентирован в месте и особенно — во времени.
Сопор — глубокое угнетение сознания с сохранностью координи# рованных защитных реакций и открывания глаз в ответ на болевые, звуковые и другие раздражители. Пострадавший сонлив, лежит с за# крытыми глазами; возможно выведение его из этого состояния на ко# роткое время. Локализует боль: тянется к месту нанесения болевого раздражения рукой. Пострадавший неподвижен или может совершать автоматические стереотипные движения. Может появиться страдаль# ческое выражение лица при нанесении болевых раздражений.
Кома — полное выключение сознания без признаков психичес# кой деятельности. Характерна неразбудимость — невозможность вы#
297

Медицина неотложных состояний. Избранные клинические лекции. Том 1
ведения больного из этого состояния с появлением каких#либо при# знаков психической активности.
Кома умеренная (кома I). Сохранена реакция больного на болевые раздражения. В ответ на них могут появиться сгибательные и разги# бательные движения дистонического характера. Защитные двигатель# ные реакции не координированы. На боль больной не открывает глаз. Зрачковые и роговичные рефлексы обычно сохранены, брюшные угнетены, сухожильные вариабельны. Повышены рефлексы орального автоматизма и патологические стопные рефлексы.
Кома глубокая (кома II) характеризуется отсутствием каких#либо реакций на любые внешние раздражения, разнообразными измене# ниями мышечного тонуса (от горметонии до диффузной гипотонии с диссоциацией по оси менингеальных симптомов в виде исчезновения ригидности затылка при остающемся симптоме Кернига), снижением или отсутствием рефлексов без двустороннего мидриаза, сохранени# ем спонтанного дыхания и сердечно#сосудистой деятельности при выраженных их нарушениях.
Кома терминальная (кома III) определяется двусторонним фиксированным мидриазом, диффузной мышечной атонией, выраженными нарушениями витальных функций, расстройствами ритма и частоты дыхания, апноэ, резчайшей тахикардией, АД — кри# тическое или не определяется.
В 80–90#е годы XX в. в клиническую практику для количествен# ной оценки нарушения сознания при ЧМТ была внедрена так назы# ваемая шкала комы Глазго. Состояние больных оценивается в момент поступления и через 24 часа по трем параметрам. Естественно, что оценка тяжести состояния больного по шкале комы Глазго не учиты# вает динамичность изменений, столь характерных для черепно#моз# говых повреждений. Вместе с тем подобная унификация позволяет выработать единые подходы к построению дифференцированного диагностическо#лечебного комплекса в зависимости от тяжести со# стояния больного при поступлении в стационар, а также оценить эффективность лечения при черепно#мозговой травме в том или ином нейрохирургическом учреждении.
Комы — шкала Глазго
1. Открывание глаз на звук или боль
—спонтанное открывание глаз — 4 балла;
—открывание на звук — 3 балла;
—на боль — 2 балла;
—отсутствие реакции — 1 балл.
2. Словесный ответ на внешние раздражители
—развернутая спонтанная речь — 5 баллов;
—произнесение отдельных фраз — 4 балла;
298

Под редакцией проф. В.В. Никонова, доц. А.Э. Феськова
—произнесение отдельных слов в ответ на боль или спонтанно — 3 балла;
—невнятное бормотание —2 балла;
—отсутствие речевого ответа на внешние раздражители — 1 балл. 3. Двигательный ответ на внешние раздражители
—движения, выполняемые по команде — 6 баллов;
—локализация болевых раздражений — 5 баллов;
—отдергивание конечности в ответ на боль — 4 балла;
—патологические сгибательные движения — 3 балла;
—патологические разгибательные движения — 2 балла;
—отсутствие двигательных реакций (спонтанных или в ответ на раздражение) — 1 балл.
Суммарная оценка по шкале комы Глазго варьирует от 3 до 15 бал# лов. Тяжелая ЧМТ оценивается в 3–7 баллов, умеренная — в 8–12 бал# лов, легкая — в 13–15 баллов.
ІІ этап. Оценка тяжести нейротравмы
Если изменения жизненно важных функций не нуждаются в про# ведении реанимационных мероприятий, то приступают к следующе# му этапу обследования пострадавших с ЧМТ — определению тяжести нейротравмы, уточнению характера травмы, степени повреждения мозга, локализации патологического очага в головном мозге. Наибо# лее важные задачи на данном этапе — выявление клинических при# знаков дислокации мозга, остановка кровотечения при наружных повреждениях головы и профилактика аспирации. Успешное реше# ние этих задач позволит своевременно провести хирургическую кор# рекцию и улучшить результаты лечения в целом.
Выявление клинических признаков дислокации ствола мозга ука# зывает на тяжесть черепно#мозговой травмы и, как правило, тре# бует экстренной хирургической коррекции. При осмотре исклю# чительное значение имеет состояние зрачков: их размер, симмет# ричность, сохранность фотореакции. Обращают внимание на уро# вень стояния глазных яблок по горизонтали и вертикали. Следует помнить, что «глазодвигательная симптоматика» регистрируется и в случаях протеза глазного яблока, который обладает ограничен# ной подвижностью и имеет косметическое сходство с естествен# ным аналогом. Мидриаз может имитировать колобома радужки самого различного происхождения (посттравматические, операци# онные и др.). Клиника смещения мозга может сопровождаться па# резом взора вверх, утратой корнеальных рефлексов, нарушением глотания, мышечной гипотонией, горметониями, двусторонними стопными разгибательными знаками, нарушениями функции ды# хания и гемодинамики и пр. По очередности появления и степени
299

Медицина неотложных состояний. Избранные клинические лекции. Том 1
выраженности стволовые признаки условно могут быть разделены на несколько групп:
—умеренные нарушения — корнеальные рефлексы снижены, лег# кая анизокория, клонический спонтанный нистагм;
—выраженные нарушения — выраженная анизокория, клоно# тонический нистагм, снижение реакции зрачков на свет с одной или
собеих сторон, умеренно выраженный парез взора вверх, дву# сторонние патологические знаки, диссоциация менингеальных сим# птомов, мышечного тонуса и сухожильных рефлексов по оси тела;
—грубые нарушения — грубая анизокория, грубый парез взора вверх, тонический множественный спонтанный нистагм или плаваю# щий взор, грубая дивергенция глазных яблок по горизонтальной или вертикальной оси, грубо выраженные двусторонние патологические знаки, грубая диссоциация менингеальных симптомов, мышечного тонуса и рефлексов по оси тела;
—критические нарушения — двусторонний мидриаз с отсутствием реакции зрачков на свет, арефлексия, мышечная атония.
Если у пострадавшего не выявлено изменений витальных функ# ций и признаков дислокации мозга, то продолжается детализация не4 врологического статуса с целью локализации патологического очага в головном мозге и определения его объемного характера. Необходимо выявить наличие очаговых симптомов выпадения черепно#мозговых нервов, нарушение двигательной функции и чувствительности, оце# нить речевую продукцию, симптомы раздражения оболочек мозга, наличие или отсутствие эпилептических приступов, состояние пси# хики. В диагностическом плане важна оценка пирамидной недо# статочности по оси тела. Краниобазальные и полушарные признаки также могут быть условно разделены на несколько групп:
—умеренные нарушения — односторонние патологические знаки, умеренный моно# или гемипарез, умеренные речевые нарушения, умеренные нарушения функций черепных нервов;
—выраженные нарушения — выраженный моно# или гемипарез, выраженные парезы черепных нервов, выраженные речевые наруше# ния, пароксизмы клонических или клонико#тонических судорог в ко# нечностях;
—грубые нарушения — грубые моно# или гемипарезы или парали# чи конечностей, мышц лица, грубые речевые нарушения, часто по# вторяющиеся клонические судороги в конечностях;
—критические нарушения — грубый три#, тетрапарез, тетрапле# гия, двусторонний паралич лицевых мышц, тотальная афазия, посто# янные судороги.
Выявление клинических признаков дислокации ствола мозга и грубого неврологического дефицита у пострадавших с ЧМТ требует суще-
300

Под редакцией проф. В.В. Никонова, доц. А.Э. Феськова
ственного ускорения процесса диагностики и безотлагательной госпитализации в нейрохирургический стационар для дальнейшего инструментального обследования и возможной хирургической коррекции с целью устранения компрессии головного мозга.
Констатация факта и воссоздание достоверного механизма череп4 но4мозговой травмы во многих случаях представляют серьезные труд# ности. На момент осмотра информация о случившемся может отсут# ствовать, или не соответствовать действительности вследствие тяже# сти общего состояния пострадавшего, измененного состояния созна# ния или его отсутствия, малолетнего возраста, амнезии, афатических нарушений, или скрываться умышленно. Продуктивному контакту недоступны пострадавшие в состоянии седации, алкогольной и нар# котической интоксикации, психомоторного возбуждения, острого психоза, в сумеречном периоде после эпиприступа и пр. Воссозда# нию механизма травмы помогает направленная оценка изменений ме# стных тканей.
Выявление внешних повреждений головы является обязательной частью методики обследования пострадавшего с ЧМТ. Грамотная мор# фологическая оценка локальных повреждений не только помогает вос# создать механизм травмы, но и значительно влияет на качество диа# гностики и тактику лечебного процесса, а с учетом криминогенного характера ЧМТ — на правильные выводы судебно#медицинской экс# пертизы.
Среди повреждений мягких покровов головы различают крово# излияния в мягкие ткани головы, ссадины и раны.
Кровоизлияние — следствие кровотечения в виде излившейся из кровеносного сосуда крови в полости, ткани и среды организма. Кро# воизлияние может быть только внутренним. При ПМПГ целесо# образно выделить два вида кровоизлияния: гематому и кровоподтек.
Кровоподтек — кровоизлияние, пропитывающее подкожный жи# ровой слой. Кровоподтеки могут локализоваться в любых отделах го# ловы. При наружном исследовании их чаще находят в проекции кос# тных выступов лица, однако в более поздние сроки травмы наиболь# шие скопления крови могут формироваться там, где имеется наибо# лее толстый и рыхлый подкожный жировой слой. Кровоподтек в от# дельных случаях может повторить не только общую форму и разме# ры, но и четко контурирующийся рельеф ограниченной травмирую# щей поверхности. От одного удара, как правило, образуется единич# ный кровоподтек. Однако особенности анатомического строения лица допускают возможность образования 2–3 кровоподтеков в смежных участках лица от однократного воздействия. Например, от одного уда# ра кулаком одномоментно могут возникнуть кровоподтеки на спинке носа, веках и в скуловой области. Хорошо известны и кровоизлияния
301
Медицина неотложных состояний. Избранные клинические лекции. Том 1
в окологлазничную клетчатку, проявляющиеся в виде «кровоподте# ков#очков» на верхних и нижних веках. Они могут образоваться без всякого местного приложения силы как натечное кровоизлияние из области перелома основания черепа.
Непосредственно после травмы кровоподтеки выделяются лишь своим сине#багровым цветом, но уже спустя 1–3 ч из#за быстро раз# вивающегося местного отека и нарастания кровоизлияния начинают возвышаться над окружающей кожей. Эта припухлость сохраняется в течение первых трех суток, а затем исчезает. Сине#багровый цвет кро# воподтека устойчиво сохраняется первые 12–24 ч. Со 2–3#х суток в результате трансформации гемоглобина к нему примешиваются зе# леноватые (биливердин, вердохромоген) и желтоватые (билирубин), а после 6—7#х суток — буроватые (гемосидерин) оттенки.
Динамика развития кровоподтеков незначительно подвержена различным влияниям окружающей среды и может оказаться зависи# мой от возраста пострадавшего и местного лечения.
Гематома — частный вид кровоизлияния в виде локального скоп# ления крови, с формированием сгустков. Образование гематомы на# ружных покровов головы имеет ряд характерных отличий, связанных с особенностями их анатомического строения. По локализации вы# деляют подкожные и подапоневротические гематомы.
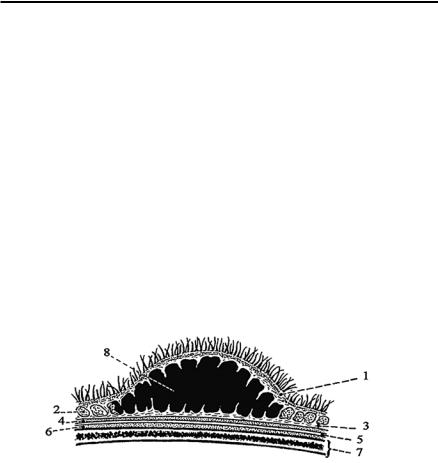
Рисунок 1. Подкожная гематома головы:
1 — кожа; 2 — подкожно#жировая клетчатка; 3 — сухожильный шлем; 4 — подапоневротическая клетчатка; 5 — надкостница; 6 — поднадкостничная клетчатка; 7 — кости черепа; 8 —подкожная гематома
Подкожная гематома. Формирование подкожной гематомы (рис. 1) происходит в ограниченном, заполненном подкожной клет# чаткой пространстве. Размеры пространства достаточно постоянны за счет жесткой фиксации соединительнотканными перемычками, идущими вертикально от кожи к сухожильному шлему (aponeurosis epicranialis). Образование подкожной гематомы возможно, если про# исходит повреждение не только кровеносного сосуда, но и перемы# чек. Разрыв соединительнотканных перемычек происходит непосред#
302
Под редакцией проф. В.В. Никонова, доц. А.Э. Феськова
ственно вследствие травмы или в результате избыточного давления крови в поврежденном сосуде, что наиболее часто наблюдается у лиц
свысоким АД. При закрытых травмах свода черепа указанные фас# циальные перемычки способствуют значительному ограничению кро# вотечения и формированию подкожных гематом, иногда четко округ# лой формы.
Подапоневротическая гематома. Образование гематомы связано
снакоплением крови в подапоневротическом пространстве и отслой# кой надчерепного апоневроза (рис. 2).
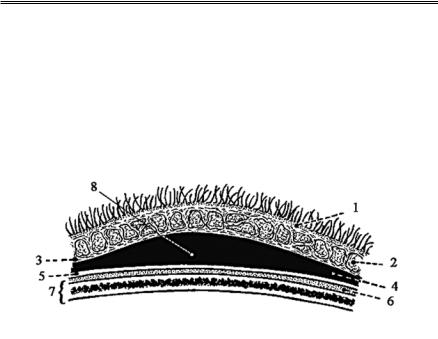
Рисунок 2. Подапоневротическая гематома головы:
1 — кожа; 2 — подкожно#жировая клетчатка; 3 — сухожильный шлем; 4 — подапоневротическая клетчатка; 5 — надкостница; 6 — поднадкостничная клетчатка; 7 — кости черепа; 8 — подапо# невротическая гематома
Ввиду крайне слабой связи апоневроза с подлежащими слоями, из#за наличия прослойки рыхлой подапоневротической жировой клетчатки отслоение может происходить на значительном участке с формированием массивной гематомы. Следует помнить, что подапо# невротические гематомы являются частыми спутниками переломов костей черепа, особенно у детей. Если источником кровотечения яв# ляются сосуды подкожно#жирового слоя, то это сопряжено с нару# шением анатомической целостности апоневроза.
Подкожные кровоизлияния склонны к нагноению, могут имити# ровать вдавленный перелом.
Ссадина — поверхностное повреждение кожи, не распростра# няющееся глубже ее сосочкового слоя. Ссадины могут образовываться на любых участках поверхности головы. Но чаще всего их находят на лице. Благодаря защитным свойствам волос и головного убора ссади# ны реже возникают на волосистой части головы.
Число ссадин обычно указывает на количество травматических воздействий. При динамическом контакте наибольшая глубина и вы#
303

Медицина неотложных состояний. Избранные клинические лекции. Том 1
раженность царапины отмечается в начальном участке, у противо# положного конца ссадины заметны белесоватые лоскутки отслоен# ного эпидермиса. Эти морфологические признаки позволяют уста# новить направление вектора силы.
Непосредственно после травмы ссадина представляет собой де# фект поверхностных слоев кожи с западающей влажной блестящей поверхностью. Уже через несколько часов дно ссадины подсыхает и приобретает матовый оттенок. Постепенно поврежденные ткани не# кротизируются и вместе со свернувшейся кровью формируют плот# ную корочку. В течение 1#х суток корочка достигает уровня окружаю# щей кожи, на 2#е сутки уже превышает его. Параллельно с формиро# ванием корочки от периферии ссадины к ее центру начинаются про# цессы спонтанной эпителизации поврежденной кожи. Новообра# зованный эпителий с 3–4#х суток постепенно отслаивает края короч# ки. К 4–8#му дню корочка отпадает, обнажая поверхность розоватого эпидермиса, легко собирающегося при сдавлении кожи во множест# венные мелкие поверхностные складки. К концу 2#й недели по цвету и консистенции участок не отличается от окружающей кожи.
Рана — повреждение мягких тканей глубже сосочкового слоя кожи. Различают колотые, ушибленные, рваные, ушибленно#рваные, резаные, скальпированные и огнестрельные раны. Наиболее часто при черепно#мозговой травме наблюдают ушибленные, рваные и ушиб# ленно#рваные раны.
Ушибленные раны образуются от ударного воздействия. Их мор# фологическими признаками являются неровные, кровоподтечные, размозженные и осадненные края, соединительнотканные перемыч# ки между противостоящими краями раны.
Рваные раны возникают по механизму растяжения. Наиболее ти# пичная рваная рана образуется от действия изнутри концом или кра# ем перелома костей свода черепа. Рваные раны чаще всего прямоли# нейной или дугообразной формы, иногда с дополнительными разры# вами, придающими им сложную конфигурацию. Края раны неров# ные и никогда не бывают осадненными. Соединительно#тканные пе# ремычки отсутствуют. Дном раны, как правило, является поврежден# ная кость.
Ушибленно-рваные раны возникают от сочетанного ударного и ра# стягивающего действия. Рана образуется чаще всего от действия ту# пого предмета под острым углом: на первом этапе формируется ушиб# ленный компонент раны с осадненными кровоподтечными, иногда размозженными краями, затем кожа отслаивается от подкожного жи# рового слоя или отрывается в виде лоскутов (рваный компонент раны).
Скальпированные раны характеризуются отслойкой кожи и клет# чатки с полным отделением их от подлежащих тканей. Обширные
304
