
Uchebnik_obbshchaja_khirurgija.FR10
.pdfХирургическая инфекция (гнойно-воспалительные заболевания) <0- 443
можно не только за счёт компонентов крови, но в большей степени за счёт белковых гидролизатов аминокислот; по эффективности они не уступают переливаниям плазмы крови, но для их усвоения в организме требуется больше времени.
Основные причины нарушений водно-электролитного баланса организма при гнойном воспалении зависят от следующих факторов: концентрации электролитов и воды в очаге воспаления, потери воды и электролитов организмом, изменения уровня гормонов, регулирующих водно-электролитный обмен, нарушения функционального состояния внутренних органов. На изменении водноэлектролитного баланса при гнойном воспалении сказывается компенсаторный выброс в кровь таких гормонов, как СТГ гипофиза и кортизол.
Изменения в электролитном балансе находятся в прямой зависимости от распространённости и тяжести гнойного воспаления. При ограниченном гнойном процессе, лёгком его течении для нормализации водно-элекгролитного баланса достаточно оперативного вмешательства — вскрытия очага, удаления гноя, некротизированных тканей, адекватного дренирования. При тяжёлом гнойном процессе необходима целенаправленная коррекция — трансфузионная терапия с учётом нарушений электролитного баланса и кислотно-основного состояния. С этой целью используют растворы электролитов, гидрокарбоната натрия, плазму крови и др. (см. главу 7).
Питание занимает важное место в комплексном лечении больных с гнойными заболеваниями. Оно должно быть достаточным, разнообразным и сбалансированным (содержать соответствующее количество белков, жиров, углеводов, витаминов, микроэлементов). Обязательно включение в рацион больных свежих овощей, фруктов.
Парентеральное питание проводят при невозможности обеспечить кормление больного. Оно может быть полным (например, при разлитом гнойном перитоните) или частичным. В том и другом случае необходимо обеспечить поступление около 3000 ккал в сутки. При парентеральном питании калорийность обеспечивается в основном за счёт растворов декстрозы и жировых эмульсий (Соевых бобов масло + Триглицериды), а пластические свойства — за счёт белковых гидролизатов, смесей аминокислот. Примерный состав трансфузионных сред (около 3000 ккал) может быть следующим: полиамин или аминозол — 400 мл, белковые гидролизаты — 500 мл, Соевых бобов масло + Триглицериды — 500 мл, 20% раствор декстрозы — 200 мл.
4 4 4 |
Обшая хирургия -0- Глава 11 |
Дезинтоксикационная терапия
Цель дезинтоксикации — удалить токсины и предупредить или уменьшить поступление токсических продуктов в кровь. Достигается это за счёт ранней операции — иссечения или вскрытия очага воспаления с удалением гноя, некротизированных тканей. Некрэкгомия достигается механическим (хирургическим) путём, а также с помощью физических (лазер, УЗ) или химических (протеолитические ферменты) средств с последующим применением дренажей. При ряде заболеваний (гнойном плеврите, гнойном артрите) содержащие токсины экссудат и гной удаляют с помощью пункций, путём применения дренажных систем с активной аспирацией гнойного отделяемого и продуктов некролиза (образующихся при расплавлении некротизированных тканей). Одномоментная санация гнойного очага не всегда даёт положительный результат, так как воспалительный процесс, некроз тканей могут продолжаться. В таких случаях проводят повторные санации очага с использованием механического удаления гноя, фибрина, экссудата, иссечением некротизированных тканей, удалением их с помощью УЗ-кавитации или лазера.
Для удаления застойного содержимого желудка, кишечника используют энтеральное дренирование (введение зонда через рот в желудок или тонкую кишку), очистительные, сифонные клизмы, энтеросорбцию — введение в кишечник сорбента (активированный уголь) с целью осаждения на его поверхности токсинов, находящихся в кишечнике.
Для борьбы с развившейся токсемией используют два пути — методы, оказывающие дезинтоксикационное действие в организме человека (интракорпоральную детоксикацию), или из организма отводят кровь, плазму, лимфу и пропускают через специальные сорбенты либо фильтры для удаления токсинов — экстракорпоральная детоксикация.
Интракорпоральная детоксикация выполняется при сохраненной фильтрационной функции почек и направлена на стимуляцию выделительных функций организма: форсированный диурез, восстановление моторики желудочно-кишечного тракта, а также снижение концентрации токсинов путём разведения крови (гемодилюции), связывания токсических веществ за счёт введения кровезамещающих жидкостей дезинтоксикационного действия. Самым простым методом интракорпоральной дезинтоксикации является инфузионная терапия, направленная на разведение крови и связывание токсинов с последующим выведением их почками. В качестве инфузионных средств используют растворы электролитов (полиионные растворы), декстрозы, декстран [ср. мол. масса 30 000—40 000], кровезамещающие жидкости дезинтоксикационного действия (см. главу 7).
Хирургическая инфекция (гнойно-воспалительные заболевания) Ф 4 4 5
Важным методом детоксикации при тяжёлых гнойных заболеваниях является форсированный диурез. Он прост и основан на использовании естественного процесса удаления токсических веществ из организма почками с учётом их концентрационно-выделительной функции.
Форсированный диурез предусматривает предварительное проведение гемодилюции (разведения крови) и усиление выделительной способности почек. Стимуляции концентрационно-выделительной функции почек предшествует введение трансфузионных сред, обеспечивающих умеренную гемодилюцию. С этой целью используют растворы кристаллоидов, низкомолекулярных декстранов, а при гиповолемии предварительно вводят белковые кровезамещающие жидкости. Предварительная водная нагрузка предусматривает введение 1000 мл раствора Рингера—Локка, 500 мл 3% раствора гидрокарбоната натрия и 400 мл декстрана [ср. мол. масса 30000-40 000]. После этого вводят диуретики — маннитол в дозе 1—1,5 г/кг или фуросемид (40—80 мг) — и продолжают вливание 5% раствора декстрозы (всего — 1000—1500 мл) и белковых препаратов (плазмы крови, раствора альбумина, белковых гидролизатов) — 1000—1500 мл. Всего больной получает 4000-5000 мл жидкости и выделяет 3000—4000 мл мочи. Проводят почасовой учёт количества введённой жидкости и выделенной по постоянному катетеру мочи (300— 400 мл/ч).
Правильность проводимого форсированного диуреза контролируют, наблюдая за электролитным, белковым балансом организма, кислотноосновным состоянием (КОС), уровнем остаточного азота, ЦВД. В состав трансфузионных сред включают растворы хлорида калия (40-60 мл 10% раствора), хлорида натрия (50 мл 10% раствора), хлорида кальция (30 мл 10% раствора) на 1000—1500 мл 5% раствора декстрозы.
При необходимости форсированный диурез можно повторять ежедневно в течение нескольких дней.
Плазмаферез основан на отделении плазмы путём центрифугирования крови и удалении её вместе с находящимися в ней токсинами. Форменные элементы крови возвращают в кровеносное русло больного. Одновременно удаляют до 1000 мл плазмы, заменяя её трансфузией донорского альбумина, плазмы. Плазмаферез позволяет удалять такие токсические вещества, как некротические тела, полипептиды, протеолитические ферменты, иммунные комплексы.
Гемосорбция основана на использовании угольных сорбентов и роликового насоса. За один сеанс сорбции подвергается до 10 л крови — циркулирующая кровь больного дважды проходит через колонки сорбента, что позволяет быстро и эффективно снизить концентрацию в ней таких токсических веществ, как креатинин, билирубин, мочевина. Менее эф-
446 • Общая хирургия «О- Глава 10
фективно снижается концентрация средних молекул. Отрицательными сторонами метода являются поглощение сорбентом белков и электролитов, частичное разрушение лейкоцитов, эритроцитов, тромбоцитов.
Стойкого детоксикационного эффекта позволяет добиться лимфосорбция. Лимфу для сорбции получают из дренированного грудного лимфатического протока. В результате лимфосорбции существенно уменьшается концентрация мочевины, креатинина, билирубина, ЦИК, некротических тел, протеолитических ферментов.
В то же время при лимфосорбции происходит естественная потеря лимфоцитов, белков, в результате чего угнетаются иммунные реакции организма.
Гемофильтрация и гемодиализ основаны на принципе удаления токсинов из крови больного через полупроницаемые мембраны, которые пропускают токсины, сохраняя при этом интактной кровь больного — плазму, форменные элементы. Эти методы не требуют восполнения плазмы крови. При гемофильтрации удаляют более широкий спектр токсинов, чем при гемодиализе. Гемодиализ («искусственная почка») применяют при почечной недостаточности, для выведения токсинов из крови. При хронической почечной недостаточности метод используют для повторного многократного (в течение нескольких лет) удаления продуктов метаболизма.
В процессе лечения больных методы интра- и экстракорпоральной детоксикации можно комбинировать, а также использовать дифференцированно, с учётом характера токсических веществ, накапливающихся в крови.
Иммунотерапия
В борьбе организма с инфекцией ведущая роль отводится неспецифическим и специфическим иммунным защитным факторам, содержащимся в плазме крови и вырабатываемым ретикулоэндотелием, плазматическими клетками и др. Детально изучены механизмы действия на бактериальную клетку иммуноглобулинов (склеивание и осаждение микробов), а также фагоцитоз — способность макрофагов уничтожать микробы. Иммунотерапию при тяжёлых гнойно-воспалительных заболеваниях проводят с учётом конкретных нарушений в системе иммунитета, характер которых можно определить по ряду специальных лабораторных тестов.
О состоянии антиинфекционной резистентности организма можно судить по показателям фагоцитоза. Высокая его степень свидетельствует о
Хирургическая инфекция (гнойно-воспалительные заболевания) <0- 4 4 7
хорошей резистентности организма, угнетение фагоцитоза — неблагопри- я т н ы йпрогностический признак. Нормальные показатели фагоцитоза: фагоцитарное число (индекс) 2,5-4,0, фагоцитарная активность 72,8±1,5%.
Бактериальная активность сыворотки (БАС) крови может изменяться от 80 до 100% в норме. Этот показатель объективен только до начала лечения, так как при применении антибиотиков он не отражает истинного состояния антиинфекционной резистентности.
Важный показатель иммунологической реактивности организма — содержание в крови лимфоцитов, Т- и В-лимфоцитов, иммуноглобулинов (Ig). Адекватный уровень лимфоцитов в крови 106/мл. Нормальные показатели Т-лимфоцитов — 50-80% и 700-1920 клеток в 1 мкл; В-лим- фоцитов — 13-30% и 210-810 клеток в 1 мкл; бласттрансформация лимфоцитов составляет 1000 клеток; уровень IgG — 14±3,4 г/л, IgA — 2,25±0,5 г/л, JgM — 1,2±0,4 г/л. Снижение этих показателей расценивают как неблагоприятный признак, а повышение их в процессе лечения свидетельствует о нормальном состоянии иммунной реакции организма. Показатель нарушения (извращения) иммунной реакции организма — повышение в крови уровня ЦИК.
Иммунокорригирующим эффектом обладает лейкоцитарная масса, которую вводят в дозе 150—200 мл с интервалом 3—4 дня, всего 4—6 вливаний.
Активации клеточного звена иммунной системы достигают при использовании лейкоцитарной массы донорской крови, но действие её менее стойкое и менее продолжительное. Для более стойкого и длительного эффекта целесообразна комбинация средств активной стимуляции (препаратов вилочковой железы) и пассивной иммунизации — лейкоцитарная масса, используемая как средство заместительной терапии.
К иммунным препаратам относятся гипериммунная плазма (антистафилококковая, антипротейная плазма), специфические у-глобулины из человеческой крови, содержащие антитела к микробным токсинам (противостафилококковый, противостолбнячный у-глобулин, иммуноглобулин человеческий нормальный [IgG + IgA + IgM]), а также гипериммунные сыворотки животных — противогангренозная, противостолбнячная.
Стимулирующим иммунологические реакции организма эффектом обладают такие препараты, как левамизол, интерферон, продигиозан. С профилактической целью для создания специфического антитоксического иммунитета применяют анатоксины — стафилококковый, столбнячный. Иммунологическую реактивность организма стимулируют гемотрансфузии цельной крови, дезинтоксикационная терапия.
Выбор иммунных средств определяется остротой процесса и фазнос гью его развития (пассивная иммунизация в острый период, активная — в пери-
448 • Общая хирургия «О- Глава 10
од выздоровления, ремиссии, при хроническом процессе), но в первую очередь — состоянием иммунного ответа. С учётом роли лимфоцитарной реакции в выработке иммунного ответа определение числа лимфоцитов, Т-, В- лимфоцитов позволяет дифференцированно назначать иммунные препараты. Нормальный уровень лимфоцитов можно обеспечить периодическими переливаниями лейкоцитарной массы и свежей крови. При низком уровне или недостаточной активации Т-лимфоцитов показано введение лейкоцитарной массы здорового человека или реконвалесцента, препаратов вилочковой железы и левамизола или интерферона. Гипериммунные плазма, сыворотка, специфические иммуноглобулины показаны при значительном снижении уровня В-лимфоцитов, гуморальных факторов иммунитета. Но при этом нужно учитывать, что пассивная иммунизация подавляет синтез собственных иммуноглобулинов, поэтому важно сочетание средств пассивной и активной иммунизации.
При нарушенной иммунной реакции организма, выражающейся в появлении аллергических реакций, повышении в крови уровня ЦИК, показано использование стероидных препаратов.
Иммунотерапия больных с тяжёлыми гнойными заболеваниями, сепсисом должна сочетать средства заместительной и стимулирующей, специфической и неспецифической терапии и проводиться при постоянном контроле иммунного статуса организма.
ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ КОЖИ И ПОДКОЖНОЙ КЛЕТЧАТКИ
Из местных гнойных заболеваний большой удельный вес составляют поражения кожи и подкожной клетчатки (рис. 96).
Фолликулит
Фолликулит (folliculitis) — гнойное воспаление волосяного мешочка. Возможны как единичные, так и множественные поражения. Они локализуются на любом участке кожного покрова, где имеются длинные, хорошо развитые пушковые волосы.
Этиология и патогенез
Развитие фолликулита обусловлено в основном золотистым стафилококком. Проникновение микробов в волосяной мешочек при нарушенном оттоке содержимого вызывает воспаление. Развитию фоллику-
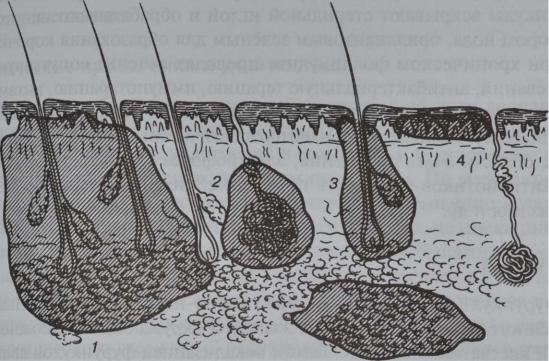
Хирургическая инфекция (гнойно-воспалительные заболевания) <0- 4 4 9
5
Рис. 96. Локализация гнойных процессов в коже и подкожной клетчатке (схема): 1 — карбункул; 2 — гидраденит; 3 — фурункул; 4 — рожа; 5 — флегмона подкожной клетчатки.
лита способствуют истощение, простуды, авитаминоз, хронические заболевания, нарушения обмена веществ.
Клинические проявления и диагностика
Фолликулит проявляется небольшой конусовидной пустулой, выступающей над кожей, в центре которой выстоит волос. Пустулу окружает узкий ободок гиперемии. Вокруг пустулы пальпируется небольшой инфильтрат. По стихании воспаления образуется гнойная корочка, которая, отпадая, оставляет маленькую ранку с красной лоснящейся поверхностью. После эпителизации остаётся на некоторое время пятно синюшно-розового цвета. При локализации фолликулов на волосистой части головы определяются воспалительные узлы, сливающиеся между собой. Размягчаясь, инфильтраты приводят к образованию глубоких гнойных ходов. После выздоровления на месте инфильтратов остаются грубые рубцы.
Лечение
Исключают применение ванны и даже увлажнение фолликулов. Рекомендуют соблюдение гигиенических мероприятий. Кожу вокруг оча-
450 ^ Обшая хирургия -0- Глава 11
гов протирают 2% салициловым спиртом, волосы коротко стригут. Фолликулы вскрывают стерильной иглой и обрабатывают спиртовым раствором йода, бриллиантовым зелёным для образования корочки.
При хроническом фолликулите проводят лечение сопутствующих заболеваний, антибактериальную терапию, иммунотерапию, витаминотерапию, коррекцию нарушения обмена веществ (например, при сахарном диабете). Используют физиотерапевтические средства — УФ-облу- чение области очага поражения, электрофорез стафилококкового фага или антибиотиков на область поражения, диадинамотерапию области поражения и др.
Фурункул
Фурункул (furunculus) — острое гнойно-некротическое воспаление волосяного фолликула, сальной железы и окружающей подкожной жировой клетчатки. Наиболее частой локализацией фурункулов являются задняя поверхность шеи, предплечья, тыльная сторона кисти, лицо, бедро. Появление двух и более фурункулов свидетельствует о фурункулёзе. В возникновении фурункулов играют роль микротравмы, например расчёсы кожи при заболеваниях, сопровождающихся зудом.
Этиология и патогенез
Наиболее частым возбудителем фурункулёза является золотистый стафилококк, реже — другие гноеродные микробы. Предрасполагающими к развитию фурункула моментами являются ослабление организма, нарушение обмена веществ (чаще сахарный диабет), авитаминоз, кожные заболевания. Развитие фурункула начинается с образования гнойной пустулы: после распространения микрофлоры из волосяного мешочка в сосочковый слой кожи возникает воспалительный инфильтрат. В центре инфильтрата образуется очаг некроза (некротический стержень), вокруг него скапливается гной. После отторжения гноя и некротического стержня дефект кожи заполняется грануляциями с последующим образованием соединительной ткани.
Больные в начале заболевания жалуются на появление гнойничка (пустулы) или болезненного уплотнения в толще кожи. С нарастанием воспаления присоединяются жалобы на общее недомогание, повышение температуры тела, боль в области увеличивающегося уплотнения. Наиболее выраженную болезненность отмечают при локализации фурункула на участках кожи, плотно прилежащих к подлежащим тканям:
Хирургическая инфекция (гнойно-воспалительные заболевания) <0- 4 5 1
на волосистой части головы, затылке, наружном слуховом проходе, тыльной стороне пальцев.
Клинические проявления и диагностика
При осмотре больных в начале заболевания в области воспаления отмечают небольшой гнойничок (пустулу) с гиперемией кожи вокруг. Реже можно определить уплотнение в толще кожи и гиперемию кожи над уплотнением, гнойничок при этом отсутствует. По мере развития фурункула, нарастания воспаления образуется конусовидно возвышающийся над кожей инфильтрат диаметром 0,5—1,5 см, не имеющий чётких границ. Кожа над ним багрово-красного цвета. В центре инфильтрата появляется покрытый коркой участок размягчения, из-под корки выделяется небольшое количество гноя. После отхождения гноя в центре инфильтрата определяется участок ткани зелёного цвета — верхушка некротического стержня. С образованием некротического стержня количество гнойного отделяемого увеличивается, с гноем и кровью отделяется и стержень. В центре инфильтрата после отхождения стержня появляется довольно глубокая, умеренно кровоточащая ранка, которая быстро заполняется грануляциями и заживает через 2—3 дня с образованием втянутого рубца.
Иногда при осмотре на месте фурункула определяются шаровидная припухлость, размягчение, незначительное гнойное отделяемое. Это абсцедирующий фурункул, образовавшийся вследствие полного гнойного расплавления некротического стержня и нарушения оттока гноя.
Выявленные при осмотре больных на коже красные полосы, идущие от фурункула, свидетельствуют о присоединении лимфангиита, увеличение и болезненность при пальпации регионарных лимфатических узлов — о присоединении лимфаденита.
При локализации фурункула на лице (рис. 97) — верхней губе, веках, надбровных дугах — больные иногда жалуются на сильную головную боль, высокую температуру тела, которые являются признаками осложнения фурункула гнойным тромбофлебитом лицевых вен. Последний иногда сопровождается гнойным менингитом вследствие перехода воспаления по венам лица через глазную вену на кавернозный синус.
Присоединение таких симптомов болезни, как перемежающаяся лихорадка, потрясающий озноб, проливной пот, бред, помрачение сознания, бледность кожных покровов, указывает на возникновение сепсиса, а появление гнойников в других органах (метастатических абсцессов) подтверждает диагноз септикопиемии.
