
- •Министерство здравоохранения украины
- •Iіі. Материалы для | самостоятельной работы.
- •3.2 Содержание темы занятия
- •3.1 Клиническая физиология почек
- •3.2 Анатомия почки
- •3.2.1. Кровообращение в почках
- •3.2.2 Транспорт растворенных веществ
- •5.3. Экскреция продуктов метаболизма
- •3.2.4. Почечная регуляция кислотно-основного состояния
- •5.5. Концентрирование и разведение мочи
- •5.6. Нейроэндокринная регуляция функции почек
- •5.6.1. Альдостерон
- •5.6.2. Антидиуретический гормон
- •5.6.3. Паратиреоидный гормон и кальцитонин
- •3.2.4. Катехоламины
- •5.7. Выведение лекарственных средств почками
- •3.2.8. Диурез и диуретики
- •5.9. Мочекаменная болезнь
- •5.9.1. Ураты
- •5.9.2. Оксалаты
- •5.9.3. Фосфаты
- •5.9.4. Цистиновые камни
- •3.2.10. Острая почечная недостаточность
- •5.11. Хроническая почечная недостаточность (хпн)
- •5.12. Дифференциальная диагностика различных видов почечной недостаточности
- •5.13. Лечение острой почечной недостаточности
- •5.13.1. Консервативное лечение хронической почечной недостаточности
- •5.13.2. Активные методы лечения хпн
- •5.14. Трансплантация почки
- •6.1. Кровообращение в ткани печени
- •6.1.1. Анатомия сосудов и макроциркуляция в печени
- •6.1.2. Регуляция кровообращения в печени
- •6.1.2.1. Внутренняя регуляция
- •6.1.2.2. Внешняя регуляция
- •6.1.3. Влияние анестезии на кровоток в печени
- •6.2. Метаболические функции печени
- •6.2.1. Обмен белков
- •6.2.2. Обмен углеводов
- •6.2.3. Обмен липидов
- •6.3. Желчеобразование и желчеотделение
- •6.3.1. Состав и функция желчи. Желчные кислоты
- •6.3.2. Функциональная анатомия желчевыводящих путей
- •6.3.3. Желчеобразование
- •6.3.4. Желчный пузырь и его моторика.
- •Влияние анестезии
- •На нарушение моторики у больных
- •В критическом состоянии
- •6.4. Роль печени в гем0п0эзе
- •6.4.1. Роль печени в эритропоэзе
- •6.4.2. Роль печени в обмене порфиринов
- •6.5. Гуморальная функция печени
- •6.6. Печень и естественная иммунная реактивность
- •6.7. Клинические и биохимические показатели функции печени
- •6.7.1. Клинические симптомы нарушения функции печени
- •6.7.2. Биохимические показатели нарушения функции печени
- •3.3 Вопросы для индивидуального устного опроса:
- •3.4 Задачи для самоконтроля:
- •IV. Материалы для аудиторной самостоятельной работы
- •4.1. Перечень|перечисление| учебных практических|практичных| заданий|задачи|, которые|какие| необходимо выполнить|исполнить| на практическом|практичном| занятии:
- •4.2. Профессиональные алгоритмы:
- •V. Рекомендуемая литература:
5.12. Дифференциальная диагностика различных видов почечной недостаточности
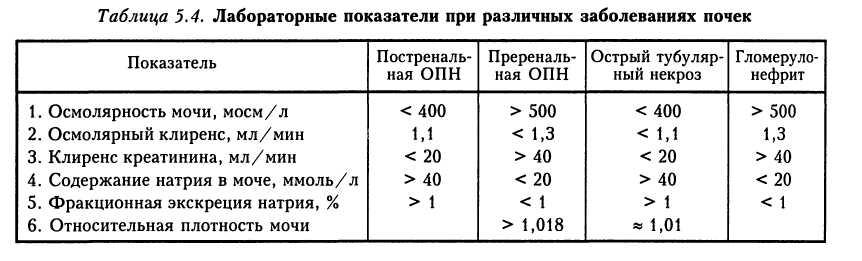
Важное практическое значение имеет дифференциальная диагностика прере-нальной и ренальной форм ОПН, а также олигоанурической стадии ОПН и терминальной стадии ХПН (табл. 5.3).
При любом виде почечной недостаточности прежде всего следует исключить ее обтурационный генез. На основании УЗИ и рентгенографии следует оценить проходимость мочевых путей. В неясных случаях может быть проведена компьютерная томография без контрастных веществ, катетеризация мочеточников и ретроградная пиелография. Среди устранимых причин ОПН наиболее распространенными являются острая обструкция (постреналь-ная ОПН) и обратимая преренальная ОПН. Степень обратимости повреждений после обструкции зависит от ее продолжительности. Обратимую преренальную форму ОПН следует дифференцировать от других ре-нальных причин ОПН, особенно от острого тубулярного некроза, поскольку эта группа фактически имеет ту же этиологию. Ценную информацию могут дать лабораторные исследования. Наиболее типичные тесты при ОПН приведены в табл. 5.4.
У больных с олигурией сохранение показателей канальцевых функций на нормальном уровне является аргументом против внутрипочечного генеза поражения канальцев. Нормальные показатели реабсор-ции натрия (содержание натрия в моче ниже 10 — 20 ммоль/л) и поддержание способности концентрировать мочу (осмо-лярность мочи выше 500 моем/л) позволяют предположить, что почечная недостаточность и олигурия являются следствием преренальных причин (артериальная гипотензия, гиповолемия, гипоперфузия почек). Фракционная экскреция натрия (FENa) является наиболее достоверным показателем для диагностики острого тубулярного некроза (FENa > 3 %). Показатель FENa ниже 1 % позволяет предположить преренальную ОПН или потенциально обратимые случаи ренальной ОПН, он характерен также для больных с вы-

муле и /р
hbNa - 77—7р~~ '100>
где U и Р означают концентрацию натрия и креатинина соответственно в моче и плазме крови. Это уравнение выведено из соотношения клиренса натрия к скорости клубочковой фильтрации по клиренсу креатинина.
5.13. Лечение острой почечной недостаточности
На сегодня специфическое лечение ОПН не разработано. Применяется корригирующая и заместительная терапия (гемодиализ, гемофильтрация). Первая направлена на устранение нарушений гомеостаза, вторая — на выведение из организма жидкости, электролитов и продуктов белкового катаболизма. Выбор метода лечения определяется этиологией, формой и стадией ОПН.
Лечение преренальной острой почечной недостаточности. Если ОПН развивается вследствие преренальных причин (артериальная гипотензия, гиповолемия, гипоперфузия почек и др.), то в этих случаях показано быстрое восстановление системного АД и объема циркулирующей крови внутривенным введением кристал-лоидных или коллоидных растворов. Все виды инфузионной терапии требуют мониторинга диуреза и центрального венозного давления. Только после стабилизации АД и ликвидации гиповолемии назначаются диуретики: фуросемид (внутривенно 200 — 400 мг каждые три часа) с допа-мином (3 мкг/кг в минуту) в течение 6 — 24 ч. Осмотические диуретики (10 —20 % раствор маннитола, 40 % раствор сорбита) достаточно эффективны при преренальной ОПН.
Лечение ренальной острой почечной недостаточности (стадия олигоанурии). Лечение ренальной ОПН неспецифично. В то же время существует по крайней мере четыре основных терапевтических мероприятия:
Нормализация диуреза.
Контроль гидратации, электролитного баланса и КОС.
Ранняя диагностика и лечение инфекций.
Раннее применение диализа.
Во многих случаях удается увеличить диурез внутривенным введением фуросе-мида (100 мл/ч) и допамина в низких дозах. Нормализация диуреза позволяет регулировать водный баланс и тем самым снижает потребность в лечении диализом.
Гипергидратация является обычным нарушением при ОПН. Неправильная тактика инфузионной терапии может привести к интерстициальному отеку легких и отеку мозга. Для расчета допустимого объема гидратации следует руководствоваться формулой: суточный диурез + + 500 мл. При повышенной температуре на каждый градус выше 37 °С добавляется около 300 мл жидкости. Прием натрия ограничивается до 40 ммоль/сут.
Гиперкалиемия — характерное электролитное нарушение при ренальной ОПН. Повышение концентрации К+ в плазме крови в олигоанурической стадии достигает высокого уровня (К+ > 8 ммоль/л) и может стать причиной смерти больного. При достижении значения этого показателя 6 ммоль/л проводится следующее лечение:
Внутривенное введение 10 % раствора глюконата кальция по 1 — 3 ампулы с интервалом в пять минут до исчезновения изменений на ЭКГ. Суточная доза — до 50 мл. Кальций выступает в роли антагониста калия.
Внутривенное введение 20 % раствора глюкозы (500 мл в течение часа) с простым инсулином (30 — 40 ME), что способствует транспортировке калия во внутриклеточный сектор.
Внутривенное введение 50 — 100 мл 8,4 % раствора натрий гидрогенкарбоната в течение 1 — 2 ч. Это способствует транс порту ионов К+ в клетки в обмен на ио ны Н+.
При выраженном кардиотоксическом эффекте гиперкалиемии — гипертоничес кий раствор натрий хлорида (200 мл 5 % раствора, внутривенно в течение 1 ч).
При повышении уровня К+ > 6,0 ммоль/л показано проведение гемодиализа. Следует отметить, что введение глюкозы с инсулином, глюконата кальция и оксирбути-рата натрия обеспечивает лишь временную защиту от гиперкалиемии, поскольку они не снижают общего содержания калия в организме. Прекращение инфузии приводит к обратному движению калия из внутриклеточного пространства во внеклеточное. Кроме того, каждый из растворов усугубляет проблему перегрузки жидкостью при олигурии, поскольку существует лимит гидратации.
Метаболический ацидоз в олигоанури-ческой стадии ОПН может достичь значительного уровня (рН < 7,18). При декомпрессированном метаболическом ацидозе внутривенно вводятся ощелачиваю-щие растворы по следующим формулам в объеме, рассчитанном:
для 1,4 % раствора натрий гидроген карбоната: BE • Масса тела (кг);
для 8,4 % раствора натрий гидроген карбоната: BE • 0,3 • Масса тела (кг);
для трисамина: 8,3 мл 0,3 М раство ра • Масса тела (кг),
где BE — сдвиг буферных оснований.
Лечение ацидоза натрий гидрогенкар-бонатом неизбежно увеличивает поступление в организм натрия и воды, повышая риск перегрузки жидкостью. Подобное лечение должно проводиться с осторожностью, с контролем ЦВД.
Азотемия при ренальном ОПН может прогрессировать даже в тех случаях, когда удается увеличить диурез мочегонными средствами. Скорость нарастания содержания креатинина в крови не зависит от уровня белкового катаболизма, поэтому более достоверно отражает степень поражения функции почек. В неосложнен-ных случаях суточный прирост креатинина составляет 0,05 — 0,09 ммоль/л, мочевины — 5 — 7 ммоль/л. С целью замедления белкового катаболизма применяются анаболические стероиды (нерабол, ретабо-мил) в повышенных дозах. При достижении концентрации креатенина в крови 0,8—1,0 ммоль/л требуется срочное проведение гемодиализа.
При неэффективном лечении ОПН в течение 2 — 3 суток увеличивается риск осложнений от больших доз фуросемида (ототоксичность) и маннитола (гиперосмо-лярность, острая сердечная недостаточность). В таких случаях следует переходить к активным диализным методам.
Традиционный гемодиализ остается наиболее эффективным методом внепочечно-го очищения крови при ОПН. В тех случаях, когда его использование затруднено из-за проблем доступа к венозным сосудам, гипотензии или геморрагии, может быть применен перитонеальный диализ, хотя он менее эффективен, чем гемодиализ. При некоторых формах ОПН помогает применение плазмафереза и гемосорбции.
К новым и менее сложным методам, чем гемодиализ, относятся артерио-венозная гемофильтрация и продолжительная вено-венозная фильтрация.
Лечение ренальной ОПН (стадия полиурии). Увеличение диуреза в этой стадии еще не является признаком восстановления нормальной функции почек. Наблюдается гипостенурия (относительная плотность мочи 1,005—1,01). Выделение повышенного количества гипотоничной мочи отражает состояние канальцевой недостаточности. Происходит потеря натрия, калия и хлора. Полиурия еще не приводит к ликвидации азотемии.
Лечение в этой стадии ОПН направлено на поддержание водно-электролитного баланса, КОС, снижение катаболизма, коррекцию анемии и борьбу с инфекцией.
Лечение постренальной ОПН. Показано срочное деблокирование мочевых путей (эндоскопическим или хирургическим методом). При восстановлении нормального пассажа мочи ОПН в большинстве случаев быстро ликвидируется. Диализные методы применяются в тех случаях, когда, несмотря на восстановление проходимости моче
вых путей, сохраняется анурия и нарастает гиперкалиемия. Это наблюдается при апостематозном нефрите, уросепсисе.
