
Руководство по челюстно-лицевой хирургии и хирургической стоматологии. Тимофеева А.А
.pdf6.ОДОНТОГЕННЫЕ ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ЧЕЛЮСТЕЙ
Ввозникновении острого одонтогенного периостита челюстей основным предрасполагающим фактором является микробная сенсибилизация к стафилококку, частота и выраженность которой коррелируют с тяжестью и распространенностью процесса. При неосложненном остром одонтогенном периостите она зарегистрирована нами у 22% больных, а при осложнении его течения гнойными процессами в околочелюстных мягких тканях - у 46%.
Таким образом, участие механизмов аллергии объясняет причины развития одонтогенного воспаления, вызванного непатогенной микрофлорой, и преимущественного поражения околочелюстных мягких тканей, возникающего при отдельных формах острых одонтогенных воспалительных заболеваний.
КЛИНИЧЕСКАЯ КАРТИНА. Клинические проявления в течение острого одонтогенного периостита челюстей разнообразны и во многом зависят от общей и местной реактивности организма больного, типа воспалительной реакции, вирулентности микрофлоры и локализации воспалительного процесса в пародонте и возраста больного. В большинстве случаев можно установить связь между возникновением периостита и предшествующими парааллергическими реакциями: переохлаждением, перегреванием, физическим или эмоциональным перенапряжением. У других больных, особенно со сниженной реактивностью организма, заболевание развивается более медленно. Особенно часто такое течение процесса наблюдается у лиц пожилого и старческого возраста, а также при наличии сопутствующих заболеваний, таких как сахарный диабет, нарушение кровообращения 11-111 степени, хронические болезни пищеварительного аппарата.
Согласно нашим исследованиям, причиной возникновения острого периостита нижней челюсти у 22,9% больных является очаг воспаления, расположенный в тканях первых больших коренных зубов, у 17,8% - третьих больших коренных зубов, у 12,3% - вторых малых коренных зубов. Развитие острого одонтогенного периостита верхней челюсти обусловлено у 24,8% больных наличием очага воспаления в тканях первых больших коренных зубов, у 11,6% - вторых больших коренных зубов (А.А. Тимофеев, 1982).
При остром периостите воспалительный процесс развивается вестибулярно у 93,4% больных и протекает в острой серозной форме у 41,7%, в острой гнойной форме - у 58,3%. При этой форме острого одонтогенного периостита отслоение надкостницы на протяжении одного зуба отмечают у 20% больных, на протяжении 2 зубов - у 56%, на протяжении 3-4 зубов - у 24%.
Больные жалуются на боль в зубе, усиливающуюся при прикосновении к нему языком или зубомантагонистом, припухлость лица. Боль, которая ранее локализовалась в области причинного зуба, в этот период характеризуется как боль в челюсти. У некоторых больных отмечена иррадиация ее по ходу ветвей тройничного нерва в область уха, виска, глаза. Общее состояние больных ухудшается, появляются слабость, головная боль, нарушение сна, потеря аппетита, озноб, недомогание.
Парестезию нижней губы (симптом Венсана) отмечают только у тех больных, у которых воспалительный процесс локализуется на нижней челюсти в области больших и малых коренных зубов.
Температура тела у 92% больных повышается: у 20% - от 37 до 37,5°С, у 28% - от 37,6 до 38°С, у 44% - от 38,1°С и выше.
При остром одонтогенном периостите челюстей появляется отек мягких тканей, который может быть выражен в той или иной степени. Локализация отека обычно довольно типична
изависит от расположения причинного зуба. В начале заболевания отек мягких тканей наиболее выражен. По мнению В.Г. Лукьянова (1972), величина отека зависит от строения сосу-
дистой (венозной) сети надкостницы. При мелкопетлистой форме ветвления сосудов нижней челюсти отек мягких тканей мало выражен, при магистральной (область бугра верхней челюсти, угла и ветви нижней челюсти) - имеет значительную протяженность.
При пальпации мягких тканей в месте расположения поднадкостничного воспалительного очага определялся плотный, болезненный инфильтрат. У большинства больных регионарные лимфатические узлы болезненны, увеличены, имеют плотноэластическую консистенцию, но сохраняют подвижность. При локализации воспалительного процесса в области больших коренных зубов у больных острым периоститом наблюдается воспалительная контрактура
мышц: I - когда имеется лишь небольшое ограничение открывания рта; II - когда рот открывается на 1 см; III - когда челюсти плотно сведены и самостоятельное открывание рта невозможно. В некоторых случаях ограничение открывания рта связано с боязнью широко открыть рот из-за боли, которая при этом возникает.
При осмотре полости рта в области пораженных зубов можно обнаружить гиперемию и отек слизистой оболочки переходной складки и альвеолярного отростка челюсти. В результате обследования больных острым одонтогенным периоститом челюстей можно выявить его серозную форму. При переходе процесса в гнойную форму по переходной складке формируется валикообразное выпячивание - поднадкостничнып абсцесс. Если гной расплавляет надкостницу и
196
6.2. Периостит
распространяется под слизистую оболочку, то формируется поддесневой (подслизистый)
абсцесс.
Коронковая часть причинного зуба частично или полностью разрушена, кариозная полость и корневые каналы заполнены гнилостным содержимым. В области зуба, послужившего источником инфекции, может быть обнаружен глубокий зубодесневой карман. Иногда этот зуб бывает запломбирован. Болевая реакция на перкуссию причинного зуба отмечена у 85% обследованных, а соседних зубов (одного или двух) - у 30%. Причинный зуб у 37% больных становится подвижным. При возникновении острого периостита, в результате альвеолита, у 10% больных мы наблюдали (в течение 2-3 дней) выделение гнойного экссудата из лунки удаленного зуба. У 60% больных одонтогенным периоститом, выявлен острый гайморит, явившийся осложнением воспалительного процесса на верхней челюсти при локализации его в области больших и малых коренных зубов (А.А. Тимофеев, 1982).
При рентгенографическом исследовании челюстей характерные для острого периостита изменения не выявлены, обнаружены предшествующие процессу гранулирующий или гранулематозный периодонтит, околокорневые кисты, полуретенированные зубы и др. (рис.6.1.1-6.1.5).
Изменений фагоцитарной активности нейтрофильных гранулоцитов периферической крови у больных нет (исключением являются больные с наличием сопутствующих заболеваний). Результаты исследования крови в начальный период развития заболевания указывают на увеличение количества лейкоцитов (9-12*109 /л). Лишь у некоторых больных число лейкоцитов находится в пределах нормы или же наблюдается лейкопения. Увеличение числа лейкоцитов происходит за счет сегментоядерных нейтрофильных гранулоцитов (70-76%) и их палочкоядерных форм (8-20%). Количество эозинофильных лейкоцитов может снижаться до 1%, а лимфоцитов - до 10-15%. СОЭ увеличивается до 19-28 мм/ч, а иногда и более. У больных с острым одонтогенным периоститом выявлено увеличение в 2-4 раза (по сравнению со здоровыми людьми) активности щелочной и кислой фосфатаз нейтрофильных гранулоцитов периферической крови. У большинства больных в анализах мочи изменений не обнаружено, лишь у некоторых лиц с высокой температурой тела в моче появлялся белок (от следов до 0,22 г/л), иногда лейкоциты.
При изучении микробной сенсибилизации организма ее наличие установлено у 22% больных острым одонтогенным периоститом и у 46% - при осложнении его гнойными процессами в околочелюстных мягких тканях. Наличие факта предварительной микробной сенсиби-
лизации в дальнейшем послужило основанием для проведения неспецифической микробной гипосенсибилизации больным с этим заболеванием (А.А. Тимофеев, 1982).
Особенности клинического течения острого одонтогенного периостита в зависимости от локализации процесса. Клиническое течение острого одонтогенного периостита зависит от расположения зуба, явившегося причиной развития воспалительного процесса.
При распространении воспалительного процесса из очага, расположенного на верхней челюсти с вестибулярной стороны, в области резцов отмечается значительный отек верхней губы и крыла носа, который может распространяться на дно нижнего носового хода. В ряде случаев гнойный экссудат может проникать под надкостницу переднего отдела дна носовой полости, особенно при невысоком альвеолярном отростке, и образовывать там абсцесс. В случае, когда воспалительный процесс начинается из очага, расположенного в области центрального резца, отек может распространяться на всю верхнюю губу, а если в области бокового резца, то может захватывать мягкие ткани одной половины лица. При распространении гнойного экссудата от бокового резца в сторону твердого нёба, в области его переднего отдела, появляется болезненная при дотрагивании припухлость полушаровидной или овальной формы и формируется нёбный абсцесс.
В тех случаях, когда причиной заболевания является воспалительный процесс, расположенный в области верхних клыков, отек распространяется на подглазничную и часть щечной области, угол рта, крыло носа, нижнее и даже верхнее веко. Очаг воспаления всегда находится на вестибулярной поверхности альвеолярного отростка верхней челюсти.
Если источником инфекции является воспалительный очаг, расположенный в тканях малых коренных зубов верхней челюсти, то коллатеральный отек захватывает значительный участок лица и располагается несколько сбоку. Он распространяется на подглазничную, щечную и скуловую области, нередко на нижнее и верхнее веко. Носогубная складка сглаживается, а угол рта опускается. Припухлость лица может отсутствовать, когда гнойный экссудат от нёбных корней 414 зубов распространился на нёбную поверхность. В этом случае в средней части твердого нёба формируется полушаровидное выпячивание - нёбный абсцесс. Постоянный контакт небного абсцесса с языком вызывает усиление боли, поэтому прием пищи и речь больного затруднены.
Острый одонтогенный периостит, возникающий от источника воспаления, располагающегося в области верхних больших коренных зубов, характеризуется припухлостью, захваты197
6. ОДОНТОГЕННЫЕ ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ЧЕЛЮСТЕЙ
вающей скуловую, щечную и верхнюю часть околоушножевательной областей. На нижнее веко припухлость распространяется редко, а на верхнее - почти никогда не распространяется. Отек доходит до ушной раковины. Через несколько дней после развития процесса отек мягких тканей начинает опускаться книзу, что может создать ложное представление о том, что патологический очаг исходит от малых и больших коренных зубов нижней челюсти. При распространении гнойного экссудата от нёбного корня 616 зубов в сторону нёба асимметрия лица отсутствует. Отслойка плотного в этом участке периоста вызывает сильную ноющую, а затем и пульсирующую боль в области нёба. В связи с тем, что подслизистый слой на твердом нёбе отсутствует, отек выражен незначительно. Самопроизвольное вскрытие абсцесса происходит обычно на 7-10-е сутки, что может привести к развитию кортикального остеомиелита.
Для гнойного периостита, при котором воспалительный процесс распространяется от нижних резцов, характерным является наличие отека нижней губы, подбородка и подбородочной области. При этом подбородочно-губная борозда сглаживается. При распространении воспалительного процесса на надкостницу от очага, расположенного в области нижнего клыка и малых коренных зубов, отек захватывает нижний или средний отделы щечной области, угол рта и распространяется на поднижнечелюстную область. Если источником инфекции является очаг воспаления, находящийся в больших коренных зубах нижней челюсти, то коллатеральный отек захватывает нижний и средний отделы щечной области, околоушно-жевательную и поднижнечелюстную области. При распространении воспалительного процесса на надкостницу в области угла и ветви нижней челюсти отек нерезко выражен, но имеет значительную протяженность. В связи с тем, что здесь расположены жевательные мышцы, появляется воспалительная контрактура.
Исследование лимфатических узлов при острых гнойных периоститах, особенно при локализации процесса на нижней челюсти, позволяет отметить, что увеличены и болезненны не единичные узлы, а целые их группы.
Анатомически на нижней челюсти внутренняя костная стенка тоньше, чем наружная. Поэтому острый периостит, причиной развития которого явился очаг, расположенный в области больших коренных нижних зубов, может распространяться на язычную поверхность альвеолярного отростка. При этом наблюдается гиперемия, отек слизистой оболочки альвеолярного отростка и подъязычной области. Подъязычный валик на стороне поражения увеличивается и выбухает между языком и нижней челюстью. Язык отечен, покрыт налетом, на нем видны отпечатки зубов, движения его болезненны, он приподнят и смещен в здоровую сторону. Если воспалительный процесс распространяется от нижних зубов мудрости, то инфильтрат может располагаться в области крыловиднонижнечелюстной складки и передней нёбной дужки, что вызывает резкую болезненность при глотании. В случае, когда воспаление захватывает крыловидные мышцы, возникает воспалительная контрактура.
Таковы основные признаки клинического проявления острого одонтогенного периостита. Следует подчеркнуть, что большинство из них присуще и другим острым воспалительным заболеваниям челюстей, поэтому дифференциальная диагностика является необходимой.
Патоморфологические изменения при периостите челюсти характеризуются скоплением гнойного экссудата между костью и надкостницей. В костной ткани возникают дистрофические изменения: лакунарное рассасывание костного вещества, расширение гаверсовых каналов и костномозговых пространств. В результате этих процессов наступает значительное истончение, а в некоторых участках исчезновение кортикального слоя кости и прилежащих костных балочек. Одновременно отмечается проникновение гнойного экссудата из-под надкостницы в гаверсовы каналы и переход его на периферические участки костномозговых пространств.
ДИАГНОСТИКА. Отличия острого (обострившегося хронического) периодонтита от острого одонтогенного периостита определяются тем, что в первом случае очаг воспаления локализуется в пределах одного зуба, а во втором - воспалительный процесс выходит за его пределы и распространяется на надкостницу. Течение острого одонтогенного периостита характеризуется такими признаками, как озноб, асимметрия лица, утолщение альвеолярного отростка, подвижность причинного зуба, положительная перкуссия и подвижность соседних зубов, воспалительная контрактура челюстей (при локализации процесса в области больших коренных зубов нижней челюсти).
В клинической картине острого одонтогенного периостита, неосложненного и осложненного околочелюстными гнойными процессами, нами не было выявлено достоверного различия частоты возникновения клинических симптомов, по которым можно провести дифференциальную диагностику этого заболевания и острого одонтогенного остеомиелита челюстей в ранней фазе воспаления. Из сказанного следует, что проведение их ранней диагностики только по отдельным клиническим симптомам имеет большие трудности и основывается на совокупности клинических данных.
198
6,2. Периостит
Острый одонтогенный периостит следует дифференцировать от воспалительных заболеваний подъязычной и поднижнечелюстных желез и их протоков. Следует помнить, что при периоститах слюнные железы никогда не вовлекаются в воспалительный процесс. При массировании воспаленных слюнных желез из устьев выводных протоков выделяется мутная или с гнойными прожилками слюна. С помощью рентгенографического исследования мягких тканей дна полости рта вприкус могут быть обнаружены слюнные камни (при калькулезных сиалоаденитах).
При проведении дифференциальной диагностики острого одонтогенного периостита и острого неодонтогенного лимфаденита необходимо осмотреть альвеолярный отросток челюсти. При лимфадените неодонтогенного происхождения отсутствуют изменения со стороны зубов и слизистой оболочки альвеолярного отростка челюсти, которые встречаются при остром одонтогенном периостите.
ЛЕЧЕНИЕ. При остром серозном одонтогенном периостите удаление причинного зуба приводит к выздоровлению. Затиханию воспалительных явлений способствует назначение физиотерапевтических методов лечения (УВЧ в атермической дозе, согревающих компрессов, повязки по Дубровину, флюктуоризации, лучей гелийнеонового лазера и др.).
При остром гнойном периостите проводят удаление зуба, послужившего источником инфекции, если он не представляет функциональной и косметической ценности. Одновременно с удалением зуба производят вскрытие поднадкостничного абсцесса. Разрез делают на протяжении трех зубов, рассекая слизистую оболочку и надкостницу по переходной складке до кости. Для предупреждения слипания краев раны ее дренируют. Дренаж оставляют в ране на 1-2 суток. После вскрытия абсцесса на твердом нёбе производят иссечение небольшого участка мягких тканей (треугольной формы). При этом не происходит слипания краев раны и обеспечивается надежное дренирование абсцесса нёба. В случае, когда воспалительный очаг находится с язычной стороны нижней челюсти, гнойник вскрывают линейным разрезом, который делают выше места перехода слизистой оболочки альвеолярного отростка в подъязычную область.
Впослеоперационный период больным назначают медикаментозное лечение: антибиотикотерапию назначают только ослабленным лицам или с сопутствующими заболеваниями; сульфаниламидные препараты; болеутоляющие средства; снотворные препараты.
Всвязи с тем, что у больных острым одонтогенным периоститом челюстей выявлено наличие предварительной микробной сенсибилизации, которую можно устранить, проведя курс неспецифической гипосенсибилизирующей терапии, всем им назначают следующие препараты: димедрол, диазолин, супрастин и др..
Для удаления гноя, выделяющегося из раны в полость рта, и скорейшего рассасывания воспалительного инфильтрата назначают полоскания полости рта (40-42°С) теплым слабым раствором перманганата калия, 1-2% раствором гидрокарбоната натрия или раствором фурацилина (1:5000) по 3-4 раза в сутки. Для антисептических полосканий можно использовать настой цветков ромашки, календулы, листа шалфея и других лекарственных растений. Перемещение в полости рта (при полоскании) теплой массы раствора является эффективной гидротермотерапевтической процедурой, способствующей скорейшему устранению воспаления. Использование для этих целей растворов более высокой температуры вызывает застойные явления в очаге воспаления.
Особое внимание нужно уделять лечению регионарного лимфаденита, так как это осложнение может переходить в самостоятельно существующее заболевание и тем самым в значительной мере удлинять сроки утраты трудоспособности больных. На 2-е - 3-й сутки больным назначают УВЧ-терапию в атермической дозе, флюктуоризацию. Для лечения лимфаденита можно также применять согревающие полуспиртовые компрессы на ночь, электрофорез с калием йодидом, магнитные аппликаторы, лучи гелий-неонового лазера.
Вцелях предупреждения острого гайморита, который может возникнуть как осложнение одонтогенного периостита премоляров и моляров верхней челюсти, нужно назначать ежедневное применение (в течение 5-6 суток) сосудосуживающих лекарственных средств (1-3% раствор эфедрина, 0,1% растворы нафтизина или санорина, галазолин) и УВЧ или СВЧ на область верхнечелюстной пазухи. Чтобы убедиться, что острый гайморит не принял хроническое течение, через 2 недели следует провести контрольное рентгенологическое исследование придаточных полостей носа.
®Хронический периостит
У взрослых и детей заболевание развивается редко и, по нашим данным, встречается у 5-6% больных периоститом. Возникает патологический процесс чаще в молодом или детском возрасте, локализуется чаще на нижней челюсти. Различают простой и оссифицирующий хронический периостит, а также его рарефицирующую форму. При простом хроническом пе-
199
6. ОДОНТОГЕННЫЕ ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ЧЕЛЮСТЕЙ
риостите вновь образованная остеоидная ткань после лечения подвергается обратному развитию, при оссифицирующей форме - оссификация кости развивается в ранних стадиях заболевания и заканчивается чаще всего гиперостозом. Рарефицирующий периостит характеризуется выраженными резорбтивными явлениями и перестройкой костных структур.
Причиной хронического периостита челюстей (простого или оссифицирующего),
как правило, является переход его из острой формы заболевания. Предшествуют хронические периодонтиты и травма. Заболевание может возникнуть при нагноении кист челюстей, воспалительных процессах в верхнечелюстных пазухах, а также в результате травмы, наносимой съемными и несъемными зубными протезами. Наличие хронического воспалительного очага в периодонте вызывает у некоторых больных вяло текущее локализованное воспаление надкостницы с преобладанием продуктивного компонента. Поскольку хроническому периоститу не всегда предшествует острая фаза процесса, то его следует отнести к первичнохроническим заболеваниям. При патологоанатомическом исследовании видно, что пораженный участок надкостницы имеет вид губчатой костной ткани. Сеть переплетающихся костных трабекул имеет различную степень зрелости - от остеоидных балок и примитивных грубоволокнистых трабекул до зрелой пластинчатой костной ткани. Обнаруживаемая в этих слоях костная ткань также находится на разных стадиях созревания. Хронические пролиферативные воспалительные изменения в области надкостницы с трудом поддаются или совсем не поддаются обратному развитию.
Хронический периостит, как уже было сказано ранее, развивается медленно, не имеет четко выраженной клинической симптоматики и нередко - предшествующей острой стадии. Процесс чаще локализуется на нижней челюсти. Клиническая картина хронического периостита характеризуется наличием в области переходной складки ограниченного уплотненного участка. Он имеет округлую форму, поверхность его гладкая, иногда может быть болезненным при пальпации. Мягкие ткани, которые прилегают к очагу поражения, нередко имеют слабовыраженную воспалительную инфильтрацию. Зуб, возле которого развивается патологический процесс, почти всегда разрушен, депульпирован или запломбирован, при перкуссии он малоболезнен или безболезнен. Кожные покровы обычно не изменены. Поднижнечелюстные лимфатические узлы нередко увеличены, уплотнены, но при этом безболезненны. Общее состояние больного не нарушается. Данные лабораторных анализов крови и мочи не имеют достоверных отклонений от нормы.
Рарефицирующий периостит возникает чаще всего во фронтальном отделе нижней челюсти, причина его - травма. В результате травмы образуется гематома, а ее организация ведет к уплотнению надкостницы. Рентгенологическая картина хронического периостита челюсти довольно типична. На рентгенограмме, особенно в начале заболевания, по нижнему краю челюсти удается выявить дополнительную тень оссифицированной надкостницы. В дальнейшем она уплотняется и становится толще. Во вновь образованной костной ткани начинается процесс перестройки и она приобретает выраженную трабекулярную структуру. Рарефицирующий периостит характеризуется очагом остеопороза костной ткани с довольно четкими границами. Костная ткань замещается фиброзной. Зубы, входящие в патологический очаг, интактные. Лечение рарефицирующего периостита заключается в проведении ревизии патологического очага после отслаивания трапециевидного слизистонадкостничного лоскута, удалении организовавшейся гематомы. Интактные зубы сохраняются. Лоскут укладывают на место и фиксируют швами.
Следует проводить дифференциальную диагностику хронического периостита с хроническим одонтогенным и посттравматическим остеомиелитом челюстей. Анамнестические и клиникорентгенологические данные помогают уточнить диагноз. От остеомы хронический периостит отличается тем, что при наличии последнего всегда встречаются разрушенные, депульпированные зубы, слизистая оболочка в области патологического очага воспалена и пастозна, при рентгенологическом исследовании характерная для остеомы структура кости отсутствует. В ряде случаев для диагностики можно проводить инцизионную биопсию.
Периостит у детей имеет такие же клинические формы, как и у взрослых. Причиной его развития могут быть как молочные, так и постоянные зубы (в зависимости от возраста). Течение заболевания у детей острое и кратковременное, после правильно проведенного лечения симптоматика в течение 3-4 дней ликвидируется. Неправильное лечение сопровождается переходом острой формы в хроническую. Длительно текущий хронический периостит заканчивается гиперостозом (чаще на нижней челюсти с язычной стороны в области молочных моляров). Всегда следует помнить о наличии у детей зачатков постоянных зубов и необходимости щадящего к ним отношения.
Развитие одонтогенного периостита челюсти у пожилых людей характеризуется теми же клиническими признаками, что и у лиц молодого возраста. Острый период периостита часто протекает вяло. Температурная реакция тела отсутствует, иногда удерживается субфебрильная температура. Как правило, резкой боли не бывает, а после возникновения поднадкостнич-
200
6.2. Периостит
ного абсцесса она исчезает, но воспалительный процесс идет на убыль значительно медленнее, чем у молодых людей. Длительное время может сохраняться отечность мягких тканей, инфильтрат по переходной складке. При вскрытии поднадкостничного абсцесса из линии разреза или из лунки зуба может наблюдаться необильное выделение гнойного содержимого. Иногда спустя 3-4 недели через свищ, который периодически может закрываться, отходят 1-2 секвестра, представляющие собой части лунки зуба. В тех случаях, когда возникает регионарный лимфаденит, после ликвидации периостита могут длительное время прощупываться малоболезненные подвижные лимфатические узлы. Иногда они остаются постоянно увеличенными.
ЛЕЧЕНИЕ заключается в устранении дальнейшего инфицирования надкостницы со стороны зуба. Чаще воспалительный процесс не удается ликвидировать консервативным путем, а зуб не представляющий функциональной и косметической ценности, следует удалить. Одновременно производят иссечение пролиферативно измененной части надкостницы, а вновь образованную костную ткань удаляют костными кусачками или долотом. После удаления избыточного костного образования на подлежащем кортикальном слое кости обнаруживаются участки размягчения. Послеоперационную рану зашивают наглухо. В дальнейшем назначают сульфаниламиды, витаминотерапию и симптоматическое лечение. Хорошие результаты лечения хронического периостита дает использование электрофореза 1-2% раствора йодида калия.
Длительное течение хронического пролиферативного воспалительного процесса вызывает превращение молодой костной ткани в зрелую, высокосклерозированную. в результате чего воспалительный процесс заканчивается гиперостозом.
Лечение периостита у людей преклонного возраста ничем не отличается от такового у молодых.
Следует обратить внимание лишь на назначение физиотерапевтических процедур. Их необходимо делать с осторожностью и с учетом сопутствующих заболеваний (гипертонической болезни, атероскроза и др.).
6.3.ОСТЕОМИЕЛИТ
Термин "остеомиелит" означает "воспаление костного мозга", предложен он в первой половине XIX в. Однако при этом воспалении патологический процесс не ограничивается только поражением костного мозга, а распространяется на все структурные части кости и окружающие ее мягкие ткани. Поэтому существующее название не соответствует сущности данного заболевания. В дальнейшем были предложены следующие названия этого патологического процесса: флегмона кости, гаверсит, остеит, остит, паностит и другие. Но все же термин "остеомиелит" является официально признанным.
Остеомиелит челюстей представляет собой инфекционноаллергический гнойно- некротический процесс, который развивается в кости под воздействием как внешних (физических, химических, биологических), так и внутренних (нейрогуморальных, аутоинтоксикации) факторов. Он может распространяться и на окружающие ткани.
Рассматривая патогенез остеомиелита, следует отметить работы Э. Лексера (1884), А.А. Боброва (1889). Они высказали мнение о том, что травма не является единственным фактором, вызывающим возникновение остеомиелита. Большое значение в его развитии имеют анатомо-физиологические особенности костной ткани.
Обобщив свои клинико-экспериментальные наблюдения, авторы сформулировали так называемую инфекционно-эмболическую теорию происхождения гематогенного остеомиелита. Они предполагали, что бактериальный эмбол, занесенный током крови из первичного очага инфекции в кость, оседает в одном из концевых сосудов и является источником гнойного процесса. Основанием для создания такой теории послужило установление особенностей кровоснабжения длинных трубчатых костей новорожденного и детей младшего возраста. Было доказано, что оно осуществляется тремя системами сосудов: диафизарной, метафизарной и эпифизарной. В растущей кости сосуды каждой из этих систем заканчиваются слепо, не образуя анастомозов. В дальнейшем в работах анатомов было выяснено, что концевой тип сосудов можно наблюдать только в период внутриутробной жизни плода, в дальнейшем система концевых капилляров сменяется хорошо анастомозированной системой сосудов. Результаты исследований В.М. Уварова (1934) свидетельствуют о наличии экстра- и интраоссальной системы кровоснабжения челюстей с развитой системой анастомозов.
С резкой критикой работ Э. Лексера (1884) выступил Генке (1903), который на основании своих опытов пришел к выводу, что костный мозг обладает выраженными бактерицидными свойствами и при непосредственном введении микроорганизмов в костно-мозговую полость (одноили двукратно) экспериментальный остеомиелит вызвать невозможно.
Выдающаяся роль в изучении патогенеза остеомиелита принадлежит отечественному ученому СМ. Дерижанову (1940). Автор сенсибилизировал животное одновременно лошадиной
201
6. ОДОНТОГЕННЫЕ ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ЧЕЛЮСТЕЙ
сывороткой и незначительным количеством микробных тел. При введении такой же смеси в виде разрешающей дозы в костно-мозговую полость был получен острый инфекционный остеомиелит. Если сенсибилизированному животному, например кролику, ввести в вену уха разрешающую дозу лошадиной сыворотки и незначительное количество микробных тел, то после этого даже легкое постукивание по кости деревянной палочкой приведет к развитию остеомиелита. СМ. Дерижанов указывает, что острый инфекционный остеомиелит развивается только у сенсибилизированного человека при наличии "дремлющей" инфекции и неспецифического раздражителя (травмы, охлаждения и др.), а тромбоз и эмболия в патогенезе этого патологического процесса значения не имеют. Аллергическая теория СМ. Дерижанова значительно расширила представление о патогенезе гематогенного остеомиелита и открыла широкие возможности для изучения проблемы развития остеомиелита нижней челюсти. Результаты исследований Г.А. Васильева и Я.М. Снежко (1953) также свидетельствуют о том, что для получения экспериментального инфекционного остеомиелита челюстей необходима предварительная сенсибилизация организма. Одонтогенный остеомиелит челюстей с выраженной деструкцией костной ткани чаще встречается у больных с сопутствующими заболеваниями, такими как грипп, ангина, острые респираторные инфекции (А.А. Тимофеев, 1982).
На основании экспериментальных исследований Г.И. Семенченко (1956) пришел к выводу, что в развитии остеомиелита решающее значение имеет иннервация челюсти. Ему удалось воспроизвести остеомиелит нижней челюсти у кроликов. Он достиг этого в результате продолжительного механического раздражения нижнеальвеолярного нерва при помощи металлического кольца. По мнению автора, ведущая роль в возникновении остеомиелита нижней челюсти принадлежит не сенсибилизации организма, а нейротрофическим расстройствам, возникающим при поражении (раздражении) нервов.
В.И. Лукьяненко (1958) отметил, что длительное раздражение нижнечелюстного нерва кольцом из металла можно трактовать как неспецифическую сенсибилизацию организма.
М.М. Соловьев (1969) высказал мнение о том, что угнетение местного иммунитета может происходить под влиянием гормонов коры надпочечников (глюкокортикоидов), активизирующих инфекционноаллергический процесс. Увеличение содержания этих гормонов в организме может быть следствием их введения в лечебных целях или результатом усиления их секреции под влиянием интоксикации, переохлаждения, перегревания, мышечного или эмоционального перенапряжения. В.И. Лукьяненко считает, что обширная секвестрация на нижней челюсти связана с тромбозом, эмболией или сдавленней основного ствола нижнеальвеолярной артерии. Правы М.М. Соловьев и соавторы (1985), которые полагают, что такой механизм нарушения кровообращения следует учитывать, однако нужно сомневаться, что ему принадлежит ведущая роль в патогенезе остеомиелита челюсти.
Приведенные теории одонтогенного остеомиелита не исключают, а дополняют друг друга, хотя некоторые авторы считают, что в развитии воспалительного процесса ведущими являются рефлекторные компоненты.
Одонтогенный остеомиелит челюсти характеризуется следующими патоморфологическими изменениями: мелкими и крупными очагами гнойной инфильтрации костного мозга, тромбозом сосудов, гнойным расплавлением тромбов, многочисленными участками кровоизлияний, очагами остеонекроза (А.С. Григорян, 1974). Патогистологические изменения, наблюдаемые при перио-
донтите и периостите, не могут быть охарактеризованы как остеомиелит, так как при этих заболеваниях не наступает некроз костной ткани и не обнаруживаются другие изменения, характеризующие остеомиелит. Разная морфологическая картина этих заболеваний челюстей дает основание для выделения их в отдельные нозологические формы.
Остеомиелитический процесс может развиваться у людей всех возрастных категорий, но чаще всего он возникает в 20-40-летнем возрасте, то есть поражает наиболее трудоспособную группу населения. Женщины болеют реже, чем мужчины, что обусловлено более внимательным уходом за зубами и своевременным обращением к врачу. У госпитализированных больных остеомиелит верхней челюсти составляет 15% от общего числа случаев заболевания, а нижней - 85%. Среди больных, обращающихся за амбулаторной помощью, процент случаев остеомиелитического поражения верхней челюсти значительно выше. По данным Ю.И. Вернадского (1984), у больных, обращающихся за помощью в поликлинику, остеомиелит верхней челюсти встречается в 3 раза чаще, чем у тех, кто находится на лечении в стационаре. Это свидетельствует о том, что клиническое течение остеомиелита верхней челюсти более легкое, чем нижней. По нашим наблюдениям, одонтогенный остеомиелит нижней челюсти встречается чаще (у взрослых - 68%, у детей - 62%), чем верхней (соответственно 32 и 38%).
В зависимости от характера клинического течения процесса следует выделять три стадии остеомиелита: острую, подострую и хроническую. Однако В.И. Лукьяненко (1968) счи-
202

6.3. Остеомиелит
считает, что в большинстве случаев выделить клинически подострую стадию заболевания не удается. Он предлагает выделить еще одну стадию - обострившийся хронический остеомиелит. Хочу полностью согласиться с мнением автора.
По распространенности процесса различают ограниченный, очаговый и разлитой (диффузный) остеомиелит. Считают, что процесс, который локализуется в пределах пародонта двухтрех зубов, следует рассматривать как ограниченный. При распространении его на тело челюсти или ветвь - как очаговый (рис. 6.3.1). Разлитой остеомиелит характеризуется поражением половины или всей челюсти.
В последние годы все чаще приходится наблюдать остеомиелиты челюстей, протекающие атипично, без температурной реакции тела и образования свищей, с незначительной деструкцией костной ткани. Такой остеомиелит относят к первично хроническим формам заболе-
вания.
Существует много классификаций различных форм одонтогенного остеомиелита. Заслуживает внимания классификация, предложенная Н.М. Александровым (1954), в которой он выделяет такую важную клиническую форму, как обострение хронического остеомиелита, а также указывает на наличие или отсутствие осложнений этого процесса (табл. 6.3.1).
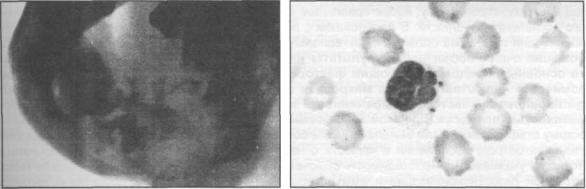
Рис. 6.3.1. Больной с очаговой формой хронического одонтогенного остеомиелита: а) рентгенограмма нижней челюсти; б) низкая фагоцитарная активность лейкоцитов.
Таблица 6.3.1.
Классификация клинических форм одонтогенного остеомиелита по Н.М. Александрову (1954)
Форма воспаления |
Локализация |
Распространенность |
Клиническое течение |
Острая |
Верхняя челюсть |
Ограниченная |
Неосложненное |
Хроническая |
Нижняя челюсть |
Разлитая |
Осложненное |
Обостренная хроническая |
|
|
(флегмоны и др.) |
|
|
|
|
Г.И. Семенченко (1958) предлагает систематизировать воспалительный процесс на каждой челюсти в отдельности и выделяет на нижней челюсти пять форм его течения:
•1. Ограниченный или распространенный остеомиелит альвеолярного отростка.
•2. Ограниченный или распространенный остеомиелит тела или ветви нижней челюсти.
•3. Множественные гнездные поражения нижней челюсти с секвестрами или без них.
•4. Ограниченный или распространенный остеомиелит альвеолярного отростка и тела нижней челюсти; альвеолярного отростка, тела и ветви челюсти.
•5. Гипертрофическая форма хронического остеомиелита нижней челюсти.
В.И. Лукьяненко (1968) считает целесообразным дополнить классификацию клинических форм одонтогенного остеомиелита челюстей Н.М. Александрова таким существенным показателем, как степень тяжести заболевания (легкая, средняя и тяжелая), и конкретизировать клинические формы остеомиелита по распространенности патологического процесса. Автор выделяет не две (ограниченная и разлитая), а три формы распространения процесса: остеомиелит, ограниченный пределами альвеолярного отростка; очаговое поражение тела челюсти (угла, ветви), разлитой или диффузный остеомиелит.
203
6. ОДОНТОГЕННЫЕ ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ЧЕЛЮСТЕЙ
Заслуживает внимания классификация одонтогенных остеомиелитов, предложенная М.М. Соловьевым и И. Худояровым (1979) (табл. 6.3.2).
Клиническая картина одонтогенных остеомиелитов челюстей довольно разнообразна.
Глубина и объем поражения костной ткани при одонтогенной инфекции определяется вирулентностью микроорганизмов, уровнем общей иммунологической и специфической (аллергической) реактивности организма, функциональным состоянием иммунологических систем челюсти, топографо-анатомическими особенностями костей челюсти
(М.М. Соловьев, И. Худояров, 1979). В последние годы нам приходится все чаще наблюдать одонтогенные остеомиелиты, которые протекают атипично, без выраженной клинической симптоматики, что затрудняет проведение дифференциальной диагностики этого процесса в ранней стадии заболевания.
|
|
|
|
|
Таблица 6.3.2. |
|
Классификация форм одонтогенного остеомиелита |
||||||
|
по М.М. Соловьеву и И. Худоярову (1979) |
|
|
|||
|
|
|
|
|
|
|
Клинико-рентгенологические |
|
Фаза забо- |
Распространен- |
Форма |
Течение |
|
формы остеомиелита |
|
левания |
ность процесса |
деструкции |
заболевания |
|
Гнойный одонтогенный |
|
Острая |
Ограниченный |
— |
— |
|
|
|
Подострая |
Очаговый |
|
||
|
|
|
Диффузный |
|
|
|
Деструктивный одонтогенный |
|
тоже |
тоже |
Литическая |
— |
|
|
|
|
|
секвестрирующая |
|
|
Деструктивно-гиперостозный |
|
тоже |
тоже |
— |
— |
|
одонтогенный |
|
|
|
|
|
|
Хронический деструктивный |
|
тоже |
тоже |
Литическая |
Первично- |
|
одонтогенный |
|
|
|
Секвестрирую- |
подострый реци- |
|
|
|
|
|
щая |
дивирующий |
|
Хронический деструктивно- |
|
тоже |
тоже |
— |
тоже |
|
гиперостозный одонтогенный |
|
|
|
|
|
|
|
|
|
|
|
|
|
КЛИНИКА. Клиническое течение процесса можно разделить на три стадии: острую, подоструюихроническую.
Началу острого процесса предшествует инфекционное заболевание (ОРВИ, грипп, ангина, и др.), аллергические заболевания (аллергический насморк, лекарственная аллергия и др.) и парааллергические реакции (переохлаждение, перегревание, физическое или эмоциональное перенапряжение).
В острой стадии заболевания больные жалуются на интенсивную, локализованную или разлитую боль в области челюсти. Первые клинические проявления процесса обычно укладываются в картину обострившегося хронического периодонтита. Но вскоре локальная боль сменяется интенсивной болью в челюсти с иррадиацией по ходу ветвей тройничного нерва. В некоторых случаях при остром остеомиелите местная симптоматика в первые 2-3 дня выражена слабо, а на первый план выступает быстро прогрессирующее ухудшение общего состояния больного. У 20% обследованных нами больных имелась парестезия нижней губы (симптом Венсана). Наблюдался этот симптом при локализации воспалительного процесса на нижней челюсти в области малых и больших коренных зубов. При переходе гнойновоспалительного процесса за пределы челюсти больные жаловались на болезненную припухлость мягких тканей, затруднение открывания рта, боль при глотании, жевании, отмечали нарушение функции дыхания и речи.
По мнению Г.А. Васильева и Т.Г. Робустовой (1981), характерным симптомом острого остеомиелита является озноб, нередко повторяющийся. Нами выявлено, что озноб почти с одинаковой частотой встречается и при других острых одонтогенных воспалительных заболеваниях челюстей. Температура тела у 43% больных превышала 38°С, а у 50% - колебалась от 37 до 38°С. Нормальная температура тела в острый период одонтогенного остеомиелита наблюдалась у 7% обследуемых.
Общее состояние больных в острый период заболевания чаще характеризуется средней тяжестью или бывает тяжелым. Обычно больной бледен, вял, заторможен. Сознание сохранено, но иногда отмечается его затемнение, бред. Наблюдается головная боль, нередко боль во всем теле, нарушение сна, общая слабость, отсутствие аппетита, быстрая утомляемость, повышенная раздражительность или апатия. Тоны сердца приглушены. Пульс учащен (тахикардия). Если интоксикация организма нерезко выражена, то общее состояние организма может быть удовлетворительным.
204
6.3. Остеомиелит
При обследовании челюстно-лицевой области у больных отмечаются симптомы, которые встречаются и при других острых одонтогенных воспалительных заболеваниях челюстей. Обращает на себя внимание выраженная в той или иной степени припухлость лица, размеры которой зависят от локализации гнойно-воспалительного очага. Кожа над местом припухлости чаще бывает гиперемированная, отечная, в складку не берется. При пальпации определяется плотный, малоподвижный, болезненный воспалительный инфильтрат. В центре его может отмечаться флюктуация.
Открывание рта ограничено в результате вовлечения в воспалительный процесс жевательных мышц. При локализации острого остеомиелита на нижней челюсти в области моляров и премоляров почти всегда наблюдается воспалительная контрактура.
Изо рта исходит гнилостный запах, язык обложен, слюна в связи с угнетением ее секреции густая и тягучая. В начале заболевания причинный зуб неподвижен, но вскоре он начинает расшатываться. Становятся подвижными и рядом расположенные зубы. При развитии острого остеомиелитического процесса, после удаления зуба, наблюдается выделение из его лунки гнойного содержимого. При пальпации участка челюсти в области пораженных зубов определяется некоторая сглаженность и утолщение альвеолярного отростка. Слизистая оболочка на протяжении нескольких зубов гиперемирована и отечна. На З-и-4-е сутки десна в области причинного зуба отслаивается от альвеолярного отростка и при надавливании из-под нее выделяется гной. Слизистая оболочка становится цианотичной и пастозной. При распространении гнойно-воспалительного процесса на клетчаточные пространства возникают абсцессы и флегмоны околочелюстных мягких тканей. По нашим данным, околочелюстные абсцессы и
флегмоны наблюдаются у 67% больных острым одонтогенным остеомиелитом челюстей. Их клиническая симптоматика зависит от локализации и распространенности воспалительного процесса.
а) |
б) |
Рис. 6.3.2. Больной с деструктивной формой одонтогенного остеомиелита нижней челюсти: а) рентгенограмма нижней челюсти; б) очень низкая фагоцитарная активность лейкоцитов крови.
По мнению В.И. Лукьяненко (1968), острый одонтогенный остеомиелит нижней челюсти, в отличие от аналогичного поражения верхней челюсти, характеризуется более тяжелым клиническим течением заболевания, вовлечением в патологический процесс значительных участков кости, а также более частыми и разнообразными осложнениями со стороны окружающих мягких тканей, обуславливающих развитие самостоятельных нагноительных процессов в отдаленных от основного очага участках.
В первые дни после возникновения у больного острого одонтогенного остеомиелита челюсти на рентгенограммах могут быть выявлены только те патологические процессы, которые обусловлены изменениями, возникшими в результате имеющегося хронического периодонтита. Первые костные изменения можно выявить с помощью рентгенологического исследования не ранее чем на 10-14-е сутки или спустя 2-3 недели от начала заболевания. Изменения в челюсти проявляются нечеткостью костной структуры, в дальнейшем -очагами остеолиза и некроза.
Наблюдается увеличение в крови числа нейтрофильных гранулоцитов от 12-20*109 /л до 30*109 /л. Появляются молодые формы нейтрофильных гранулоцитов (миелоциты, юные, палочкоядерные). Отмечаются эозино- и лимфопения.
СОЭ крови у больных с острым одонтогенным остеомиелитом увеличивается и у большинства из них находится в пределах от 15 до 40 мм/ч. Наиболее грозным в прогностическом
205
