•внутрибрюшное кровотечение, обусловленное перфорацией' Матки, иногда с ранением сосудистого пучка;
•кровотечения из матки;
•воспалительные заболевания органов малого таза;
•нарушение менструального цикла;
•бесплодие.
К наиболее опасным осложнениям искусственного аборта относятся перфорация стенки матки, приводящая к внутрибрюшному кровотечению при ранении сосудистого пучка и перитониту при ранении органов брюш ной полости (мочевого пузыря, кишечника, сальника). Прободение матки может быть результатом как невнимательности и неосторожных действий врача, так и наличия факторов риска у пациентки: неоднократные, особенно частые, аборты в анамнезе, рубец на матке после кесарева сечения или вылущивания миоматозного узла, анатомические особенности полового ап парата, воспалительные заболевания матки и придатков.
При перфорации матки необходимо обратить внимание на следующие моменты: на каком этапе операции произведена перфорация, каким инстру ментом (зондом, расширителем, кюреткой, абортцангом), не произошло ли ранения сосудистого пучка или органов брюшной полости.
Прободение матки, как правило, диагностируется врачом во время про изводства аборта: инструмент легко входит на большую глубину, чем разме ры матки. Но иногда перфорация матки остается незамеченной, и в после дующем через несколько дней появляются симптомы перитонита. При пер форации матки абортцангом чаще наблюдается повреждение кишечника (рис. 25.4, а, б). Иногда этим инструментом извлекается петля кишки из матки. При перфорации матки в нижних отделах и повреждении сосудов образуется гематома между листками широких связок (в параметрии). При этом могут быть боли внизу живота слева или справа. При двуручном исследовании гематома пальпируется как образование с нечеткими конту рами эластической консистенции, интимно прилегающее к матке. Более точные данные выявляются при УЗИ. Как только обнаружена перфорация, операция должна быть прекращена.
Помимо перфорации матки, в процессе аборта может быть нарушение целостности шейки в области внутреннего зева, что способствует образова нию шеечно-влагалищного свища (последующие роды могут происходить через свищевое отверстие). Нередко происходят разрывы шейки матки в области наружного зева. Травмы шейки приводят к развитию гинекологи ческих заболеваний, вплоть до рака шейки матки, невынашиванию бере менности.
Большинство гинекологов придерживаются мнения, что во всех случаях прободения матки во время искусственного аборта показана лапароскопия или чревосечение, а объем оперативного вмешательства определяется в зависимости от ситуации в ходе операции. Если перфорация произошла незадолго до операции, то даже при значительном дефекте матки следует его ушить, сохранив матку. При длительном периоде, прошедшем с момента аборта, или при воспалительном процессе в матке ее приходится удалять. Обязательно следует осуществлять ревизию кишечника и при его повреж дении произвести соответствующую операцию, лучше с участием хирурга.
641
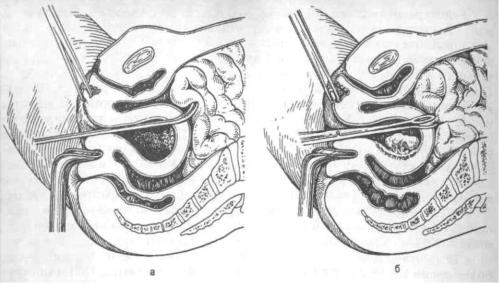
Рис. 25.4. Осложнения искусственного аборта.
а — перфорация матки кюреткой; б — перфорация матки абортцангом и захват петли кишки.
Необходимо также во время операции проверить целостность мочевого пузыря.
Гематому в параметрии лучше удалить путем пункции через задний свод влагалища под контролем УЗИ или при лапаротомии. Небольшие гематомы в последующем рассасываются. В случае нагноения гематомы производится чревосечение, и объем операции зависит от ситуации. Иногда приходится удалять матку с последующим дренированием забрюшинного пространства.
В то же время имеется и другое мнение. Если перфорация произведена зондом или расширителем малого размера и нет признаков внутрибрюшного кровотечения, то возможно наблюдение за больной без оперативного вме шательства. Следят за общим состоянием пациентки (АД, пульс, цвет кож ных покровов) и состоянием живота (болезненность, симптом раздражения брюшины). На следующий день опытный врач может произвести аборт с соблюдением всех мер предосторожности и лучше с одновременным исполь зованием УЗИ.
Кровотечения из матки в ходе выполнения искусственного аборта обу словлены нарушением сократительной функции матки, неполным удалени ем остатков плодного яйца, плацентарным полипом. Если кровотечение начинается в период производства аборта, то следует ввести пациентке сокращающие матку средства (внутримышечно окситоцин или внутримы шечно эрготамин). Одновременно необходимо ускорить удаление плодного яйца. В редких случаях кровотечение не останавливается и переходит в профузное, приводя к геморрагическому шоку. В этих случаях требуется четкое и быстрое выполнение гинекологической операции по остановке кровотечения (перевязка подчревных сосудов, удаление матки) с параллель ным оказанием анестезиологического пособия и проведением инфузионнотрансфузионной терапии.
Если при искусственном аборте в матке остаются части плодного яйца или образуется плацентарный полип из оставшихся ворсин хориона на ограниченном участке, то кровянистые выделения из половых путей (иногда в небольшом количестве, иногда обильные) продолжаются в течение дли тельного времени. Женщина может жаловаться на схваткообразные боли. При двуручном исследовании определяется раскрытие наружного зева шей ки матки. Матка мягковатая, несколько больше, чем в норме, на пальцах исследующего могут быть обрывки тканей. В отсутствие инфицирования болезненности при исследовании нет. При УЗИ полость матки расширена и в ней определяются разрозненные структуры с различной эхоплотностью. Лечение заключается в удалении остатков плодного яйца путем выскабли вания кюреткой, предпочтительнее под контролем УЗИ. Целесообразно применение антибиотиков, особенно при симптомах инфицирования.
С целью профилактики неполного удаления плодного яйца необходимо, особенно у нерожавших, относиться к аборту как к серьезному оператив ному вмешательству и проводить его специалистами высокой квалифика ции. Если операцию проводит молодой врач, то его должен контролировать более опытный. У первобеременных аборт должен проводиться под контро лем УЗИ и/или гистероскопии. В процессе аборта при сроке беременности 10—12 нед собирают на салфетке удаленные части плода: головку, конеч ности и т.д., чтобы убедиться в его полном удалении.
Среди инфекционных осложнений после искусственного прерывания бе ременности от 11 до 30 % составляет острый эндометрит, развитие которого возможно по двум вариантам: на фоне остатков плодного яйца или в отсутствие их. Более тяжелые формы клинического течения острого эндо метрита, как правило, обусловлены превалированием в микрофлоре матки аэробно-анаэробных ассоциаций. Частота острого эндометрита зависит от метода и срока прерывания беременности, адекватности обезболивания, степени кровопотери. К предрасполагающим факторам относят наличие в анамнезе искусственных абортов, хронических воспалительных заболеваний половых органов, а также хронических экстрагенитальных заболеваний ин- фекционно-аллергической природы. Лечение острого эндометрита должно осуществляться в условиях стационара. При обнаружении остатков плодного яйца в матке на фоне антибактериальной и инфузионной терапии их уда ляют и промывают полость матки 3 % раствором диоксидина. Операцию рекомендуется производить под контролем УЗИ, а еще лучше — гистероско пии. В дальнейшем продолжают интенсивную противовоспалительную, дезинтоксикационную, противоаллергическую, иммунокорригирующую тера пию. При своевременно начатой терапии существенно снижается риск пере хода острого процесса в хронический, а также развития последующих тяже лых инфекционных осложнений: сальпингоофоритов, параметритов, пельвиоперитонита, сепсиса, септического шока.
Заболевание, при котором инфекция из матки распространяется по лимфатическим путям в околоматочную клетчатку, называют параметри том. Процесс может быть односторонним, двусторонним, при тяжелом течении может быть вовлечена вся околоматочная клетчатка. Для парамет рита характерны признаки, наблюдающиеся при воспалительном процессе соединительной ткани. Постепенно распространяясь по тазовой клетчатке, воспалительный инфильтрат может достичь костей малого таза. Показана
антибактериальная и инфузионная терапия. При нагноении инфильтрата производят пункцию абсцесса с последующей кольпотомией.
Распространение воспалительного процесса на тазовую брюшину после перфорации матки, а также при наличии воспалительного процесса в параметрии и придатках матки приводит к развитию пельвиоперитонита и пе ритонита. Необходимо дифференцировать местный пельвиоперитонит и распространенный перитонит, так как возможна принципиальная разница в тактике лечения этих состояний. При перфорации кишечника перитонит развивается быстро и течение его чрезвычайно тяжелое.
Одни из самых тяжелых процессов генерализации инфекции после аборта — сепсис и септический шок. При септическом шоке летальность достигает 20—80 %. Септический шок наступает остро (см. Септический шок).
Нарушение менструальной функции. Бесплодие. Нарушение менструаль ной функции после аборта может быть обусловлено как механическими, так и функциональными причинами. Механические факторы приводят к отсут ствию менструаций (аменорея) в течение нескольких месяцев, а иногда и более длительного времени. Это связано либо с чрезмерным удалением слизистой оболочки и длительным ее восстановлением, либо с заращением шеечного канала. Последнее может сопровождаться гематометрой (скопле ние менструальной крови в матке в течение нескольких месяцев). Диагнос тировать заращение шеечного канала несложно: жалобы на боли внизу живота в дни менструаций, аменорея. При влагалищном исследовании и УЗИ определяется увеличение матки. На эхограмме выявляются расширен ная полость матки, особенно ее переднезадний размер, скопление в полости матки структур различной эхогенности (кровь и/или сгустки). Лечение за ключается в бужировании шеечного канала расширителями Гегара и опо рожнении при этом матки. Назначают антибиотики.
25.2. ОПЕРАЦИИ В ПОСЛЕДОВОМ И ПОСЛЕРОДОВОМ ПЕРИОДАХ
В последовом и раннем послеродовом периодах операции направлены на остановку кровотечения из половых путей и восстановление целостности поврежденных органов и тканей.
К операциям, производимым в последовом и раннем послеродовом периодах, относятся:
•ручное отделение плаценты и выделение последа;
•ручное обследование полости матки;
•выскабливание послеродовой матки;
• |
ушивание разрывов родовых путей (см. Материнский травматизм); |
• |
ампутация и экстирпация матки. |
Ручное отделение плаценты и выделение последа. П о к а з а н и я м и к операции являются:
1.Кровотечение в третьем периоде родов, зависящее от нарушений отделения и выделения последа;
2.Задержка последа в полости матки свыше 30—40 мин даже в отсут ствие кровотечения;

|
3. |
Задержка |
в полости |
|
|
матки частей плаценты. |
Т е х н и к а |
о п е р а |
ц и и . |
Ручное отделение пла |
центы |
и |
выделение |
последа |
проводят |
под обезболиванием |
(см. |
Обезболивание |
родов). Про |
ведение |
операции |
без |
обезбо |
ливания способствует развитию |
травматического шока. |
|
|
Положение |
беременной |
при этой операции на операци |
онном столе такое же, как и |
при |
других |
влагалищных опе |
рациях. |
|
|
|
|
|
|
Руки врача и наружные по |
ловые органы женщины обра |
батывают |
дезинфицирующим |
раствором. |
Применяют сте |
рильные перчатки. |
|
|
После |
опорожнения моче |
вого пузыря левой рукой разво |
дят половые губы. Во влагали |
ще |
вводят |
сложенную |
конусо |
образно правую руку ("рука аку |
шера"), |
после чего левую руку Рис. 25.5. Ручное отделение плаценты. |
помещают на дно матки (рис. |
25.5). |
"Внутреннюю" |
правую |
руку |
вводят |
в полость |
матки, |
следуя по пуповине до места прикрепления пуповины к плаценте, и по плодовой поверхности перемещают до ее края. Достигнув края плаценты, вытянутыми, плотно прилегающими друг к другу пальцами, ладонной по верхностью, обращенной к плаценте, тыльной — к плацентарной площадке, пилообразными движениями бережно отслаивают плаценту от плацентарной площадки до полного ее отделения. "Наружной" (левой) рукой при этом оказывают умеренное давление на отдел матки над плацентарной площад кой, где производится отслойка плаценты.
При отделении плаценты правая рука может втягивать амниотические оболочки в пространство между плацентой и плацентарной площад кой. В результате этого отслойка плаценты производится рукой, одетой оболочками.
После полного отделения плаценты левой рукой подтягиванием за пу повину удаляют послед из матки. Правой рукой, которая остается в матке, тщательно проверяют стенки матки, особенно плацентарную площадку, которая представляет собой возвышение с шероховатой поверхностью вслед ствие оставшихся обрывков губчатого слоя децидуальной оболочки. Осталь ная внутренняя поверхность матки гладкая.
При обследовании стенок матки удаляют обнаруженные оставшиеся кусочки плацентарной ткани или оболочки.
Вслучае необходимости, если сократительная способность матки нару шена, проводят наружно-внутренний массаж матки на кулаке. После сокра щения матки руку из нее удаляют.
Если в ходе операции отделение плаценты от плацентарной площадки невыполнимо из-за глубокого врастания ворсин в толщу матки, необходимо прекратить операцию и произвести надвлагалищную ампутацию или экс тирпацию матки.
Впослеоперационном периоде на переднюю брюшную стенку в области локализации матки кладут пузырь со льдом, назначают антибиотики, утеротонические препараты.
Ручное обследование матки. Показаниями к операции являются:
1.Дефекты плаценты или плодных оболочек.
2.Контроль целостности матки после оперативных вмешательств, дли тельных родов.
3.Гипотонические и атонические кровотечения.
Условия этой операции не отличаются от условий предыдущей (ручное отделение плаценты и удаление последа).
Те х н и к а о п е р а ц и и . После катетеризации и опорожнения моче вого пузыря левой рукой раздвигают половые губы. Правую руку, сложен ную в виде конуса, вводят во влагалище, а затем в полость матки. Левую руку помещают на переднюю брюшную стенку и стенку матки снаружи. Правой рукой, расположенной в матке, проводят контроль стенок, плацен тарной площадки, маточных углов. При обнаружении долек, обрывков пла центы, оболочек их удаляют рукой. При выявлении дефектов стенки матки руку выводят из полости и производят чревосечение, ушивание разрыва или удаление матки.
Впослеоперационном периоде проводят те же мероприятия, что и при ручном отделении плаценты и выделении последа.
Выскабливание послеродовой матки. П о к а з а н и я : позднее послеро довое кровотечение.
Те х н и к а о п е р а ц и и . Под обезболиванием после обработки родо вых путей шейку матки обнажают ложкообразными зеркалами, шейку матки фиксируют пулевыми щипцами и низводят книзу. При необходимости рас ширяют цервикальный канал расширителями Гегара. В полость матки вво дят тупую кюретку и производят выскабливание всех стенок. Выскабливание матки в послеродовом периоде целесообразно проводить под контролем УЗИ и гистероскопии.
После выскабливания пулевые щипцы снимают с шейки матки. Во время операции проводят инфузионную терапию, гемотрансфузию по пока заниям, вводят утеротонические препараты. В послеоперационном периоде
назначают лед (местно), антибактериальную терапию.
25.3. ОПЕРАЦИИ, ПОДГОТАВЛИВАЮЩИЕ РОДОВЫЕ ПУТИ
Во время родов нередко прибегают к операциям, которые способствуют усилению сократительной деятельности матки, снижению травмы плода. Их условно объединяют в раздел операций, подготавливающих родовые пути.
В прошлом с целью предотвращения несвоевременного излития около плодных вод при тазовом предлежании плода и усиления сократительной деятельности матки прибегали к введению во влагалище резинового баллона (кольпейринтера), который затем заполняли стерильным изотоническим раствором хлорида натрия (физиологическим раствором). Операция назы валась к о л ь п е й р и з . Вследствие недостаточной эффективности и опас ности инфицирования в настоящее время метод не применяют.
В нашей стране не используют также м е т р е й р и з — введение рези нового баллончика (метрейринтера) через шеечный канал в полость матки. Метод эффективен в плане усиления родовой деятельности, но опасен из-за инфицирова ния.
Чрезвычайно редко используют ко ж н о - г о л о в н ые щипц ы для усиления сокращения матки. Их можно применить только на мертвом или нежизнеспособном плоде. Операция заключается в том, что при раскрытии зева матки не менее 2 см и в отсутствие плодного пузыря под контролем руки вводят двузубые щипцы к головке и захватывают ее ткани, к щипцам привязывают бинт, к которому подвешивают груз массой 300—500 г. Направ ление тяги определяется положением головки. Если она находится во входе в малый таз, то тяга осуществляется кзади (бинт опускают между польстерами кровати), если в полости — то книзу (через ножной конец кровати).
В процессе родов с целью ускорения родов и уменьшения травмы плода прибегают к рассечению шейки матки и промежности (см. Родовой травма
тизм).
25.4.ИСКУССТВЕННЫЙ РАЗРЫВ ПЛОДНОГО ПУЗЫРЯ (АМНИОТОМИЯ)
Показания к искусственному разрыву плодного пузыря могут быть самые разнообразные. Чаще всего амниотомия осуществляется при полном или почти полном раскрытии шейки матки (плотные плодные оболочки и за держка разрыва их); перед родоразрешающими операциями; при низком расположении или краевом предлежании плаценты с целью предотвращения отслойки плаценты и кровотечения (см. предлежание плаценты); при многоводии; при необходимости родовозбуждения. Вскрывать плодный пузырь приходится иногда до начала родовой деятельности с целью родовозбуждения, когда шеечный канал пропускает 1—2 пальца.
Вскрыть плодные оболочки можно либо с помощью пальца, либо с помощью бранши пулевых щипцов. Предпочтительнее для пациентки ле жать на гинекологическом кресле, но возможно провести эту манипуляцию в постели, в положении пациентки на спине с приподнятым тазом и согну тыми в коленях ногами.
После обработки наружных половых органов дезинфицирующим рас твором вводятся два пальца в перчатках во влагалище и в период схватки вскрываются оболочки плодного пузыря. Если пальцем не удается произ вести эту манипуляцию, то левой рукой берется бранша пулевых щипцов и под контролем пальцев правой руки, введенной во влагалище, инструмент подводится к нижнему полюсу пузыря, и им производится рассечение обо лочек (под контролем правой руки!).
После вскрытия плодного пузыря рука остается во влагалище, чтобы в случае выпадения петли пуповины с изливающимися водами осуществлять своевременную диагностику. Кроме того, следует снять оболочки с предле жащей части и определить более точно характер предлежащей части.
25.5.ОПЕРАЦИИ, ИСПРАВЛЯЮЩИЕ ПОЛОЖЕНИЕ
ИПРЕДЛЕЖАНИЕ ПЛОДА (АКУШЕРСКИЙ ПОВОРОТ)
Акушерский поворот направлен на обеспечение положения или предлежания плода, более выгодного для исхода родов. Различают наружный аку шерский поворот и наружно-внутренний — комбинированный. Наружный акушерский поворот производят во время беременности; его называют про филактическим. Комбинированный наружно-внутренний поворот произво дят при наличии родовой деятельности, и он может быть осуществлен при полном (классический) и неполном (операция Брекстона—Гикса) раскры тии маточного зева.
Наружный акушерский поворот. Наружный акушерский поворот на го ловку при тазовом предлежании прошел этапы увлечения и разочарования. Он был предложен Б.А.Архангельским (1941) и после этого обрел сначала сторонников, а затем и противников, так как при этом наблюдались такие осложнения, как преждевременная отслойка нормально расположенной плаценты, преждевременные роды. Эффективность поворота была невелика (рекомендовалось проводить его в 34—36 нед): после успешного поворота часто вновь отмечалось тазовое предлежание.
В последние годы в связи с внедрением в практику УЗИ и В-адреноми- метиков вновь проявляют интерес к наружному акушерскому повороту на головку. УЗИ дает возможность проследить за перемещением плода, а вве дение р-адреномиметиков способствует расслаблению мускулатуры матки.
Наружный акушерский поворот, как правило, предусматривает перевод плода в головное предлежание при косом и поперечном положении его, а также при тазовом предлежании. Однако в некоторых случаях, особенно у многорожавших, при перерастянутой матке косое и поперечное положение плода легче переводится в тазовое предлежание.
При выполнении наружного акушерского поворота необходимо четко определить расположение плода в матке (это достигается с помощью УЗИ)
исоблюдать условия для данной операции:
1)удовлетворительное состояние беременной и плода;
2)подвижность плода в матке;
3)наличие одного плода;
4)нормальное расположение плаценты;
5)нормальные размеры таза.
Противопоказаниями к наружному акушерскому повороту являются экстрагенитальные заболевания (артериальная гипертензия, тяжелые сердеч но-сосудистые заболевания, заболевания почек), осложнения во время бе ременности (гестоз, угроза преждевременных родов, многоводие, маловодие, аномалии расположения плаценты, крупный плод), изменения родовых путей (сужение размеров таза, рубец на матке, миома матки). Перед прове-

Рис. 25.6. Наружный профилактический поворот на головку.
а — правая рука отводит тазовый конец, левая захватывает головку, сохраняя ее в согнутом положении; б — смещение ягодиц вверх, головки вниз.
дением операции важно объяснить беременной цель и сущность произво димых манипуляций.
Подготовка к операции заключается в опорожнении кишечника и мо чевого пузыря. Для производства операции беременную укладывают на кушет ку. Операцию наружного акушерского поворота необходимо осуществлять под контролем УЗИ. За 20 мин до проведения операции поворота на головку при тазовом предлежании плода беременной начинают внутривенное капельное введение р-адреномиметиков, которое продолжают во время поворота.
Поворот плода лучше всего осуществлять в срок 37—38 нед беремен ности. Если возникают трудности при повороте, то силой преодолевать их не следует.
Т е х н и к а п о в о р о т а н а г о л о в к у п р и т а з о в о м п р е д л е ж а н и и п л о д а . Операцию следует производить двумя руками. Одну руку располагают на тазовом конце, вторую — на головке (рис. 25.6, а, б).
При первой позиции плода тазовый конец отводят влево, при второй позиции — вправо. Необходимо планомерно, нежно и постепенно смещать тазовый конец плода по направлению к спинке, спинку — по направлению к головке, а головку — ко входу в таз. После успешного поворота в 80 % случаев происходят роды в головном предлежании, у остальных сохраняется
тазовое |
предлежание. |
Т е х н и к а н а р у ж н о г о п о в о р о т а п р и п о п е р е ч н о м и |
к о с о м |
п о л о ж е н и и п л о д а . Как правило, при поперечном и косом |
положении плода поворот осуществляется на головку. Акушер располагает руки на головке и тазовом конце, головку смещает ко входу в таз, а тазовый конец — к дну матки. Если спинка плода обращена ко входу в таз, то сначала создают тазовое предлежание (чтобы не привести к разгибательному предлежанию головки), а затем поворотом на 270° — головное.
Комбинированный наружно-внутренний поворот в отличие от наружного
называют еще внутренним. Комбинированный акушерский поворот произ водится на тазовый конец, чаще на ножку при использовании двух рук акушера, одну из которых вводят в матку за внутренний зев, а второй снаружи помогают этой операции. В случае полного раскрытия зева в матку вводят всю руку (классический поворот), при неполном раскрытии — 2 пальца (поворот по Брекстону Гиксу).
Классический поворот плода на ножку. Некоторые акушеры в отличие от наружного поворота относят классический поворот к внутреннему, так как одну руку акушер вводит внутрь матки. Хотя этот поворот по существу является комбинированным: одна рука внутри матки активно поворачивает плод, а вторая рука снаружи также оказывает не менее активные движения.
Классический поворот на ножку при полном открытии зева производят, как правило, при поперечном, косом положении плода и реже при головном предлежании.
В современном акушерстве при поперечном положении жизнеспособ ного плода чаще производят кесарево сечение, так как классический пово рот является далеко не безопасной операцией для ребенка. Однако если повторнородящая с плодом небольших размеров, полным раскрытием зева и целыми или только излившимися водами поступает в родовспомогатель ное учреждение, то ей возможно произвести классический поворот плода на ножку. Эта операция сохраняется в акушерской практике при необходи мости извлечения второго плода из двойни в случае его поперечного поло жения. К повороту плода на ножку второго плода из двойни приходится прибегать и при головном предлежании, если вследствие начавшейся гипок сии необходимо срочно извлечь плод из матки.
При производстве классического поворота плода на ножку чрезвычайно важно учитывать условия и противопоказания.
У с л о в и я : 1) полное или почти полное раскрытие маточного зева;> 2) подвижность плода; 3) плодный пузырь либо цел, либо только что произошло его вскрытие; 4) размеры плода должны соответствовать разме рам таза матери.
П р о т и в о п о к а з а н и я м и к классическому повороту плода на ножку являются: 1) потеря подвижности плода вследствие излития около плодных вод — запущенное поперечное положение плода; 2) наличие Руб цовых изменений на матке; 3) угрожающий разрыв матки; 4) сужение размеров таза; 5) изменения мягких родовых путей матери, препятствующие рождению ребенка (низко расположенный миоматозный узел и др.).
Операцию поворота плода на ножку производят только под наркозом, который обеспечивает расслабление мышц матери и передней брюшной стенки.
Врач обрабатывает руки, как при всех акушерских операциях, надевает длинные перчатки. Обрабатывают наружные половые органы и влагалище роженицы, которую укладывают на гинекологическое кресло.
Т е х н и к а о п е р а ц и и . Операция состоит из трех этапов: 1) введение руки врача в матку; 2) нахождение и захват ножки плода; 3) собственно поворот плода.
Этап I начинается с выбора руки акушера. Большинство используют руку, которая является более сильной, — чаще правую, для введения ее в полость матки. Но предлагается и другое правило: при первой позиции (головка слева) — введение левой руки, при второй (головка справа) — пра-




