- •Міністерство охорони здоров’я україни
- •2.Конкретні цілі.
- •3.Базові знання, вміння, навички, необхідні для вивчення теми.
- •4.План і організаційна структура заняття
- •5.Методика організації навчального процесу на практичному (семінарському) занятті.
- •6.Завдання для самостійної праці під час підготовки до заняття:
- •7.Завдання для самоконтролю.
5.Методика організації навчального процесу на практичному (семінарському) занятті.
5.1.Підготовчий етап .
Підкреслити (розкрити) значення теми заняття для подальшого вивчення дисципліни і професійної діяльності лікаря з метою формування мотивації для цілеспрямованої навчальної діяльності. Ознайомити студентів з конкретними цілями та планом заняття.
Провести стандартизований контроль початкового рівня підготовки студентів.
5.2.Основний етап – має бути структурованим і передбачати проведення зі студентами навчальної діяльності залежно від видів навчальних занять (практичних (семінарських); забезпечувати навчальну діяльність студента з об’єктами або моделями, що їх замінюють з метою формування нових знань, умінь, практичних навичок відповідно до конкретних цілей заняття.
Важливим для засвоєння нових знань та умінь на цому етапі є вирішення ситуаційних задач, зображення графіків, малюнків, схем. Бажано, щоб завдання для студентів на цьому етапі були точними і структурованими, виконувались письмово і перевірялись викладачем під час заняття, обговорювались результати.
5.3.Заключний етап .
Оцінюється поточна діяльність кожного студента упродовж заняття, стандартизований кінцевий контроль, проводиться аналіз успішності студентів, оголошується оцінка діяльності кожного студента і виставляється у журнал обліку відвідувань і успішності студентів. Староста групи одночасно заносить оцінки у відомість обліку успішності і відвідування занять студентами, викладач завіряє їх своїм підписом.
Доцільно коротко інформувати студентів про тему наступного заняття і методичні прийоми щодо підготовки до нього.
6.Завдання для самостійної праці під час підготовки до заняття:
6.1.Перелік основних термінів, параметрів, характеристик,які повинен засвоїти студент при підготовці до заняття:
|
Термін |
Визначення |
|
Гостра ішемія кінцівки |
Стан, що виникає в результаті раптового припинення артеріального кровопостачання кінцівки внаслідок тромбозу, емболії, травми атрерії. |
|
Тромбоз |
внутрішньосудинне зсідання крові з утворенням м'якої еластичної маси (тромба) в певному відділі судин — артерії чи вени(рідко в широкій мережі судин) — з повним чи частковим закриттям їх просвіту або в камерах серця.. |
|
Емболія |
попадання в артеріальне русло стороннього тіла, що приводить до його закупорки. |
|
тромбектомія |
Видалення тромбу з просвіту судини з використанням різних пристроїв |
|
Ганрена кінцівки |
Незворотні некротичні зміни тканин, що є результатом порушення кровопостачання кінцівки. |
6.2.Теоритичні питання до заняття:
1. Анатомічна будова судин кінцівки.
2. Скільки судин кровопостачають кінцівки?
3. Назвіть артерії кінцівок.
4. Які орієнтири визначенняпроходження судин?
5. Що таке гостра ішемія?
6. Що таке тромбоз?
7. Які стадії має гостра ішемія кінцівок?
8. Назвіть причини виникнення тробозу
9. Назвіть ускладнення тромбозу.
10. Як класифікується тромбоз по локалізації?
11. Які клінічні прояви тромбозу ?
12. Що таке емболія ?
13. Які клінічні прояви емболії ?
14. Які стадії має гостра ішемія кінцівок?
15. Назвіть причини виникнення гострої ішемії кінцівок
16. Назвіть ускладнення гострої ішемії кінцівок.
17. Як класифікується гостра ішемія кінцівок по локалізації?
18. Які клінічні прояви 1 стадії гострої ішемії кінцівок ?
19. Які клінічні прояви 3 стадії гострої ішемії кінцівок ?
20. Які клінічні прояви 4 стадії гострої ішемії кінцівок ?
21. Які клінічні ознаки 2 стадії гострої ішемії кінцівок?
22. Як класифікуються гостра ішемія кінцівок?
23. Назвіть клінічні прояви тробозу артерій кінцівок
24. Які методи застосовуються для діагностики гострої ішемії кінцівок?
25. Методи лікування гострої ішемії кінцівок 1-2 стадій.
26. Назвіть лікарську тактику при гострій ішемії кінцівок 3-4 стадій
27. Назвіть методи лікування хворих з постравматичною ішемією кінцівок
28. Які ускладнення хірургічного лікування гострої ішемії кінцівок?
29. Назвіть методи профілактики гострої ішемії кінцівок
30. Назвіть методи реабілітації хворих після гострої ішемії кінцівок.
6.3.Практичні роботи (завдання), як виконуються на занятті:
1.Зібрати анамнез у хворого з гострою ішемією кінцівок.
2. Провести огляд кінцівки.
3. Провести визначення пульсації судин кінцівок.
4.Скласти алгоритм обстеження при гострій ішемії кінцівок.
5.Визначити показання до оперативних втручань при гострій ішемії кінцівок
6.Вказати методи консервативного лікування гострої ішемії кінцівок
7.Асистувати при оперативних втручаннях.
8.Методи оперативного лікування гострої ішемії кінцівок.
9.Принципи оперативного лікування посттравматичної гострої ішемії кінцівок
10.Скласти індивідуальну програму післяопераційного лікування гострої ішемії кінцівок.
11.Діагностувати ускладнення після операції з приводу гострої ішемії кінцівок у раньому та пізньому періодах.
12.Виконувати зміну пов’язок.
13.Здійснювати догляд за дренажами.
14.Промивати дренажі та вводити в них лікарські препарати.
15.Видаляти дренажі.
16.Знімати шви.
17.Виконувати в/м та в/в введення лікарських препаратів.
18.Оформити історію хвороби.
19.Оформити лікарняний лист.
20.Виписати рецепт.
21.Оформити витяг з історії хвороби.
22.Надати правильні рекомендації після операцій з приводу гострої ішемії кінцівок щодо життя та трудової діяльності.
23.Здійснювати прогноз результатів оперативного втручання.
24.Інтерпритувати результати лабораторних та інструментальних досліджень.
25.Виконувати правила деонтології у відносинах з хворим, його родичами, з медичним персоналом.
6.4.Зміст теми:
Граф логічної структури теми.
6.5. Артерiальнi тромбози i емболії. Класифiкацiя гострої ішемії кiнцiвок. Клiнiчнi стадії перебігу. Дiагностика. Диференціальна діагностика. Методи хірургічного лікування.
6.5. Тромбоз
|
Визначення |
Тромбоз — внутрішньосудинне зсідання крові з утворенням м'якої еластичної маси (тромба) в певному відділі судин — артерії чи вени (рідко в широкій мережі судин) — з повним чи частковим закриттям їх просвіту або в камерах серця. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Епідеміологія |
Більш ніж в 90% випадків виникає у хворих з хронічними облітеруючими захворюваннями артерій атеросклерозного (в основному) або ендантеріїтичного генеза. Хворіють частіше чоловіки чим жінки. Пік захворюваності доводиться на 5-6 декаду життя. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Етіпатогенез |
Згідно з класичним вченням Р.Вірхова, тромб у судинах утворюється за таких умов: сповільнення руху крові, морфологічна зміна внутрішньої поверхні судини та зміна хімічного складу крові, коагуляційних властивостей її. Тромбоз артерій, особливо головних чи магістральних артерій органів, розвивається як ускладнення атеросклеротичного ураження їх (завершальний етап його) або (рідше) — травми. При атеросклерозі та інших хворобах артерій, а також травмах їх є всі умови для тромбозу — морфологічні зміни стінки артерій та турбулентний тип руху крові, сповільнення його та гіперкоагуляція крові. Рідше артеріальний тромбоз є ускладненням артеріїту, наприклад, при вузликовому периартеріїті, гіганськоклітинному артеріїті, облітеруючому тромбангіті і пурпурі Henoch-Schonlein та інших ревматичних захворюваннях. При гіпертонічній хворобі найчастіше уражаються артерії середнього та дрібного калібру.
Механізми тромбоутворення: 1. Зсідання крові — коагуляція. 2. Склеювання тромбоцитів — агрегація. 3. Склеювання еритроцитів — аглютинація. 4. Осадження білків плазми — преципітація.
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Клініка |
Симптоми захворювання ті ж, що і при емболії артерій і залежать від ступеня тяжкості ішемії і швидкості її розвитку. Загалом вважається, що розвиток ішемії при тромбозі повільніший і не такий яскравіший, як при емболії. Проте на цих ознаках не можна будувати диференціальний діагноз. Опорною ознакою може служити попереднє хронічне захворювання судин і відсутність ембологенних джерел (захворювання серця, аневризма і ін.). З додаткових методів обстеження потрібно, перш за все, вказати на ангіографію, яка дозволяє встановити локалізацію і протяжність тромбованного сегменту, а головне, стан артерій, розташованих дистальніше за тромбоз. На ангіограмах видно характерні ознаки хронічної облітеруючої поразки артерій: сегментарні стенози, з'їденність (нерівність) контурів артерії, сформовані колатералі. При емболії, навпаки, межа оклюзії має характерну увігнуту поверхню і різко обривається, вищерозміщені судини мають гладкі стінки, колатералі слабо виражені.
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Діагностика |
-Скарги хворого, анамнез захворювання. -Загальний огляд хворого. Неінвазивні методи: функціональні проби; вимір сегментарного тиску; електротермометрія; теплобачення; осцилографія; капіляроскопія; капілярографія; об'ємна сфігмографія; вимір рО2 у тканинах; ультразвукові методи дослідження (сонографія, допплерографія). Інвазивні методи: визначення тканинного кровотоку за кліренсом ксенону (133Хе); Ro-контрастна аорто-артеріографія. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Диференційна діагностика |
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Лікувальна тактика |
При гострому тромбозі термінова операція показана тільки в тих випадках, які супроводжуються важкою ішемією, що загрожує життєздатності кінцівки. Але і в цих випадках всі зусилля повинні бути спрямовані на попереднє уточнення операбельності(доплерографія, ангіографія). У тих хворих, у яких після тромбозу ішемія кінцівки не носить важкого ступеня, відновлення кровообігу краще проводити у відстроченому періоді. У цей період проводиться консервативна терапія і всебічне обстеження хворого. Багато авторів висувають наступні аргументи на користь відстроченої операції: 1) уточнення місцевої операбельності (стан артерій), 2) розвиток колатерального кровообігу, 3) поліпшення стану м'яких тканин, 4) планова операція завжди переважає над екстреною (підготовлена бригада хірургів, пластичний матеріал, і ін.). Консервативне лікування: 1) гепаринотерапія з перших годин з розрахунку 30000-40000 од. у добу через кожних 4 години під контролем коагулограмми, 2) Реополіглюкин 400-800 мл. в/в краплинно, 3) трентал по 5.0 мл. х 2 рази в/в, 4) аспірин по 100 міліграм. у добу через 2 дні, 5) препарати нікотинової кислоти в/в і в пігулках (никошпан, ксантінолу никотіонат, галідор і ін.). В деяких випадках удаються до фібринолітічнкої терапії. При цьому в ранні терміни можливий лізис тромбу шляхом ендоваскулярного підведення тромболітичних препаратів до тромбованому сегменту або в/в введення тромболітиків. З тромболітичних препаратів призначають стрепто- або урокіназу, фібрінолізін і ін. Всі вони відрізняються серйозними побічними діями, тому програма такого лікування повинна бути чітко визначена, а хворі повинні спостерігатися в реанімаційному відділенні. Перед початком лікування визначають основні параметри згортальної системи крові. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Граф логічної структури теми.
6.6. Емболія
|
Визначення |
Емболія — перенесення течією крові чужорідних частинок і закупорка ними просвіту судини. Самі частинки називаються емболами. Найчастіше емболами є окремі фрагменти тромбів, які розносяться кровотоком (тромбоемболія). Рідше матеріалом емболії є інші речовини | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Етіпатогенез |
Його не можна звести тільки до механічного закриття просвіту судини. В розвитку емболії величезне значення має рефлекторний спазм як основної судинної магістралі, так і її колатералей, що викликає важкі дисциркуляторні порушення. Спазм артерій може поширитися на судини парного або будь-якого іншого органа (наприклад, рено-ренальний рефлекс при емболії судин однієї з нирок, пульмокоронарний рефлекс при тромбоемболії легеневої артерії). Локалізація емболії залежить від місця виникнення і розміру ембола. Утворення ембола у венах великого кола кровообігу: емболи, які утворюються у венах великого кола кровообігу (в результаті тромбозу вен) або в правій половині серця (наприклад, при інфекційному ендокардиті трикуспідального клапана), закупорюють артерії малого кола, за винятком випадків, коли вони настільки малі (наприклад, жирові глобули, клітини пухлини), що можуть проходити через легеневий капіляр. Місце закупорки в легеневих судинах залежить від розміру ембола. Дуже рідко ембол, який виник у венах великого кола, може проходити через дефект в міжпередсердну або міжшлуночкову перегородку (таким чином, минаючи мале коло) і викликати емболію в артеріях великого кола кровообігу (парадоксальна емболія). Емболи, які виникають в гілках портальної вени, викликають порушення кровообігу в печінці. Утворення ембола в серці і артеріях великого кола кровообігу: емболи, які виникають у лівій половині серця і артеріях великого кола кровообігу (в результаті тромбозу серця або артерій), викликають емболію в дистальних відділах великого кола, тобто в мозку, серці, нирках, кінцівках, кишці.
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Класифікація |
Залежно від спрямування руху ембола розрізняють: — звичайну (ортоградну) емболію (переміщення ембола за течією крові); — ретроградну емболію (рух ембола проти течії крові під дією сили тяжіння); — парадоксальну емболію (за наявності дефектів в міжпередсердній або міжшлуночковій перегородках ембол з вен великого кола, минаючи легені, попадає в артерії).
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Клініка |
2. Тромбоемболія судин малого кола кровообігу Клінічні прояви і значення ТЕЛА: Розмір ембола — найзначніший фактор щодо ступеню клінічних проявів емболії легеневих артерій і її значення: 1) масивні емболи — великі емболи (довжиною декілька сантиметрів і діаметром, як у стегновій вені) можуть зупинятися на виході з правого шлуночка або в стовбурі легеневої артерії, де вони створюють перепону циркуляції крові і раптову смерть в результаті пульмо-коронарного рефлексу. Обтурація емболом великих гілок легеневої артерії також може викликати раптову смерть в результаті важкої вазоконстрикції всіх судин малого кола кровообігу, яка виникає рефлекторно у відповідь на появу тромбоембола в судині, або спазму всіх бронхів; 2) емболи середнього розміру — часто локалізуються в гілках середнього калібру легеневої артерії. У здорових людей бронхіальна артерія кровопостачає паренхіму легені, а функція легеневої артерії — головним чином обмін газу (не місцева оксигенація тканини). Тому легеневий ембол середніх розмірів призведе до появи ділянки легені, яка вентилюється, але не бере участі в газообміні. Це викликає порушення газообміну і гіпоксемію, але інфаркт легені не завжди розвивається. Частіше інфаркт формується у хворих з хронічною лівошлуночковою серцевою недостатністю (на тлі хронічного венозного повнокров’я) або з легеневими судинними захворюваннями, у яких до того ж порушене кровопостачання по бронхіальних артеріях, внаслідок чого легеня одержує кисень і поживні речовини, в основному, з легеневих судин. У цих пацієнтів порушення кровотоку в легеневій артерії призводить до інфаркту легені; 3) маленькі емболи — обтурують дрібні гілки легеневої артерії і можуть перебігати без клінічних симптомів — це залежить від поширеності емболії. В більшості випадків емболи розпадаються під впливом фібринолізу. Якщо відбувається тривале попадання численних маленьких емболів в мале коло кровообігу, то виникає ризик розвитку легеневої гіпертензії. Клінічні прояви і значення тромбоемболії великого кола кровообігу визначаються розміром ураженої судини, розвитком колатерального кровообігу і чутливістю тканини до ішемії. Можуть виникати інфаркти мозку, серця, нирок і селезінки. Інфаркт в кишці і нижніх кінцівках розвивається тільки при оклюзії великих артерій або при пошкодженні колатерального кровообігу.
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Діагностика |
-Скарги хворого, анамнез захворювання. -Загальний огляд хворого. Неінвазивні методи: функціональні проби; вимір сегментарного тиску; електротермометрія; теплобачення; осцилографія; капіляроскопія; капілярографія; об'ємна сфігмографія; вимір рО2 у тканинах; ультразвукові методи дослідження (сонографія, допплерографія). Інвазивні методи: визначення тканинного кровотоку за кліренсом ксенону (133Хе); Ro-контрастна аорто-артеріографія. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Диференційна діагностика |
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Лікувальна тактика |
Операцією вибору є емболектомія. Якнайкращі результати виходять в ранні терміни (68 годин) після розвитку емболії. Це пояснюється термінами толерантності тканин до ішемії, яка для кінцівок знаходиться в цих межах. При пізніших термінах можливий розвиток незворотних тканинних змін. Проте самі по собі терміни не визначають показання до операції. Надійним орієнтиром служить тяжкість ішемії кінцівки, яка залежить від декількох чинників: 1. рівня оклюзії, 2. розмірів продовженого тромбу, 3. стану колатерального кровообігу, 4. центральної гемодинаміки. Таким чином, емболектомія може бути успішно виконана навіть через декілька кілька діб, якщо кінцівка залишається ще життєздатною. У тактичному відношенні потрібна невідкладна операція (протягом 12 годин з моменту надходження хворого) при ішемії 2 3 ступені. При емболії що протікає з ішемією 1 ступеня операція може бути відстрочена на 1 або декілька діб. Консервативне лікування: 1) гепаринотерапія з перших годин з розрахунку 30000-40000 од. у добу через кожних 4 години під контролем коагулограмми, 2) Реополіглюкин 400800 мл. в/в краплинно, 3) трентал по 5.0 мл. х 2 рази в/в, 4) аспірин по 100 міліграм. у добу через 2 дні, 5) препарати нікотинової кислоти в/в і в пігулках (никошпан, ксантінол никотіонат, галідор і ін.). В деяких випадках удаються до фібринолітичнкої терапії. При цьому в ранні терміни можливий лізис тромбу шляхом ендоваскулярного підведення тромболітичних препаратів до тромбованого сегменту або в/в введення тромболітиків. З тромболітичних препаратів призначають стрето- або урокіназу, фібринолізин і ін. Всі вони відрізняються серйозними побічними діями, тому програма такого лікування повинна бути чітко визначена, а хворі повинні спостерігатися в реанімаційному відділенні. Перед початком лікування визначають основні параметри згортальної системи крові. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Граф логічної структури теми.
6.7. Класифікація гострої ішемії
|
Класифікація |
Класифікація ішемії, запропонована В.С. Савельєвим: ішемія напруги (ІН) - болі і інші симптоми у спокої відсутні і з'являються тільки при навантаженні; -ішемія 1а ступеня - оніміння, похолодання, парестезії кінцівки; -ішемія 1б ступеня - ті ж симптомі в сполученні з больовим синдромом; -ішемія 2а ступеня - явіща парезу (порушення чутлівості й обмеження актівніх рухів у суглобах); -ішемія 2б ступеня - повна плегия кінцівки; -ішемія За ступеня - розвиток субфасциального набряку; -ішемія 3б ступені - контрактура кінцівки; -ішемія Зв ступеня - необоротні гангренозні зміні з тотальною контрактурою. |
|
Клініка |
Основним симптомом гострої ішемії є біль в ураженій кінцівці. Вона виникає раптово і носить сильний характер. Разом з болем, хворі часто відзначають відчуття оніміння кінцівки. При огляді впадає в очі зміна кольору шкірних покривів кінцівки: від вираженої блідості до "мармурового" забарвлення. У пізній стадії ішемії, коли відбувається тромбоз венозного русла, забарвлення шкіри стає цианотичним. При порівняльній пальпації помітна різниця в шкірній температурі, особливо в дистальних відділах кінцівки. Є також розлад всіх видів чутливості (больової, тактільної, глибокої). Межа розладу чутливості не співпадає з рівнем оклюзії артерії, а знаходиться нижчим, що не повинне вводити діагноста в оману. Не менш характерним симптомом є порушення активних рухів в суглобах кінцівки, які розрізняються по ступеню від обмеження до повної плегиі. У пізній стадії важкої ішемії можуть бути відсутніми і пасивні рухи, обумовлені регидностю м'язів і суглобів. Контрактура суглобів є несприятливою ознакою, що вказує на нежиттєздатність кінцівки. Відсутність пульсу на артеріях, розташованих дистальніше від рівня закупорки також один з важливих симптомів. Сповільнене заповнення підшкірних вен або симптом "канавки", також указують на порушення кровообігу. Іноді наголошується посилена пульсація на артеріях розташованих проксимальніше від оклюзії, визначувана при порівняльній пальпації. У запущених випадках спостерігається різка болючість м'язів при пальпації, ригідність і субфасциальний набряк |
|
Діагностика |
-Скарги хворого, анамнез захворювання. -Загальний огляд хворого. Неінвазивні методи: функціональні проби; вимір сегментарного тиску; електротермометрія; теплобачення; осцилографія; капіляроскопія; капілярографія; об'ємна сфігмографія; вимір рО2 у тканинах; ультразвукові методи дослідження (сонографія, допплерографія). Інвазивні методи: визначення тканинного кровотоку за кліренсом ксенону (133Хе); Ro-контрастна аорто-артеріографія. |
|
Диференційна діагностика |
При неповному ішемічному синдромі (1ст. ішемії) емболію потрібно диференціювати від захворювань хребта грижа міжхребцевого диска, гострого ішиорадикуліту (люмбаго), захворювань м'яких тканин (міозит, тендініт). При всіх перерахованих захворюваннях на артеріях стопи зберігається і це є основною відмітною ознакою. Диференціально діагностичні труднощі можуть виникнути між емболією з важким ступенем ішемії і синьою флегмазією (хвороба Грегуара). Синю флегмазію відрізняють наступні ознаки: тромбофлебіт в анамнезі (часто не буває), різкий, швидко наростаючий набряк всієї кінцівки, що іноді розповсюджується на нижню частину живота, іноді геморагічні епідермальні міхурі, виражений ендотоксикоз. |
|
Лікувальна тактика |
Основним методом лікування гострої ішемії кінцівок повинен бути хірургічний, направлений на відновлення кровотоку у всіх хворих, у яких немає абсолютних протипоказань до операції. До останніх відносяться: 1. агональний стан хворого, 2. гангрена кінцівки. Відносними протипоказаннями є: 1. ішемія напруги або 1 стеступеню у хворих літнього віку (70-80 років) з важкими супутніми захворюваннями, 2. при емболії кінцевих відділів верхньої або нижньої кінцівки, 3. при емболії верхньої кінцівки з відносною компенсацією кровообігу і важким загальним станом. Операцією вибору є емболектомія. Якнайкращі результати виходять в ранні терміни (68 годин) після розвитку емболії. Це пояснюється термінами толерантності тканин до ішемії, яка для кінцівок знаходиться в цих межах. При пізніших термінах можливий розвиток незворотних тканинних змін. Проте самі по собі терміни не визначають показання до операції. Надійним орієнтиром служить тяжкість ішемії кінцівки, яка залежить від декількох чинників: 1. рівня оклюзії, 2. розмірів продовженого тромбу, 3. станів колатерального кровообігу, 4. центральної гемодинаміки. Таким чином, емболектомія може бути успішно виконана навіть через декілька кілька діб, якщо кінцівка залишається ще життєздатною. У тактичному відношенні потрібна невідкладна операція (протягом 12 годин з моменту надходження хворого) при ішемії 2 3 ступені. При емболії що протікає з ішемією 1 ступеня операція може бути відстрочена на 1 або декілька діб. Консервативне лікування: 1) гепаринотерапія з перших годин з розрахунку 30000-40000 од. у добу через кожних 4 години під контролем коагулограмми, 2) Реополіглюкін 400-800 мл. в/в краплинно, 3) трентал по 5.0 мл. х 2 рази в/в, 4) аспірин по 100 міліграм. у добу через 2 дні, 5) препарати нікотинової кислоти в/в і в пігулках (никошпан, ксантінол никотіонат, галідор і ін.). В деяких випадках удаються до фібрінолітичної терапії. При цьому в ранні терміни можливий лізис тромбу шляхом ендоваскулярного підведення тромболітичних препаратів до тромбованого сегменту або в/в введення тромболітиків. З тромболітичних препаратів призначають стрето- або урокіназу, фібринолізин і ін. Всі вони відрізняються серйозними побічними діями, тому програма такого лікування повинна бути чітко визначена, а хворі повинні спостерігатися в реанімаційному відділенні. Перед початком лікування визначають основні параметри згортальної системи крові. |
Лабораторна та інструментальна діагностика
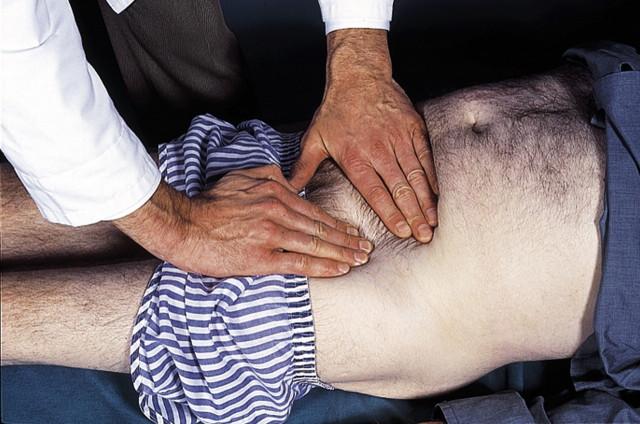
Рис.1 Пальпація стегнової артерії
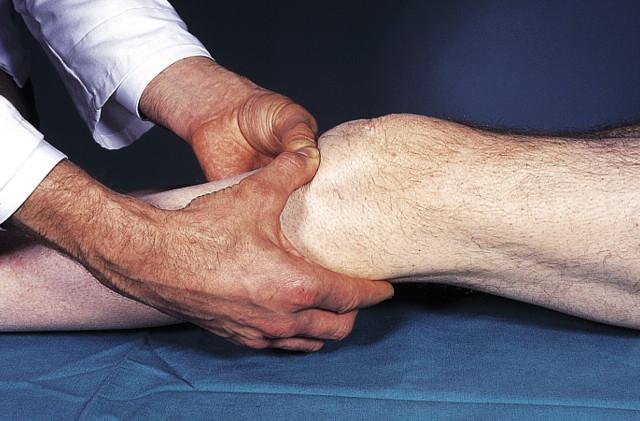
Рис.2 Пальпація підколінної артерії
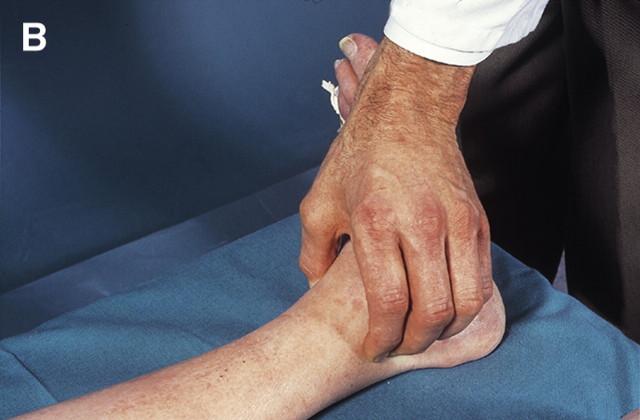
Рис. 3 Пальпація задньої великогомілкової артерії
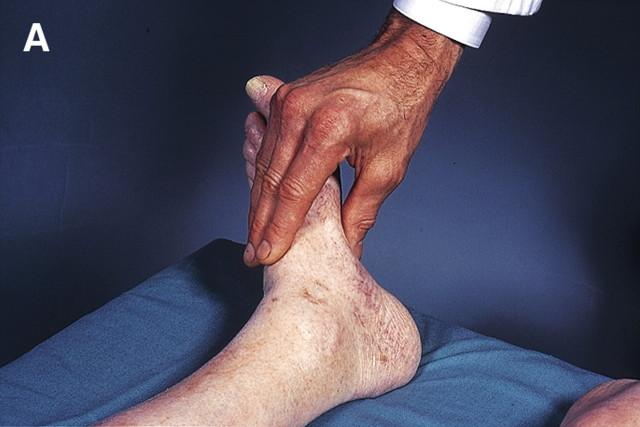
Рис. 4 Пальпація тильної артерії стопи
Ультразвукова доплерографія
дозволяє встановити швидкість кровотоку, наявність тромботичних мас однорідно низької ехогенності на досить великому протязі.
Ангіографія
Дозволяє визначити ступінь порушення кровотоку у кінцівці і рівень оклюзії артерії.
Основні покази:
при неясній клінічній картині захворювання;
при невідповідності місця зникнення пульсації і межі ішемічних розладів;
при потребі диференціальної діагностики різних видів артеріальної непрохідності;
у випадку множинної багатоповерхової тромбоемболії;
інтраопераційно, якщо ефективність відновлення кровотоку під час операції викликає сумніви; в післяопераційному періоді, якщо зберігаються явища ішемії.
Ангіографічні ознаки емболії – це обрив контрасту в магістральній артерії з рівними гладкими стінками. Колатералі виражені дуже слабо.
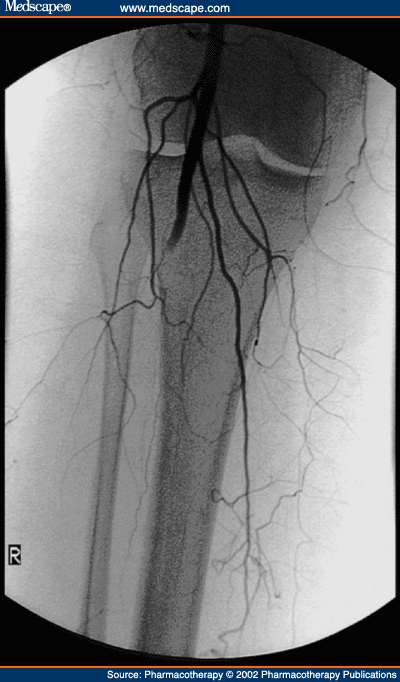
Рис. Оклюзія правої підколінної артерії.
Ангіографічні ознаки тромбозу – рівень обриву контрасту в артерії має форму нерівної лінії з западинами. Деколи спостерігається феномен поступового зникнення контрасту. Стінка судини нерівна, відмічаються ознаки її органічного ураження (нерівність, з’їдженість, міткоподібність контурів).
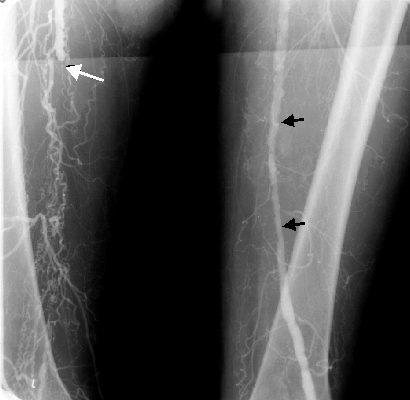
Рис. Розвиток колатерального кровообігу дистальніше оклюзії
Колатеральна сітка судин виражена по-різному.
Консервативна терапія Тромболітичні препарати:
урокіназа – 4400 МО/kg внутрішньовенно струмінно впродовж 15 хвилин, потім інфузійно з швидкістю 4400 МО/kg за годину впродовж 12-24 годин.
стрептокіназа – 250 тис. МО на 50 мл 5 % розчину глюкози внутрішньовенно впродовж 30 хвилин, потім 100 тис. МО/год. впрожовж 12-24 годин.
ТАП – 15 мг внутрішньовенно впродовж 5 хвилин, потім – 0,75 мг/кг впродовж 30 хвилин, потім – 0,5 мг/кг впродовж години.
Антикоагулянтна терапія:
НФГ – введення гепарину починають з насичуючої дози (5000-8000 ОД внутрішньовенно струмінно), а потім переходять на інфузію з швидкістю 1000 ОД в годину. Через кожну годину проводять тест за Лі-Уайтом – подовження часу згортання крові до 10 хвилин є причиною для зниження швидкості інфузії гепарину. Однак, найбільш точним показником є моніторинг АЧТЧ через кожні 3-6 годин.
НМГ – фраксипарин (надропарин) – 0,6 мл внутрішньовенно болюсно, потім – 1,2 мл підшкірно в добу; клексан (еноксапарин) – 1 mg/kg підшкірно через 12 годин. Визначати АЧТЧ не потрібно.
Антидотом НФГ і НМГ є протамін-сульфат. Вводять внутрішньовенно 1 % розчин з розрахунку 0,1 мл на 100 ОД гепарину. Нейтралізація НМГ потребує збільшення дози протамін-сульфату на 30 %.
протизапальна і дезагрегантна терапія (аспірин, індометацин, месулід, трентал);
десензибілізувальна терапія (супрастин, тавегіл, димедрол);
судинопоширювальні (вазапростан, алпростан);
спазмолітична терапія (папаверин, платифілін, но-шпа, 0,25 % розчин новокаїну);
гемодинамічна терапія (реополіглюкін, реосорбілакт, рефортан).
блокатори IIb/IIIa-рецепторів тромбоцитів (абсиксимаб, ептифібатид, тирофібан).
Операційне лікування
Покази до операційного лікування визначає ангіохірург, якого необхідно викликати в лікувальний заклад, де діагностовано гостру артеріальну ішемію. За час, поки прибуде ангіохірург, слід проводити консервативне лікування.
Незважаючи на те, що лікування гострої артеріальної непрохідності розпочинають з консервативної терапії, найбільш ефективним методом відновлення кровотоку є проведення реконструктивної операції. В більшості випадків операція дозволяє не тільки зберегти кінцівку, а й відновити її повноцінну функцію.
Тромбектомія катетером Фогарті
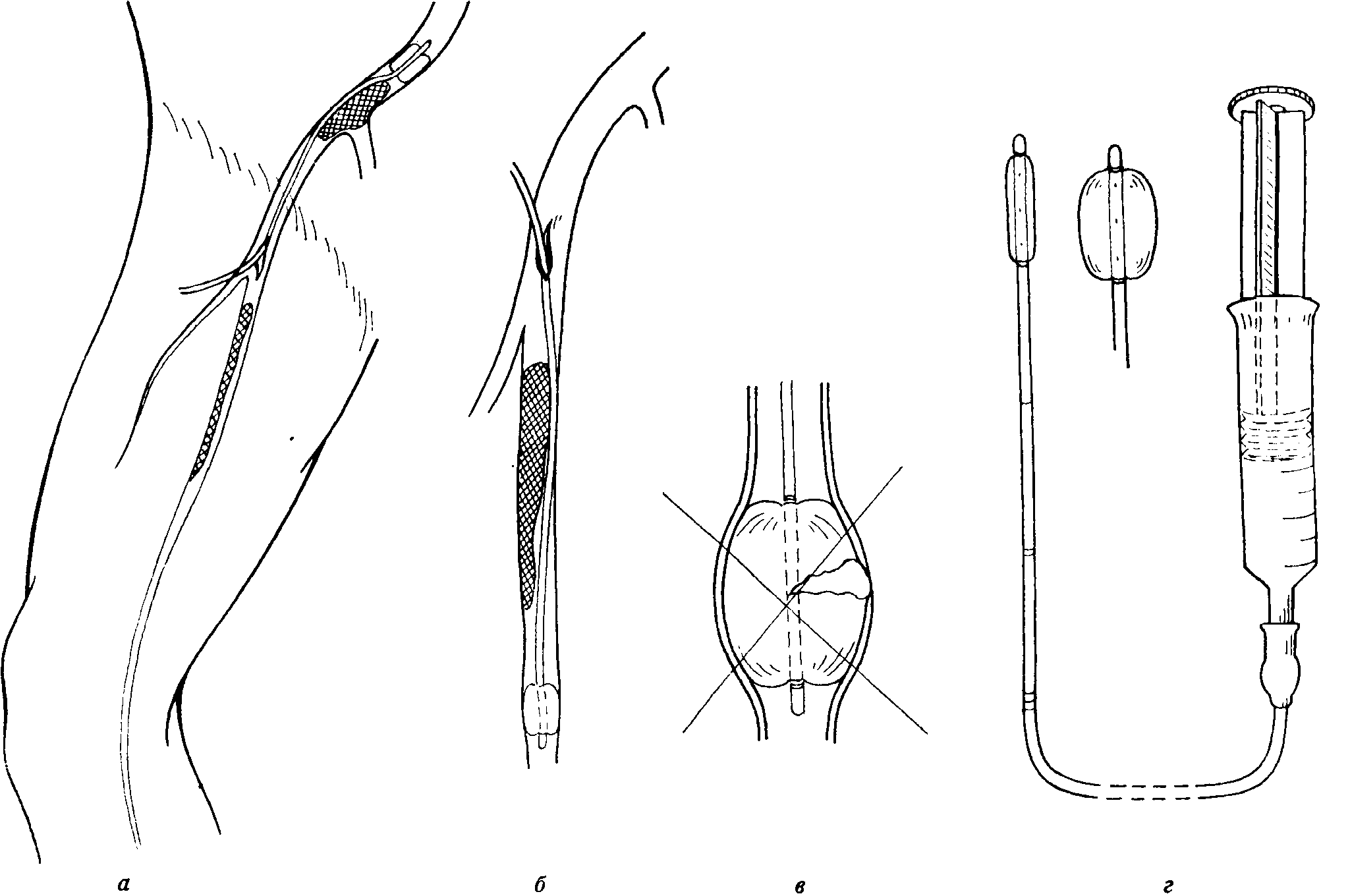
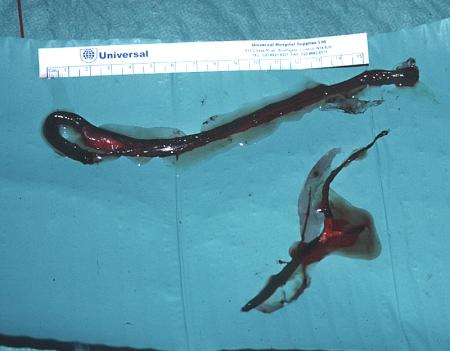
Рис. Тромбектомія.
Ендартеректомія
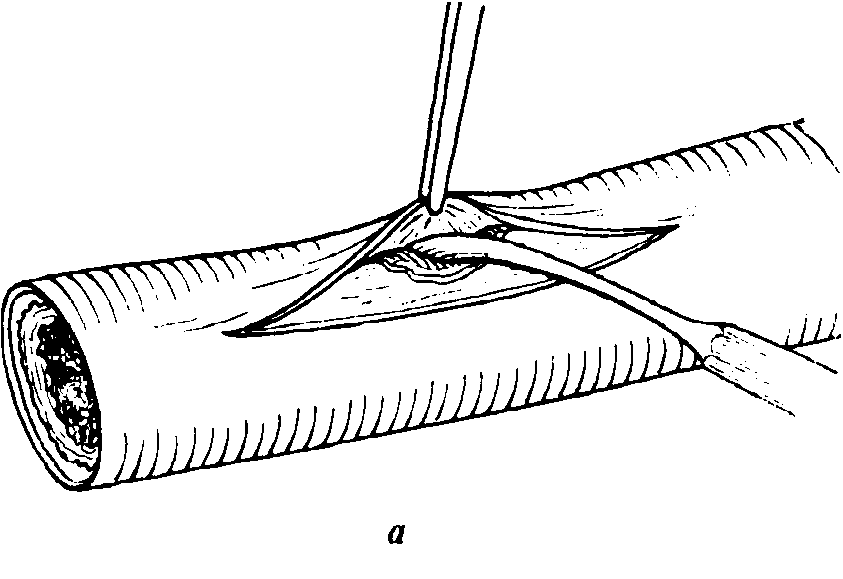

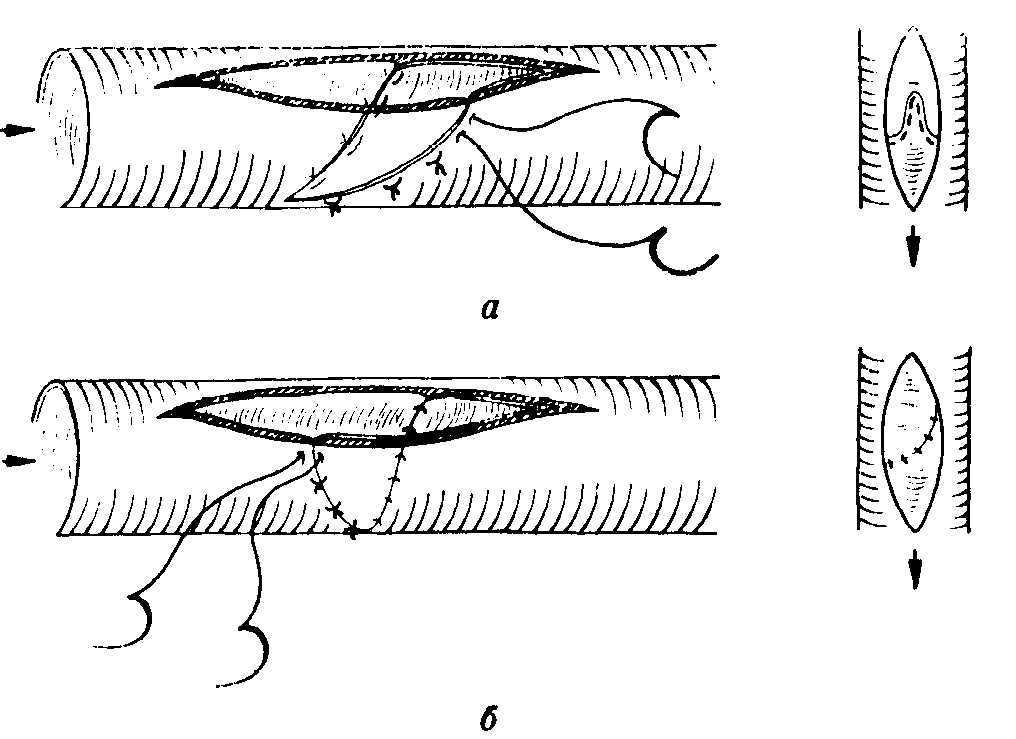
Шунтування артерії