
- •6.10. Синдром хронической абдоминальной ишемии
- •6.11. Повторные операции на аортобедренном сегменте
- •6.11.1. Техника повторных операций на аортобедренном сегменте. Тромбэктомия с реконструкцией дистального анастомоза
- •6.11.2. Резекция ложной аневризмы
- •6.11.3. Повторное аортобедренное протезирование
- •6.11.4. Ближайшие и отдаленные результаты повторных реконструкций
- •6.12. Парапротезная инфекция в сосудистой хирургии
- •6.12.1. Патогенез парапротезной инфекции
- •6.12.2. Диагностика парапротезной инфекции
- •6.12.3. Тактика лечения парапротезной инфекции
- •6.12.4. Профилактика инфекции трансплантатов
- •Глава 7
- •7.1. Облитерирующий атеросклероз
- •7.2. Облитерирующий тромбангиит (болезнь Винивартера — Бюргера)
- •7.3. Окклюзионные поражения артерий стопы
6.11.3. Повторное аортобедренное протезирование
На бедрах выделяют бранши протеза (см. выше). Для выделения проксимального анастомоза используют повторный лапаротомный доступ или торакофренолюмботомию (см. "Синдром Лериша"). При высоком расположении ложных аневризм проксимального анастомоза или высоком расположении тромбированного проксимального анастомоза предпочти-
164
тельнее использовать торакофрено-люмботомический доступ по девятому межреберью (см. Доступы к аорте в разделе "Синдром Лериша"). При операциях по поводу ложных аневризм проксимального анастомоза и реокклюзий основной бранши важным моментом является предварительное выделение аорты выше зоны проксимального анастомоза. После этого производят пережатие аорты на 2—3 см выше ранее наложенного анастомоза, пережимают дисталь-ную часть аорты или подвздошные артерии, бранши протеза. Приступают к вскрытию просвета ложной аневризмы. При отсутствии признаков инфицирования анастомоза края основной бранши освежают, иссекают зону ранее наложенных швов. Аорту пересекают, дистальный сегмент ушивают непрерывным швом (рис. 6.67). После этого накладывают проксимальный анастомоз по типу конец в конец между аортой и ал-
лонадставкой, зажим перемещают на аллонадставку, которую анасто-мозировали с основной браншей старого протеза. После формирования проксимального анастомоза при отсутствии признаков инфицирования старого протеза для проведения браншей рекомендуется пользоваться следующим приемом: раздельно выделяют старые бранши протеза на 2—3 см ниже их отхождения от основной бранши. Бранши старого протеза пересекают, проксимальный участок их перевязывают, затем новые бранши подводят к месту пересечения старых браншей и двумя швами подшивают к ним. Тупым путем по ходу старого протеза из бедренного доступа отслаивают капсулу вокруг старого протеза. После этого старые бранши, подтягивая книзу, удаляют, проводя тем самым новые бранши по старому ложу протеза. Затем накладывают дистальные анастомозы.
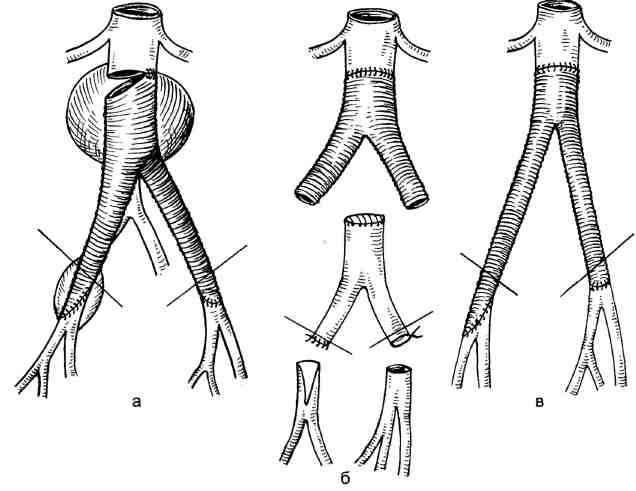
Рис. 6.67. Повторное аортобифеморальное протезирование при ложной аневризме проксимального анастомоза, а, б, в — этапы операции.
165
6.11.4. Ближайшие и отдаленные результаты повторных реконструкций
Мероприятия ближайшего послеоперационного периода направлены на предотвращение специфических местных осложнений: кровотечения, тромбоза и инфицирования трансплантата. Необходимым условием контроля за тщательностью гемостаза является дренирование ран. Следует помнить, что при использовании тканых протезов нельзя применять прямые антикоагулянты, поскольку при их применении резко возрастает угроза кровотечений из протеза. Используют дезагрегантную терапию, включающую введение де-кстранов, трентала и сосудорасширяющих препаратов. Для предотвращения возникновения ранней па-рапротезной инфекции применяют комплекс мероприятий, в числе которых хирургические приемы и проведение адекватной антибиотикоте-рапии. Послеоперационная летальность при реконструкциях дисталь-ного анастомоза составляет не более 2 %, при повторном аортобедренном протезировании колеблется от 5 до 15 и даже 20 %. Хуже результаты при осложнениях, обусловленных инфекцией трансплантатов. Основная причина летальности в ближайшем послеоперационном периоде у больных после повторных операций на аортобедренном сегменте обусловлена кардиальными осложнениями.
Отдаленные результаты повторных реконструктивных вмешательств сравнимы с результатами первичных операций на аортобедренном сегменте.
Согласно большинству литературных наблюдений, они несколько хуже, чем при первичных вмешательствах [Трипонис В.И., 1982; Кли-онер Л.И., Арбузов И.В., 1987; Evans et al., 1987; Olsen et al., 1988; Nevel-steenetal., 1991; Valentine etal., 1995]. По материалам D.Brewster и соавт. (1987), кумулятивная 3-, 5- и 10-лет-
няя проходимость составила соответственно 75, 74 и 62 %. A.Nevel-steen и соавт. (1991), сравнивая результаты первичных и повторных операций, отметили, что 10-летняя проходимость при повторных операциях равна 61 %, а при первичных — 74 %. В то же время на основе анализа результатов более 1700 операций, выполненных в Детройтском сосудистом центре, авторами не было выявлено статистически достоверного различия в кумулятивной проходимости протезов после первичных и повторных реконструктивных вмешательств [Szilagyi et al., 1986].
Выполнение многократных оперативных вмешательств у больных с реокклюзиями позволяет значительно улучшить отдаленные результаты повторных операций.
Завершая раздел, посвященный повторным операциям на аортобедренном сегменте, следует подчеркнуть, что основными причинами развития тромботических осложнений являются прогрессирование процесса в дистальном русле и стенозы анастомозов. Реконструкция дис-тального анастомоза с протезированием является операцией выбора у больных с односторонними тромбозами трансплантатов и стенозами анастомозов. Мы считаем, что расширение показаний к повторному аорто-бедренному вмешательству вряд ли оправдано и должно ограничиваться случаями тромбозов основной бран-ши, ложных аневризм проксимальных анастомозов, невозможностью выполнения адекватной тромбэктомии и распространением атеросклероти-ческого процесса выше или в области проксимального анастомоза.
Предпочтительным является выполнение повторных вмешательств у больных до возникновения тромботических осложнений в случаях гемодинамически значимых стенозов анастомозов. У больных с тромбозами и рестенозами на почве про-грессирования атеросклеротическо-го процесса отдаленные результаты
166
наиболее неблагоприятные. Этим пациентам показана превентивная медикаментозная терапия, направленная на снижение уровня холестерина и подавление активности атероскле-ротического процесса (см. "Синдром Лериша", "Атеросклероз аорты и артерий").
Литература
Вахидов В.В., Гамбарин Б.Л., Бахритди-нов Б.Ш., Трынкин А.В. Результаты реваску-ляризации нижних конечностей через глубокую артерию бедра при тяжелой ише-мии//Хирургия. - 1987. - № 12. - С. 9-12.
Волколаков Я.В., Тхор С.Н. Реконструктивная хирургия брюшной аорты. — Рига: Зи-натне, 1981.-167 с.
Затевахин И.И., Говорунов Г.В., Сухарев И. И. Реконструктивная хирургия поздней реок-клюзии аорты и периферических артерий. — М, 1993.
Зырянов Б.Н., Чернов А.И., Коломиец Л.А. Ложные аневризмы на месте анастомозов синтетических протезов//Вестн.хир. — 1980. - Т. 124, № 1. - С. 87-89.
Орехова Н.М., Тарарак Э.М., Шехонин Б. В. и др. Морфология бедренных артерий в области постоперационной реокклюзии дис-тального анастомоза и атеросклеротичес-
ких поражений//Вестн.хир. — 1990. — № 11. - С. 59-61.
Покровский А.В., Дан В.Н., Каразеев Г.Л. Диагностика ложных аневризм проксимальных анастомозов после аортобедрен-ных реконструктивных операций//Кар-диология. - 1993. - № 9. - С. 20-25.
Benchamou А.С, Kieffer E., Tricot J. et al. "Redo" surgery for late aortofemoral graft occlisive failures // J. Cardiovasc.Surg. — 1984. - Vol.25. - P. 118-125.
Branchereau, Espinoza H., Rudondy P. et al. Descending thoracic aorta as an inflow source for late occlusive failares following aortoiliac reconstruction//Ann.Vase.Surg. — 1991. — Vol. 5, N 1. - P. 8-15.
Brewster D., Darling С Optimal methods of aortoiliac reconstruction//Surgery. — 1978. — Vol.84. - P. 739-748.
Crawford E.S., Bomberger R.A., Glaeser D. et al. Aortoiliac occlusive disease: Factors influencing survival and function following reconstructive operation over a twenty-five year period//Sur-gery. - 1981. - Vol.90. - P. 1055-1067.
Nevelsteen A., Wouters L., Suy R. Aortofemoral Dacron Reconstruction for Aorto-piliac Occlusive Disease: A 25-year Survey // Europ. J. Vase. Surg. - 1991. - Vol.5, N 2. - P. 179-187.
Szilagyi E., Elliot J., Smith R. et al. A Thirty survey of the reconstructive surgical treatment of aortoilliac occlusive disease//?Vase.Surg. — 1986. - N 3. - P. 421-436.
