
- •2.Методика проведення антропометричних вимірів
- •3.Алгоритм дій при наданні невідкладної допомоги при гіпертермії у дітей, «біла» гіпертермія.
- •1.Анатомо-фізіологічні особливості та ознаки порушення функції ендокринних залоз у дітей
- •3.Разведение антибиотиков
- •1.Характеристика і ознаки недоношеної дитини
- •1.Оцінка новонародженого за шкалою Апгар
- •2.Методика введення антитоксичної протидифтерійної сироватки.
- •2.Календар щеплень
- •3.Техніка виконання внутрішньовенної ін’єкції
- •1. Афо кровотворної системи у дітей
- •1.Афо легень
- •2.Рахіт: діагностика, лікування та профілактика
- •3.Визначення цукру (глюкози)
- •2.Догляд за дитиною з нейротоксикозом
- •3.Техніка та проведення вакцинації та ревакцінації бцж
- •3 Форми ревматизму
- •2.Невідкладна допомога при гіпертермії у дітей
- •3.Ранковий туалет.
- •1.Дизентерія
- •2.Меню для дитини 5 міс.
- •3.Дітям люмбальная пункція призначається при:
- •2.Клінічна картина, класифікація та діагностичні критерії
- •3.Омфаліт
- •1.Штучне вигодовування.
- •2.Збирання калу для копрологічного дослідження
- •3.Контрольне зважування
- •4.Гострий стенозуючий ларингіт
- •1.Клінічна картина аскаридозу
- •2. Профілактика інфекційних захворювань
- •1.Афо шкіри
- •3.Очисні клізми
- •1.Клініка асфіксії новонародженого
- •3.Промивання ротової порожнини
- •1.Скарлатина
- •2.Лікувальні інгаляції дітям при нежиті і кашлю
- •1. Анатомічно-фізіологічні особливості нервової системи в дітей раннього віку
- •2.Ін’єкції інсуліну короткої дії робляться зазвичай для того щоб швидко знизити рівень глюкози в крові. Його доза залежить від:
- •3.Догляд за шкірою
- •4.Ексудативно-катаральний діатез
- •1. Анатомо-фізіологічні особливості органів кровообігу та серцево-судинної системи
2.Календар щеплень
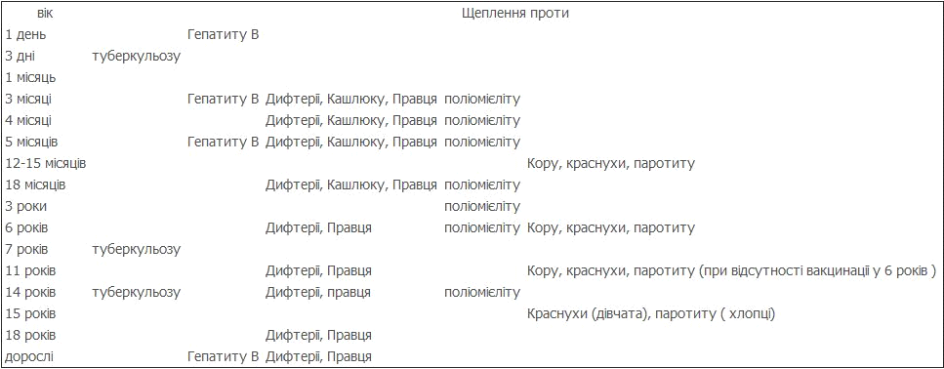
(проти туберкульозу,правця-в/ш ,голка №0415 1-2 мл)
(п/ш-20 мм голка №0240 1-5 мл)
(в/в-10-20мл,голка 4 см і діаметр-0,8 мм)
3.Техніка виконання внутрішньовенної ін’єкції
Спочатку потрібно посадити або укласти пацієнта. При необхідності, людини слід заспокоїти.
Необхідно підкласти спеціальний валик під його ліктьовий згин.
Накладення венозного джгута проводиться знизу вгору вище згину. Накладати слід не на голе тіло і сильно затягувати джгут не потрібно.
Нехай пацієнт «попрацює кулачком» (кілька разів стисне і розтисне кулак), а потім стисне його і не розтискає до закінчення процедури.
Місце, в яке буде виконуватися внутрішньовенна ін’єкція, необхідно обробити спиртом за допомогою змоченого в ньому ватного кульки. При цьому першим ватним кулькою потрібно обробити більш велику зону, навколо передбачуваного місця ін’єкції. Другим кулькою необхідно обробити безпосередньо саме місце уколу у вену (пункції). Рух виконується знизу вгору, в результаті вена стає більш доступною за рахунок припливу крові. Ще один змочений спиртом кульку береться під мізинець вільної від шприца руки.
Шприц береться в руку, з голки знімається ковпачок. Необхідно легким натисканням на поршень стравити повітря зі шприца. Тримати його слід, направляючи голку зрізом вгору. Канюля голки фіксується вказівним пальцем, а поршень мізинцем.
Підбивши чотири пальці вільної від шприца руки під руку пацієнта, вена фіксується великим пальцем за допомогою легкого натягування шкіри на себе.
Шкіра проколюється, і голка вводиться безпосередньо у вену.
Вільною рукою потрібно потягнути поршень. Наявність крові в шприці свідчить про те, що голка знаходиться у вені.
Джгут знімається, і пацієнт може розтиснути кулак.
Щоб переконатися, що голка не вийшла з вени, потрібно потягнути поршень ще раз.
Повільно вводиться з шприца у вену лікарський препарат.
Голка виводиться з вени, а до місця проколу притискається приготований раніше ватяну кульку.
Нехай пацієнт, зігнувши руку в лікті, потримає до повної зупинки кровотечі.
4.
Білет 7.
1. Афо кровотворної системи у дітей
Етапи кровотворення у внутрішньоутробний період
3-6-й тиждень – кровотворення в жовтковому мішку (утворення примітивних еритробластів).
6-й тиждень – 5-й місяць – печінкове кровотворення (утворення еритроїдних клітин, нейтрофілів, мегакаріоцитів) з поступовим згасанням наприкінці внутрішньоутробного періоду.
12-й тиждень – 5-й місяць – печінково-селезінкове кровотворення (у селезінці утворюються лімфоцити та моноцити).
З 4-го місяця починається кістковомозкове кровотворення, яке до кінця вутрішньоутробного періоду і протягом усього життя стає основним.
Особливості кровотворення в дітей різного віку
У новонародженого гемопоез здійснюється в червоному кістковому мозку всіх кісток. Після 4-річного віку червоний кістковий мозок поступово перетворюється на жовтий. У віці 12-15 років кровотворення зберігається тільки в кістковому мозку плоских кісток, ребер, тілах хребців, проксимальних кінцях плеча, передпліччя, стегнової кістки. У дітей раннього віку відзначається функціональна лабільність кровотворної системи. Під впливом несприятливих факторів можливе повернення до ембріонального типу кровотворення з появою в кістковому мозку мієлоїдної та лімфоїдної метаплазії.
2.Гіпотрофія - недолік маси тіла. У дітей, особливо новонароджених, від показника маси тіла залежить багато чого. Дитина розвивається дуже швидко, і ознака нормального розвитку - відповідність нормам, зокрема нормам ваги. Новонароджені постійно додають увазі - тіло в цей період життя швидко збільшується в розмірі в усіх відношеннях, від кісток і м'язів до органів. Гіпотрофія у період до року особливо небезпечна, так як протягом розвитку може бути порушено.
Причини гіпотрофії у новонароджених
Недолік маси тіла при народженні - причина того, що дитина не отримував всіх необхідних поживних речовин внутрішньоутробно. Цьому, у свою чергу, можуть бути різні причини - від інфекційних захворювань матері та патологій плоду до недотримання матір'ю прописаних під час вагітності дієт, куріння, вживання алкоголю або іншого шкідливого впливу на організм (наприклад, на виробництві з шкідливими випарами).
Гіпотрофія у новонароджених, які годуються грудним молоком або сумішшю, може виникнути, як ні дивно, як від недокорма, що відбувається систематично, так і від надмірної годівлі. При недоїданні дитина не отримує достатньо їжі, що з-за швидкого зростання різко позначається на здоров'ї, а при надмірному годуванні можна спостерігати іншу болючу реакцію: спочатку він додасть у вазі, який буде надлишковим за всіма показниками, а потім різко втратить в ньому, коли травна система перестане справлятися зі всім об'ємом надходить їжі. Останнє має такі ж небезпечні наслідки, як і класична причина гіпотрофії - недогодівля.
Інші причини гіпотрофії у дітей:
часті захворювання, що супроводжуються проносом (корисні речовини не встигають засвоїтися), а також взагалі часті або хронічні інфекційні захворювання;нестача вітамінів;
одноманітне харчування (наприклад, відсутність потрібного прикорму, тільки молочне харчування, занадто розбавлене молоко тощо);
вживання годуючою матір'ю продуктів, заборонених в цей період;
вроджені патології (наприклад, звуженість початку кишечника);
поганий догляд за малюком (брак свіжого повітря, рідкісні купання).
Лікування гіпотрофії у дітей
Так як причиною гіпотрофії можуть бути захворювання або патології, візит до лікаря все одно обов'язковий. Він поставить діагноз, і, якщо гіпотрофія не потребує медикаментозному лікуванні ( якщо вона не є наслідком іншого захворювання), - порадить дієту і потрібні вітаміни. Ретельно доглядайте за дитиною, не дозволяйте перегодовувати або недогодовувати його, звіряйтеся з листами прикорму, давайте вітаміни. Слідкуйте за показниками маси тіла дитини - це обов'язкова процедура під час планових походів до педіатра.
Харчування при гіпотрофії
Харчування при гіпотрофії залежить від стану дитини і від його віку, вона завжди строго індивідуальна. Призначати таку дієту самому не можна, особливо тому що просто постачати дитину всіма необхідними речовинами відразу, як здорового, не можна - шлунково-кишковий тракт, ослаблений до цього, може не впоратися з таким навантаженням, і стан тільки погіршиться. Скласти докладний дієтичний план з продуктами та їх порціями - обов'язок лікаря після обстеження дитини.
В середньому при гіпотрофії у дітей (піврічного віку) прийоми їжі необхідно проводити через кожні чотири години, і частка прикорму в ньому повинна бути досить висока, а сам прикорм містити в собі сир, фруктове та овочеве пюре, грудне молоко або суміш, кашу і масло. Але пам'ятайте, що тільки лікар може скласти справжній план дієти!
3.Разведение антибиотиков
1:1.а) Во флакон с антибиотиком ввести такое количество растворителя, чтоб в 1 мл растворителя было 100 000 ЕД антибиотика (или 100 мг антибиотика).
Например:
– если флакон содержит 0,5 г, а это 500 000 ЕД, чтоб получить в 1 мл – 100 000 ЕД, надо взять 5 мл растворителя;
- если 1 г (1 000 000 ЕД) – 10 мл растворителя;
- если 0,25 г (250 000 ЕД) – 2,5 мл растворителя.
б) При разведении 1:1 все назначенные дозы антибиотиков надо разделить на 100 000.
Например:
- доза антибиотика 150 000 ЕД – после разведения набрать в шприц 1,5 мл;
- доза антибиотика 80 000 ЕД – после разведения набрать в шприц 0,8 мл.
Разведение 1:2.
а) Во флакон с антибиотиком ввести такое количество растворителя, чтоб в 1 мл раствора было 200 000 ЕД антибиотика (или 200 мг антибиотика).
Например:
- во флакон с 1 000 000 ЕД антибиотика надо ввести 5 мл растворителя;
- во флакон с 500 000 ЕД антибиотика надо ввести 2,5 мл растворителя;
- во флакон с 250 000 ЕД антибиотика надо ввести 1,25 мл растворителя.
б) При разведении 1:2 все назначенные дозы антибиотиков надо разделить на 200 000.
Например:
- доза антибиотика 200 000 ЕД – после разведения набрать в шприц 1 мл;
- доза антибиотика 350 000 ЕД – после разведения набрать в шприц 1,75 мл.
Разведение 1:4 (в детской практике применяется редко).
а) Во флакон с антибиотиком ввести такое количество растворителя, чтоб в 1 мл раствора было 400 000 ЕД антибиотика (или 400 мг антибиотика).
Например:
- во флакон с 1 000 000 ЕД антибиотика надо ввести 2,5 мл растворителя.
б) При разведении 1:4 все назначенные дозы антибиотиков надо разделить на 400 000.
Например:
- доза антибиотика 400 000 ЕД – после разведения набрать в шприц 1 мл;
- доза антибиотика 600 000 ЕД – после разведения набрать в шприц 1,5 мл.
4. Обозначить на флаконе дату, время разведения, дозу антибиотика в 1 мл, поставить подпись.
Примечание. Хранить разведенный антибиотик в холодильнике в течение 24 часов!
5. Провести пробу на пенициллин. Для проведения пробы на пенициллин набрать в шприц 0,1 мл разведенного антибиотика и добавить 0,9 мл изотонического раствора хлорида натрия или воды для инъекций. Провести пробу скарификационным методом.
Примечание. Пробу читать через 20-30 мин. При отрицательной пробе гиперемия или папула не должна быть больше 10 мм.
6. После отрицательной пробы на пенициллин прочитать внимательно назначенную дозу антибиотика. Рассчитать назначенную дозу антибиотика в мл.
7. Придерживаясь правил асептики и антисептики, ввести антибиотик.
Примечание. При первом назначении антибиотиков ребенку ввести его в/м в наружную поверхность средней трети плеча в половинной дозе.
8. Данные про введение антибиотика занести в лист назначений.
4.
Білет 8.
