
- •К оньяк расширяет сосуды, а виски - связи.
- •Классификация демиелинизирующих заболеваний нервной системы
- •15. Осложнения рс
- •16. Клинико-лабораторные и биохимические изменения при рс
- •Лабораторные исследования:
- •17. Иммунологические изменения при рс
- •18. Дополнительные методы диагностики рс
- •19. Дифференциальная диагностика рс
- •Заболевания, сходные с рассеянным склерозом по клиническим критериям, но имеющие четкие отличия на мрт:
- •20. Принципы лечения рс
- •Некоторые характеристики заболевания:
- •25. Критерии диагностики орэм
- •29. Лечение болезни Шильдера
- •30. Нейродегенеративные заболевания. Общая характеристика.
- •31. Нейродегенеративные заболевания с поражением экстрапирамидной системы: болезнь Паркинсона, болезнь Гентингтона, болезньКоновалова-Вильсона.
- •33. Деменции. Общая характеристика. Корковые деменции. Болезнь
- •36. Диагностика деменции.
- •37. Лечение деменции.
К оньяк расширяет сосуды, а виски - связи.
1.Общая характеристика демиелинизирующих заболеваний
Демиелинизирующее заболевание представляет собой патологический процесс разрушения миелиновой оболочки, при котором поражаются нейроны головного и спинного мозга. При этом ухудшается проводимость импульсов в нервной системе. Болезнь характеризуется уничтожением миелина мозга. Это опасное состояние влияет на функционирование всего организма. Заболевание встречается с одинаковой частотой как у взрослых, так и детей. Современная медицина не обладает средствами для полного излечения от этого заболевания. Его можно лишь ослабить и замедлить течение.
Классификация демиелинизирующих заболеваний нервной системы
I Демиелинизирующие заболевания с преимущественным поражением центральной нервной системы.
1. Острые формы.
Первичные (острый рассеянный энцефаломиелит; клинические формы – энцефаломиелополирадикулоневрит, оптикоэнцефаломиелит, оптикомиелит, полиоэнцефалит, диссеминированный миелит);
Вторичные (параинфекционные – энцефаломиелит при кори, коклюше, ветряной оспе, гриппе, герпесе и др.; вакцинальные – при вакцинации АКДС, КДС, антирабической вакциной).
2. Подострые формы. Рассеянный склероз, клинические формы – цереброспинальная, спинальная, церебральная, оптическая, стволовая, мозжечковая.
3. Хронические формы. Энцефалит Ван Богарта, Даусона, Петте, Деринга, периаксиальный диффузный лейкоэнцефалит Шильдера.
II Демиелинизирующие заболевания с преимущественным поражением периферических нервов.
Инфекционно-аллергический первичный полирадикулоневрит Гийена-Барре, инфекционные полирадикулоневропатии (дифтерийная), токсические полинейропатии, дисметаболическая и диабетическая полинейропатия.
2. Общая характеристика рассеянного склероза
Рассеянный склероз - заболевание нервной системы, возникающее в молодом и среднем возрасте (15–40 лет). Особенностью болезни является одновременное поражение нескольких различных отделов нервной системы, что приводит к появлению у больных разнообразной неврологической симптоматики. Еще одна особенность заболевания – ремиттирующее течение.
3. Эпидемиология рассеянного склероза

4. Этиология рассеянного склероза
Этиология. РС считается полиэтнологячным заболеванием. Существует несколько теорий об этиологии РС.
-Вирусная инфекция (ретровирусы, человеческий вирус герпес-б, парамиксавирусы - корь, собачья чумка; коронавирусы, аденовирусы и др.) повреждает олигодендроглию, далее на продукты распада миелина и на сами вирусы запускается иммунная реакция , что и вызывает обострение клинических проявлений.
-Бактериальная инфекция имеет сходные антигены; под влиянием высокой температуры белки приобретают необратимые изменения и запускают каскад цитокиновых реакций, которые приводят к демиелинизации.
5. Патогенез рассеянного склероза

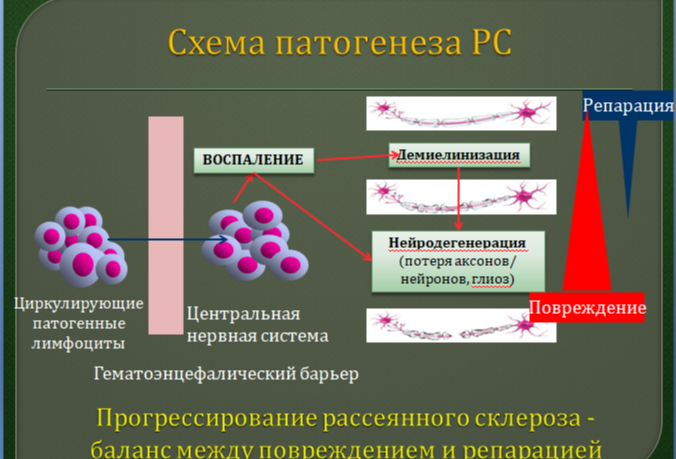
6. Морфология рассеянного склероза

: в раннюю стадию формирования склеротической бляшки в нервной ткани вокруг сосудов обнаруживаются лимфоциты и мононуклеарные клетки, начинается демиелинизация периваскулярной области. иелиновые оболочки набухают, образуя утолщения по ходу волокон, затем начинают распадаться. Аксоны имеют неравномерную толщину, с утолщениями и истончениями. Продукты распада миелина утилизируются клетками микроглии, наблюдается их увеличение и зернистость. При старении бляшки ее инактивация начинается из центра; по краям еще наблюдаются лейкоциты, в центре происходит замещение нервной ткани соединительной. Старая неактивная бляшка лишена олигодендроглии и состоит из соединительной ткани [1]. еории возникновения рассеянного склероза (РС) можно разделить на две группы по предполагаемым провоцирующим факторам. Эндогенные: -теория (некоторые вариации в A-комплексе, в частности, в генах Q1 и R1, в 6 хромосоме увеличивают риск возникновения РС); теория сбоя в работе тромбоцитов (повышенная активность тромбоцитов у пациентов с РС вызывает выброс моноцитами I1-a, который активирует клетки эндотелия и может выступать медиатором в тромбоцит-связанной трансэндотелиальной инфильтрации лейкоцитов в периферические ткани). Экзогенные: теория недостатка витамина (недостаток витамина в раннем возрасте может приводить к нарушениям в активации и пролиферации лимфоцитов и дифференцировке -хелперов, а также развитии нервной ткани); теория кишечной микробиоты (дисбиоз кишечника оказывает влияние на развитие и созревание иммунных клеток и приводит к дисбалансу про- и противовоспалительных цитокинов в кишечнике и организме в целом, и также опосредованно может влиять на целостность ГЭБ) [2]; теория хронических вирусных инфекций (некоторые распространенные ДНК-вирусы способны проникать в ЦНС и сохраняться в ней пожизненно; сходства протеинов эпитопов этих вирусов с и P могут служить основой аутоиммунной реакции) [3]. Выводы: морфологически рассеянный склероз проявляется в демиелинизации нервных волокон, сопровождающейся местным воспалением и последующей заменой нормальной нервной ткани на соединительную. РС — аутоиммунное заболевание, вероятно, провоцируемое некими факторами внешней или внутренней среды или их сочетанием. Решающий фактор в настоящее время не выяснен.
7. Критерии диагностики рассеянного склероза


8. Классификация форм рассеянного склероза
Классификация рассеянного склероза.
1. По уровню поражения:
- церебральная
- спинальная
- цереброспинальная
-оптическая
-стволовая
2. По течению:
- ремитирующая
- первично-прогрессирующая
- вторично-прогрессирующая
9. Двигательные Чувствительные Координаторные Зрительные
Клиническая картина. Заболевают преимущественно в возрасте от 15 до 40 лет, реже - в детском и пожилом возрасте. Наиболее часто первыми симптомами заболевания являются признаки поражения зрительного нерва (ретробульбарный неврит): ощушение нечеткости изображения, преходящая слепота, снижение остроты зрения, скотомы. Заболевание может начинаться глазодвигательными расстройствами (диплопия, косоглазие), нестойкими пирамидными симптомами (центральный моно-, геми- или параларез с высокими глубокими рефлексами, клонусами стоп, патологическими стопными и кистевыми знаками), мозжечковыми нарушениями (шаткость при ходьбе, интенционное дрожание), расстройствами чувствительности в конечностях (онемение, парестезии).
Значительно реже первыми признаками болезни могуr быть нарушения функции тазовых органов (задержка мочеиспускания, императивные позывы), вегетативно-еосудистая дистония, поражения лицевого, тройничного нервов и нервов бульбарной группы. У женщин может нарушаться менструальный цикл, у мужчин развивается импотенция.
Характерным ранним (но не обязательным) признаком заболевания является снижение или исчезновение брюшных рефлексов. В отличие от других заболеваний нервной системы при повторных обострениях болезни возникают новые симптомы. Нарушения когнитивных функций появляются в более поздних стадиях болезни, чаще в виде эмоциональной неустойчивости, эйфории или депрессии, раздражительности, вялости, апатии, снижения интеллекта различной степени вплоть до деменции. Эпилептические припадки при рассеянном склерозе наблюдаются редко.
Цереброспинальная форма, характер изующаяся многоочаговостью поражения уже в начальной стадии болезни, симптомами поражения координаторных и пирамидных систем в головном и спинном мозге, а также зрительных, глазодвигательных, вестибулярных и других систем.
Мозжечковая форма чаще проявляется симптомами поражения ствола мозга и мозжечка, реже - только мозжечковыми симптомами: скандированная речь, горизонтальный, вертикальный, ротаторный крупноразмашистый нистагм, адиадохокинез, дисметрия , атаксия, интенционное дрожание в верхних и нижних конечностях, расстройства почерка
Стволовая форма РС с быстро проrрессирующим течением и даже летальным исходом. На фоне головной боли с рвотой выявляются симптомы нарушения функции ствола мозга и мозжечка.
При оптической форме ведущим клиническим симптомом является снижение остроты зрения, которое восстанавливается через некоторое время самостоятельно или на фоне леченияПри офтальмоскопии выявляются признаки ретробульбарного неврита: побледнение диска зрительного нерва.
Спинальная форма характеризуется симптомами поражения спинного мозга на различных уровнях. Ведущими в клинической картине являются нижний спастический парапарез, проводникавые нарушения чувствительности, различной степени выраженности тазовые расстройства.
13.Варианты течения рассеянного склероза
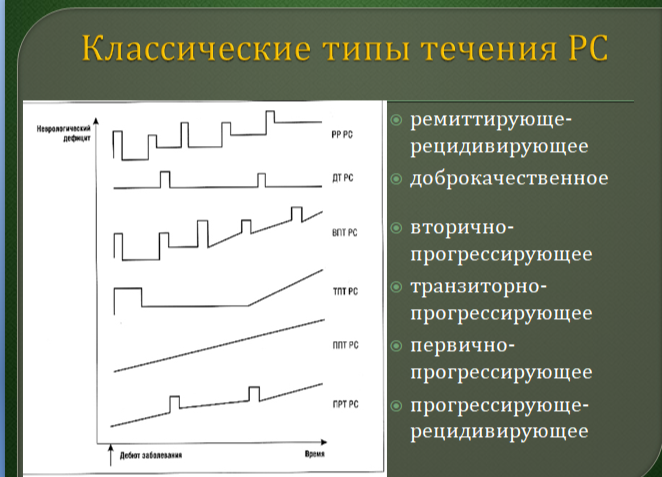
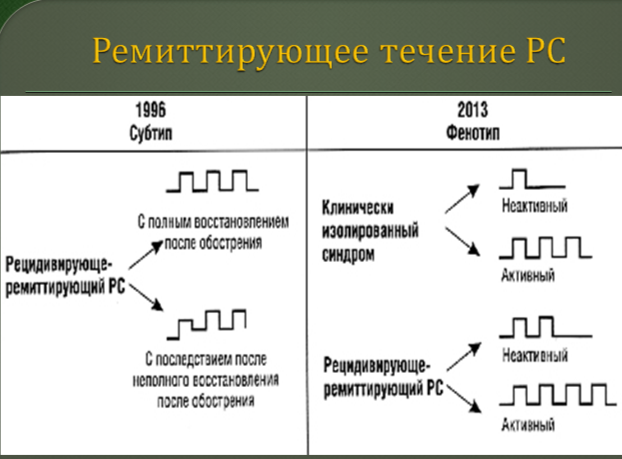
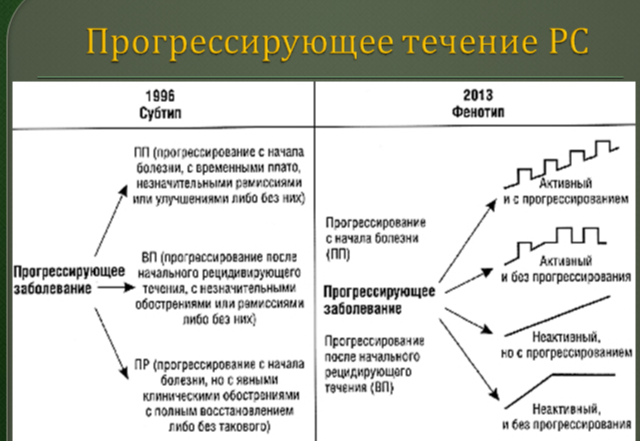
14. Фазы развития рассеянного склероза
Начальная. Обычно проявляется первыми обострениями, которые могут быть непродолжительными и менее интенсивными. Первым клиническим признаком возможного рассеянного склероза становится мышечная слабость. В этот период симптоматика незначительная, проходит бесследно и не беспокоит пациента. 1
Активная. На этом этапе появляются более частые и интенсивные обострения. Симптомы могут становиться более выраженными и разнообразными. 1
Прогрессирующая. Характеризуется постоянным ухудшением состояния, независимо от обострений. Может наблюдаться нарастание инвалидизации. 1
Поздняя. На данной стадии симптомы становятся постоянными и выраженными, способствуя значительным ограничениям в повседневной жизни. Часто требует постоянной медицинской и социальной поддержки.
