
6 курс / Клиническая фармакология / Кукес. Клиническая фармакология
.pdf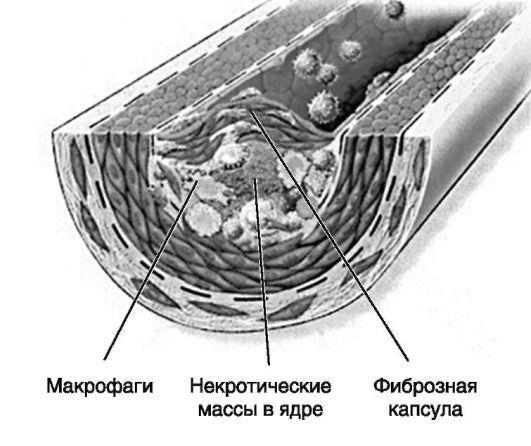
Рис. 11-1. Атеросклеротическая бляшка (стабильное состояние)
дов и клеток, поглощающих или абсорбирующих липиды (липофа-ги). Бляшки обусловливают утолщение стенок артерий и потерю их эластичности. По мере увеличения бляшки возможно развитие тромбоза. Под действием ряда провоцирующих факторов (резкого подъема АД, увеличения ЧСС, увеличения силы сокращения миокарда, коронарного кровотока) атеросклеротическая бляшка может надрываться с образованием тромба в месте надрыва, в результате чего липидное ядро, богатое тканевыми факторами, оказывается в контакте с кровью, что активирует каскад свертывания (рис. 11-2). Увеличение тромба, которое также ускоряет рост бляшки, приводит к прогрессированию стеноза, что может вызвать полную окклюзию сосуда. Существуют данные, что надрыв бляшки становится причиной 70% фатальных инфарктов миокарда и /или внезапной смерти. Быстрое прогрессирование атеросклеротических бляшек провоцирует целый ряд состояний (нестабильную стенокардию, ИМ), объединяемых термином «острые коронарные синдромы». Медленное прогрессирование бляшек лежит в основе хронической стабильной стенокардии.
«Уязвимая бляшка» - атеросклеротическая бляшка, склонная к тромбозу или с высокой вероятностью быстрого прогрессирования может стать потенциальной причиной окклюзии коронарной артерии и летального исхода.
Критерии «уязвимой бляшки» были предложены АНА (Американская ассоциация сердца, American Heart Association):
Еще больше книг только на канале Telegram "Медицинские книги" https://t.me/medknigi
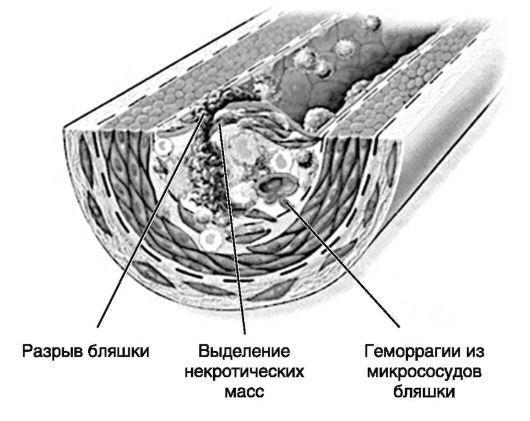
Рис. 11-2. Разрыв атеросклеротической бляшки
•активное воспаление (моноцитарно/макрофагальная и иногда Т-клеточная инфильтрация);
•тонкая покрышка бляшки и крупное липидное ядро;
•обнажение эндотелиального слоя с агрегацией тромбоцитов на его поверхности;
•расщепленная бляшка;
•Стеноз артерии более 90%.
Факторы риска ишемической болезни сердца
Из числа факторов риска ИБС (факторы, повышающие риск развития ИБС) наибольшее практическое значение имеют:
-избыточное потребление высококалорийной, богатой легкоусвояемыми углеводами, жирами и ХС пищи;
-гиподинамия1;
-психоэмоциональное перенапряжение;
-курение;
-алкоголизм;
-длительный прием гормональных контрацептивов;
-АГ;
-увеличение концентрации липидов в крови;
Еще больше книг только на канале Telegram "Медицинские книги" https://t.me/medknigi
-нарушенная толерантность к углеводам;
-ожирение;
Гиподинамия - пониженная подвижность.
- гипотиреоз.
Наиболее важными факторами риска в развитии ИБС считают увеличение концентрации липидов в крови, при которой риск возникновения ИБС увеличивается в 2,2-5,5 раза, АГ и СД. Сочетание нескольких факторов риска значительно повышает риск развития ИБС.
Клинические формы ИБС. Клинические проявления ИБС могут значительно отличаться у разных больных. Выделяют несколько форм ИБС: стенокардию, нестабильную стенокардию, ИМ и внезапную коронарную смерть.
Несколько отличается от типичной стенокардии так называемый синдром Х (микроваскулярная стенокардия). Этот синдром характеризуется приступами стенокардии или подобными стенокардии болями в груди при отсутствии изменений в коронарных сосудах. Предполагают, что в его основе лежит атеросклероз мелких коронарных сосудов.
Методы обследования больных ишемической болезнью сердца
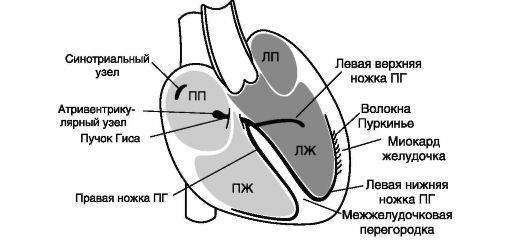
ЭКГ - метод определения функционального состояния сердца, заключающийся в регистрации электрических явлений, возникающих в сердце, специальным прибором - электрокардиографом. На электрокардиограмме отдельные моменты проведения электрического импульса в проводящей системе сердца (рис. 11-3) и процессы возбуждения миокарда отображаются в виде подъемов и углублений электрической кривой (зубцы) - рис. 11-4. ЭКГ позволяет определить ЧСС, выявить возможные нарушения ритма, косвенно диагностировать наличие гипертрофии различных отделов сердца. Ишемия миокарда сопровождается нарушением нормальной электрофизиологической деятельности клеток, что проявляется характерными для ИБС изменениями формы электрокардиографической кривой
(рис. 11-5).
Из-за того что в покое у пациентов с ИБС изменения на электрокардиограмме могут отсутствовать, проводят пробы с дозированной физической нагрузкой на тредмиле (бегущая дорожка) или велоэрго-метре. Такие исследования позволяют объективно оценить состояние больного и эффективность проводимого лечения. Они основаны на определении величины физической нагрузки, при которой у больного появляются ЭКГ-изменения, связанные с ишемией, или симптомы стенокардии. Увеличение толерантности к физической нагрузке
Рис. 11-3. Проводящая система сердца
Еще больше книг только на канале Telegram "Медицинские книги" https://t.me/medknigi
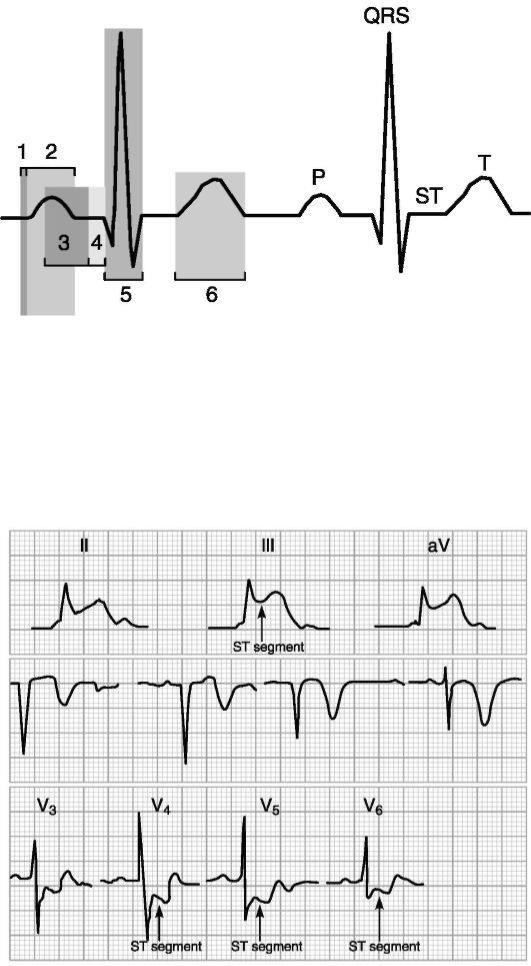
Рис. 11-4. Нормальная ЭКГ. Пояснения в тексте
при повторных исследованиях свидетельствует об эффективности лечения. Пробы с физической нагрузкой можно проводить только у больных со стабильным и нетяжелым течением ИБС.
Дополнительную информацию о заболевании предоставляет суточное мониторирование ЭКГ по Холтеру, которое выполняют при помощи портативного электрокардиографа, предназначенного для длительной регистрации и записи электрокардиограммы на электронный носитель. Это исследование позволяет выявить периодически возникающие (пароксизмальные) нарушения ритма и ишемию.
В основе фармакологических проб лежит медикаментозная провокация контролируемой ишемии миокарда и регистрация признаков
Еще больше книг только на канале Telegram "Медицинские книги" https://t.me/medknigi
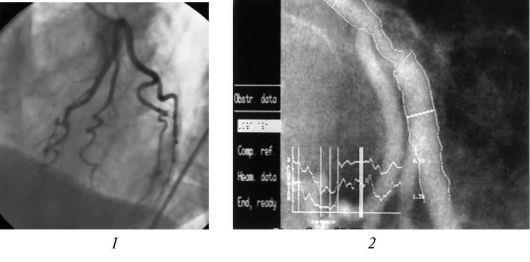
Рис. 11-5. Изменения ЭКГ у больных ИБС
ишемии на ЭКГ. Эти пробы показаны в тех случаях, когда проведение нагрузочных проб затруднено (например, при сопутствующей легочной патологии). В настоящее время чаще всего применяют пробы с дипиридамолом, изопреналином, эргометрином.
Чреспищеводная электрическая стимуляция предсердий. При этом методе исследования больному вводят электроды в пищевод до уровня предсердий и с помощью электростимулятора навязывают более частый ритм сокращения сердца - искусственно повышается потребность миокарда в кислороде. При стенокардии во время или сразу же после электростимуляции на ЭКГ появляются признаки ишемии миокарда. Пробу проводят больным, у которых необходимо создать селективную нагрузку на миокард без существенного вовлечения других систем и органов.
Коронарография. Это исследование считают стандартом диагностики ИБС, оно заключается в рентгеноскопии коронарных артерий после их селективного контрастирования рентгеноконтрастным пре-
паратом (рис. 11-6). Этот метод позволяет получить информацию о состоянии коронарного русла, типе коронарного кровообращения и выявить окклюзию тех или иных ветвей коронарных артерий, а также оценить состояние коллатерального1 кровообращения в миокарде. Стенозы2 коронарных артерий могут быть локальными (единичными и множественными) и распространенными.
Рис. 11-6. Ангиограмма (рентгенологическое исследование с контрастированием) коронарных сосудов здорового человека (1) и пациента с ИБС (2)
Радиоизотопные методы. Можно изучить кровообращение миокарда (перфузию) с помощью сцинтиграфии с таллия хлоридом 201ΊΊ*. Этот радионуклид поглощается миокардом желудочков пропорционально кровотоку. Препарат поглощается здоровыми клетками и на сцинтиграммах отчетливо видно изображение миокарда, нормально снабжаемого кровью, а в зонах сниженной перфузии имеются дефекты захвата изотопа. При стенокардии выявляют одиночные или множественные очаги нарушения перфузии.
ЭхоКГ - метод визуализации сердца, основанный на электронном анализе поглощения и отражения ультразвуковых импульсов структурами сердца. Он позволяет определить размеры камер серд-
1Если ишемия одной из коронарных артерий развивается постепенно, кровообращение в пораженной зоне может частично осуществляться из бассейна других коронарных сосудов благодаря наличию соединительных артерий - коллатералей. При острой ишемии этот механизм недостаточно эффективен.
2Стеноз (окклюзия) - в данном случае сужение просвета сосуда атеросклеротиче-ской бляшкой.
ца, гипертрофию миокарда, пороки строения клапанов, признаки атеросклероза клапанов сердца и аорты. ЭхоКГ позволяет оценить сократимость миокарда, величину фракции выброса крови из ЛЖ, а также наличие тромбов в полостях сердца. У больных, перенесших ИМ, формируются зоны с отсутствием или пониженной сократимостью сердечной мышцы (зоны акинеза или гипокинеза), которые также можно выявить при проведении ЭхоКГ.
Биохимические маркеры некроза миокарда (табл. 11-1) используют для диагностики ИМ и нестабильной стенокардии. Большинство таких маркеров представляют собой ферменты или структурные вещества клеток миокарда, которые попадают в системный кровоток при их гибели. Современные экспресс-методы позволяют провести исследование этих маркеров за несколько минут.
Еще больше книг только на канале Telegram "Медицинские книги" https://t.me/medknigi

Таблица 11-1. Биохимические маркеры некроза миокарда
Рентгенография сердца и органов грудной клетки ранее широко применялась для оценки размеров камер сердца. В настоящее время рентгенологическое исследование реже используют, но оно сохраняет определенное значение для диагностики отека легких и тромбоэмболии легочной артерии.
Стенокардия - наиболее частое клиническое проявление ИБС. Причина стенокардии - периодически возникающее несоответствие между потребностью миокарда в кислороде и возможностями коронарного кровотока (в ряде случаев как эквивалент стенокардии могут возникать одышка и /или нарушения сердечного ритма). Боль
при стенокардии обычно возникает в ситуациях, связанных с повышением потребности миокарда в кислороде, например при физической или эмоциональной нагрузке (стенокардия напряжения). Основные факторы, провоцирующие боль в груди:
-физическая нагрузка - быстрая ходьба, подъем в гору или по лестнице, перенос тяжестей;
-повышение АД;
-холод;
-обильный прием пищи;
-эмоциональный стресс.
При тяжелой степени нарушения коронарного кровотока боль может возникать в покое (стенокардия покоя).
Симптомокомплекс стенокардии. Для стенокардии наиболее характерна приступообразно возникающая боль чаще за грудиной давящего, сжимающего характера. Боль может иррадиировать в левую руку, шею, нижнюю челюсть, межлопаточную и эпигастральную область. Отличить боли при стенокардии от болей в грудной клетке другого происхождения можно по следующим признакам:
-при стенокардии приступ боли за грудиной обычно возникает в момент нагрузки и прекращается в покое через 3-5 мин;
-продолжительность боли около 2-5 мин, редко - до 10 мин. Таким образом, непрерывные боли в течение нескольких часов почти никогда не связаны со стенокардией;
-при приеме нитроглицерина под язык боль очень быстро (секунды, минуты) регрессирует, а затем исчезает.
Часто во время приступа больной ощущает страх смерти, замирает, старается не двигаться. Обычно приступы стенокардии сопровождаются одышкой, тахикардией1, нарушениями ритма.
Стенокардию напряжения в зависимости от тяжести принято делить на функциональные классы (ФК) (табл. 11-2).
Еще больше книг только на канале Telegram "Медицинские книги" https://t.me/medknigi

Таблица 11-2. Функциональные классы тяжести стабильной стенокардии напряжения согласно классификации Канадской ассоциации кардиологов [Campeau L., 1976]
Тахикардия - увеличение ЧСС в покое >90 в минуту.
Окончание табл. 11-2
Диагностика и методы обследования
Помимо изучения жалоб больного при стенокардии проводят целый ряд дополнительных исследований, перечисленных в табл. 11-3.
Таблица 11-3. Обследование больных с подозрением на стенокардию
Еще больше книг только на канале Telegram "Медицинские книги" https://t.me/medknigi
Окончание табл. 11-3
Клинико-фармакологические подходы к лечению
стенокардии
Лечение стенокардии преследует две основные цели.
Первая - улучшить прогноз и предупредить развитие ИМ и внезапной смерти, соответственно увеличить продолжительность жизни. Достижение этой цели предполагает снижение частоты острого тромбоза и коррекцию дисфункции желудочков.
Вторая - уменьшить частоту и снизить интенсивность приступов стенокардии и, таким образом, улучшить качество жизни пациента. Приоритет принадлежит лечению, направленному на снижение риска осложнений и смерти. Именно поэтому, если различные терапевтические стратегии равно эффективны в облегчении симптомов болезни, следует предпочесть лечение с доказанным или очень вероятным преимуществом в улучшении прогноза.
Основные аспекты немедикаментозного лечения стенокардии
•Информирование и обучение пациента.
•Рекомендации курильщикам отказаться от курения; при необходимости назначение специального лечения.
•Индивидуальные советы по допустимой физической активности. Пациентам рекомендуется выполнять физические упражнения, приводящие к увеличению толерантности к физической нагрузке, уменьшению симптомов и оказывающие благоприятное влияние на массу тела, концентрацию липидов, АД, толерантность к глюкозе и чувствительность к инсулину.
•Индивидуальные рекомендации по питанию. Увеличение потребления овощей, фруктов, рыбы. Интенсивность диетотерапии выбирают с учетом концентрации общего ХС и ХС ЛПНП.
Больным с избыточной массой тела назначают низкокалорийную диету. Недопустимо злоупотребление алкоголем.
Принципиальным считают адекватное лечение сопутствующих заболеваний: АГ, СД, гипо- и гипертиреоза. У больных ИБС уровень АД необходимо снижать до целевого значения 130/85 мм рт. ст. У пациентов с СД и /или заболеваниями почек целевой уровень АД должен составлять менее 130/85 мм рт. ст. Особого внимания требуют такие состояния, как анемия и гипертиреоз.
Выбор метода зависит от клинической реакции на стартовое медикаментозное лечение, хотя некоторые пациенты сразу предпочитают и настаивают на коронарной реваскуляризации - чрескожной коронарной ангиопластике, аортокоронарном шунтировании. В процессе выбора необходимо учитывать мнение больного, а также соотношение цены и эффективности предлагаемого лечения.
В настоящее время исследуют и успешно применяют современные вспомогательные немедикаментозные инструментальные технологии лечения стабильной стенокардии: усиленную наружную контрпульсацию, ударноволновую терапию и трансмиокардиальную лазерную реваскуляризацию.
Классификация лекарственных средств,
применяемых для лечения стенокардии
Еще больше книг только на канале Telegram "Медицинские книги" https://t.me/medknigi
Согласно современным Европейским и национальным рекомендациям, ЛС можно классифицировать по достижению целей лечения (в скобках указан уровень доказательности предлагаемой группы препаратов).
Лекарственные препараты, улучшающие прогноз у больных стенокардией
Класс I
•Ацетилсалициловая кислота в дозе 75 мг/сут - всем больным при отсутствии противопоказаний (активное желудочно-кишечное кровотечение, аллергия на ацетилсалициловую кислоту или ее непереносимость) (А).
•Статины - всем больным с коронарной болезнью сердца (А).
•β-Адреноблокаторы внутрь - больным с ИМ в анамнезе или сердечной недостаточностью (А).
•ИАПФ или БРА при АГ, сердечной недостаточности, дисфункции ЛЖ, перенесенном ИМ с дисфункцией ЛЖ или СД
(А).
Класс На
•ИАПФ или БРА - всем больным со стенокардией и подтвержденным диагнозом коронарной болезни сердца (В).
•Клопидогрел как альтернатива ацетилсалициловой кислоте у больных стабильной стенокардией, которые не могут ее принимать, например, из-за аллергии (В).
•Статины в больших дозах при высоком риске (сердечно-сосудистая смертность более 2% в год) у больных с доказанной коронарной болезнью сердца (В).
Класс IIb
• Фибраты при низкой концентрации ЛПВП в крови или высокой концентрации триглицеридов у пациентов с СД или МС (В).
Медикаментозное лечение, направленное на купирование симптомов
Класс I
• Короткодействующий нитроглицерин для купирования приступа стенокардии и ситуационной профилактики (пациенты должны получить адекватные инструкции по приему нитроглицерина)
(В).
•Оценить эффективность β1-адреноблокатора и титровать его дозу до максимальной терапевтической; оценить целесообразность назначения пролонгированного препарата (А).
•При плохой переносимости или низкой эффективности БАБ назначить монотерапию БМКК (А), нитрат с пролонгированным действием (С).
•Если монотерапия БАБ недостаточно эффективна, добавить дигидропиридиновый БМКК (В).
Класс На
•При плохой переносимости БАБ назначить ингибитор Ij-каналов синусового узла - ивабрадин (В).
•Если монотерапия БМКК или комбинированное назначение БМКК и БАБ неэффективна, заменить БМКК на пролонгированный нитрат. Избегать развития толерантности к нитратам (С).
Класс IIb
• Препараты метаболического действия (триметазидин) можно назначать в дополнение к стандартным средствам или в качестве альтернативы им при плохой переносимости (В).
При ИБС не следует назначать БМКК (производные дигидропи-ридина) короткого действия.
Еще больше книг только на канале Telegram "Медицинские книги" https://t.me/medknigi
Для быстрого купирования приступа стенокардии назначают некоторые лекарственные формы нитратов (нитроглицерин: сублингваль-ные, буккальные формы, аэрозоли; изосорбида динитрат - аэрозоли, таблетки для разжевывания). Больной должен помнить о необходимости всегда иметь при себе этот препарат.
При неэффективности или недостаточной эффективности лечения двумя препаратами, а также при высоком риске осложнений показано проведение коронароангиографии с последующей рева-скуляризацией миокарда (чрескожная коронарная ангиопластика1 или аортокоронарное шунтирование2), которые проводят в крупных специализированных медицинских центрах.
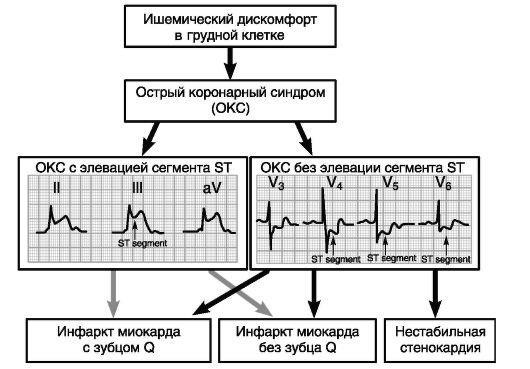
Острый коронарный синдром
ИБС, как и любое хроническое заболевание, характеризуется периодами стабильного течения и обострений. Период обострения ИБС обозначают как ОКС. Это состояние отличается от стабильной стенокардии не только утяжелением симптомов и появлением новых электрокардиографических изменений. У пациентов с ОКС существенно повышен риск сердечной смерти по сравнению с пациентами со стабильным течением ИБС.
Термин ОКС объединяет такие формы ИБС, как ИМ и нестабильная стенокардия (НС). Эти состояния рассматривают как проявления сходных патологических процессов - частичного разрушения атеро-склеротической коронарной бляшки и формирования тромба, который полностью или частично блокирует кровоток в коронарной артерии.
При первом контакте медицинского работника и пациента, основываясь на анализе клинической картины и ЭКГ, ОКС необходимо отнести к одной из двух категорий - с подъемом сегмента ST и без подъема сегмента ST (рис. 11- 7).
Диагноз: ОКС с подъемом сегмента ST можно поставить при наличии ишемического болевого синдрома в грудной клетке, сочетающегося со стойким подъемом сегмента ST на ЭКГ. Эти изменения, как правило, отражают глубокое ишемическое поражение миокар-
1Чрескожная коронарная ангиопластика - вмешательство, заключающееся во введении (под контролем ангиографии) в коронарную артерию катетера, оснащенного баллоном и /или стентом.
2Аортокоронарное шунтирование - хирургическая операция, в ходе которой создается искусственный шунт между аортой и коронарной артерией в обход поврежденного участка этой артерии.
Рис. 11-7. Острый коронарный синдром
да, обусловленное полной тромботической окклюзией коронарной артерии. Основным методом лечения в данной ситуации считают максимально быстрое восстановление кровотока в окклюзированной коронарной артерии, которое достигают с помощью тромболитиков или катетерной реканализации.
Еще больше книг только на канале Telegram "Медицинские книги" https://t.me/medknigi
