
Полезные материалы за все 6 курсов / Ответы к занятиям, экзаменам / 5_Патогенные_кокки_и_грамотрицательные_бактерии
.pdfМЕТОДИЧЕСКИЕ УКАЗАНИЯ К ЗАНЯТИЮ
1. Характеристика возбудителя бруцеллеза, клинические формы заболева-
ния, микробиологическая диагностика, специфическая профилактика и терапия.
Род Brucella представлен единым видом B.melitensis.
Морфо-тинкториальные свойства: мелкие грамотрицательные палочки,
спор и жгутиков не имеют, образуют капсулу в организме.
Культуральные свойства: требовательны к условиям культивирования,
на сложных питательных средах (печеночный агар и др.) растут очень медленно
(2-4 недели).
Факторы патогенности бруцелл:
1. Капсула, белки наружной мембраны;
2. Гиалуронидаза определяет высокие инвазивные свойства;
3. Эндотоксин.
Бруцеллы – факультативные внутриклеточные паразиты, способны про-
никать и размножаться в фагоцитах и вызывать хроническую инфекцию. Бруц-
еллы также размножаются в клетках РЭС, но могут находиться и внеклеточно.
Бруцеллез – инфекционное зоонозное заболевание с тенденцией к хрони-
ческому течению, характеризуется длительной лихорадкой, поражением опор-
но-двигательной, нервной, сердечно-сосудистой, мочеполовой и других систем организма.
Источники инфекции: мелкий и крупный рогатый скот, свиньи. Больной человек не является источником инфекции.
Заболевание носит спорадический характер (единичные случаи) или встре-
чается в виде отдельных эпидемических вспышек.
31
Пути заражения:
-алиментарный: через сырое молоко и непастеризованные молочные про-
дукты (брынза, сыр и др.) и мясо больных животных;
-контактный: при уходе за больными животными, обработке шкур, приеме родов, разделке туш и др. Бруцеллы легко проникают в организм через не-
поврежденные слизистые оболочки и слегка поврежденные кожные покро-
вы;
-воздушно-пылевой: при вдыхании загрязненных бруцеллами пылевых ча-
стиц с шерсти, земли, навоза.
Патогенез. Попав в организм, бруцеллы размножаются в регионарных лимфатических узлах, затем попадают в кровь и в органы ретикуло-
эндотелиальной системы (печень, селезенка, лимфатические узлы), где, в ре-
зультате внутриклеточного размножения, формируют очаги воспаления – гра-
нулемы. При снижении резистентности организма бруцеллы выходят в кровь и могут поражать различные системы и органы.
Ведущим фактором в патогенезе бруцеллеза является формирование ги-
перчувствительности замедленного типа, что определяет особенность клиники заболевания – склонность к длительному течению и переходу в хроническую форму.
Основные клинические формы бруцеллеза.
Острый бруцеллез (первично-септическая форма): лихорадка, озноб,
высокая потливость, генерализованная лимфаденопатия, увеличение печени и
селезенки.
Хронический бруцеллез характеризуется вариабельностью клинических проявлений и развитием рецидивов: поражаются опорно-двигательный аппарат
(полиартрит, миозит), нервная система (полиневриты, радикулиты) и половые органы (орхиты, сальпингиты и т.д.).
32
Микробиологическая диагностика бруцеллеза.
1. Серологический (основной) метод:
острая форма заболевания:
-ориентировочная РА Хеддльсона на стекле для массовых обследований;
-развернутая РА Райта – диагностический титр 1:200 для взрослых, 1:100 –
для детей;
-ИФА для определения IgM и IgG;
-РНГА, РИФ (непрямая);
латентная или хроническая форма заболевания в период ремиссии: ре-
акция Кумбса для выявления неполных Ат (IgG, IgА).
2. Аллергологический метод: внутрикожная проба Бюрне с бруцеллином.
Проба положительна к концу 1-го месяца заболевания и сохраняется дли-
тельно; имеет значение для диагностики хронического бруцеллеза, чаще про-
водится при массовых обследованиях.
3. Молекулярно-биологический метод: ПЦР.
Специфическая профилактика бруцеллеза по эпидпоказаниям проводит-
ся живой бруцеллезной вакциной. Для специфического лечения ранее приме-
нялась убитая бруцеллезная вакцина.
2 .Характеристика возбудителя сибирской язвы, клинические формы забо-
левания, микробиологическая диагностика, специфическая профи-
лактика и терапия.
Возбудитель – Bacillus anthracis.
Морфо-тинкториальные свойства: грамположительная крупная палочка,
жгутиков не имеет, образует белковую капсулу. В неблагоприятных условиях
(в почве) формирует центрально расположенную спору. Диаметр споры не пре-
вышает диаметра клетки. В мазках из чистых культур и из нативного материала бациллы располагаются цепочкой.
33

Чистая культура Bacillus anthracis. Окраска по Граму.
Культуральные свойства: растет на простых питательных средах, на МПА образует волокнистые R-колонии с бахромчатыми краями, которые при просмотре под малым увеличении микроскопа напоминают «львиную гриву», в
МПБ дает придонный рост в виде «комочка ваты». Возбудитель вирулентен в
R-форме.
Факторы патогенности:
1.Капсула защищает от фагоцитоза и способствует адгезии бацилл на клетках организма.
2.Основной фактор патогенности экзотоксин, содержащий 3 фактора,
которые по отдельности не проявляют токсическое действие:
•летальный фактор обладает цитотоксическим действием, избира-
тельно поражает макрофаги, может вызывать отек легких с леталь-
ным исходом;
•отечный фактор повышает проницаемость сосудов и вызывает отек различных тканей;
•протективный антиген координирует сборку отечного и летально-
го факторов.
34
Сибирская язва – типичная зоонозная особо опасная инфекция, характе-
ризующаяся воспалением кожи, поражением внутренних органов и тяжелой интоксикацией.
Источники инфекции для человека: больные животные (лошади, круп-
ный и мелкий рогатый скот, свиньи и др.). Резервуаром инфекции является почва, содержащая споры B.anthracis. Больной человек не является источником инфекции.
Патогенез. После попадания в организм споры возбудителя фагоцитиру-
ются макрофагами, переходят в вегетативную форму микроба, начинается его размножение. Продукция отечного и летального факторов вызывает отеки и некротические повреждения в месте локализации микроорганизма. Затем раз-
вивается бактериемия и токсинемия.
Пути заражения могут быть различными, при этом формируются соответ-
ствующие клинические формы (табл. 9).
Таблица 9 Пути заражения и основные клинические формы сибирской язвы
Пути заражения |
Основные клинические формы |
|
и материал на исследование |
||
|
||
Контактный (основной путь): при уходе |
Кожная (сибиреязвенный карбун- |
|
за больными животными, при работе с |
кул): содержимое карбункула, |
|
инфицированным сырьем (мясо, шкуры, |
кровь |
|
кожа, шерсть животных) |
|
|
Алиментарный: при употреблении зара- |
Кишечная: фекалии, рвотные мас- |
|
женного мяса |
сы, кровь |
|
Воздушно-пылевой: попадание спор при |
Легочная: мокрота, кровь |
|
обработке инфицированного сырья (шку- |
|
|
ра, шерсть) |
|
Все клинические формы заболевания сопровождаются генерализацией
процесса (сепсис) с летальностью от 20% (при кожной форме) до 100% (при ле-
гочной форме).
35
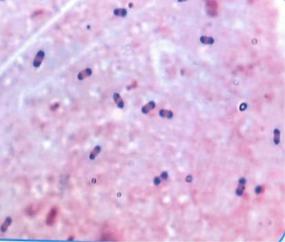
Микробиологическая диагностика сибирской язвы.
1.Экспрессные методы: бактериоскопический, РИФ.
2.Молекулярно-биологический: ПЦР.
3.Бактериологический (основной) метод.
4. Аллергологический (вспомогательный): проба с антраксином, поло-
жительна с 6-7 дня заболевания.
Для определения сибиреязвенного антигена в объектах внешней среды
(трупный материал, шкуры, шерсть, кости, почва и др.) используют реакцию
термокольцепреципитации по Асколи.
Специфическая профилактика сибирской язвы проводится по эпидпока-
заниям живой сибиреязвенной вакциной СТИ; для специфического лечения и
экстренной профилактики используют иммуноглобулин противосибиреязвен-
ный лошадиный.
3. Характеристика возбудителя чумы, клинические формы заболевания,
микробиологическая диагностика, специфическая профилактика.
Возбудитель – Yersinia pestis.
Морфо-тинкториальные свойства: мелкие грамотрицательные палочки с
биполярным окрашиванием, спор и жгутиков не имеют, образуют капсулу.
Чистая культура Yersinia pestis.
36
Культуральные свойства: не требовательны к питательным средам, тем-
пературный оптимум 280С., на МПА образуют шероховатые колонии (R-
форма), которые под малым увеличением микроскопа имеют плотный зерни-
стый центр, прозрачные волнистые края и напоминают «кружевные платочки»,
в МПБ растут в виде нежной пленки на поверхности, от которой в бульон опус-
каются тяжи – «чумные сталактиты».
Факторы патогенности чумного микроба:
1.Пили для адгезии.
2.Капсула.
3.Ферменты инвазии (гиалуронидаза, плазмокоагулаза, фибринолизин).
Антифагоцитарной активностью обладают аденилатциклаза и супероксиддис-
мутаза.
4. «Мышиный» токсин обладает цитотоксическим действием, вызывает шок и смерть лабораторных животных.
Кроме того, возбудитель чумы продуцирует большой набор белков-
ферментов, обладающих высокой антифагоцитарной активностью.
Все эти многочисленные факторы патогенности обеспечивают неудержи-
мое распространение чумного микроба в организме, быстро приводящее к сеп-
тицемии и летальному исходу.
Чума – особо опасное природно-очаговое заболевание, относящееся к группе карантинных инфекций, характеризуется тяжелой интоксикацией, лихо-
радкой, поражением кожи, лимфатических узлов, легких, сепсисом и высокой летальностью. Зооантропоноз.
Основными источниками и резервуаром инфекции в природе являют-
ся грызуны: суслики, сурки, крысы и др. Во время эпидемии источником чумы также является больной человек. Переносчики: блохи.
Пути заражения чумой многообразны. В зависимости от входных ворот инфекции формируются различные клинические формы заболевания, что опре-
деляет выбор материала для микробиологического исследования (табл. 10).
37
Патогенез. Возбудитель попадает в регионарные лимфатические узлы,
размножается, вызывает их воспаление. Формируются бубоны. Лимфоузлы утрачивают барьерную функцию и процесс генерализуется. В органах и тканях возникают септико-пиемические очаги.
Таблица 10 Основные пути заражения и клинические формы чумы
|
|
|
Материал для микро- |
|
Пути заражения |
Клинические формы |
биологического |
||
|
|
|
исследования |
|
Трансмиссивный (через |
Бубонная (бубон – |
|
||
укусы блох) |
увеличенный лимфо- |
кровь, пунктат бубона, |
||
Контактный (при снятии |
узел, болезненный и |
|||
отделяемое язвы |
||||
шкур |
инфицированных |
спаянный с подкожной |
||
|
||||
грызунов) |
клетчаткой) |
|
||
Воздушно-капельный (от |
Легочная форма |
кровь, мокрота |
||
больных легочной формой) |
||||
|
|
|||
Алиментарный (при упо- |
|
|
||
треблении в пищу продук- |
Кишечная форма |
кровь, рвотные массы, |
||
тов, инфицированных вы- |
испражнения |
|||
делениями грызунов) |
|
|
||
Чума может проявляться как первично-септической формой, так и вторич-
но-септической, в которую переходят другие клинические формы (поэтому кровь забирают всегда, независимо от формы заболевания).
Микробиологическая диагностика.
1.Экспрессные методы:
-бактериоскопический;
-РИФ, ИФА (для определения антигенов возбудителя в исследуемом мате-
риале);
2.Бактериологический (основной) метод с идентификацией методом фа-
готипирования и в пробе на лабораторных животных. Проводится в спе-
циальных лабораториях противочумных учреждений.
3.Молекулярно-биологический: ПЦР.
Специфическая профилактика проводится по эпидемическим показани-
ям живой чумной вакциной из штамма EV.
38
4. Характеристика возбудителя туляремии, клинические формы заболева-
ния, микробиологическая диагностика и специфическая профилакти-
ка.
Возбудитель – Francisella tularensis.
Морфо-тинкториальные свойства: мелкие грамотрицательные палочки,
спор и жгутиков не имеют, в организме образуют капсулу.
Культуральные свойства: аэробы, требовательны к условиям культиви-
рования, растут на специальных питательных средах (кровяной агар с цистеи-
ном или желточные среды), температурный оптимум 370С. В связи со сложно-
стями культивирования и высокой контагиозностью возбудителя бактериоло-
гическое исследование проводится только в специализированных лабораториях противочумных учреждений.
F.tularensis – факультативный внутриклеточный паразит.
Факторы патогенности:
1.Капсула;
2.Высокая инвазивность;
3.Эндотоксин (ЛПС) предотвращает лизис микроба при фагоцитозе.
Туляремия – природно-очаговая, зоонозная, особо опасная инфекция, ха-
рактеризующаяся лихорадкой, интоксикацией, поражением лимфатических уз-
лов и внутренних органов.
Основные источники инфекции: грызуны (водяные крысы, ондатры,
зайцы, мыши). Больной человек не является источником инфекции.
Переносчики инфекции: клещи, комары, слепни.
Заражение человека происходит несколькими путями, которые опреде-
ляют клинические формы туляремии (табл. 11).
Патогенез. Проникая в организм, возбудитель по лимфатическим путям попадает в регионарные лимфоузлы, где вызывает воспаление и развитие бубо-
на. Затем он попадает в органы РЭС, возникают гранулемы. Процесс генерали-
зуется, возможно образование очагов некроза в различных органах и тканях.
39
Таблица 11 Основные пути заражения и клинические формы туляремии
Пути заражения |
Клинические формы |
|
Трансмиссивный |
бубонная (увеличенные лимфоузлы малобо- |
|
Контактный |
лезненны и не спаяны с подкожной клетчат- |
|
кой) |
||
|
||
Алиментарный |
кишечная |
|
ангинозно-бубонная |
||
|
||
Воздушно-пылевой |
легочная |
|
глазобубонная |
||
|
||
Массивное заражение при |
генерализованная (первично-септическая) |
|
любом пути инфицирования |
|
|
При отсутствии лечения летальность до 30%. |
||
Микробиологическая диагностика туляремии.
1.Экспрессный метод: РИФ для определения туляремийных Аг в материале от больного (пунктат из бубонов, отделяемое конъюнктивы, мазок из рото-
глотки, мокрота).
2.Серологический метод (основной): РА, РНГА, ИФА, РИФ.
3.Аллергологический метод: проба с тулярином, положительна с 3-5 дня за-
болевания и у людей, переболевших туляремией.
4.Молекулярно-биологический метод: ПЦР.
Специфическая профилактика проводится по эпидпоказаниям живой
туляремийной вакциной (Эльберта-Гайского).
5. Характеристика возбудителей сапа и мелиоидоза, микробиологическая
диагностика.
Возбудитель сапа – Burkholderia mallei.
Морфо-тинкториальные свойства: грамотрицательные полиморфные
тонкие палочки, спор, капсул и жгутиков не имеют.
Культуральные свойства: аэробы, растут на средах с глицерином.
Факторы патогенности:
1. Фактор инвазии.
40
