
Врожденный стридор
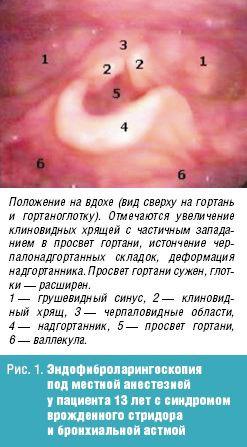
Врожденный стридор (лат. stridor – шипение, свист) –своеобразная болезнь раннего возраста, характеризующаясяинспираторным шумом при дыхании.
Врожденный стридор в большинстве случаев обусловлен ларингомаляцией– запаздыванием формирования хрящей гортани, в результате чего она и после рождения остается мягкой, податливой; надгортанник при этом сложен в трубочку. Черпаловидно-надгортанные связки приближены друг к другу и образуют как бы ненатянутые паруса, которые при вдохе колеблются, образуя шум.
Стридор, обусловленный ларингомаляцией, появляется обычно на 4—6-й неделе после рождения. Шум свистящий, звонкий, напоминающий воркование голубей, иногдамурлыканье кошки, кудахтанье курицы. Интенсивность шума уменьшается во время сна, в положении на животе, при переносе ребенка из холодного помещения в теплое и может увеличиваться при волнении, крике, кашле. При этом голос ребенка остается звонким, чистым, общее состояние не нарушается, дыхание мало затруднено, сосание происходит нормально. По мере роста и развития хрящей гортани (обычно к одному году) стридор исчезает.
Муковисцидоз
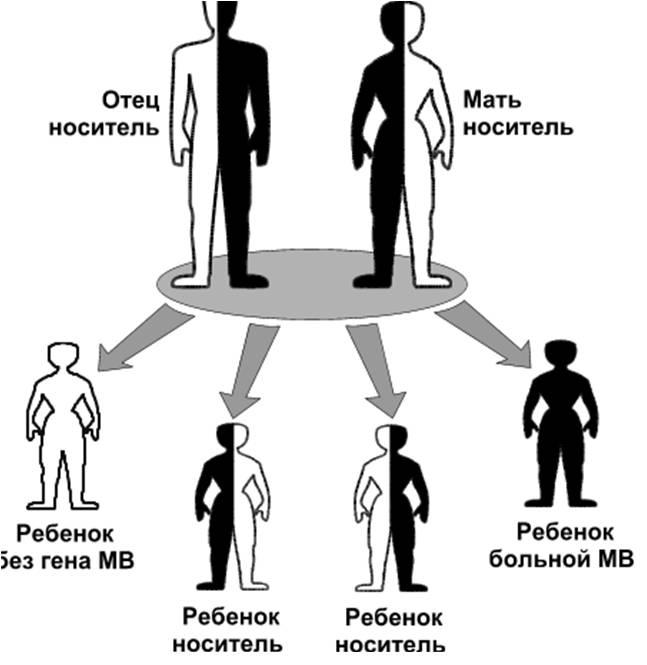 Муковисцидоз(лат.
mucus – слизь + viscidus – вязкий)–
заболевание с аутосомно-рецессивным
типом наследования и поражением
экзокринных желез в жизненно важных
органах и системах. Впервые выделено
в1936 г. венским педиатром Гвидо Фанкони.
Проявления муковисцидоза связаны с
дефектом синтеза белка, выполняющего
роль хлоридного канала, участвующего
в водно-электролитном обмене клеток
дыхательных путей, желудочно-кишечного
тракта, поджелудочной железы, печени,
половой системы. В итогесгущается
секрет большинства желез внешней
секреции, затрудняется его выделение,
в органах возникают изменения, наиболее
серьезные — в бронхолегочной системе.
Муковисцидоз(лат.
mucus – слизь + viscidus – вязкий)–
заболевание с аутосомно-рецессивным
типом наследования и поражением
экзокринных желез в жизненно важных
органах и системах. Впервые выделено
в1936 г. венским педиатром Гвидо Фанкони.
Проявления муковисцидоза связаны с
дефектом синтеза белка, выполняющего
роль хлоридного канала, участвующего
в водно-электролитном обмене клеток
дыхательных путей, желудочно-кишечного
тракта, поджелудочной железы, печени,
половой системы. В итогесгущается
секрет большинства желез внешней
секреции, затрудняется его выделение,
в органах возникают изменения, наиболее
серьезные — в бронхолегочной системе.
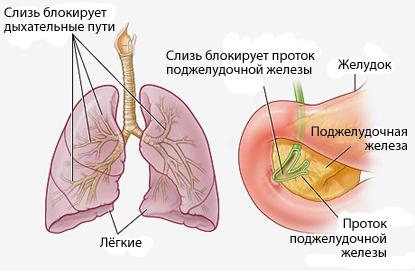
В стенках бронхиального дерева развивается хроническое воспалениеразличной степени выраженности, разрушается соединительнотканный каркас, формируются бронхиоло- и бронхоэктазы.

В условиях постоянной закупорки вязкой мокротой бронхоэктазы становятся распространенными, нарастает гипоксия, развивается легочная гипертензия и так называемое «легочное сердце».
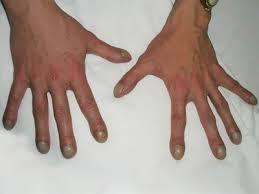
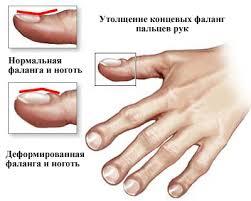
Изменение пальцев при "легочном сердце"
Выделяют следующие основные формы муковисцидоза:
1) смешанная (легочно-кишечная, 75-80%);
2) респираторная (15-20%);
3) кишечная (5%).
Смешанная форма является наиболее тяжелым проявлением муковисцидоза. С первых недель жизни отмечаются повторные тяжелые бронхиты и пневмонии с затяжным течением, постоянный кашель, нередко коклюшеподобный, с вязкой мокротой, кишечные нарушения и расстройства питания. Нарушения бронхиальной проходимости является неотъемлемой частью бронхолегочных изменений. Нарушение процесса самоочищения приводит к закупорке бронхиол и мелких бронхов. Типичными изменениями являются постоянные разнокалиберные хрипы, которые выслушиваются обычно с двух сторон. Перкуторный звук носит коробочный оттенок.
Диагнозмуковисцидоза, как правило, ставят на основании отягощенного семейного анамнеза, типичных клинических проявлений заболевания в сочетании с высоким содержанием натрия и хлора в секрете потовых желез.
Потовая пробаявляется наиболее специфичным диагностическим тестом муковисцидоза. Стандартная методика предусматривает сбор пота после ионофореза пилокарпина. У здоровых детей концентрация натрия и хлоридов в секрете потовых желез не превышает 40 ммоль/л. Положительной потовой пробой считается концентрация хлора более 60 ммоль/л.
Потовый анализатор
Бронхиальная астма (от греч. asthma – удушье) – аллергическое заболевание, имеющее в основе хронический воспалительный процесс в дыхательных путях и гиперреактивность бронхов на воздействие различных стимулов.
Заболевание характеризуется периодически возникающими эпизодами бронхиальной обструкции, сопровождающимися приступообразным кашлем, свистящими хрипами, экспираторной одышкой.
Развитие бронхиальной астмы у детей обусловлено генетической предрасположенностью и факторами окружающей среды. Выделяют три основные группы факторов, способствующих развитию заболевания:
1) предрасполагающие (отягощенная аллергическими заболеваниями наследственность, атопия, бронхиальная гиперреактивность);
Гиперреактивность бронхов – это такое состояние ирритативных («быстрых») рецепторов бронхов, когда они резко реагируют бронхоспазмом и появлением сухих хрипов в легких на воздействие очень низких концентраций ацетилхолина или гистамина, тогда как при нормальной реактивности бронхов указанные медиаторы в тех же концентрациях не вызывают никаких реакций.
2) причинные, или сенсибилизирующие (аллергены, вирусные инфекции, лекарственные средства);
3) триггеры (пусковые механизмы), вызывающие обострение и стимулирующие воспаление в бронхах и/или провоцирующие развитие острого бронхоспазма (аллергены, вирусные и бактериальные инфекции, холодный воздух, табачный дым, эмоциональный стресс, физическая нагрузка, метеорологические факторы и др.).
Основные симптомы приступа бронхиальной астмы – чувство нехватки воздуха, приступообразный кашель с тягучей, трудноотделяемой мокротой, экспираторная одышка. Положение ребенка вынужденное – ортопное (греч. orthos – прямой, вертикальный + pnoē – дыхание). Пациент сидит на кровати и опирается руками о край кровати или колени для того, чтобы создать точку опоры для сокращения вспомогательных мышц – больших и малых грудных, при сокращении которых облегчается выдох. При перкуссии над легкими определяется коробочный звук (симптом эмфиземы). При аускультации: выдох удлинен, выслушиваются сухие свистящие хрипы с обеих сторон. Нередко эти хрипы слышны на расстоянии – дистанционно.

У детей раннего возраста эквивалентами приступа бронхиальной астмы могут быть эпизоды кашля ночью или в предутренние часы, от которых ребёнок просыпается, а также затяжной повторный обструктивный синдром с положительным эффектом бронхолитиков. Бронхиальная астма у детей нередко сочетается с аллергическим ринитом (сезонным или круглогодичным) и атопическим дерматитом. Вне приступа при спокойном дыхании хрипы выслушивают лишь у небольшой части больных.
Лабораторно-инструментальные критерии диагностики бронхиальной астмы:
нарушение функции внешнего дыхания по обструктивному типу;
снижение пиковой скорости выдоха по данным пикфлуометрии;
обнаружение при микроскопии мокроты кристаллов Шарко-Лейдена и спиралей Куршмана;
эозинофилия в периферической крови;
повышенное содержание Ig E в крови.
Поллиноз (pollinosis; от англ. pollen – пыльца) – группа аллергических заболеваний, вызываемая пыльцой растений и характеризующаяся острыми воспалительными изменениями со стороны покровных тканей (слизистых оболочек и кожи). Заболевание имеет четко повторяющуюся сезонность, совпадающую с периодом цветения определенных растений.
В зависимости от периода цветения различных растений выделяют три пика заболеваемости поллиноза: весенний, летний и осенний. У некоторых больных клинические проявления поллиноза могут наблюдаться весь период, начиная с весны до глубокой осени.
В зависимости от локализации патологического процесса выделяют:
а) аллергические поражения глаз;
б) аллергические заболевания дыхательных путей;
в) аллергические заболевания кожи;
г) сочетанные аллергические проявления;
д) редкие клинические проявления пыльцевой этиологии.
 Наиболее
частыми клиническими проявлениями
поллиноза являются аллергический
ринит/риносинусит, аллергический
конъюктивит, бронхиальная астма, отек
Квинке, крапивница, аллергический
(контактный) дерматит.
Наиболее
частыми клиническими проявлениями
поллиноза являются аллергический
ринит/риносинусит, аллергический
конъюктивит, бронхиальная астма, отек
Квинке, крапивница, аллергический
(контактный) дерматит.Эти клинические проявления пыльцевой аллергии могут возникать изолированно или в сочетании друг с другом.
Наиболее часто поллиноз возникает у детей в возрасте от 3 до 10 лет. Наиболее частым проявлением поллиноза у детей является алллергический ринит, аллергический конъюктивит и их сочетание (рино-конъюктивальный синдром). Аллергический ринит, связанный с пыльцой растений, характеризуется частым чиханием, обильными (обычно серозно-слизистыми) выделениями из носа, зудом и заложенностью носа. Аллергический конъюктивит пыльцевой этиологии начинается с появлением зуда в области глаз и может сопровождаться жжением. Одновременно появляется покраснение век с последующим отхождением прозрачного слизистого секрета, возникает слезотечение, светобоязнь, болезненные ощущения в области надбровных дуг. Риноконъюктивальный синдром может сопровождаться повышенной утомляемостью, снижением аппетита, потливостью, плаксивостью, нарушением сна.
Кожные проявленияпыльцевой аллергии встречаются в виде крапивницы и отека Квинке и характеризуются появлением разной величины волдырных элементов бледно-розового или белого цвета. Отмечается зуд кожи в месте контакта с пыльцевым аллергеном.
Сердечно-сосудистыеизменения, обусловленные пыльцевой аллергией характеризуются тахикардией, приглушенными тонами сердца, систолическим шумом на верхушке, повышением артериального давления. Эти изменения носят функциональный характер и не отмечаются вне периода цветения.
Поллиноз в некоторых случаях сопровождается такими симптомами со стороны пищеварительной системыкак тошнота, болями в эпигастральной области, неустойчивым стулом. Они возникают вместе с другими проявлениями поллиноза и могут быть связаны с попаданием пыльцевых и/или пищевых аллергенов в желудочно-кишечный тракт.
Изменения нервной системыносят функциональный характер и характеризуются появлением в период цветения у детей головных болей, слабости, нарушение сна, повышение температуры. Указанные симптомы наблюдаются при тяжелом течении поллиноза при массивной концентрации пыльцы в воздухе.
Вероятность постановки диагнозаполлиноза высока при наличии следующих критериев постановки диагноза:
1) положительный аллергологический анамнез (наличие аллергических заболеваний в роду);
2) возникновение симптомов болезни в период цветения растений;
3) отсутствие клинических проявлений заболевания вне сезона цветения;
4) ежегодное появление клинических признаков аллергических заболеваний в одно и то же время, соотнесенное с периодом пыления растений.
С целью специфической диагностики(определение причинно-значимых пыльцевых аллергенов, вызывающих обострение заболевания) используют: кожные тесты (аппликационные, скарификационные) и выявление специфических антител к пыльцевым аллергенам в сыворотке крови с использованием реакции иммунолейколиза (РИЛ).

Кожные тесты
Туберкулезный бронхоаденит – воспаление внутригрудных лимфатических узлов туберкулезной этиологии. Клиническая симптоматика:
туберкулезная интоксикация (субфебрилитет, снижение аппетита, повышенная потливость, слабость и др.);
битональный и коклюшеподобный кашель;
«экспираторное пыхтение» – одышка Шика;
положительные симптомы увеличения внутригрудных лимфоузлов (чаши Философова, Филатова, Аркавина, Кораньи, Д’Эспина);
жесткое дыхание;
на рентгенограмме и томограмме легких – увеличение внутригрудных лимфатических узлов;
положительная реакция Манту.
Проведение реакции (пробы) Манту.
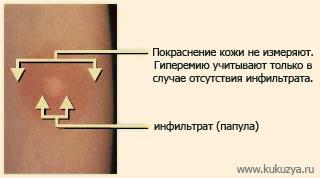
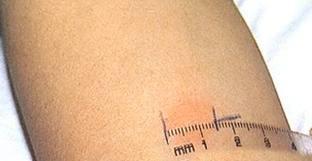
В среднюю треть внутренней поверхности предплечья вводят 0,1 мл препарата (туберкулина), который содержит 2 туберкулиновые единицы (ТЕ). После введения туберкулина образуется покраснение и папула. Диагностическое значение имеет размер папулы. Оценивается размер папулы через 72 часа после введения туберкулина при помощи прозрачной линейки.
Оценка результатов:
папула до 5 мм – реакция отрицательная;
папула 6-10 мм – реакция сомнительная;
папула 11-17 мм – реакция положительная;
папула более 17 мм – реакция гиперергическая.
Реакция Манту может быть положительная в следующих случаях:
туберкулезное инфицирование;
после прививки БЦЖ;
аллергическая аномалия конституции (аллергия на туберкулин);
несоблюдение методики обследования (загрязненный туберкулин, инфицирование места инъекции и др.).
Уход за детьми с гипертермическим синдромом
Наиболее часто гипертермический синдром у детей наблюдается при острых респираторных инфекциях. Поэтому целесообразно разместить информацию о доврачебной помощи и уходе за детьми с высокой температурой тела в этом разделе.
Температура тела 37—38 °С называется субфебрильной, 38—38,9 °С — фебрильной, 39—40,5 °С — пиретической (от греч. pyretos — жар), выше 40,5 °С — гиперпиретической.
В развитии гипертермии различают три основных периода: постепенного повышения температуры тела, максимального ее повышения и снижения.
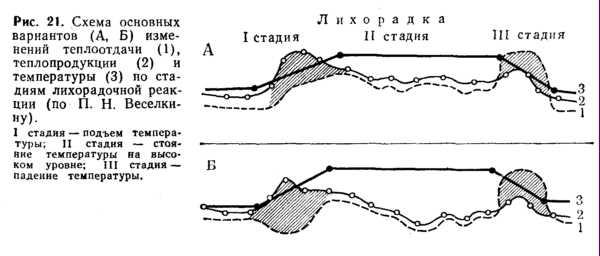
1. В периоде повышения температуры тела основным клиническим симптомом является ознобом, который сопровождается сократительным термогенезом и увеличением теплопродукции. Также могут быть головная боль, ухудшение общего состояния. В этот период ребенку холодно и мероприятия по уходу должны быть направлены на согревание ребенка. Его следует тщательно укрыть одеялом, к ногам приложить теплую грелку, напоить крепким чаем. В помещении, где находится ребенок, не должно быть сквозняков.

2. Период максимального повышения температуры тела характеризуется ухудшением общего состояния: появляется чувство жара, гиперемия кожи, ощущение тяжести в голове, резкая слабость, ломота во всем теле. Нередко отмечаются судороги (фебрильные). Возможны бред и галлюцинации. В это время ребенку жарко и мероприятия по доврачебной помощи и уходу должны быть направлены на увеличение теплоотдачи и уменьшение теплопродукции.
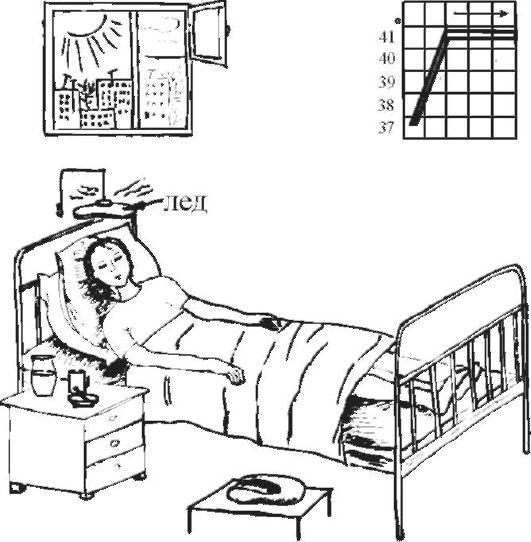
Увеличение теплоотдачи осуществляется физическими методами:
ребенка раздеть;
растереть кожу полуспиртовым раствором (водкой) до появления гиперемии кожи;
приложить холод (пластиковые бутылки с холодной водой или льдом) на область крупных сосудов (через пеленку) – на подключичную, подмышечную, паховую области, область печени, верхняя треть передней поверхности бедра;
компрессы на лоб, руки и ноги с использованием уксусной воды (1 столовая ложка уксуса на 1 литр воды);
Уменьшение теплопродукции достагается за счет применения лекарственных препаратов (панадол, аспирин и др.).
Ребенка в период максимального повышения температуры тела следует часто и обильно поить: давать жидкость в виде фруктовых соков, морсов, минеральных вод. При повышении температуры тела выше 37 °С на каждый градус требуется дополнительное введение жидкости из расчета по 10 мл на 1 кг массы тела.
Пример. Ребенку 2 года, вес 15 кг. Температура тела 39 °С.
На каждый градус выше 37 нужно давать: 15x10=150 мл жидкости.
Если таких градусов 2 (39 – 37 = 2), следовательно, нужно дать:
150x2=300 мл жидкости дополнительно к суточной потребности.
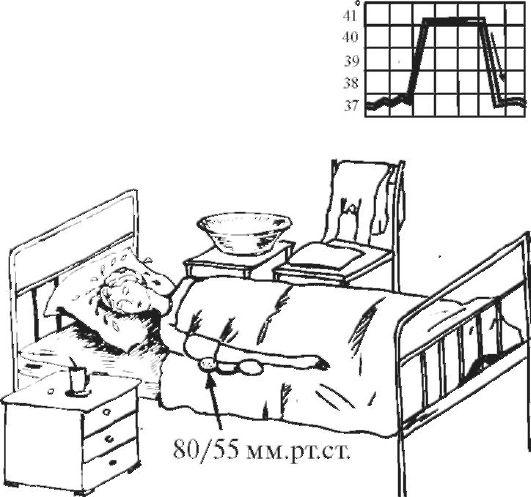
3. Период снижения температуры тела может протекать критически либо литически. Быстрое падение температуры тела (с 40 до 36 °С) называют критическим. Одновременно происходит резкое снижение сосудистого тонуса и артериального давления. Пульс становится слабым, нитевидным. У ребенка развиваются слабость, обильное потоотделение, конечности становятся холодными на ощупь. Ребенку в это время холодно. Мероприятия по уходу направлены на согревание ребенка: к телу и конечностям прикладывают грелки, дают крепкий теплый чай. Ребенка необходимо переодеть в чистое и сухое белье, предварительно насухо вытерев тело, особенно складки. Если требуется, то меняют также постельное белье. Необходимо контролировать величину артериального давления. При гипотонии вводится кордиамин или кофеин.
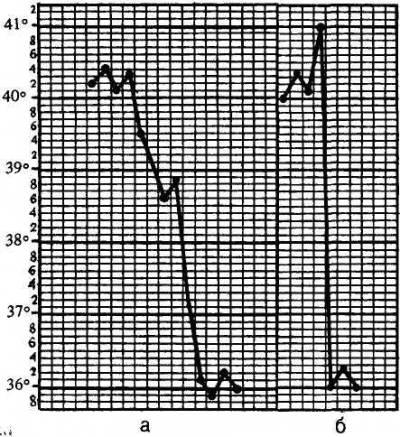
Литический (а) и критический (б) варианты снижения температуры тела
Постепенное снижение температуры тела, называемое литическим, сопровождается небольшой испариной и умеренной слабостью. Ребенок спокойно засыпает. Специальных мероприятий по уходу не требуется.
Температурящий ребенок нуждается в назначении соответствующей диеты. Учитывая снижение аппетита, кормить больного ребенка нужно чаще и дробными порциями, уменьшив в рационе количество белка животного происхождения. При уходе за температурящими больными тщательно следят за состоянием кожных покровов и слизистых оболочек, принимают меры для предупреждения пролежней.
