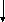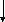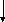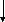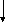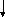- •Механизм развития.
- •I ст. К ранним признакам относится ограничение ротационных движений в т/б суставе при отсутствии визуальных изменений (.Припухлость, атрофия).
- •Лечение.
- •Гонартроз.
- •Лечение.
- •Деформирующие артрозы суставов стопы.
- •2. Кистовидная перестройка сочленяюшихся костей.
- •Особенности патогенеза.
- •Клиника и диагностика.
- •Асептический остеонекроз.
- •Лечение:
- •Методики кафедры.
- •Контрольные вопросы.
ТЕМА № 16: ДЕГЕНЕРАТИВНО-ДИСТРОФИЧЕСКИЕ ЗАБОЛЕ-
ВАНИЯ СУСТАВОВ.
Содержание занятия.
Этиология и патогенез (концепция кафедры).
Знание этиопатогенеза дегенеративно-дистрофических заболеваний тазобедренного сустава (ДДЗТС) имеет не только общетеоретический интерес. Это является методологической основой разработки конкретных способов диагностики, лечения, профилактики и их эффективного использования в практической медицине.
Первоначально и до настоящего времени в названии ДДЗТС используется термин "идиопатический". Таким образом, хотели отметить особенность, странность и необычность патологии – дескать, болезненный процесс развивается без каких-либо видимых причин, слабо поддается лечению.
Конечно, ДДЗТС имеют свои специфические особенности, но не в смысле нарушения или отклонения от принципа причинности. То, что причины патологии не всегда проявляются достаточно явным образом, совсем не свидетельствует об их отсутствии.
В широком смысле причинность в работах по философии и методологии медицины рассматривается на основе взаимодействия организма и среды, внутреннего и внешнего факторов. Речь идет о том, что никакие изменения без взаимодействия не происходят. Любые внешние и внутренние факторы сами по себе не могут ничего вызывать и порождать, "не могут выступать в качестве причины" (В.Г. Ерохин, 1981). Только в процессе взаимодействия внутренних и внешних факторов возникают те или иные изменения в организме.
Постоянное взаимодействие с окружающей средой – основа жизнедеятельности каждого индивида. Почему же в одних взаимодействиях следствием является норма, в других – патология? При столь общей постановке вопроса сказать можно только одно: если величина отрицательного воздействия не превышает меру приспособительных возможностей организма – норма, когда же мера нарушается, т.е. оказывается недостаточной, – возникает патологический процесс. Во всяком случае, все осуществляется в соответствии с законом "реактивной детерминации" живых систем (В.П. Петленко, Г.И. Царегородцев, 1979).
Отрицательные факторы внешней среды, такие, как травма сустава, переохлаждение, злоупотребление алкоголем, курение присутствуют в действительности и в анамнезе заболевания.
Другая сторона взаимодействия, обусловливающего патологию – это внутренний фактор, который связан с конституциональными, морфологическими и физиологическими особенностями организма. Последние бывают иногда столь значительными, что, по существу, сами составляют явную патологию; организм, имея структурно-функциональные недостатки развития, оказывается не в состоянии выдать соответствующую ответно-приспособительную реакцию на вполне нормальное воздействие окружающей среды. Конституциональные особенности организма, имеющие прямое отношение к возникновению ДДЗТС, как мы полагаем, заключаются в недостаточном развитии сосудистой системы. Проведенные нами и другими ортопедами (О.В. Дальницкий, А.А. Радомский, 1987; Pires de Camargo F. et al., 1984; J. Batory, 1982; H.J. Maurer, 1977) ангиографические исследования при болезни Пертеса, коксартрозе и асептическом некрозе нередко указывают на выраженную патологию кровеносных сосудов, идущих к тазобедренному суставу. В свою очередь, эта патология может носить врожденный или приобретенный (атеросклероз, эндартериит) генез.
Таким образом, внешний и внутренний факторы имеют этиологический характер и в своем совместном действии обусловливают появление болезни.
В рамках внутреннего этиологического фактора следует особо выделить патогенный фактор – то, что прямо и непосредственно вызывает патологические изменения в субхондральной кости, – в той или иной степени нарушенное недостаточное кровоснабжение. Последнее обусловлено врожденными или приобретенными дефектами сосудистой системы сустава, а также отрицательными факторами внешней среды в виде негативных воздействий на сосуды и свертывающую систему крови.
В детерминации ДДЗТС внешний этиологический и патогенный факторы находятся в обратно пропорциональной зависимости: при слабом патогенном факторе, когда кровоснабжение в норме, требуется значительный внешний этиологический фактор, т.е. сильные (интенсивные, продолжительные) неблагоприятные внешние воздействия, и наоборот, сильный патогенный фактор (намного сниженный суммарный бассейн артерий) приводит к тому, что для возникновения заболевания достаточно самых незначительных (слабых, кратковременных) внешних отрицательных воздействий. Патогенный фактор вместе с конституциональными особенностями сосудистой системы определяет уровень компенсаторно-приспособительных возможностей организма и меру in norma – взаимодействия организма и среды.
Врожденное недоразвитие кровеносных сосудов и сильно пониженный кровоток уже в детском возрасте нередко приводят к нарушению развития сустава (вальгусная или варусная деформация, патологическая антеторсия, врожденный вывих бедра) и к болезни Пертеса. Если же такие отклонения не очень значительны, то для организма ребенка это не будет иметь сколь либо заметных последствий. Однако к зрелому возрасту все-таки может сформироваться анатомически неполноценный сустав. В таком случае, в последующем возникает асимметричная динамическая функциональная перегрузка, вызывающая острые расстройства кровообращения в субхондральной кости (А.Т. Бруско, 1985; И.В. Шумада и др., 1990). Это приводит к повышению внутрикостного давления (ВКД) в эпифизах сустав образующих костей. Избыточное ВКД вызывает ишемию и последующий некроз субхондральной кости. При этом, на границе "живая-мертвая" кость возникает концентрация напряжений (C.E. Torner, 1978). Если напряжения превышают модуль упругости кости, то, по М.Г. Дивакову (1991), происходит ее резорбция согласно закону Вольфа. В конечном итоге, развивается импрессионный перелом, тем самым увеличивается анатомическая неполноценность сустава и как бы замыкается порочный круг.
Рассмотрим, как развивается патологический процесс в анатомически полноценном суставе взрослого индивида. Так, воздействие внешних неблагоприятных факторов на сустав с недостаточным кровоснабжением вызывает начальную ишемию субхондральной кости. Этот процесс сопровождается образованием недоокисленных продуктов обмена и активацией калликреин-кининовой системы, что, действуя на нервные окончания, дает ощущение боли и, как следствие, – спазм окружающих сустав мышц и сосудов; в результате еще более уменьшается кровоток – ишемия возрастает.
|
Гипоплазия кровеносных сосудов у детей |
|
Отрицательные факторы внешней среды |
|
Гипоплазия кровеносных сосудов у взрослых |
||||||||||||||||
|
|
||||||||||||||||||||
|
|
И Ш Е М И Я |
|
Спазм артерий |
|||||||||||||||||
|
|
||||||||||||||||||||
|
|
|
Болезнь Пертеса |
|
Дистрофия и дегенерация суставного хряща |
|
Дистрофия и некроз субхондральной кости |
|
БОЛЬ |
||||||||||||
|
|
|
|
|
|
|
|
|
|
||||||||||||
|
Анатомически неполноценный сустав |
|
Концентрация нагрузки на границе «живая-мертвая» кость |
|
Спазм мышц |
||||||||||||||||
|
|
|
|
|
|
|
|
|
|
||||||||||||
|
Ассиметричная динамическая функциональная перегрузка |
|
Остеокластическая резорбция кости |
|
Сдавление вен |
||||||||||||||||
|
|
|
|
|
|
|
|
|
|
||||||||||||
|
Острые расстройства внутрикостного кровообращения |
|
Импрессионный перелом |
|
Нарушение венозного оттока |
||||||||||||||||
|
|
|
|
|
|
|
|
|
|
||||||||||||
|
|
Повышение внутрикостного давления |
|||||||||||||||||||
Рис. Принципиальная схема этиологии и патогенеза ДДЗТС.
Вместе с тем, при болевом спазме мышц сдавливаются вены, по которым идет отток крови от суставобразующих костей; это приводит к венозной гиперемии, увеличению ВКД, варикозному изменению вен.
Прогрессирующие нарушения микроциркуляции ведут к необратимым изменениям клеток с высокой митотической активностью (клетки костного мозга), вызывая их некроз. У пациента в этот период усиливаются боли, появляется ограничение движений, развивается атрофия мышц пораженной конечности. Однако, на обычной рентгенограмме никакой патологии в суставе еще не просматривается. Здесь правомерно говорить о дорентгенологической стадии заболевания.
В дальнейшем, по мере усиления ишемии и прогрессирования нарушений микроциркуляции идет гибель остеоцитов, развивается некроз субхондральной кости с последующими неоднократными повторениями только что описанной патологической цепочки.
Одновременно с этим развивается дистрофия и дегенерация суставного хряща, которая, усиливая анатомическую неполноценность сустава, приводит к возникновению в нем асимметричной динамической функциональной перегрузки. В последующем нарушается конгруэнтность суставных поверхностей, становится более выраженной клиника, – все это соответствует другим, более тяжелым стадиям заболевания, рентгенологические признаки которого манифестируются в виде артроза, остеонекроза, кистовидной перестройки.
Общую картину этиологии и патогенеза ДДЗТС можно представить в виде схемы (см. рис.).
Развитие патологии, как это видно из схемы, осуществляется через ряд порочных кругов (circulus vitiosus). Основным из них является следующий: ишемия костной ткани, сопровождающаяся болью, обусловливает спазм мышц; это приводит к сдавлению вен, затрудняет венозный отток из сустава; отсюда повышается внутрикостное давление, которое усиливает начальную ишемию и боль. Неоднократно повторяясь, этот порочный круг ведет к прогрессированию патологического процесса.
Таким образом, в детерминации патологии имеются два основных этиологических фактора: внешние неблагоприятные воздействия (травма, алкоголь, переохлаждение, никотин) и внутренние конституциональные дефекты кровеносных сосудов, по которым осуществляется питание сустава (недоразвитие артерий, уменьшение их диаметра, снижение суммарного бассейна).
Патогенез ДДЗТС реализуется на основе образования и функционирования ряда порочных кругов, которые, усиливая начальную ишемию субхондральной кости, приводят к ее некрозу.
Дегенеративно-дистрофические поражения суставов являются наиболее частыми из хронических заболеваний суставов, и нередко вызывают существенную потерю трудоспособности. С развитием цивилизации, урбанизации и технического прогресса возрастают группы риска среди населения по причине гиподинамии, гипоксии, алиментарных факторов и пр.
Согласно классификации Н.С. Косинской (1961 г.) различают:
1) Деформирующий артроз.
2) Кистовидную перестройку сочленяющихся костей.
3) Асептический остеонекроз.
В основе этих патологических процессов лежат не воспалительные дистрофические изменения хрящевой, костной ткани, капсулы сустава.
1. ДЕФОРМИРУЮЩИЙ ОСТЕОАРТРОЗ.
Дегенеративно-дистрофическое заболевание суставов с нарушением формы сочленяющихся костей, нарушением высоты и формы суставной щели. Поражаются преимущественно крупные суставы нижней конечности (тазобедренный, коленный, голеностопный) – 84,3%, реже – суставы верхней конечности (15,7.%).
Этиология и патогенез.
Выделяется три основных направления, с позиции которых рассматриваются причины развития дегенеративно-дистрофических заболеваний суставов:
-
концепция сосудистых нарушений,
-
механофункциональная концепция,
-
концепция обменных нарушений.
В последнее время предпочтение отдается мультифакторной теории развития заболеваний. По причинным факторам выделяют следующие виды деформирующего остеоартроза.:
-
инволютный,
-
диспластический,
-
последствия болезни Пертеса,
-
вторичный (на фоне асептического некроза головки бедра),
-
посттравматический,
-
постинфекционный,
-
метаболический интоксикационный.
Механизм развития.
Повреждающие факторы (травма, инфекция, и д.р.) вызывают нарушение трофических процессов в зоне сустава через регионарные нервно-сосудистые образования.
Параллельно нарушается трофическая функция нервно-сосудистого аппарата суставной капсулы и субхондральной кости. В суставном хряще активизируются протеолитичекие процессы, разрушаются хондроциты, лизосомы. Возникает деполимеризация протеинополисахаридных комплексов, что приводит к гибели хондроцитов сначала в поверхностных слоях и участках хряща, наиболее подверженных нагрузкам. В этих местах появляются трещины, изъязвления, поверхность становится шероховатой, тусклой, появляются краевые костно-хрящевые разрастания, очаги пролиферации хряща. В последнее время во взглядах на причину и развитие артрозов появились данные о генетической предрасположенности, обусловленной дефектом в синтезе полисахаридов и ферментов хряща.
Вторичные артрозы, бесспорно, возникают на фоне травмы, врожденной дисплазии, нарушения статики и т.п.
КОКСАРТРОЗ.
Стоит на 1 месте по частоте поражения среди других суставов.
Клиника и диагностика.
I ст. К ранним признакам относится ограничение ротационных движений в т/б суставе при отсутствии визуальных изменений (.Припухлость, атрофия).
Боль в тазобедренном суставе, возникающая из-за трения шероховатых суставных поверхностей, чаще всего носит «стартовый» характер, а так же усиливается к концу дня и после физической нагрузки (ходьба, бег, подъем по лестнице и т.п.). Часто первоначальная боль локализуется в коленном суставе. На Rg-грамме незначительное сужение высоты суставной щели и небольшие остеофиты по краям суставной впадины, определяется децентрация головки бедра, склероз субхондральной пластинки.
Во II ст. боли в суставе усиливаются, иррадиируют во всю н/конечность, формируется сгибательно-приводящая контрактура в тазобедренном суставе (объем пассивных и активных движений в суставе резко ограничены).
На Rg-граммах: отчетливое сужение суставной щели, краевые костно-хрящевые разрастания вертлужной впадины и головки бедра, нередко происходит дислокация головки, которая находится в состоянии подвывиха и грибовидно сплющивается.
В III ст., особенно при двухстороннем поражении, характерен симптом походки «связанных ног» вследствие выраженной сгибательно-приводящей контрактуры.
На Rg-граммах: суставная щель отсутствует, оголенные и склерозированные суставные поверхности разделены тонкой полоской. Суставная впадина и головка бедра теряют свою форму, деформируются. Строение губчатой кости неоднородно – гипертрабекулярные участки чередуются с участками кистозного просветления, склерозом. Общая масса костной ткани за счет разрастаний резко увеличена.
Коксартроз следует дифференцировать с протрузионным артрозо-артритом, асептическим некрозом головки бедра, кистовидной перестройкой головки бедра.
Лечение.
Консервативное – направлено на улучшение микроциркуляции сустава, стимуляцию обменных процессов и регенерацию суставного хряща. Из медикаментозных препаратов применяются артепарон, румалон, контрикал, нестероидные противовоспалительные средства - (индометацин, бруфен, реопирин, диклофенак).
С целью улучшения кровообращения в проксимальном отделе бедренной кости – внутривенные инфузии раствора нитроглицерина (Зубов А.А., 2000), возможно введение курантила , никотиновой кислоты.
При выраженном болевом синдроме показаны новокаиновые блокады (по Школьникову, подвздошно-поясничной мышцы), а так же разгрузка заинтересованного сустава (трость, костыли, вытяжение, иммобилизация). Физиолечение включает в себя фонофорез гирокортизона, электрофорез лития, сульфидные, радоновые ванны, грязевые, парафиновые аппликации. В последние годы с успехом применяется лечение низкоинтенсивным лазерным светом как накожно (по рефлексогенным зонам), так и инвазивно (внутривенно, внутрисуставно, внутрикостно).
Оперативное лечение:
-
«Подвешивание» сустава по Фоссу. Долотом сбивают малый вертел с прикрепляющейся к нему подвздошно-поясничной мышцей и производят миотомию приводящих мышц бедра. Цель операции — снятие избыточного давления на головку и вертлужную впадину в результате мышечной контрактуры.
-
Фенестрация сухожильно-фасциального комплекса в области большого вертела с целью декомпрессии сустава в фасциально-сухожильной части. В области б. вертела иссекается трапециевидный участок, чем и достигается ослабление давления на него и, следовательно, на головку бедра.
-
Межвертельная остеотомия. Цель – оптимизация соотношений головки бедра и вертлужной впадины, выведение измененной части суставного хряща из-под нагрузки, а так же сброс избыточного в/костного давления. Бывает варизирующая, вальгизирующая, флексионно-экстензионная, медиализирующая. Показана при I-II ст. коксартроза при удовлетворительном биомеханическом взаимоотношении в суставе. Создание многочисленных сосудистых коллатералей, уменьшение в/костного давления благоприятствует восстановлению трофики и уменьшению болей.
-
Артропластика показана в III ст. коксартроза при выраженной деформации суставных поверхностей. Моделируются суставные поверхности, удаляются костно-хрящевые разрастания, очаги некроза и кист, дефекты заполняются аутокостью или же пористыми керамическими имплантатами. Иногда производится криообработка жидким азотом суставных поверхностей.
-
Артродез – операция, направленная на замыкание суставных поверхностей. Противопоказана при двустороннем процессе. В настоящее время применяется редко.
-
Эндопротезирование.










 Диспластический
сустав
Диспластический
сустав