
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 2
- •Вопрос 3
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 8
- •Вопрос 9
- •Вопрос 10
- •Вопрос 10
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Травма груди Вопрос 1
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Заболевания диафрагмы Вопрос 1
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 1
- •Вопрос 2
- •Вопрос 3
- •Заболевания средостения Вопрос 1
- •Вопрос 2
- •Вопрос 3
- •Вопрос 5
- •Заб молочной Вопрос 1
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 8
- •Вопрос 9
- •Вопрос 10
- •Заб пищевода Вопрос 1
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 1
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Травма груди Вопрос 1
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 8
- •Вопрос 9
- •Вопрос 10
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 8
- •Вопрос 9
- •Вопрос 10
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 2
- •Вопрос 8
- •Вопрос 9
- •Вопрос 10
- •Вопрос 2
- •Вопрос 3
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 1
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 1
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •10 Тема
- •Вопрос 1
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 8
- •Вопрос 9
- •Вопрос 10
- •11 Тема Вопрос 1
- •Вопрос 2
- •Вопрос 3
- •Вопрос 5
- •12 Тема
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 8
- •Вопрос 9
- •Вопрос 10
- •13 Тема
- •Вопрос 1
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 2
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 8
- •Вопрос 9
- •Вопрос 10
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 1
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 1
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 8
- •Вопрос 9
- •Вопрос 10
- •Вопрос 1
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Тема 13 Заболевания пищевода /
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 8
- •Вопрос 9
- •Вопрос 10
- •Вопрос 1
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 8
- •Вопрос 9
- •Вопрос 10
- •Вопрос 1
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 1
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 6
- •Вопрос 7
- •Вопрос 8
- •Вопрос 9
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 8
- •Вопрос 9
- •Вопрос 10
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 1
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 1
- •Вопрос 2
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 8
- •Вопрос 9
- •Вопрос 10
- •Вопрос 7
- •Вопрос 8
- •Вопрос 9
- •Вопрос 10
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 1
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 8
- •Вопрос 9
- •Вопрос 10
- •Вопрос 1
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 1
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 8
- •Вопрос 9
- •Вопрос 10
- •Вопрос 1
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 8
- •Вопрос 9
- •Вопрос 10
- •Вопрос 1
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 8
- •Вопрос 9
- •Вопрос 10
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 8
- •Вопрос 9
- •Вопрос 10
- •Вопрос 1
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 10
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7 Текст вопроса
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7 Текст вопроса
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 8
- •Вопрос 9
- •Вопрос 10
- •Тест № 41
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 8
- •Вопрос 9
- •Вопрос 10
- •Вопрос 2
- •Текст вопроса
- •Вопрос 3
- •Текст вопроса
- •Вопрос 7
- •Вопрос 8
- •Вопрос 9
- •Вопрос 10
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 2
- •Текст вопроса
- •Вопрос 3
- •Текст вопроса
- •Вопрос 4
- •Текст вопроса
- •Вопрос 5
- •Текст вопроса
- •Вопрос 6
- •Текст вопроса
- •Вопрос 9
- •Текст вопроса
- •Вопрос 10
- •Текст вопроса
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 8
- •Вопрос 9
- •Вопрос 10
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 8
- •Вопрос 9
- •Вопрос 10
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 1
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Тема 9 травма груди
- •Вопрос 1
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Тема 10 Заболевания диафрагмы
- •Вопрос 1
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 8
- •Вопрос 9
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 8
- •Вопрос 9
- •Вопрос 10
- •Тема 12 Заболевания молочной железы
- •Вопрос 1
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 8
- •Вопрос 9
- •Вопрос 10
- •Тема 13 Заболевания пищевода
- •Вопрос 1
- •Вопрос 2
- •Вопрос 3
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 8
- •Вопрос 9
- •Вопрос 10
- •Вопрос 11
- •Вопрос 12
- •Вопрос 13
- •Вопрос 14
- •Вопрос 15
- •Вопрос 16
- •Вопрос 17
- •Вопрос 18
- •Вопрос 19
- •Вопрос 20
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 8
- •Вопрос 9
- •Вопрос 10
- •Вопрос 11
- •Вопрос 12
- •Вопрос 13
- •Вопрос 14
- •Вопрос 15
- •Вопрос 16
- •Вопрос 17
- •Вопрос 18
- •Вопрос 19
- •Вопрос 20
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 8
- •Вопрос 9
- •Вопрос 10
- •Вопрос 11
- •Вопрос 12
- •Вопрос 13
- •Вопрос 14
- •Вопрос 15
- •Вопрос 16
- •Вопрос 17
- •Вопрос 18
- •Вопрос 19
- •Вопрос 20
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 8
- •Вопрос 9
- •Вопрос 10
- •Вопрос 11
- •Вопрос 12
- •Вопрос 13
- •Вопрос 14
- •Вопрос 15
- •Вопрос 16
- •Вопрос 17
- •Вопрос 18
- •Вопрос 19
- •Вопрос 20
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 8
- •Вопрос 9
- •Вопрос 10
- •Вопрос 11
- •Вопрос 12
- •Вопрос 13
- •Вопрос 14
- •Вопрос 15
- •Вопрос 16
- •Вопрос 17
- •Вопрос 18
- •Вопрос 19
- •Вопрос 20
- •Вопрос 1
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 1
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 1
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 1
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 1
- •Вопрос 2
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 1
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Заболевания диафрагмы
- •Вопрос 1
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 1
- •Вопрос 2
- •Вопрос 3
- •Вопрос 21
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 1
- •Тест № 13
- •Тест № 18
- •Тест № 42
- •Тест № 43
- •Тест № 44
- •Тест № 46
- •Тест№ 52
- •Тест № 56
- •Тест № 61
- •Тест № 64
- •Тест № 76
- •Тест № 77
- •Тест № 79
- •Тест № 89
- •Тест № 107
- •Тест № 108
- •Тест № 109
- •Тест № 110
- •Тест № 111
- •Тест № 121
- •Тест № 126
- •Тест № 127
- •Тест 22
- •Тест 23
- •Тест 24
- •Тест 25
- •Тест №3
- •Тест № 4
- •Тест № 5
- •Тест № 6
- •Тест № 7
- •Тест № 10
- •Тест № 2
- •Тест №3
- •Тест № 4
- •Тест № 5
- •Тест № 6
- •Тест № 2
- •Тест № 3
- •Тест № 4
- •Тест № 5
- •Тест № 7
- •Тест № 9
- •Тест № 10
- •Тест № 10
- •Тест № 3
- •С. Срочная лапаротомия после предоперационной подготовки
- •Какой метод исследования наиболее информативен для уточнения диагноза?
- •Е. Лапароцентез
- •Поставьте предварительный диагноз?
- •О повреждение какого органа необходимо думать? а. Селезенка
- •Что надо срочно определить?
- •Е. Билирубин крови
- •О повреждение какого органа необходимо думать?
- •Тест № 8
- •Каким синдромом обусловлена тяжесть состояния больного?
- •Д. Респираторный
- •Какой метод исследования наиболее информативен?
- •Какое лечение необходимо выполнить пострадавшему? а. Торакотомия слева, пульмонэктомия
- •Тест № 20
- •Тест № 21
- •А. Некроз ущемленной петли
- •А. Наблюдение
- •Е. Воспаление грыжевого мешка
- •Е. Отсутствие пульсации сосудов, перистальтики
- •В. Разрыв ущемленного органа
- •Грыжа является?
- •В. Прямой паховой
- •Тест №3
- •Тест № 4
- •Тест № 5
- •Тест № 6
- •Тест № 7
- •Тест № 10
- •Тест № 2
- •Тест № 3
- •Тест № 4
- •Тест № 6
- •Тест № 7
- •Тест № 10
- •Тест № 12
- •Тест № 13
- •Тест № 14
- •Тест № 22
- •Тест № 23
- •Тест № 24
- •Тест № 25
- •Тест № 27
- •Тест № 28
- •Тест № 31
- •Тест № 33
- •Дз: Абсцесс верхней доли правого легкого.
- •Тест № 34
- •Тест № 35
- •Тест № 44
- •Тест № 45
- •Тест № 46
- •Тест № 48
- •Тест №49
- •Тест № 52
- •Тест № 54
- •Тест № 55
- •Тест № 56
- •Тест № 64
- •Тест № 65
- •Тест № 66
- •Тест № 67
- •Тест № 69
- •Тест № 70
- •Тест № 73
- •Тест № 75
- •Дз: Абсцесс верхней доли правого легкого.
- •Тест № 76
- •Тест № 77
- •Опухоли и кисты средостения.
- •Тест № 19
- •Тест № 20
- •Тест № 21
- •Тест № 22
- •Тест № 23
- •Тест № 13
- •Тест № 18
- •Тест № 42
- •Тест № 43
- •Тест № 44
- •Тест № 45
- •Тест № 46
- •Тест № 56
- •Тест № 61
- •Тест № 64
- •Тест № 75
- •Тест № 76
- •Тест № 77
- •Тест № 78
- •Тест № 79
- •Тест № 89
- •Тест № 94
- •Тест № 107
- •Тест № 108
- •Тест № 109
- •Тест № 110
- •Тест № 111
- •Тест № 121
- •Тест № 126
- •Тест № 127
- •Тест № 2
- •Тест № 3
- •Тест № 4
- •Тест № 6
- •Тест № 7
- •Тест № 10
- •Тест № 12
- •Тест № 13
- •Тест № 14
- •Тест № 22
- •Тест № 23
- •Тест № 24
- •Тест № 25
- •Тест № 27
- •Тест № 28
- •Тест № 31
- •Тест № 33
- •Дз: Абсцесс верхней доли правого легкого.
- •Тест № 34
- •Тест № 35
- •Тест № 44
- •Тест № 45
- •Тест № 46
- •Тест № 48
- •Тест №49
- •Тест № 52
- •Тест № 54
- •Тест № 55
- •Тест № 56
- •Тест № 64
- •Тест № 65
- •Тест № 66
- •Тест № 67
- •Тест № 69
- •Тест № 70
- •Тест № 73
- •Тест № 75
- •Дз: Абсцесс верхней доли правого легкого.
- •Тест № 76
- •Тест № 77
- •Тест № 3
- •Тест № 5
- •Тест № 8
- •Тест № 10
- •Тест № 2
- •Тест № 3
- •Тест № 4
- •Тест № 5
- •Тест № 6
- •Тест № 8
- •Тест № 33
- •Тест № 32
- •Тест № 31
- •Тест № 30
- •Тест № 29
- •Тест № 27
- •Тест № 2
- •Тест № 3
- •Тест № 4
- •Тест № 5
- •Тест № 6
- •Тест № 8
- •Тест № 2
- •Тест № 3
- •Тест № 4
- •Тест № 5
- •Тест № 6
- •Тест № 8
- •Тест № 33
- •Тест № 32
- •Тест № 31
- •Тест № 30
- •Тест № 29
- •Тест № 27
- •Пункционная биопсия.
- •Зав. Кафедрой фак. Хирургии
- •Зав. Кафедрой фак. Хирургии
- •Зав. Кафедрой фак. Хирургии
- •Зав. Кафедрой фак. Хирургии
- •Санитарная мастэктомия.
- •Гинекомастия.
- •Тест № 11
- •Рак Педжета.
- •Тест № 12
- •Рак Педжета.
- •Пункционная биопсия.
- •Зав. Кафедрой фак. Хирургии
- •Зав. Кафедрой фак. Хирургии
- •Зав. Кафедрой фак. Хирургии
- •Зав. Кафедрой фак. Хирургии
- •Санитарная мастэктомия.
- •Гинекомастия.
- •Тест № 23
- •Рак Педжета.
- •Тест № 24
- •Рак Педжета.
- •С. Срочная лапаротомия после предоперационной подготовки
- •Какой метод исследования наиболее информативен для уточнения диагноза?
- •Е. Лапароцентез
- •Поставьте предварительный диагноз?
- •О повреждение какого органа необходимо думать? а. Селезенка
- •Что надо срочно определить?
- •Е. Общий анализ мочи
- •О повреждение какого органа необходимо думать?
- •Тест № 16
- •Каким синдромом обусловлена тяжесть состояния больного?
- •Д. Респираторный
- •Какой метод исследования наиболее информативен?
- •Какое лечение необходимо выполнить пострадавшему? а. Торакотомия слева, пульмонэктомия
- •Тест № 6
- •Тест № 5
- •Тест № 25
- •Тест № 26
- •Тест № 27
- •Тест № 28
- •Тест № 29
- •Тест № 30
- •Тест № 31
- •Тест № 32
- •Тест № 33
- •Тест № 34
- •Тест № 35
- •Тест № 36
- •Тест № 37
- •Тест № 38
- •Тест № 39
- •Тест № 40
- •Тест № 41
- •Тест № 42
- •Тест № 43
- •Тест № 44
- •Тест № 45
- •Тест № 46
- •Тест № 47
- •Тест № 48
- •Ургентная операция
- •С. Срочная лапаротомия после предоперационной подготовки
- •Какой метод исследования наиболее информативен для уточнения диагноза?
- •Е. Лапароцентез
- •Поставьте предварительный диагноз?
- •О повреждение какого органа необходимо думать? а. Селезенка
- •Что надо срочно определить?
- •Е. Общий анализ мочи
- •О повреждение какого органа необходимо думать?
- •Тест № 16
- •Каким синдромом обусловлена тяжесть состояния больного?
- •Д. Респираторный
- •Какой метод исследования наиболее информативен?
- •Какое лечение необходимо выполнить пострадавшему? а. Торакотомия слева, пульмонэктомия
- •Тест № 6
- •Тест № 5
- •Ургентная операция
- •Ургентная операция
- •Тест № 3
- •Тест № 3
- •Тест № 4
- •Тест № 5
- •Тест № 6
- •Тест № 7
- •Тест № 10
- •Тесты по теме «рак легкого» тест 1
- •Тест 10
- •Тест 11
- •Тест 12
- •Тест 13
- •Тест 14
- •Тест 20
- •Тест 21
- •Тест 22
- •Тест 23
- •Тест 24
- •Тест № 5
- •Тест № 7
- •Тест № 9
- •Тест № 10
- •Тест № 11
- •Острый аппендицит
- •Острый холецистит
- •Острый панкреатит
- •Кишечная непроходимость
- •Прободная язва желудка и двенадцатиперстной кишки
- •Язвенная болезнь желудка и двенадцатиперстной кишки, осложненная кровотечением
- •12. Наложить жгут-закрутку при артериальном кровотечении из раны на внутренней поверхности нижней трети левого плеча.
- •45. Наложить окклюзионную повязку на проникающую рану грудной клетки справа.
- •58. Закрепить перевязочный материал в области волосистой части головы с помощью косынки
- •59. Наложить повязку «варежка» на кисть (возвращающуюся повязку)
- •6 0. Наложить шину Крамера при переломе костей предплечья
- •21. Определите совместимость по аво-системе.
- •С. Срочная лапаротомия после предоперационной подготовки
- •Какой метод исследования наиболее информативен для уточнения диагноза?
- •Е. Лапароцентез
- •Поставьте предварительный диагноз?
- •О повреждение какого органа необходимо думать? а. Селезенка
- •Что надо срочно определить?
- •Е. Общий анализ мочи
- •О повреждение какого органа необходимо думать?
- •Каким синдромом обусловлена тяжесть состояния больного?
- •Д. Респираторный
- •Какой метод исследования наиболее информативен?
- •Какое лечение необходимо выполнить пострадавшему? а. Торакотомия слева, пульмонэктомия
- •Какое неотложное лечебное мероприятие необходимо выполнить больному?
- •Какой метод обследования необходим для уточнения диагноза?
- •Е. Сонография органов грудной клетки
- •Какая причина припухлости левой половины грудной клетки?
- •Какова лечебная тактика?
- •Тест 10
- •Тест 11
- •Тест 12
- •Тест 13
- •Тест 14
- •Тест 15
- •Тест 16
- •Тест 17
- •Тест 18
- •Тест 19
- •Тест 20
- •Тест 21
- •Тест 22
- •Тест 23
- •Тест 24
- •Тест 25
- •Тест №3
- •Тест № 4
- •Тест № 5
- •Тест № 6
- •Тест № 7
- •Тест № 10
- •Тест № 2
- •Тест №3
- •Тест № 4
- •Тест № 5
- •Тест № 6
- •Тест № 2
- •Тест № 3
- •Тест № 4
- •Тест № 5
- •Тест № 7
- •Тест № 9
- •Тест № 10
- •Тест № 10
- •Тест № 3
- •С. Срочная лапаротомия после предоперационной подготовки
- •Какой метод исследования наиболее информативен для уточнения диагноза?
- •Е. Лапароцентез
- •Поставьте предварительный диагноз?
- •О повреждение какого органа необходимо думать? а. Селезенка
- •Что надо срочно определить?
- •Е. Билирубин крови
- •О повреждение какого органа необходимо думать?
- •Тест № 8
- •Каким синдромом обусловлена тяжесть состояния больного?
- •Д. Респираторный
- •Какой метод исследования наиболее информативен?
- •Какое лечение необходимо выполнить пострадавшему? а. Торакотомия слева, пульмонэктомия
- •Тест № 20
- •Тест № 21
- •А. Некроз ущемленной петли
- •А. Наблюдение
- •Е. Воспаление грыжевого мешка
- •Е. Отсутствие пульсации сосудов, перистальтики
- •В. Разрыв ущемленного органа
- •Грыжа является?
- •В. Прямой паховой
- •Тест №3
- •Тест № 4
- •Тест № 5
- •Тест № 6
- •Тест № 7
- •Тест № 10
- •Тест № 2
- •Тест № 3
- •Тест № 4
- •Тест № 6
- •Тест № 7
- •Тест № 10
- •Тест № 12
- •Тест № 13
- •Тест № 14
- •Тест № 22
- •Тест № 23
- •Тест № 24
- •Тест № 25
- •Тест № 27
- •Тест № 28
- •Тест № 31
- •Тест № 33
- •Дз: Абсцесс верхней доли правого легкого.
- •Тест № 34
- •Тест № 35
- •Тест № 44
- •Тест № 45
- •Тест № 46
- •Тест № 48
- •Тест №49
- •Тест № 52
- •Тест № 54
- •Тест № 55
- •Тест № 56
- •Тест № 64
- •Тест № 65
- •Тест № 66
- •Тест № 67
- •Тест № 69
- •Тест № 70
- •Тест № 73
- •Тест № 75
- •Дз: Абсцесс верхней доли правого легкого.
- •Тест № 76
- •Тест № 77
- •Опухоли и кисты средостения.
- •Тест № 19
- •Тест № 20
- •Тест № 21
- •Тест № 22
- •Тест № 23
- •Тест № 13
- •Тест № 18
- •Тест № 42
- •Тест № 43
- •Тест № 44
- •Тест № 45
- •Тест № 46
- •Тест № 56
- •Тест № 61
- •Тест № 64
- •Тест № 75
- •Тест № 76
- •Тест № 77
- •Тест № 78
- •Тест № 79
- •Тест № 89
- •Тест № 94
- •Тест № 107
- •Тест № 108
- •Тест № 109
- •Тест № 110
- •Тест № 111
- •Тест № 121
- •Тест № 126
- •Тест № 127
- •Тест № 2
- •Тест № 3
- •Тест № 4
- •Тест № 6
- •Тест № 7
- •Тест № 10
- •Тест № 12
- •Тест № 13
- •Тест № 14
- •Тест № 22
- •Тест № 23
- •Тест № 24
- •Тест № 25
- •Тест № 27
- •Тест № 28
- •Тест № 31
- •Тест № 33
- •Дз: Абсцесс верхней доли правого легкого.
- •Тест № 34
- •Тест № 35
- •Тест № 44
- •Тест № 45
- •Тест № 46
- •Тест № 48
- •Тест №49
- •Тест № 52
- •Тест № 54
- •Тест № 55
- •Тест № 56
- •Тест № 64
- •Тест № 65
- •Тест № 66
- •Тест № 67
- •Тест № 69
- •Тест № 70
- •Тест № 73
- •Тест № 75
- •Дз: Абсцесс верхней доли правого легкого.
- •Тест № 76
- •Тест № 77
- •Тест № 3
- •Тест № 5
- •Тест № 8
- •Тест № 10
- •Тест № 2
- •Тест № 3
- •Тест № 4
- •Тест № 5
- •Тест № 6
- •Тест № 8
- •Тест № 33
- •Тест № 32
- •Тест № 31
- •Тест № 30
- •Тест № 29
- •Тест № 27
- •Тест № 2
- •Тест № 3
- •Тест № 4
- •Тест № 5
- •Тест № 6
- •Тест № 8
- •Тест № 2
- •Тест № 3
- •Тест № 4
- •Тест № 5
- •Тест № 6
- •Тест № 8
- •Тест № 33
- •Тест № 32
- •Тест № 31
- •Тест № 30
- •Тест № 29
- •Тест № 27
- •Пункционная биопсия.
- •Зав. Кафедрой фак. Хирургии
- •Зав. Кафедрой фак. Хирургии
- •Зав. Кафедрой фак. Хирургии
- •Зав. Кафедрой фак. Хирургии
- •Санитарная мастэктомия.
- •Гинекомастия.
- •Тест № 11
- •Рак Педжета.
- •Тест № 12
- •Рак Педжета.
- •Пункционная биопсия.
- •Зав. Кафедрой фак. Хирургии
- •Зав. Кафедрой фак. Хирургии
- •Зав. Кафедрой фак. Хирургии
- •Зав. Кафедрой фак. Хирургии
- •Санитарная мастэктомия.
- •Гинекомастия.
- •Тест № 23
- •Рак Педжета.
- •Тест № 24
- •Рак Педжета.
- •С. Срочная лапаротомия после предоперационной подготовки
- •Какой метод исследования наиболее информативен для уточнения диагноза?
- •Е. Лапароцентез
- •Поставьте предварительный диагноз?
- •О повреждение какого органа необходимо думать? а. Селезенка
- •Что надо срочно определить?
- •Е. Общий анализ мочи
- •О повреждение какого органа необходимо думать?
- •Тест № 16
- •Каким синдромом обусловлена тяжесть состояния больного?
- •Д. Респираторный
- •Какой метод исследования наиболее информативен?
- •Какое лечение необходимо выполнить пострадавшему? а. Торакотомия слева, пульмонэктомия
- •Тест № 6
- •Тест № 5
- •Тест № 25
- •Тест № 26
- •Тест № 27
- •Тест № 28
- •Тест № 29
- •Тест № 30
- •Тест № 31
- •Тест № 32
- •Тест № 33
- •Тест № 34
- •Тест № 35
- •Тест № 36
- •Тест № 37
- •Тест № 38
- •Тест № 39
- •Тест № 40
- •Тест № 41
- •Тест № 42
- •Тест № 43
- •Тест № 44
- •Тест № 45
- •Тест № 46
- •Тест № 47
- •Тест № 48
- •Ургентная операция
- •С. Срочная лапаротомия после предоперационной подготовки
- •Какой метод исследования наиболее информативен для уточнения диагноза?
- •Е. Лапароцентез
- •Поставьте предварительный диагноз?
- •О повреждение какого органа необходимо думать? а. Селезенка
- •Что надо срочно определить?
- •Е. Общий анализ мочи
- •О повреждение какого органа необходимо думать?
- •Тест № 16
- •Каким синдромом обусловлена тяжесть состояния больного?
- •Д. Респираторный
- •Какой метод исследования наиболее информативен?
- •Какое лечение необходимо выполнить пострадавшему? а. Торакотомия слева, пульмонэктомия
- •Тест № 6
- •Тест № 5
- •Ургентная операция
- •Ургентная операция
- •Тест № 3
- •Тест № 3
- •Тест № 4
- •Тест № 5
- •Тест № 6
- •Тест № 7
- •Тест № 10
- •Тесты по теме «рак легкого» тест 1
- •Тест 10
- •Тест 11
- •Тест 12
- •Тест 13
- •Тест 14
- •Тест 20
- •Тест 21
- •Тест 22
- •Тест 23
- •Тест 24
- •Тест № 2
- •Тест № 3
- •Тест № 4
- •Тест № 5
- •Тест № 7
- •Тест № 9
- •Тест № 10
- •Тест № 11
- •Тест 10
- •Тест 11
- •Тест 12
- •Тест 13
- •Тест 14
- •Тест 15
- •Тест 16
- •Тест 17
- •Тест 18
- •Тест 19
- •Тест 20
- •Тест 21
- •Тест 22
- •Тест 23
- •Тест 24
- •Тест 25
- •Тест №3
- •Тест № 4
- •Тест № 5
- •Тест № 6
- •Тест № 7
- •Тест № 10
- •Ургентная операция
- •Тест № 2
- •Тест №3
- •Тест № 4
- •Тест № 5
- •Тест № 6
- •Тест № 2
- •Тест № 3
- •Тест № 4
- •Тест № 5
- •Тест № 7
- •Тест № 9
- •Тест № 10
- •Тест № 10
- •Тест № 3
- •С. Срочная лапаротомия после предоперационной подготовки
- •Какой метод исследования наиболее информативен для уточнения диагноза?
- •Е. Лапароцентез
- •Поставьте предварительный диагноз?
- •О повреждение какого органа необходимо думать? а. Селезенка
- •Что надо срочно определить?
- •Е. Билирубин крови
- •О повреждение какого органа необходимо думать?
- •Тест № 8
- •Каким синдромом обусловлена тяжесть состояния больного?
- •Д. Респираторный
- •Какой метод исследования наиболее информативен?
- •Какое лечение необходимо выполнить пострадавшему? а. Торакотомия слева, пульмонэктомия
- •Тест № 20
- •Тест № 21
- •А. Некроз ущемленной петли
- •А. Наблюдение
- •Е. Воспаление грыжевого мешка
- •Е. Отсутствие пульсации сосудов, перистальтики
- •В. Разрыв ущемленного органа
- •Грыжа является?
- •В. Прямой паховой
- •Тест № 7
- •Тест № 13
- •Тест № 2
- •Тест № 3
- •Тест № 4
- •Тест № 5
- •Тест № 6
- •Пункционная биопсия.
- •Зав. Кафедрой фак. Хирургии
- •Зав. Кафедрой фак. Хирургии
- •Зав. Кафедрой фак. Хирургии
- •Зав. Кафедрой фак. Хирургии
- •Санитарная мастэктомия.
- •Гинекомастия.
- •Тест № 11
- •Рак Педжета.
- •Тест № 12
- •Рак Педжета.
- •Тест № 31
- •Тест № 32
- •Тест № 33
- •Тест № 34
- •Тест № 35
- •Тест № 36
- •Тест 10
- •Тест 11
- •Тест 12
- •Тест 13
- •Тест 14
- •Тест 15
- •Тест 16
- •Тест 17
- •Тест 18
- •Тест 19
- •Тест 20
- •Тест 21
- •Тест 22
- •Тест 23
- •Тест 24
- •Тест 25
- •Тест №3
- •Тест № 4
- •Тест № 5
- •Тест № 6
- •Тест № 7
- •Тест № 10
- •Ургентная операция
- •Тест № 2
- •Тест №3
- •Тест № 4
- •Тест № 5
- •Тест № 6
- •Тест № 2
- •Тест № 3
- •Тест № 4
- •Тест № 5
- •Тест № 7
- •Тест № 9
- •Тест № 10
- •Тест № 10
- •Тест № 3
- •С. Срочная лапаротомия после предоперационной подготовки
- •Какой метод исследования наиболее информативен для уточнения диагноза?
- •Е. Лапароцентез
- •Поставьте предварительный диагноз?
- •О повреждение какого органа необходимо думать? а. Селезенка
- •Что надо срочно определить?
- •Е. Билирубин крови
- •О повреждение какого органа необходимо думать?
- •Тест № 8
- •Каким синдромом обусловлена тяжесть состояния больного?
- •Д. Респираторный
- •Какой метод исследования наиболее информативен?
- •Какое лечение необходимо выполнить пострадавшему? а. Торакотомия слева, пульмонэктомия
- •Тест № 20
- •Тест № 21
- •А. Некроз ущемленной петли
- •А. Наблюдение
- •Е. Воспаление грыжевого мешка
- •Е. Отсутствие пульсации сосудов, перистальтики
- •В. Разрыв ущемленного органа
- •Грыжа является?
- •В. Прямой паховой
- •Тест № 13
- •Пункционная биопсия.
- •Санитарная мастэктомия.
- •Гинекомастия.
- •Рак Педжета.
- •Рак Педжета.
- •Заболевания средостения
- •Вопрос 1
- •Вопрос 2
- •Вопрос 3
- •Вопрос 5
- •Заболевания молочной железы
- •Вопрос 1
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 6
- •Вопрос 7
- •Вопрос 8
- •Вопрос 9
- •Вопрос 10
- •Заболевания пищевода
- •Вопрос 1
- •Вопрос 2
- •Вопрос 3
- •Вопрос 4
- •Вопрос 5
- •Вопрос 1 Больная 53 лет повышенного питания жалуется на сильные изжоги и боли за грудиной, усиливающиеся при наклоне вперед. Какой предварительный диагноз можно поставить?
- •Вопрос 2
- •Вопрос 21
- •Вопрос 22
- •Вопрос 23
- •Вопрос 24
- •Вопрос 25
- •Вопрос 26
- •Вопрос 27
45. Наложить окклюзионную повязку на проникающую рану грудной клетки справа.
1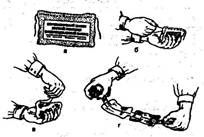 .
Усаживаем больного с травмой грудной
клетки.
.
Усаживаем больного с травмой грудной
клетки.
2. Проводим туалет раны. На кожу по периметру раны наносим слой мази.
3. Вскрываем индивидуальный перевязочный пакет:
А) пакет берем в левую руку так, чтобы склейка свободного края находилась сверху, правой рукой захватывают надрезанный край склейки и отрываем его, извлекая содержимое в бумаге
б) достаем из складки бумажного пакета булавку, бумажную оболочку развертываем и достаем содержимое
в) в левую руку берем конец бинта, в правую головку бинта, разводим руки в стороны (на отрезке бинта находят две подушечки, свернутые пополам и имеющие одну сторону, прошитую цветной ниткой: первая подушечка неподвижна, вторая передвигается по бинту)
4. Закрываем рану первой подушечкой, стороною, не прошитой цветной ниткой.
5. Закрываем рану внутренней стороной оболочки индивидуального перевязочного пакета, чтобы края оболочки герметично пристали к коже.
6. Закрываем рану второй подушечкой, стороной, не прошитой цветной ниткой.
7. Фиксируем окклюзионную повязку циркулярными турами бинта индивидуального перевязочного пакета.
8. Конец бинта закрепляют булавкой.
Примечание: 1) вместо ИПП можно использовать кусок стерильного целлофана, клеенки или черепицеобразно накладываемый лейкопластырь, стерильные салфетки, бинт.
2) если имеется две раны, то первая подушечка с оболочкой ИПП закрывает одну рану, вторая с бумажной оболочкой –другую.
Наложить пращевидную повязку на подбородок.
1 .
Пращевидную повязку делают из длинной
полоски марли или бинта, оба конца
которого надрезают в продольном
направлении на равном расстоянии от
краев, несколько не доходя до середины
бинта.
.
Пращевидную повязку делают из длинной
полоски марли или бинта, оба конца
которого надрезают в продольном
направлении на равном расстоянии от
краев, несколько не доходя до середины
бинта.
2. Закрывают подбородок не надрезанной частью бинта и после перекрещивания завязывают нижние концы на темени, а верхние – на затылке.
58. Закрепить перевязочный материал в области волосистой части головы с помощью косынки
1![]() .
Основание косынки направлено к затылку,
верхушку опускают на лоб и лицо.
.
Основание косынки направлено к затылку,
верхушку опускают на лоб и лицо.
2. Все три конца связывают на лбу.
3. Верхушку загибают под связанные концы и закрепляют.
59. Наложить повязку «варежка» на кисть (возвращающуюся повязку)
1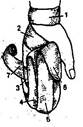 .
Первый круговой закрепляющий тур на
запястье.
.
Первый круговой закрепляющий тур на
запястье.
2. Бинт ведут по тыльной стороне кисти на пальцы и возвращающимися ходами прикрывают четыре пальца кисти с тыла и ладони.
3. Горизонтальными ходами увивают пальцы, начиная с концов.
4. Закрепляют повязку у запястья.
5. При наложении повязки необходимы ватно-марлевые прослойки между пальцами во избежание мацерации.
6 0. Наложить шину Крамера при переломе костей предплечья
1. Согнуть шину (длиной 80 см) на уровне локтевого сустава под углом 900.
2. Обернуть шину ватой и бинтом.
3. Кисть пострадавшего повернуть ладонью к туловищу и фиксировать в положении тыльного сгибания в лучезапястном суставе.
4. Со стороны ладони вложить ватно-марлевый валик для удержания пальцев в полусогнутом состоянии.
5. На всем протяжении шину прибинтовать к конечности.
6. Конечность подвесить на косынке.
Наложить пращевидную повязку на затылочную область
1 .
Для удержания материала на затылочной
области пращевидную повязку делают из
широкой полоски марли или материи.
.
Для удержания материала на затылочной
области пращевидную повязку делают из
широкой полоски марли или материи.
2. Концы такой повязки, покрывающей затылок, перекрещивают в височных областях и завязывают в области лба и под подбородком.
. Наложить шину Крамера при переломе верхней трети плеча
1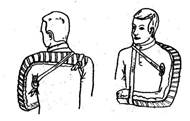 .
Обернуть шину (длиной 120 см) ватой, укрепив
последнюю бинтом.
.
Обернуть шину (длиной 120 см) ватой, укрепив
последнюю бинтом.
2. К концу шины (по углам) привязать две марлевые тесемки длинной по 75 см.
3. На расстоянии, равном длине предплечья (40-45 см), согнуть шину под прямым углом.
4. Поставить свой локоть в образованный угол шины (правой или левой руки, в зависимости от того, с какой стороны у пострадавшего имеется повреждение).
5. Захватить второй рукой конец шины и пригнуть его к надплечьям.
6. Облокотившись рукой о стол, проделать туловищем несколько движений в стороны - получается изгиб шины, соответствующий по конфигурации изгибам плеча и надплечий.
7. Отмоделированную шину наложить на поврежденное плечо пострадавшего.
8. Вывести поврежденное плечо вперед на 300.
9. В подмышечную впадину со стороны перелома вложить валик из ваты.
10. Концы марлевых тесемок, идущих от свободного конца шины и огибающих спереди и сзади здоровое плечо, привязать ко второму концу шины (на предплечье).
11. В кисть между I и II пальцами вложить ватно-марлевый валик.
12. Фиксировать шину к конечности и туловищу бинтовой повязкой.
Наложить колосовидную восходящую повязку для закрепления перевязочного материала в области правого плечевого сустава и верхней трети плеча
1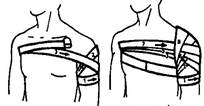 .
Первый фиксирующий тур от здоровой
подмышки по передней стороне груди,
переходя на больное плечо.
.
Первый фиксирующий тур от здоровой
подмышки по передней стороне груди,
переходя на больное плечо.
2. Обходим больное плечо по передней, наружной и задней поверхностям
3. Бинт идет по срединной поверхности больного плеча, из подмышечной области поднимается косо по плечу, перекрещивая предыдущий ход на боковой поверхности плеча
3. Бинт переходит на спину и идет по спине в здоровую подмышечную впадину.
4. Затем ходы повторяют, последующие ходы идут выше предыдущих до полного закрытия области плечевого сустава.
Наложить нисходящую колосовидную повязку для закрепления перевязочного материала в области левого плечевого сустава
1.
Начинается с первого фиксирующего тура
вокруг грудной клетки на уровне П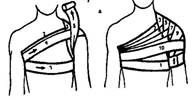 одмышек.
одмышек.
2. Бинт из подмышечной впадины здорового плеча идет наискось по передней поверхности грудной клетки на здоровое надплечье, опускается в подмышечную впадину больного плеча, проходит под мышкой вперед и вверх на спину и протягивается через подмышечную впадину здорового плеча.
3. Туры повторяют, идя вниз и несколько прикрывая предыдущие.
4. Фиксирующий тур на верхней трети плеча
Определить пульс на артериях нижней конечности
Бедренная артерия: на границе средней и внутренней третей паховой связки и ниже ее.
Подколенная артерия: голень согнута под углом 90-120°С, положение больного на животе, артерию прижимают к мыщелку бедра.
Артерия тыла стопы: на тыле стопы между I и II плюсневыми костями.
Задняя большеберцовая артерия: ниже и кзади от внутренней лодыжки.
Наложить повязку Дезо при переломе правой ключицы.
1 .
Встать лицом к пациенту
.
Встать лицом к пациенту
2. Осмотреть подмышечную впадину, припудрить тальком, вложить ватно-марлевые валики в подмышечную впадину и на область перелома ключицы, согнуть руку в локтевом суставе под углом 90°С
3. Сделать первый фиксирующий тур через грудную клетку с захватом больного плеча, повторив его дважды
4. Второй тур вести со спины из левой подмышечной впадины на правое надплечье.
5. Третий тур опустить с правого надплечья по задней поверхности плеча, охватить снизу предплечье правой руки и, направляясь через левую подмышку, вести по спине на правое надплечье.
6. Четвертый тур опустить вниз по передней поверхности плеча и, охватывая локоть правой руки, вести по спине, возвращаясь на переднюю поверхность груди из-под левой подмышки.
7. Все туры, начиная со второго, повторить 3 раза
8. Повязку закончить циркулярным туром вокруг грудной клетки и фиксировать булавкой. Излишки бинта срезать. 1 остановка кровотечения
Произвести временную остановку кровотечения при ранении в области локтевого сустава (можно применить один из способов)
1. Максимальное сгибание в суставе: в сгиб сустава вкладывается ватно-марлевый валик, конечность максимально сгибают и в таком положении фиксируют.
2. Пальцевое прижатие сосуда на протяжении: плечевой (четырьмя пальцами к плечевой кости в борозде между двуглавой и трехглавой мышцами на уровне средней трети плеча), подмышечной (кулаком в подмышечной области к головке плечевой кости) или подключичной (одним или четырьмя пальцами в надключичной ямке к 1-му ребру на границе между медиальной и средней третью ключицы кнаружи от места прикрепления m. sternocleidomastoideus).
3. Максимальное поднятие конечности вверх (малоэффективный способ) 4. Наложение жгута (чаще широкого ленточного, иногда можно матерчатого с закруткой) выше места повреждения:
а )
накладывается жгут на одежду или ровную
прокладку
)
накладывается жгут на одежду или ровную
прокладку
б) накладывается на конечность выше раны (верхняя треть плеча, т. к. в средней – нервно-сосудистый пучок)
в) жгут растягивается и обводится вокруг конечности. Жгут накладывают по типу спиральной повязки от периферии к центру, прикрывая каждым последующим туром жгута предыдущий на 2/3. Первый тур накладывается с натяжением до пережатия артерии, т. е. до отсутствия пульса; последующие туры накладываются без натяжения.
г) под последний тур кладется записка с указанием даты, времени, ФИО лица, наложившего жгут. Не делать много перекрестов жгута (только в самом начале), не делать много лежащих туров (всего три-четыре тура).
д) закрепляется жгут крючком на цепочку или же одеванием прорезей жгута на шпенки. Если прорези не достают до шпенки, используют кусок бинта, стягивать конечность нельзя. Шпенки должны быть сбоку и не должны давить на грудь или живот.
е) в холодное время укутать руку толстым слоем ваты, одеялом.
ж) провести обязательно транспортную иммобилизацию косыночной или лестничной шиной.
з) жгут всегда должен быть виден, его ничто не должно закрывать
и) при комнатной температуре жгут можно держать на нижней конечности до 2 часов, на верхней - до 1,5 часов; при более низкой температуре время сокращается (зимой в два раза меньше, чем летом)
К) при необходимости транспортировки пострадавшего более чем 1,5-2 часа следует периодически на короткое время (10-15 мин) снимать жгут для восстановления коллатерального артериального кровотока.
Произвести пальцевое прижатие магистральных сосудов с целью временной остановки кровотечения.
1. Общая сонная артерия: первым пальцем или сведенным вместе 2-4 пальцами прижать к сонному бугорку поперечного отростка 6-ого шейного позвонка по переднему краю грудино-ключично-сосцевидной мышцы на уровне ее середины.
2. Нижнечелюстная артерия: первым пальцем прижать к горизонтальной ветви нижней челюсти на границе задней и средней третей у переднего края большой жевательной мышцы.
3. Поверхностная височная артерия: первым пальцем прижать к височной кости ниже раны на 1,5-2 см впереди ушной раковины.
4. Затылочная артерия: первым пальцем прижать к затылочной кости ниже раны на 1,5-2 см сзади ушной раковины.
5. Подключичная артерия: прижать первым пальцем к первому ребру в надключичной области, проникая под ключицу на границе между медиальной и средней ее третями.
6. Подмышечная артерия: кулаком прижать в подмышечной области к головке плечевой кости
7. Плечевая артерия: первым пальцем к плечевой кости в борозде между двуглавой и трехглавой мышцами плеча с внутренней стороны на уровне средней трети.
8. Локтевая артерия и лучевая артерия: прижать первым пальцем к соответствующим шиловидным отросткам или к самим костям на уровне нижней трети.
9. Пальцевая артерия: первым пальцем прижать выше раны к соответствующей фаланге.
10. Бедренная артерия: прижать двумя первыми пальцами или лучше кулаком, используя вторую руку и собственную массу тела, к лобковой кости на уровне средины паховой складки тотчас ниже ее.
11. Подколенная артерия: прижать первым пальцем в подколенной ямке на уровне ее середины к мыщелкам бедра при полусогнутом коленном суставе.
12. Средняя большеберцовая артерия: двумя пальцами к наружной лодыжке
13. Задняя большеберцовая артерия: двумя пальцами к внутренней лодыжке.
14. Артерия тыла стопы: двумя пальцами прижать на середине между лодыжками к костям предплюсны.
Произвести временную остановку артериального кровотечения из раны в подколенной области.
1. Максимальное сгибание в суставе: в сгиб сустава вкладывается ватно-марлевый валик, конечность максимально сгибают и в таком положении фиксируют.
2. Пальцевое прижатие сосуда на протяжении: бедренной артерии (прижать двумя первыми пальцами или лучше кулаком, используя вторую руку и собственную массу тела к лобковой кости на уровне средины паховой складки тотчас ниже ее или на границе внутренней и средней трети паховой складки)
3. Наложение резинового жгута на верхнюю треть бедра (можно с закреплением жгута на туловище)
Определить на индивидуальную резус – совместимость крови.
1-ый способ.
На чашку Петри наносят 2-3 капли сыворотки больного и в 10 раз меньший объем донорской крови. После перемешивания капли чашку помещают в водяную баню при температуре 46-480С на 10 мин. Если агглютинации нет, то кровь совместима и ее можно переливать.
2-ой способ.Проба, разработанная в Белорусском институте переливания крови. Она проводится в пробирке без подогрева в течение 5 мин в следующей последовательности:
А) внесите на дно пробирки пастеровой пипеткой 2 капли сыворотки реципиента, 1 каплю крови донора и 1 каплю 33% раствора полиглюкина;
Б) перемешайте полученную в пробирке смесь и, наклоняя пробирку до горизонтального положения, поворачивайте ее таким образом, чтобы содержимое растекалось по стенкам пробирки в нижней ее трети;
В) по истечении 5 мин долейте в пробирку 2-3 мл изотонического раствора хлорида натрия и перемешайте содержимое путем 2-3-кратного переворачивания пробирки (не взбалтывать!).
Наличие агглютинации эритроцитов на фоне просветленной или полностью обесцвеченной жидкости указывает на то, что кровь донора несовместима с кровью больного и не может быть ему перелита.
Равномерное окрашивание содержимого пробирки без признаков агглютинации эритроцитов свидетельствует о совместимости крови донора с кровью больного.
Определить группу крови и внести результат в историю болезни.
Определение группы крови по системе АВ0 (стандартная методика).
1. Исследование проводится при помощи двух серий стандартных гемагглютинирующих сывороток (I сыворотка – этикетка бесцветная, II – синяя, III – красная, IV – ярко-желтая) на подписанной (фамилия больного) фарфоровой пластинке или тарелке.
2. Соотношение объема исследованной крови и сыворотки должно быть 1:10.
3. Исследование можно производить при температуре воздуха от 15 до 250С.
4. Пластинку осторожно покачивают. По мере наступления агглютинации, но не ранее чем через 3 мин, в капли добавляют по одной капле изотонического раствора хлорида натрия. Результат читают через 5 мин:
1) I группа крови - агглютинации нет ни в одной капле;
2) II группа - стандартные сыворотки I и III групп агглютинируют эритроциты, а с сывороткой II группы агглютинация не наступает;
3) III группа - стандартные сыворотки I и II групп дают положительную реакцию, а сыворотка III группы - отрицательную;
4) IV группа - стандартные сыворотки всех трех групп вызывают агглютинацию. Однако для окончательного заключения необходимо провести контрольное исследование на специфичность реакции со стандартной гемагглютинирующей сывороткой IV группы.
Определение группы крови по системе АВО (экспресс-методика).
1. Исследование проводят двумя моноклональными сыворотками: анти-А (розового цвета) и анти-В (бирюзового цвета).
2. Реакция проводится на фарфоровой пластинке при обычном температурном режиме.
3. Наблюдают при покачивании в течение 3 мин.
Результат читается следующим образом:
1) с сывороткой анти-А агглютинации нет, а с анти-В есть - исследуемая кровь В (III);
2) в капле с сывороткой анти-А наступила агглютинация, с анти-В нет - исследуемая кровь А (II);
3) агглютинация наступила с обеими сыворотками - исследуемая кровь АВ (IV);
4) агглютинация не наступила в обеих каплях - кровь 0 (I);
Определение Rh-фактора крови.
Первый способ.
1. Для исследования используют специальные сыворотки, принадлежащие к той же группе крови по системе АВ0, что и у данного больного, и содержащие антирезусантитела.
2. В чашку Петри наносят по одной капле сыворотки антирезус в шесть точек (3 одной серии и 3 другой) и в одну точку - одну каплю стандартной сыворотки АВ (IV), не содержащую резус-антител (контроль на неспецифическую агглютинацию).
3. В первые капли каждой серии сыворотки добавляют одну каплю взвеси исследуемых эритроцитов, во вторые капли каждой серии - одну каплю контрольных резус-положительных, в третью - одну каплю контрольных резус-отрицательных эритроцитов.
4. В контрольную каплю с сывороткой АВ (IV) добавляют одну каплю исследуемых эритроцитов.
5. Капли перемешивают и чашку Петри помещают в водяную баню при температуре 46-480 С на 10 мин.
Результат читают после снятия чашки с водяной бани на белом фоне: образцы эритроцитов, давшие агглютинацию с сывороткой антирезус являются Rh-положительными, не давшие агглютинации - Rh-отрицательными. В контрольной капле с сывороткой АВ (IV) агглютинации быть не должно.
Второй способ (с использованием универсального реагента антирезус)
1. На дно пробирки помещают 1 каплю исследуемой крови и 1 каплю стандартного реагента и встряхивают.
2. Кладут пробирку на горизонтальную поверхность и «катают» ладонью не менее 3 мин, чтобы содержимое растекалось по стенкам
3. Добавляют 2-3 мл физраствора, закрывают пробирку пробкой и 2-3 раза спокойно переворачивают. Оценка результата: на фоне света, если видны крупные хлопья – произошла агглютинация (резус-положительная кровь), если в пробирке равномерная розовая жидкость без хлопьев – агглютинации нет (резус-отрицательная кровь)
Запись в историю болезни результата исследования: 1. Определение группы крови проводится двумя независимыми врачами (одно исследование – на отделении, второе – в кабинете трансфузионной терапии) 2. Если результат совпадает, он Вписывается в титульный лист истории болезни ОБЯЗАТЕЛЬНО ВСЕ СЛОВАМИ (пример: резус-положительная, НО НЕ Rh+), ставится Подпись врача и Дата исследования.
