
Возбудители бруцеллёза и туляремии
.docxВозбудитель бруцеллеза
Таксономия
СемействоBrucellaceae, родBrucella,виды B.melitensis,B.abortus,B.suis.
Морфологические и тинкториальные свойства
Грамотрицательные. Отличаются выраженным полиморфизмом: в одном препарате (особенно в молодых культурах) наблюдают кокки и удлинённые палочки. Клетки В. melitensis чаще представлены кокковидными формами,
В. abortus и В. suis — палочками с закруглёнными концами. Не имеют спор, неподвижны. Имеют капсулу. В мазках располагаются беспорядочно, нередко в виде скоплений. Легко окрашиваются анилиновыми красителями.
Культуральные свойства
Хемоорганотрофы. Строгие аэробы. Температурный оптимум 37ºС, рН 6,6-7,4. Они требовательны к питательным средам. Посевы обычно проводят на 5% КА (с кровью барана) или печёночный агарХаддльсона.
На твёрдых средах бруцеллы образуют мелкие выпуклые гладкие мутноватые, голубовато-серые с перламутровым оттенком S-колонии.
В процессе диссоциации они формируют шероховатые R-колонии.
В жидких средах дают равномерное помутнение с небольшим осадком, но без пленки на поверхности. Гемолиза не дают, пигмента не образуют. Растут медленно.
Биохимические свойства
Каталаза- и оксидазаположительны(кроме В. ovis и В. neotomae).
Ферментируют глюкозу и арабинозу с образованием кислоты. Восстанавливают нитраты; цитрат не утилизируют; индол не образуют; реакции с метиловым красным и Фогеса-Проскауэра отрицательные, образуют сероводород.
Антигенная структура
Определяют до 15 антигенных фракций; выделяют родовой Аг и видовые поверхностные М- (доминируют у В. melitensis), А- (преобладают у В. Abortus и В. suis)и R- (у шероховатых форм) Аг. Третий поверхностный Аг — термолабильный L-Aг, имеющий сходство с Vi-Аг сальмонелл.
Факторы патогенности
Капсула - защита от фагоцитоза.
Эндотоксин.
Фермент агрессии - гиалуронидаза - фермент инвазии,разрушает гиалуроновую кислоту, ↑ проницаемость слизистых оболочек.
Резистентность
Бруцеллы устойчивы во внешней среде. При 10-13 °С они сохраняются в воде и влажной почве до 5 мес, в молоке — до 9 мес, в сыре — до года. При 70°С они погибают в течение 10 мин, при кипячении— практически мгновенно. Бактерии чувствительны к дезинфектантам.
Эпидемиология
Бруцеллёз — зоонозная инфекция.
Резервуар и источник инфекции — домашние животные (овцы, козы, коровы, свиньи, реже собаки). Человек — вторичный хозяин; заболевания людей (исключая случаи лабораторного заражения) возникают на фоне эпизоотий.
Пути передачи - от животного к животным и человеку бактерии передаются через заражённые фекалии, мочу, молоко и мясо.
Как правило, каждый из патогенных для человека видов бруцелл избирательно инфицирует специфических животных:
В. abortus чаще вызывает бруцеллёз крупного рогатого скота (болезнь Банга),
В. melitensis — коз и овец (иногда кур),
В. suis — свиней.
В РФ заболеваемость людей бруцеллёзом носит профессиональный характер; основные возбудители — В. melitensis и В. abortus.
Патогенез
Возбудитель внедряется в организм человека через повреждённую кожу, слизистую оболочку дыхательных путей и ЖКТ, конъюнктиву. Контактный путь заражения более характерен для овечьего и свиного бруцеллёза.
Из первоначальных ворот бруцеллы распространяются по лимфотоку и депонируются в лимфатических узлах.
В первые 5-10 сут бактерии размножаются в макрофагах регионарных лимфатических узлов (миндалины, заглоточные, подчелюстные, язычные, шейные узлы, лимфоидная ткань подвздошно-слепокишечного отдела кишечника).
Бруцеллы способны переживать внутри фагоцитов, выделяя низкомолекулярные факторы, ингибирующие слияние фагосом с лизосомами. Внутри фагоцитов бруцеллы могут формировать в L-формы и длительно персистировать, что приводит к появлению гранулём. Обратный переход в исходные формы обусловливает рецидив болезни. Из разрушенных макрофагов бруцеллы попадают в кровоток и диссеминируют в печень, селезёнку, почки, костный мозг и эндокард.
В поражённых органах находят очаги некроза, окружённые инфильтратами. В дальнейшем бактерии могут попадать в молочные железы человека и появиться в грудном молоке.
Инфицирование плаценты и тканей плода животных приводит к абортам, однако при бруцеллёзе беременных женщин спонтанные аборты регистрируют не чаще, чем у здоровых. Такое различие обусловлено наличием в плаценте животных ускоряющего рост бруцеллэритритола.
Клиническая картина
Инкубационный период 1-6нед.
Клинические формы бруцеллёза: первично-латентная, остросептическая, первично-хроническая метастатическая, вторично-хроническая метастатическая и вторично-латентная. Болезнь начинается постепенно, иногда остро. Болезнь протекает с длительной лихорадкой, ознобом, потливостью, болями в суставах, мышцах. Среди поражений доминируют нарушения функций опорно-двигательного аппарата, нервной и половой систем. Наиболее характерны полиартриты, полиневриты, орхиты и эпидидимиты. При аэрогенном заражении часто развиваются вялотекущие пневмонии. Практически все формы сопровождаются генерализованнойлимфаденопатией, увеличением печени и селезёнки.
Иммунитет
При бруцеллезе формируется напряженный гуморальный и клеточный постинфекционный иммунитет. Первый проявляется в антителообразовании: в сыворотке крови накапливаются агглютинины (вначале IgM, затем IgG) и опсонизирующие антитела, обладающие протективными свойствами. Клеточный иммунитет проявляется в аллергии замедленного типа (ГЗТ), которая выявляется с помощью кожно-аллергической пробы с бруцеллином, а также в реакции бласттрансформации лимфоцитов и торможении миграции макрофагов. Повторные заболевания практически не встречаются.
Профилактика
Предупреждению бруцеллёза способствует элементарное соблюдение правил личной гигиены и режимаобработки сельскохозяйственной продукции.
В эндемичных очагах козье-овечьего бруцеллёза применяют живую вакцину из штамма В. abortus. Проводят однократную накожную иммунизацию. При отрицательной кожной пробе и отсутствии выработки АТ проводят ревакцинацию. Вакцина реактогенна.
Также предложена химическая вакцина из Аг клеточной стенки. Все доступные вакцины не обеспечивают 100% защитного эффекта. Способность взвеси убитых бруцелл (лечебная вакцина) или ХБВ стимулировать клеточные иммунные реакции используют при лечении хронических поражений.
Широко применяется специфическая иммунотерапия убитой лечебной бруцеллезной вакциной (5—7 внутривенных вливаний в нарастающих дозах 1—2 раза в неделю) или бруцеллина (внутримышечно 2 раза в неделю).
Лечение
Тетрациклины и аминогликозиды (стрептомицин); в тяжёлых и упорных случаях назначают рифампицин.
Антибиотики не действуют на бруцеллы, расположенные внутриклеточно, поэтому их можно назначать только при наличии бактериемии, а при хроническом бруцеллезе они неэффективны.
При острых и рецидивирующих формах назначают бруцеллезный иммуноглобулин.
Лабораторная диагностика
Наиболее распространённый метод –серологический.
Реакция Райта. Реакция становится положительной в начале второй недели. Ставится она так же, как и реакция Видаля, в тех же двукратно уменьшающихся разведениях сыворотки больных, к которым прибавляют бруцеллезный диагностикум, представляющий собой убитую формалином или фенолом и окрашенную генцианвиолетом или метилвиолетом взвесь бруцелл, содержащую в 1 мл 1 млрд микробных тел. Пробирки помещают в термостат на 18 - 20 ч, а затем оставляют на 2 ч при комнатной температуре. Реакция считается положительной при агглютинации диагностикума в титре 1:200. Поскольку сыворотка больных бруцеллезом содержит групповые антитела к возбудителю туляремии, то для уточнения диагноза ’’бруцеллез” реакцию рекомендуют ставить повторно и при этом учитывать нарастание титра антител.
При ориентировочной оценке наличия агглютининов против бруцелл в сыворотке, для ускорения их выявления или при массовом обследовании вместо реакции Райта, пользуясь микропипетками, ставят упрощенную РА Хаддльсона на стеклянной пластине. Капли сыворотки и антигена смешивают стеклянной палочкой и после легкого покачивания стекла приступают к учету реакции, которая появляется уже в первые минуты в виде мелкозернистого окрашенного агглютината. Наличие агглютинации в 0,08 мл сыворотки оценивается как сомнительная реакция, в0,04 мл - слабоположительная, в третьей или четвертой дозах (0,02 и 0,01 мл) - положительная. Реакция агглютинации, выраженная четырьмя плюсами во всех дозах, оценивается как резко положительная.
РИГА, РСК, РИФ при бруцеллезе становятся положительными в конце второй-третьей недели от начала заболевания. Среди этих и других серологических реакций наиболее простой и легко воспроизводимой является опсонофагоцитарная проба (ОФП) с использованием 4 миллиардной взвеси убитых бруцелл. Считают, что показатель ОФП в пределах 10-24 характеризует слабо положительную реакцию, 25 - 49 - ясно выраженную и 50 - 75 - резко положительную. У здоровых людей цифровой показатель этой реакции, как правило, равен 0 или 1, редко 3-5.
Внутрикожная аллергическая проба Бюрне. Ставят ее на 10 - 15 - 20-е сутки заболевания, вводя внутрикожно в область средней трети предплечья 0,1 мл бруцеллина. При положительном результате на месте введения аллергена через сутки появляются болезненность, краснота и отечность размером 1x1 - 6x6 см. Ввиду того что аллергизация организма сохраняется после перенесенного бруцеллеза в течение многих лет и длительное время бывает положительной у привитых лиц, морбидную реакцию Бюрне необходимо дифференцировать с анамнестическими и прививочными.
Бактериологический метод. Для выделения чистой культуры бруцелл исследуют кровь, пунктат костного мозга, мочу, молоко.
Для выделения гемокультуры бруцелл кровь высевают в первые дни лихорадочного состояния. При отрицательных результатах исследование повторяют, так как бактериемия может продолжаться в течение одного-двух лет. С этой целью из локтевой вены берут стерильно не менее 10 мл крови и засевают по 5 мл в два флакона со 100 мл печеночного или асцитического бульона (pH 7,1 - 7,2) или МПБ с добавлением 1 % глюкозы, 2 % раствора глицерина и антифаговой сыворотки. Для предупреждения свертывания крови к средам прибавляют 0,2 % натрия цитрата. Один флакон для выделения В. abortusпомещают в герметически закрывающийся сосуд с 10% оксидом углерода (IV), поступающим через газомер из баллона. Необходимую концентрацию углекислого газа можно получить, закрыв флакон с посевом горящей ватной пробкой, втолкнув ее в горлышко так глубоко, чтобы можно было закрыть его еще резиновой пробкой и затем залить парафином. Посевы помещают в термостат при 37 °С и, учитывая медленный рост бруцелл, выдерживают до 1 месяца. Через каждые 4-5 суток делают пересевы на печеночный скошенный агар и сухой питательный агар”D”, содержащий дрожжевой аутолизат. При получении мелких изолированных колоний на плотной среде выделяют чистую культуру и определяют вид бруцелл (см. ниже).
Миелокулътуру бруцелл получают путем засева пунктата костного мозга на те же среды. Процент ее высеваемости во много раз больший, чем гемокультуры.
Для выделения уринокультуры асептически полученную катетером мочу центрифугируют, и ее осадок засевают в чашки Петри с печеночным агаром, к которому для задержки роста банальной микрофлоры прибавляют генциан фиолетовый в разведении 1:200 000. Уринокультуры получают в 9 - 14 % случаев.
Аналогично выделяют и лактокулътуру бруцелл. Молоко животных (коз, овец, коров) центрифугируют, и 0,1 - 0,2 мл сливок засевают в чашки Петри с печеночным агаром, содержащим генциан фиолетовый.
Заражение куриных яиц. Наибольшей высеваемости бруцелл достигают при посевах исследуемого материала в желток свежего куриного яйца или в желточный мешок куриного эмбриона. Кровь разводят 1:3 цитратным бульоном и в количестве 0,1 - 0,2 мл вводят в несколько яиц. Зараженные яйца выдерживают в термостате в течение 5 суток при температуре 37 °С, затем 0,3 - 0,5 мл содержимого яиц переносят в плотные и жидкие питательные среды. Посевы исследуют каждые 2-3 суток.
При заражении яиц материалом, содержащим постороннюю микрофлору (испражнения, моча, мокрота, гной и др.), его предварительно центрифугируют. Полученный осадок разводят в 3 - 5 раз раствором генциана фиолетового (1:200 000) и вносят в 3 - 5 яиц по 0,2 мл с последующим пересевом через 5 суток на питательные среды.
Биологический метод. Наиболее восприимчвы к бруцеллам морские свинки и белые мыши. Кровь больных вводят животным внутрибрюшинно, осадок мочи, сливки - подкожно. Через 20 - 30 суток после заражения у свинки берут кровь и ставят реакцию агглютинации. В это же время животных убивают, вскрывают и кровь из сердца, взвеси внутренних органов и лимфатических узлов засевают на среды.
Дифференциация видов бруцелл.
При росте бруцелл в бульоне происходит его помутнение с последующим образованием слизистого осадка.
В чашках Петри с печеночным агаромбруцеллы образуют мелкие гладкие беловато-мутные колонии с перламутровым оттенком.
Они не ферментируют углеводы, не свертывают молоко и не разжижают желатин. Различные виды бруцелл содержат одинаковые антигены, поэтому идентифицировать их серологическими методами не удается. Бруцеллы дифференцируют по отношению их к углекислому газу, выделению сероводорода и чувствительности к бактериостатическому действию анилиновых красителей.

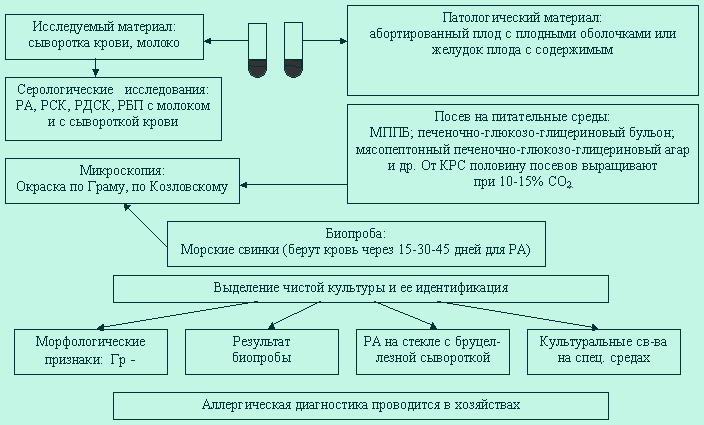
Схема микробиологического исследования при бруцеллезе
День исследования |
Метод |
|
Бактериологический |
|
кровь, грудное молоко, желчь, испражнения первые дни лихорадочного состояния. |
1 –ый
2 –ой
3 -ий |
Посев на печеночный бульон (кровь, молоко) или агар, или в желточный мешок куриного эмбриона. Инкубация в атмосфере с 10% углекислого газа СО2 для выделения (рост 1-4 недели). Изучение характера роста. Микроскопия колоний. Окраска по Граму. Постановка ориентировочной реакции агглютинации на стекле со специфической агглютинирующей сывороткой. Посев на пестрый ряд. Проведение дифференцировки видов бруцеллы по образованию сероводорода, чувствительности к основному фуксину, тионину и определение их потребности в углекислоте.
Учет ферментативных свойств. Ответ. |
|
Серологический. Сыворотка крови с 10-12-го дня. |
|
Учет реакции Райта. Ответ. |
|
Аллергический. Внутрикожная проба с аллергином (15-20-день болезни). Введение на ладонную поверхность предплечья 0,1 мл бруцеллина. Учет реакции через 6-8 часов. |
|
Опсонофагоцитарная проба кровь на 15-20 –й день. |
|
Биологический |
|
Заражение мышей или морских свинок в паховую область. Вскрытие через 20-30 дней, проведение бактериологического исследования. |
Классификация возбудителя:
Род: Brucella Виды: Br. melitensis (овец и коз) Br. abortus (крупного рогатого скота) Br. suis (свиней) Br. canis (инфекционного эпидидимита баранов)
Восприимчивы многие виды сельскохозяйственных и диких животных, включая человека.
Патогенез и факторы вирулентности:
возбудитель в организм проникает алиментарным и половыми путями;
бруцеллы вначале размножаются в ближайших лимфатических узлах, далее проникают во внутренние органы, инфекция принимает генерализованный характер. Наиболее благоприятную среду для размножения бруцеллы находят в беременной матке, что приводит к эндометриту, нарушению питания плода и аборту;
факторами вирулентности у бруцелл являются эндотоксины и ферменты патогенности – гиалуронидаза, каталаза, уреаза.
Методы диагностики:
материал для исследования: абортированный плод с оболочками, желудок, печень, почки плода, молоко и др.
Микроскопия:
методы окраски: по Граму, по Козловскому;
микрокартина: мелкие коккобактерии (0,3-0,6мкм ) или мелкие палочки (0,6-2,5 мкм),
 располагаются
одиночно, парами и небольшими группами);
располагаются
одиночно, парами и небольшими группами);грамотрицательные;
спор не образуют;
капсулу не образуют;
неподвижные.
Культивирование:
посев на питательные среды – мясо-пептонный печеночный бульон (МППБ), мясо-пептонный печеночно-глюкозо-глицериновый агар (МППГГА), печеночно-глюкозо-г
 лицериновый
бульон и агар (МГГБ и МГГА) с 10%-ной
глюкозой и 2-3% - ным глицерином.
лицериновый
бульон и агар (МГГБ и МГГА) с 10%-ной
глюкозой и 2-3% - ным глицерином.особенности выделения возбудителя:
микроаэрофилы;
выращивают в атмосфере 10-15% СО2 (Br.bovis, B
 r.ovis
в первой генерации);
r.ovis
в первой генерации);остальные виды бруцелл – аэробы;
оптимальная температура 37oС;
срок культивирования от 15 до 30 дн.
культуральные свойства:
На жидких средах – равномерное помутнение, пристеночное кольцо, незначительный осадок;
На плотных средах – мелкие, прозрачные с ровным краем колонии.
биохимические свойства:
сахаролитические свойства выражены слабо;
протеолитические свойства – молоко не свертывают, желатин не разжижают, сероводород образуют Br. suis в меньшей степени Br. abortus.
Биопроба: заражают подкожно морских свинок, белых мышей.
Схема лабораторной диагностики бруцеллеза
Возбудитель туляремии
Таксономия
СемействоFrancisellaceae, род Francisella, виды F.tularensis.
Морфологические и тинкториальные свойства
Грамотрицательные. Мелкие неподвижные капсулированные полиморфные палочки.В мазках из культур доминируют кокковидные формы, в мазках из органов — коккобактерии. Не образуют спор.
Культуральные свойства
Строгие аэробы.Оптимальная температура 36-37°С. Бактерии требовательны к составу питательных сред; культивируют на питательных средах, содержащих цистеин, яичный желток, либо на кровяном агаре с цистеином и глюкозой, хорошо культивируется в желточном мешке курмного эмбриона.
На твёрдых средах образуют очень мелкие колонии в виде капелек беловатого цвета с голубоватым оттенком. Колонии вирулентных штаммов по морфологии и биологическим свойствам соответствуют S-диссоциатам.
В жидких средах размножаются хуже и только у поверхности среды, что связано с аэрофильностью бактерий.
Биохимические свойства
Ферментируют углеводы с образованием кислоты (глюкозу, мальтозу и др.), регистрируемым снижением pH. Каталаза-положительны; индол не образуют, восстанавливают (обесцвечивают) красители — метиленовый синий, малахитовый зелёный и др. В соответствии с распространённостью и биохимическими особенностями выделяют следующие подвиды.
Подвид tularensis.Ферментирует глицерин, содержит цитруллинуреидазу. Тип распространён в Северной Америке; высокопатогенен для человека.
Подвид holarciica.Не ферментирует глицерин, не содержит цитруллинуреидазу. Возбудитель регистрируют в Европе и Азии. Умеренно патогенен для домашних кроликов и человека. Вариант japonica выделяют в Японии; бактерии ферментирует глицерин.
Подвид mediasiatica вызывает заболевания в Средней Азии в дельтах рек Или и Аму-Дарьи. Бактерии ферментируют глицерин. Содержат цитруллинуреидазу. Умеренно патогенны для домашних кроликов и человека.
Антигенная структура
Содержат Vi-антигены и О-антигены, связанные склеточной стенкой.
Факторы патогенности
Капсула и белки наружной мембраны клеточной стенки – факторы адгезии и инвазивности; защита от фагоцитоза.
Эндотоксин
Нейраминидаза -фермент инвазии, разрушает сиаловые рецепторы на поверхности клеток и способствует проникновению микробов по межклеточным пространствам.
Резистентность
В окружающей среде бактерии могут долго сохраняться при низкой температуре, особенно
в зерне и соломе. Они нестойки к высоким температурам и УФ-лучам. При 60 "С гибнут через 5—10 мин, а при кипячении — через 1—2 мин. При 0—4°С сохраняются в воде и фуражедо 6 мес. Чувствительны к большинству антибиотиков (стрептомицин, тетрациклин, левомицетин, эритромицин и др.)- Высокочувствительнык обычно применяемым антисептикам и дезинфектантам (лизол, хлораминубиваютчерез 3—5 мин).
Эпидемиология
Основные источники заражения человека —обыкновенные полёвки, домовые мыши, водяные крысы, ондатры, а также зайцы.
Переносчики инфекции — кровососущие членистоногие: иксодовые и гамазовые клещи, блохи, слепни (оленьи мухи), комары, москиты.
Человек заражается от больных животных, кровососущих членистоногих и объектов окружающей среды.
Пути заражения - контактный (через кожу и слизистую оболочку глаз), трансмиссивный (при укусе переносчика), алиментарный (через ЖКГ), аспирационный (через дыхательные пути).
Патогенез
После проникновения в организм возбудитель распространяется с током лимфы. Фагоциты активно поглощают F. tularensis, но не способны к их внутриклеточному уничтожению, что создаёт предпосылки для депонирования бактерий в лимфатических узлах. Часть возбудителей погибает, что сопровождается выделением эндотоксина, действующего на лимфатический узел и окружающие ткани. Таким образом, вслед за стадией лимфогенного заноса развивается стадия очаговых реакций и формируются туляремийные бубоны. Последние разделяют на первичные (возникают метастатическилимфогенно и связаны с местом входных ворот) и вторичные (связаны с вторичным заносом из первичного бубона), а также на бубоны первого порядка, второго и т.д., учитывая время их появления. Периодически из сформированных очагов возбудитель проникает в лимфо- и кровоток, что сопровождается выделением новых порций эндотоксина и сенсибилизацией организма. Прорывы бактерий в кровоток могут приводить к метастазированию в печень, селезёнку, лёгкие, костный мозг и другие органы, что обусловливает вторичные поражения (например, вторичную пневмонию, менингит и т.д.).
Клиническая картина
Инкубационный период длится от нескольких часов до 3 нед, в среднем 3—7 дней. Болезнь начинается остро, внезапно, без продрома, с повышения температуры тела до38—39 °С; появляются озноб, резкая головнаяболь, интоксикация. Клиническая картина обусловлена характером пораженныхорганов. Выделяют четыре основные клинические формы туляремии, обусловленные локализацией инфекционного очага: бубонную, лёгочную, генерализованную, желудочно-кишечную.Болезнь протекает длительно (около месяца). Летальность при заражении неарктическим подвидом около 6%, при заражении другими подвидами — 0,1% и ниже.
Иммунитет
После выздоровления развивается стойкий, пожизненный иммунитет.
Лабораторная диагностика
Аллергическая реакция. Аллергизация организма больного возникает спустя 5 дней от начала заболевания. Для ее выявления используют внутрикожную пробу с тулярином или в насечки кожи вводят туаллерген. Результаты аллергических реакций учитывают через 24 - 36 - 48 ч. Обычно на месте введения аллергенов развивается выраженная гиперемия и инфильтрат диаметром 5 мм. При этом нужно учитывать, что такая же положительная проба может возникать у реконвалесцентов и вакцинированных против туляремии лиц.
Развернутая реакция агглютинации. Высокий титр агглютининов в крови больных обнаруживается к концу второй недели заболевания. Для постановки развернутой РА у больного достаточно взять 2-3 мл крови. Полученную сыворотку последовательно разводят от 1:25 до 1:400. Затем в каждую пробирку добавляют 0,5 мл туляремийного диагностикума, в результате сыворотка разводится от 1:50 до 1:800. Контроль сыворотки и диагностикума ставят, как обычно.
