
Akusherstvo_2021_god
.pdf902 |
Chapter 25. Contracted pelvis |
а) простой плоский таз при 1-й степени сужения; б) плоскорахитический таз при 1-й степени сужения;
в) поперечносуженный таз при 1-й степени сужения; г) простой плоский таз при 2-й степени сужения.
6.Какой разновидности сужения могут соответствовать следующие размеры таза:
distantia spinarum — 26 см; distantia cristarum — 29 см; distantia trochanterica — 30 см; conjugata externa — 18 см; conjugata diagonalis — 10 см; conjugata vera — 8 см;
а) простой плоский таз при 1-й степени сужения; б) плоскорахитический таз при 1-й степени сужения;
в) поперечносуженный таз при 1-й степени сужения; г) простой плоский таз при 2-й степени сужения.
7.Какой разновидности сужения могут соответствовать следующие размеры таза:
distantia spinarum — 26 см; distantia cristarum — 26 см; distantia trochanterica — 31 см; conjugata externa — 18 см; conjugata diagonalis — 11 см; conjugata vera — 8 см;
а) простой плоский таз при 1-й степени сужения; б) плоскорахитический таз при 1-й степени сужения;
в) поперечносуженный таз при 1-й степени сужения; г) простой плоский таз при 2-й степени сужения.
8.Какое из утверждений неверно:
а) при длительно стоящей головке в одной плоскости таза (до 1 ч) следует тщательно оценить характер родовой деятельности и признаки клинически узкого таза; б) при длительно стоящей головке в одной плоскости таза при узком тазе
показано применение акушерских щипцов или вакуум-экстрактора; в) тактика ведения родов при узком тазе зависит от степени сужения,
формы таза, предполагаемой массы плода, сопутствующих акушерских и экстрагенитальных заболеваний;
г) в настоящее время из-за высокой травматичности вакуум-экстракцию
и акушерские щипцы при узком тазе не применяют.
9.Что не может быть причиной клинически узкого таза:
а) анатомическое сужение таза; б) токолитическая терапия;
в) большие размеры головки плода; г) разгибательные предлежания головки.
Глава 25. Узкий таз |
903 |
10. Что из перечисленного не является симптомом клинически узкого таза:
а) положительные признаки Вастена и Цангемейстера; б) высокое расположение контракционного кольца; в) отсутствие сократительной деятельности матки; г) симптом прижатия мочевого пузыря.
Уровень 2. Ситуационные задачи Level 2. Clinical situations
1. В родильный дом поступила беременная 25 лет. Беременность вторая, первая беременность закончилась рождением мертвого плода массой тела 3800 г с кровоизлиянием в мозг. Рост женщины — 160 см; наружные размеры таза — 26–28–30–17 см, индекс Соловьева — 1,6; размеры ромба Михаэлиса: вертикальный — 9 см, горизонтальный — 10 см; окружность живота — 110 см; высота стояния дна матки — 41 см. Диагноз? План ведения родов?
2. Первородящая 23 лет, поступила в родильный дом с регулярной родовой деятельностью, положение плода продольное, предлежание головное. Наружные размеры таза — 26–29–31–20; окружность живота — 96 см; высота дна матки — 38 см. При динамическом наблюдении через 10 ч от начала родовой деятельности проявились непроизвольные потуги. Роженица жалуется на постоянные резкие боли в области нижнего сегмента матки, самостоятельно не мочится, признак Вастена вровень. При влагалищном исследовании обнаружено: открытие зева 8 см, плодного пузыря нет, головка плода прижата ко входу в малый таз. Определяются глазницы плода, корень носа, лоб, угол большого родничка. Диагноз? Тактика ведения родов?
ЗАМЕТКИ NOTES
________________________________________________________________
________________________________________________________________
________________________________________________________________
________________________________________________________________
________________________________________________________________
________________________________________________________________
________________________________________________________________
________________________________________________________________
________________________________________________________________
________________________________________________________________
________________________________________________________________
________________________________________________________________
________________________________________________________________
________________________________________________________________
________________________________________________________________
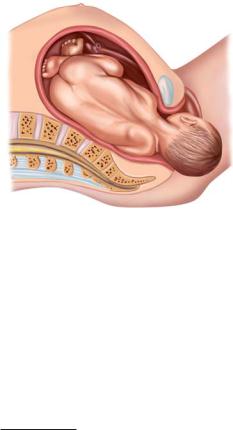
Глава 26 Chapter 26
ДИСТОЦИЯ ПЛЕЧИКОВ SHOULDERDYSTOCIA
Дистоция1 плечиков (ДП) — невозможность рождения плечевого пояса после рождения головки плода в течение 1 мин без применения специальных пособий (клиническое несоответствие плечевого пояса и таза матери) (рис. 26.1).
ДП выходит на первое место в качестве причины родового травматизма новорожденного из-за снижения частоты родов через естественные родовые пути при тазовом предлежании, почти полного отказа от применения полостных акушерских щипцов, увеличения числа крупных плодов (макросомии).
|
Эпидемиология. Частота ДП со- |
|
|
ставляет в среднем около 2% и |
|
|
имеет тенденцию к увеличению. |
|
|
Причина роста частоты ДП, воз- |
|
|
можно, кроется в лучшем антена- |
|
Рис. 26.1. Дистоция плечиков (переднее |
тальном уходе, увеличении средне- |
|
го возраста беременных, ожирении, |
||
плечико плода упирается в лонное соч- |
||
большей прибавке веса за беремен- |
||
ленение) |
||
|
ность и устранении факторов, веду- |
|
|
щих к преждевременным родам |
При ДП увеличивается материнский травматизм:
•разрывы влагалища — 20%;
•послеродовые кровотечения — 10%;
•разрывы промежности — 5%;
•разрывы шейки матки — 2%.
При ДП увеличивается и травматизм новорожденного:
•травма плечевого сплетения;
•паралич Дюшена–Эрба (СV–VI), паралич Клюмпке (СVII–Тh1);
1 Дистоция (dys — нарушение, расстройство; tokos — роды) — нарушение родовой деятельности. Например, существуют устоявшиеся термины: «дистоция родов» — общий термин, обозначающий, в большинстве случаев, слабость родовой деятельности;, «дистоция шейки матки» — нарушение родовой деятельности из-за ригидности шейки матки, по сути — слабость родовой деятельности. Частный случай дистоции — дистоция плечиков.
Глава 26. Дистоция плечиков |
905 |
•перелом плечевой кости;
•перелом ключицы;
•черепно-мозговая травма в 70% при задержке рождения плечиков более 7 мин.
Вцелом травматизм новорожденного наблюдают в 15–30% всех случаев ДП, причем в 70% это травма плечевого сплетения.
Классификация:
•высокая ДП — задержка рождения обоих плечиков (двусторонняя дистоция);
•низкая ДП — задержка рождения одного плечика (переднего). Существует также классификация, основанная на степени выраженно-
сти ДП (см. табл. 26.1).
Этиология. Все факторы риска ДП можно разделить на три группы.
Предгравидарные:
•вес матери при ее рождении более 4000 г;
•ДП в анамнезе;
•крупный плод в анамнезе;
•сахарный диабет;
•гестационный диабет в анамнезе;
•ожирение;
•низкий рост;
•высокий паритет;
•возраст матери;
•аномальная форма таза;
•анатомически суженный таз.
Антенатальные:
•чрезмерная прибавка веса (более 20 кг);
•крупный плод;
•гестационный сахарный диабет;
•перенашивание (более 42 нед).
Интранатальные:
•вторичная слабость родовой деятельности;
•слабость потуг;
•затяжной второй период родов;
•полостные акушерские щипцы;
•выраженное конфигурирование головки с образованием родовой опухоли;
•ятрогенный фактор (раннее «растуживание», пособие по Кристеллеру). Основным фактором риска считают крупный плод, особенно при уве-
личенном отношении «грудь/голова». Однако более половины случаев ДП происходит у матерей с нормальной емкостью и формой таза и некрупными размерами плода. При длительном втором периоде родов и крупном плоде частота ДП достигает 25%. Наложение щипцов является фактором риска по ДП, но, скорее всего, большинство щипцов бывают наложены при затяжном втором периоде родов, что само по себе является фактором риска.

906 |
Chapter 26. SHOULDERDYSTOCIA |
NB! Приблизительно в половине всех случаев ДП отсутствуют какие-либо известные факторы риска.
Патогенез. При неосложненном периоде изгнания синхронно с наружным поворотом головки плечевой пояс своим биакромиальным диаметром устанавливается в косом размере плоскости входа в малый таз. Это позволяет переднему плечику легко преодолеть препятствие со стороны лонного сочленения матери, или спонтанно во время схватки-потуги, или при дополнительной легкой тракции головки кзади. При ДП плечевой пояс устанавливается в прямом размере плоскости входа в малый таз, а переднее плечико задерживается над лонным сочленением.
Клиническая картина. ДП возникает после рождения головки:
•задержка рождения плечиков более 1 мин после рождения головки плода;
•головка плода родилась, но остается плотно охваченной вульвой;
•подбородок втягивается и опускает промежность («симптом черепахи»);
•потягивание за головку не сопровождается рождением плечика. Лечение. Действовать следует быстро, избегая трех вещей:
•не тянуть (не производить чрезмерных тракций за головку);
•не толкать (не стараться выдавить плод);
•не сгибать (не совершать чрезмерных латеральных сгибаний головки).
Ванглоязычном акушерстве имеется мнемоническая аббревиатура HELPERR:
H — help — позвать на помощь;
E — episiotomy — оценить возможность эпизиотомии;
L — legs — максимально согнуть ноги в тазобедренных суставах; P — pressure — давление над лобком (L+P — прием Мак-Робертса);
E — enter — ввести руку для внутреннего поворота плечевого пояса (приемы Вудса и Рубина);
R — remove — удалить, извлечь заднюю ручку;
R — roll — перекатиться «на все четыре» — на четвереньки (прием Гаскина).
Аббревиатура HELPERR позволяет довольно легко вспомнить в экстренной ситуации последовательность действий при ДП (табл. 26.1).
Таблица 26.1. Мероприятия по устранению дистоции плечиков в зависимости от ее выраженности
Степень дистоции |
Мероприятия |
Описание |
плечиков |
|
|
|
|
|
Легкая |
H — help — позвать на |
Отработанный сценарий действий |
|
помощь |
всех участников |
|
|
|
|
E — episiotomy — |
По усмотрению врача, ведущего |
|
оценить возможность |
роды |
|
эпизиотомии |
|
|
|
|
Глава 26. Дистоция плечиков |
907 |
|
|
|
Окончание табл. 26.1. |
|
|
|
Степень дистоции |
Мероприятия |
Описание |
плечиков |
|
|
|
|
|
Легкая |
L — legs — максимально |
Максимальное сгибание ног |
|
согнуть ноги в тазобе- |
роженицы в тазобедренных суста- |
|
дренных суставах; |
вах, при этом помощник рукой |
|
P — pressure — давле- |
давит над лобком дорсально или |
|
ние над лобком (прием |
косо дорсально |
|
Мак-Робертса) |
|
|
|
|
Умеренная |
E — enter — ввести |
Совокупность приемов, смысл |
|
руку для внутреннего |
которых заключается в перево- |
|
поворота плечевого |
де переднего (заднего) плечика в |
|
пояса (приемы Вудса и |
заднее (переднее) путем давления |
|
Рубинаn) |
на плечико и поворота плечево- |
|
|
го пояса по часовой стрелке или |
|
|
против. |
|
|
Ротация плечевого пояса способ- |
|
|
ствует его вхождению (ввинчива- |
|
|
нию) в полость малого таза |
|
|
|
|
R — remove — удалить, |
Умывательным движением в |
|
извлечь заднюю ручку |
направлении от спинки к груди |
|
|
задняя ручка плода извлекается |
|
|
из крестцовой впадины |
|
|
|
|
R — roll — перекатиться |
Роженицу поворачивают в колен- |
|
«на все четыре» — на |
но-локтевое положение |
|
четвереньки (поворот |
|
|
по Гаскин) |
|
|
|
|
Выраженная |
Перелом ключицы |
С помощью двух пальцев, введен- |
|
|
ных за головку плода, предпри- |
|
|
нять попытку перелома ключицы |
|
|
|
|
Гистеротомия |
Экстренно производят небольшие |
|
|
разрезы на передней брюшной |
|
|
стенке и на матке в области ниж- |
|
|
него сегмента. Хирург своей рукой |
|
|
непосредственно исправляет |
|
|
положение переднего плечика, |
|
|
направляя его в малый таз, после |
|
|
чего акушерка извлекает ребенка |
|
|
через естественные родовые пути |
|
|
|
|
Симфизиотомия |
Рассечение лонного сочленения |
|
|
скальпелем или специальной |
|
|
пилкой |
|
|
|
|
Метод Заванеллиn |
Вправление (сгибание) головки |
|
|
обратно в полость малого таза с |
|
|
последующим экстренным кеса- |
|
|
ревым сечением |
|
|
|
908 |
Chapter 26. SHOULDERDYSTOCIA |
NB! Одним из основных правил при оказании всех пособий является исключение потуг. Эффективным может оказаться любой из приемов, но ни один из них не является универсальным, помогающим во всех случаях.
|
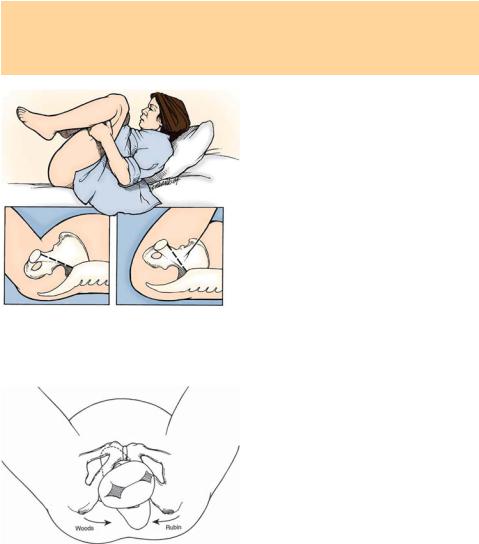
Первый и самый простой прием, |
|
|
применяемый при ДП, — прием |
|
|
Мак-Робертса: максимальное сги- |
|
|
бание ног в тазобедренных суста- |
|
|
вах в сочетании с давлением над |
|
|
лоном в дорсальном направлении |
|
|
(рис. 26.2). Можно также попы- |
|
|
таться поочередно давить вправо и |
|
|
влево, чтобы перевести биакроми- |
|
|
альный диаметр плечевого пояса |
|
|
в косой размер таза. Этот прием |
|
|
обычно помогает при легкой степе- |
|
|
ни ДП. Метод эффективен, легок, |
|
|
безопасен и быстр в исполнении. |
|
Рис. 26.2. Прием Мак–Робертса (макси- |
Бедра приводят в соприкоснове- |
|
ние с животом, добиваясь при этом |
||
мальное сгибание бедренных суставов с |
||
уменьшения лордоза и наклонения |
||
одновременным давлением на надлобко- |
||
вую область) |
таза. Этот прием, естественно, не |
|
|
уменьшает размеров малого таза, |
|
|
но при движении лонного сочле- |
|
|
нения краниально создаются усло- |
|
|
вия для высвобождения переднего |
|
|
плечика. Если нет немедленного |
|
|
эффекта, то следует перейти к сле- |
|
|
дующим приемам. |
|
|
Следующим этапом идут при- |
|
|
емы, смысл которых заключает- |
|
|
ся в переводе переднего (заднего) |
|
|
плечика в заднее (переднее) путем |
|
Рис. 26.3. Направления поворота плече- |
давления на плечико и поворота |
|
плечевого пояса по часовой стрел- |
||
вого пояса плода при приемах Вудса и |
||
ке или против. Ротация плечевого |
||
Рубина |
||
пояса способствует его вхождению |
||
|
(ввинчиванию) в полость малого таза. Эти методы производят полурукой, введенной во влагалище в область крестцовой впадины (к заднему плечику).
При приеме Вудса давление пальцами совершают на переднюю поверхность заднего плечика, добиваясь ротации плечевого пояса (к лону поворачивается спинка плода), при приеме Рубина — на заднюю поверхность (к лону поворачивается грудь плода) (рис. 26.3).
Глава 26. Дистоция плечиков |
909 |
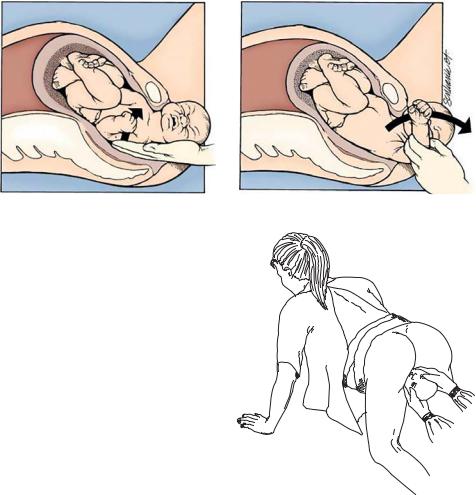
Рис. 26.4. Извлечение задней ручки
При неэффективности методов ротации плечевого пояса прибегают к попытке извлечения задней ручки плода. С этой целью полуруку вво-
дят за головку плода в область крестцовой впадины и умывательным движением от спинки к груди, подталкивая локтевой сустав, стараются аккуратно извлечь заднюю
ручку. Появившуюся из-под головки кисть руки захватывают свободной рукой и извлекают ручку (рис. 26.4).
Иногда рождению плечевого пояса способствует перевод роженицы в коленно-локтевое положение (прием Гаскин), при этом на 1–2 см увеличивается прямой размер выхода из малого таза (рис. 26.5).
При выраженной ДП прибегают к весьма травматичным методам: перелому ключицы (нередко перелом ключицы происходит самопроизвольно в процессе оказания пособий), экстренной гистеротомии, симфизиотомии, методу Заванелли.
При выполнении метода Заванелли необходимо:
•начать подготовку к кесареву сечению;
•начать интенсивный токолиз;
•при необходимости кардиомониторинг;
•быстро произвести заправление головки.
Головка легко вправляется в полость малого таза при постоянном и достаточно энергичном усилии, оказываемом ладонью. Головку сгибают

910 |
Chapter 26. SHOULDERDYSTOCIA |
и подталкивают вверх до точки «0» по Бишопу, что соответствует уровню «большой сегмент в полости малого таза». При необходимости ассистент удерживает головку на этом уровне стояния до абдоминального родоразрешения.
В акушерской практике существуют еще два метода для исправления ДП, не вошедших в приведенный выше алгоритм.
Posterior Axillary Sling Traction (PAST) — заднеподмышечная петлевая тракция. Петлю сложенного вдвое мягкого пластикового катетера проводят под подмышкой заднего плечика. Тракции за оба конца катетера способствуют изменению положения плечевого пояса плода и его рождению.
Экстренная гистеротомия — короткий разрез в нижнем маточном сегменте, в который врач вводит руку и непосредственно исправляет положение переднего плечика. Роды заканчиваются через естественные родовые пути.
Профилактика. Следует стремиться к антенатальному выявлению плодов с массой тела более 4500 г. Факторами риска являются: диабет, ожирение, перенашивание, макросомия или чрезмерная прибавка в весе за беременность.
Во втором периоде родов, если позволяет ситуация, следует максимально сдерживать роженицу в ее желании потужиться до момента прорезывания головки плода (не «растуживать» женщину без нужды!).
NB! Лучшее лечение ДП — это ее профилактика, но, несмотря на известные факторы риска, следует, к сожалению, признать, что надежной профилактики ДП не существует.
ВСПОМНИ!
REMEMBER!
ДП — невозможность рождения плечевого пояса после рождения головки плода в течение 1 мин без применения специальных пособий (клиническое несоответствие плечевого пояса и таза матери).
ДП увеличивает травматизм матери и новорожденного.
Существуют предгравидарные, антенатальные и интранатальные факторы риска развития ДП, приводящие к клиническому несоответствию плечевого пояса плода и таза матери. Основным фактором риска считают макросомию плода, вызванную сахарным диабетом матери.
При ДП плечевой пояс устанавливается в прямом размере плоскости входа в малый таз, а переднее плечико задерживается над лонным сочленением.
Лечение ДП заключается в комплексе пособий, обозначаемых аббревиатурой HELPERR.
Глава 26. Дистоция плечиков |
911 |
Контрольные вопросы Control questions
1.Что такое ДП?
2.Каковы последствия ДП?
3.Какие существуют этиологические факторы развития ДП в родах?
4.Каков механизм образования ДП?
5.Какова клиническая картина ДП?
6.Каков алгоритм действий при ДП?
7.Какие существуют пособия для исправления ДП?
8.Что лежит в основе профилактики ДП?
ПРОВЕРЬ СЕБЯ! CHECKYOURSELF!
Уровень 1. Тест Level 1. Test
Выберите один или несколько правильных ответов.
Select one or more correct answers.1. ДП — это осложнение:
а) беременности; б) первого периода родов;
в) второго периода родов; г) третьего периода родов; д) послеродового периода.
2.Предгравидарными факторами риска ДП являются:
а) сахарный диабет; б) ожирение;
в) прерывание беременности; г) анатомически узкий таз; д) ДП в анамнезе.
3.Антенатальными факторами риска ДП являются:
а) крупный плод; б) гестационный сахарный диабет;
в) перенашивание беременности; г) неправильное положение плода; д) прибавка веса более 20 кг.
4.Интранатальными факторами риска ДП являются:
а) вторичная слабость родовой деятельности (слабость потуг); б) дистресс плода; в) полостные акушерские щипцы;
г) раннее «растуживание»; д) «выдавливание» плода.
