
Воспалительные заболевание женских половых органов специфичекой и неспецифической этиологии
.pdf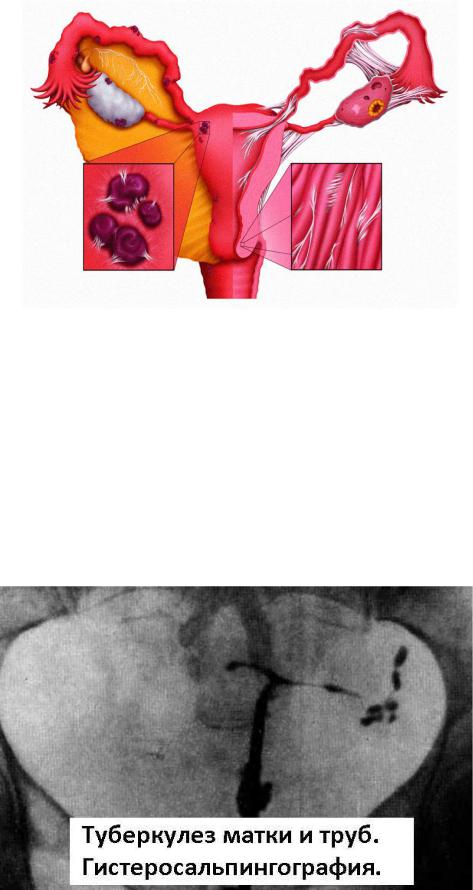
Рисунок №4. Матка и придатки при туберкулезе.
2) данных объективного исследования: физикальные и рентгенологические изменения в легких, лимфатическом аппарате, увеличение живота, пальпация плотных опухолевых конгломератов и др. При гинекологическом осмотре выясняют наличие характерных язв области наружных половых органов и шейки матки, увеличение матки, прощупывание опухолей в области придатков (нередко конгломераты) овальной формы, малоболезненных при пальпации, определение твердых узелков на брюшине (обсеменение в сводах) и др. Дифференцировать от рака яичников на основании характерных жалоб и анамнеза для туберкулезной инфекции, возраста больной (20-30 лет), отсутствия асцита, длительного течения заболевания и т.д.;
Рисунок №5. Гистеросальпингография.
3) дополнительных методов исследования: а) туберкулиновых проб Пирке и Коха,
б) цитологического исследования содержимого матки, полученного путем аспирации (обнаружение клеток туберкулезного бугорка - эпителиоидных, лимфоидных, гигантских клеток Лангханса), в) гистологического исследования язв и эндометрия, г) гистеросальпингографии, выявляющей характерные изменения труб - ригидность, расширения в виде луковицы на концах (кальцификация труб, яичников, лимфатических узлов, д) биологической диагностики на морских свинках (внутрибрюшные посевы из труб, аспирированного материала из матки с последующим исследованием экссудата на микобактерии туберкулеза через 6-8 недель), пункции конгломератов, ж) биконтрастной гинекографии.
Лечение. Лечение туберкулеза гениталий должно быть комплексным. Терапия подразделяется на консервативную и хирургическую. Консервативная включает щадящий режим, диетотерапию, химиотерапию, симптоматическое, санаторнокурортное лечение. Лечение проводится в специализированном стационаре. Антибактериальная терапия является ведущей в лечении. Начинают лечение с ПАСК, изониазида (тубазида), фтивазида, стрептомицина, являющихся лучшей комбинацией, в течение 3 месяцев. Затем, в течение 10 месяцев - ПАСК и один из препаратов II ряда: циклосерин, этионамид, дизокарбон. Одновременно необходимо проводить антиоксидантную терапию ( витамины В, С, Е), десенсибилизацию.
При сохранении патологического процесса, но исчезновении клинических проявлений, в течение 1-1,5 лет необходимо противорецидивное лечение. По выздоровлении пациентки необходимы сезонные (весна, осень) курсы профилактического лечения противотуберкулезными препаратами. Только при неэффективности консервативного лечения в течение 6-8 месяцев может быть предпринято хирургическое вмешательство. Радикальные операции у девочек не проводятся ввиду высокой частоты осложнений и послеоперационной летальности.
У больных генитальным туберкулезом редко наступает полное излечение; часто встречаются нарушения менструального цикла, дисфункция яичников, первичное бесплодие, внематочная беременность.
Профилактика. Широкая санитарно-просветительная работа среди населения по вопросам генитального туберкулеза; своевременное, длительное и упорное лечение больных с диспансерным наблюдением за ними в течение 3-5 лет; массовая вакцинация новорожденных вакциной БЦЖ; профилактические осмотры населения на туберкулез; улучшение материальных и жилищных условий.
4. ХЛАМИДИОЗ. Хламидийная инфекция – инфекция, передаваемая половым путём, возбудителем которой является Chlamydia trachomatis.
Этиология. Хламидии - грамотрицательные бактерии с уникальным циклом
развития в виде двух форм существования: элементарное тельце - инфекционная форма возбудителя, адаптированная к внеклеточному существованию; инициальное тельце - форма внутриклеточного существования паразита. Для человека патогенна С. trachomatis.
Классификация.
1.Хламидийные инфекции нижних отделов мочеполового тракта: Хламидийный:
-цервицит; -цистит; -уретрит; -вульвовагинит
2.Хламидийные инфекции органов малого таза и других мочеполовых органов.
3.Хламидийная инфекция аноректальной области
4.Хламидийный фарингит
5.Хламидийные инфекции, передаваемые половым путем, другой локализации
6.Хламидийный конъюнктивит
Воспалительные заболевания хламидийной этиологии у женщин представлены кольпитом, цервицитом, эрозиями, уретритом, сальпингитом, проктитом и др.; новорожденные заражаются при прохождении через инфицированные родовые пути (конъюнктивит, пневмония).
Велика заболеваемость хламидиозом: среди больных воспалительными заболеваниями половых органов он встречается до 50%, хламидии выделяются у 40% больных гонореей и трихомониазом. Хламидии часто отягощают течение воспалительных процессов другой этиологии.
Клиническая картина. Инкубационный период 20-30 дней. Заболевание характеризуется длительностью, скудной клиникой (схожей с симптомами других воспалительных заболеваний), склонностью к рецидивам. В острой стадии отмечаются серозно-гнойные выделения из цервикального канала, гиперемия наружного зева, отечность влагалищной части шейки матки. В хронической стадии наряду с выделениями часто на шейке матки имеется псевдоэрозия (хламидии поражают цилиндрический эпителий псевдоэрозий). Дизурические проявления редки. Уретрит, бартолинит, сальпингит не имеют специфических симптомов в клинике. Хламидийные сальпингоофориты склонны к длительному торпидному течению и являются причиной бесплодия, к последнему ведут и патологические процессы в области шейки матки.
Хламидийные инфекции нижних отделов мочеполового тракта. Более чем у 70% женщин отмечается субъективно асимптомное течение заболевания. При
наличии клинических проявлений могут быть:
Субъективные симптомы:
-слизисто-гнойные выделения из уретры и/или половых путей;
-межменструальные кровянистые выделения;
-болезненность во время половых контактов (диспареуния);
-зуд, жжение, болезненность при мочеиспускании (дизурия);
-дискомфорт или боль в нижней части живота.
Объективные симптомы:
-гиперемия и отечность слизистой оболочки наружного отверстия мочеиспускательного канала, инфильтрация стенок уретры, слизистогнойные или слизистые необильные выделения из уретры;
-отечность и гиперемия слизистой оболочки шейки матки, слизистогнойные выделения из цервикального канала, эрозии слизистой оболочки шейки матки.
Дигностика. Основанием для постановки диагноза служат: анамнез (урогенитальные заболевания полового партнера, беспорядочные половые связи), длительность течения заболевания (бели, зуд), перенесенные ранее заболевания мочеполового тракта (особенно гонорея), бесплодие. При микроскопии соскобов из цервикального канала, шейки и влагалища после окраски хламидии выявляются в 40% случаев. Современные методы: иммуноферментный (с использованием меченых моноклональных антител); иммунофлюоресцентный; метод изоляции возбудителя на культуре клеток, обработанных антиметаболитами, полимеразная цепная реакция.
При лапароскопии обнаружение лентовидных спаек в области печени и экссудат в малом тазу (синдром Фитца-Хью-Куртиса) говорит о возможной хламидийной инфекции у больной (этот синдром встречается при гонорейной этиологии).
Лечение. Основные принципы лечения: ранняя диагностика, своевременное начало лечения с одновременным обследованием и лечением полового партнера (мужа), прекращение половой жизни до полного излечения, запрет на это же время алкоголя, острой пищи, физических и эмоциональных перегрузок.
Показания к проведению лечения
Показанием к проведению лечения является идентификация C. trachomatis с помощью молекулярно-биологических методов или культурального метода у пациента либо у его полового партнера.
Цели лечения
-эрадикация C. trachomatis;
-клиническое выздоровление;
-предотвращение развития осложнений;
-предупреждение инфицирования других лиц.
Для лечения неосложненного урогенитального хламидиоза применяют I):
азитромицин в дозе 1 г внутрь однократно или доксициклин в дозе 100 мг внутрь 2 раза в сутки в течение 7 суток. Другие способы лечения: джозамицин в дозе 500—1000 мг внутрь 2 раза в сутки в течение 7 суток или курс другого макролида в соответствующей дозе. Следует отметить, что эта рекомендация относится только к моноинфекции C. trachomatis.
Лечение при беременности. Хламидийная инфекция может быть впервые возникнуть во время беременности. Хламидиоз у беременных может приводить к преждевременным родам, рождению недоношенных детей, конъюнктивиту новорожденных и пневмонии новорожденных. Препаратом выбора при беременности является азитромицин (1 г внутрь однократно). Допустимо также назначение амоксициллина в дозе 500 мг внутрь 4 раза в сутки в течение 7 суток. Эритромицин для лечения беременных не рекомендуется.
Лечение детей (с массой тела менее 45 кг:
- джозамицин 50 мг на кг массы тела в сутки, разделённые на 3 приема, перорально в течение 7 дней Лечение новорожденных, родившихся от матерей, больных хламидийной
инфекцией, проводится при участии неонатологов .
Лечение хламидийной инфекции у детей с массой тела более 45 кг проводится в соответствии со схемами назначения у взрослых с учетом противопоказаний. Обязателен прием гепатопротекторов (эссенциале, карсил), витаминотерапия. Местное лечение в подострой и хронической фазе: вагинальные свечи "Полижинакс", "КлионД", и др. Лечение псевдоэрозий при подтвержденном хламидиозе начинать с антибиотиков, затем применяют диатермокоагуляцию или криодеструкцию.
Требования к результатам лечения
-эрадикация C. trachomatis;
-клиническое выздоровление.
Установление излеченности хламидийной инфекции на основании методов амплификации РНК (NASBA) проводится через 14 дней после окончания лечения, на основании методов амплификации ДНК (ПЦР, ПЦР в реальном времени) - не ранее, чем через месяц после окончания лечения.
При отрицательных результатах обследования пациенты дальнейшему наблюдению не подлежат.
Тактика при отсутствии эффекта от лечения
–исключение реинфекции;
–назначение антибактериального препарата другой фармакологической группы.
5. МИКОПЛАЗМОЗ. Микоплазменная инфекция – это воспалительные
заболевания урогенитальной системы, возбудителями которых являются три представителя класса Mollicutes (микоплазм): Mycoplasma genitalium, Ureaplasma urealyticum, Mycoplasma hominis.
Mycoplasma genitalium - патогенный микроорганизм, способный вызывать уретрит у лиц обоего пола и цервицит, воспалительные заболевания органов малого таза и патологию беременности - у женщин.
Этиология. В настоящее время известно более 100 видов микоплазм. Человек является хозяином по крайней мере 14 видов микоплазм. Патогенными свойствами обладают следующие виды : Mycoplasma genitalium, M. Hominis, M. Pneumoniae, M. Fermentans, Ureaplasma ureaiticum. Они обнаруживаются у практически здоровых женщин. Патогенные свойства проявляются при снижении сопротивляемости организма к действию патогенных агентов в виде адгезии (способности прикрепляться к мембране клетки хозяина с образованием эндо- и экзотоксинов). В результате взаимодействия микоплазм и клеток возможно изменение антигенного состава взаимодействующих мембран и как следствие – индукция различных аутоиммунных реакций. Латентная инфекция может влиять на хромосомный аппарат клеток.
Классификация. Клинически урогенитальная инфекция, вызванная M. genitalium, подразделяется на:
-неосложнённую (уретрит у мужчин и уретрит и/или цервицит у женщин)
-осложнённую (развитие воспалительных заболеваний органов малого таза).
Классификация урогенитального микоплазмоза:
-свежий (острый, подострый, вялотекущий);
-хронический;
-носительство микоплазменной инфекции.
Клиническая картина. Клинические проявления микоплазмоза не имеют характерных признаков. Наиболее частыми жалобами пациенток являются легкий зуд и жжение в области половых органов, дизурические явления. Заболеваемость велика (до 40% женщин с воспалительными заболеваниями гениталий).
Диагностика. Основное место в диагностике микоплазмоза принадлежит лабораторным методам: культуральные методы, иммунологические методы выявления антигенов микоплазм и антител к ним в сыворотке крови, молекулярно-биологические методы (ПЦР).
Лечение. Лечение проводится антибиотиками следующих фармацевтических групп:
-тетрациклины ( доксициклин 100 мг 2 раза в сутки 10 дней)
-макролиды ( джозамицин 500 мг 3 раза в сутки 10 дней)
- фторхинолоны (офлоксацин 400 мг 2 раза в сутки 10 дней)
Учитывая частое сочетание микоплазмоза с инфекцией, вызванной бактероидами, анаэробами и грибами, в схемы антибактериалной терапии должны быть включены метронидазол и противогрибковые лекарственные средства (нистатин, флуконазол).
6. БАКТЕРИАЛЬНЫЙ ВАГИНОЗ (гарднереллез) – общий инфекционный невоспалительный синдром, связанный с дисбиозом влагалищного биотопа, характеризующийся чрезмерно высокой концентрацией облигатно- и факультативно-анаэробных условно-патогенных микроорганизмов и резким снижением или отсутствием Lactobacillus spp. в отделяемом влагалища.
БВ не относится к инфекциям, передаваемым половым путем, однако заболевание выявляют преимущественно у женщин, ведущих половую жизнь с частой сменой половых партнёров.
Эпидемиология. По данным мировой статистики, бактериальный вагиноз занимает одно из первых мест среди заболеваний влагалища. Частота его распространения в популяции колеблется от 12% до 80% и зависит от контингента обследованных женщин. Бактериальный вагиноз развивается преимущественно у женщин репродуктивного возраста: у 80-87% женщин c патологическими вагинальными выделениями; частота выявления заболевания у беременных достигает 37-40%. Заболевание не представляет непосредственной опасности для жизни женщины, однако является фактором риска развития осложнений беременности: самопроизвольных абортов, внутриамниотической инфекции, преждевременного излития околоплодных вод, преждевременных родов, рождения детей с низкой массой тела. У женщин с БВ могут развиваться эндометрит и сепсис после кесарева сечения. В настоящее время БВ рассматривается, как одна из причин развития
инфекционных осложнений после |
гинекологических |
операций и |
абортов, воспалительных заболеваний |
органов малого |
таза (ВЗОМТ), |
перитонита, абсцессов органов малого таза при введении внутриматочных контрацептивов. Длительное течение бактериального вагиноза является одним из факторов риска развития неоплазий шейки матки, а также повышенной восприимчивости к инфекциям, передаваемым половым путем, особенно к ВИЧ-инфекции и генитальному герпесу.
Бактериальный вагиноз можно рассматривать как синдром с полимикробной этиологией. Основная роль в возникновении этого заболевания отводится нарушениям микробиоценоза влагалища, которые возникают в ответ на воздействие различных неблагоприятных факторов: эндогенных и экзогенных. К эндогенным факторам риска развития БВ относятся гормональные изменения (возрастные – в пубертатном периоде и менопаузе; при патологии беременности; в послеродовом и послеабортном периодах), гипотрофия и атрофия слизистой оболочки влагалища, наличие кист и полипов стенок
влагалища, гименальной области, нарушения рецепторной функции вагинального эпителия, антагонизм между вагинальными микроорганизмами, снижение концентрации перекиси водорода в вагинальной среде за счёт
уменьшения |
концентрации |
лактобацилл и |
др. |
К экзогенным |
факторам риска развития |
БВ относятся инфицирование |
|
возбудителями ИППП и колонизация половых путей генитальными
микоплазмами, |
лекарственная терапия (антибактериальными, |
|
цитостатическими, |
|
|
глюкокортикостероидными, |
антимикотическими |
препаратами), |
лучевая терапия ; присутствие инородных тел во влагалище и матке; пороки развития половых органов или их деформации после родов и хирургических вмешательств; нарушение гигиены половых органов, в том числе, частое применение спринцеваний и вагинальных душей; использование спермицидов.
Клиническая картина.
Субъективные симптомы:
-гомогенные беловато-серые выделения из половых путей, часто с неприятным «рыбным» запахом, усиливающиеся после незащищенного полового акта, проведения гигиенических процедур с использованием мыла, после менструации;
-дискомфорт в области наружных половых органов;
-болезненность во время половых контактов (диспареуния);
-редко - зуд и/или жжение в области половых органов;
-редко - зуд, жжение, болезненность при мочеиспускании (дизурия).
Объективные симптомы:
- гомогенные беловато-серые вагинальные выделения густой консистенции, равномерно распределяющиеся по слизистой оболочке вульвы
ивлагалища.
У большинства больных симптомы воспалительной реакции со стороны половых органов отсутствуют.
Диагностика. Диагноз устанавливается на основании наличия не менее чем 3-
хиз 4-х критериев (критерии Amsel):
-гомогенные выделения из половых путей
-обнаружение в мазках, окрашенных по Грамму, «ключевых» клеток
-положительный аминотест (появление запаха тухлой рыбы после добавления к влагалищному отделяемому 10% раствора КОН)
-рН влагалищного содержимого более 4,5.
Лабораторные исследования:
1) Микроскопическое исследование вагинального отделяемого является
наиболее информативным, достоверным и доступным методом диагностики бактериального вагиноза.
Для диагностики БВ необходимо отмечать наличие/отсутствие следующих признаков:
–уменьшение количества или исчезновение лактобацилл – грамположительных палочек различной длины и толщины;
–увеличение количества смешанной микробной (не лактобациллярной) микрофлоры;
–наличие «ключевых» клеток - поверхностных клеток вагинального эпителия с адгезированными на них бактериями, за счет чего эпителиальная клетка имеет «зернистый» вид. Края «ключевых» клеток выглядят нечеткими или «пунктирными» вследствие адгезии мелких грамотрицательных или грамвариабельных палочек, кокков, коккобацилл и других бактерий;
–отсутствие местной лейкоцитарной реакции (у большинства пациенток количество полиморфноядерных лейкоцитов в вагинальном отделяемом на
превышает 10-15 клеток в поле зрения) .
Для оценки результатов исследования препаратов, полученных из отделяемого влагалища и окрашенных по Граму, R. Nugent предложил стандартную десятибалльную систему, которая основана на определении трех бактериальных морфотипов:
1)крупные грамположительные бактерии (лактобациллы),
2)небольшие грамотрицательные или грамвариабельные бактерии (G. vaginalis и анаэробные бактерии),
3)изогнутые грамотрицательные или грамвариабельные бактерии
(например, Mobiluncus).
Эта система позволяет определить изменения бактериальных морфотипов, проявляющихся в исчезновении нормальных лактобацилл и доминировании G. vaginalis и анаэробов, а также Mobiluncus. Состояние первого морфотипа оценивается в интервале от 0 до 4 баллов, второго – от 0 до 4, третьего – от 0 до 2, далее баллы суммируются. Если количество баллов в сумме по всем трем морфотипам варьирует в пределах от 7 до 10, по результату микроскопического исследования можно диагностировать наличие БВ.
2. Культуральное исследование. Рутинное культуральное исследование для верификации диагноза БВ не используется, однако может применяться для определения видового и количественного состава микробиоты влагалища, в том числе:
–выделения и идентификации G. vаginаlis;
–выделения и идентификации других факультативных и/или облигатных анаэробов;
–выделения и идентификации лактобацилл (при БВ наблюдается
отсутствие роста |
лактобацилл или резкое снижение |
их количества |
|
(<104 КОЕ/мл)); |
|
|
|
– |
выделения |
и идентификации M. hominis и |
Ureaplasma spp. |
3. Молекулярно-биологические методы исследования, направленные на обнаружение специфических фрагментов ДНК микроорганизмов, с использованием тест-систем, разрешенных к медицинскому применению в Российской Федерации, используются для выявления лактобацилл, A. vaginae, G. vaginalis, M. hominis и Ureaplasma spp. и других, в
том числе трудно культивируемых бактерий.
Лечение. Лечение БВ без клинических симптомов, но с результатом микроскопического исследования вагинального отделяемого, свидетельствующим о наличии выраженного вагинального дисбиоза, необходимо проводить перед введением внутриматочных средств; перед оперативными вмешательствами на органах малого таза, в том числе медицинскими абортами; беременным, имеющим в анамнезе преждевременные роды либо поздние выкидыши.
*Цели лечения
-клиническое выздоровление;
-нормализация лабораторных показателей;
-предотвращение развития осложнений, связанных с беременностью, патологией плода, послеродовым периодом, послеоперационном периодом и выполнением инвазивных гинекологических процедур.
Схемы лечения: клиндамицин, крем 2% 5,0 г интравагинально 1 раз в сутки 7 дней или метронидазол, гель 0,75 % 5,0 1 раз в сутки 7 дней или клиндамицин 300 мг 2 раза в сутки 7 дней или метронидазол 500 мг 2 раза в сутки 7 дней или метронидазол 2,0 г перорально однократно или тинидазол 2,0 г 1 раз в сутки per os 3 дня; св. Тержинан 1 свеча на ночь 6-12 дней или св. Клион Д 1 свеча на ночь 10 дней.
Лечение беременных: метронидазол 500 мг 2 раза в сутки 7 дней со II триместра или метронидазол 500 мг 3 раза в сутки 7 дней со II триместра или клиндамицин 300 мг 2 раза в сутки 7 дней.
Лекарственные средства, нормализующие микрофлору влагалища. Назначают после окончания курса антибактериальной терапии: бифидобактерии бифидум во влагалище 1 св на ночь, лактобактерии ацидофильные во влагалище 1 св на ночь 10 дней.
Эффективность лечения оценивают через 7-14 суток после окончания фармакотерапии. При отрицательных результатах обследования пациентки дальнейшему наблюдению не подлежат.
Профилактика. В период лечения и диспансерного наблюдения воздержаться от половых контактов или использовать барьерные методы контрацепции до установления излеченности.
Профилактика:
-соблюдение правил личной и половой гигиены;
-исключение случайных половых контактов и частой смены половых партнеров;
