
GLAVA_10_-_VERKhNYaYa_KONEChNOST
.pdf
Мышцы возвышения пятого пальца
В формировании возвышения V пальца принимают участие также четыре мышцы.
1.M. palmaris brevis – короткая ладонная мышца – расположена в проксимальном отделе возвышения V пальца; ее мышечные пучки расположены поперечно. Мышца начинается от медиального края ладонного апоневроза и вплетается в кожу кисти; при сокращении натягивает кожу ладони.
2.M. abductor digiti quinti – отводящая мышца V пальца – начинается от гороховидной косточки и прикрепляется к основанию первой фаланги V пальца; отводит V палец в сторону.
3.M. flexor digiti quinti brevis – короткий сгибатель V пальца – прилежит к предыдущей мышце с локтевой стороны.
Начинается от lig. carpi transversum и прикрепляется к основанию первой фаланги V пальца, которую и сгибает.
4.M. opponens digiti quinti – мышца, противопоставляющая V палец, – расположена под предыдущими двумя мышцами. Начинается от lig. carpi transversum и прикрепляется к медиальному краю пятой пястной кости. Мышца противопоставляет V палец большому.
Все четыре мышцы возвышения V пальца иннервируются за счет локтевого нерва. Срединные мышцы кисти
1.Mm. lumbricales – четыре червеобразных мышцы – лежат на ладонной стороне кисти в виде округлых мышечных тяжей. Мышцы начинаются от сухожилий глубокого сгибателя, направляются на тыльную поверхность пальцев и прикрепляются вместе с сухожилиями общего разгибателя в области тыла ногтевых фаланг. Мышцы сгибают основные фаланги четырех пальцев и разгибают средние и ногтевые.
2.Mm. interosseae volares – ладонные межкостные мышцы – залегают в числе 3 в межкостных промежутках II–V пальцев. При сокращении приводят пальцы к среднему пальцу и одновременно сгибают их первые фаланги. Иннервация за счет локтевого нерва.

Рис. 219. Vola manus.
1 – nn. digitales volares proprii et n. ulnaris; 2 – n. ulnaris et n. medianus; 3 – arcus volaris superficialis 4 – m. palmaris brevis; 5 – ramus profundus a. et n. ulnaris; 6 – os pisiforme;
7 – m. flexor digitorum sublimis; 8 – m. flexor carpi ulnaris; 9 – m. brachioradialis; 10 – a. radialis; 11 – n. medianus; 12 – m. flexor carpi radialis; 13 – ramus volaris superficialis a. radialis; 14 – nn. digitales volares communes n. mediani; 15 – m. abductor pollicis brevis; 16 – m. flexor pollicis brevis; 17 – tendo m. flexoris digitorum sublimis; 18 – a. digitales volaris communis; 19 – aa. et nn. digitales volares propriae.
3. Mm. interosseae dorsales – тыльные межкостные мышцы – в числе 4 занимают все четыре межкостных промежутка тыла кисти. Мышцы разводят пальцы и разгибают вторые и третьи фаланги. Иннервация также за счет локтевого нерва.
ТОПОГРАФИЯ СУХОЖИЛИЙ
Сухожилия сгибателей проникают на кисть под lig. carpi transversum в canalis carpalis (рис. 219). Здесь проходят сухожилия поверхностного и глубокого сгибателей пальцев, а также сухожилие длинного сгибателя большого пальца.
Рис. 220. Синовиальные влагалища сгибателей в нижней трети предплечья и кисти.
1 – внутренняя серозная (локтевая) сумка; 2 – срединный нерв; 3 – наружная серозная (лучевая) сумка.
На ладони сухожилия глубокого сгибателя покрыты сухожилиями поверхностного сгибателя. На уровне пястно-фаланговых суставов сухожилия II–IV пальцев вступают в соответствующие сухожильные влагалища, vaginae tendinum. Эти влагалища на уровне пястно-фаланговых суставов подкрепляются поперечно идущими влагалищными связками пальцев, ligamenta vaginalia digitorum.
Подразделение каждого сухожилия поверхностного сгибателя пальцев на свои две ножки осуществляется на уровне пястнофаланговых суставов. По этой причине при резаных ранах в области основных фаланг пальцев могут оказаться пересеченными сухожилия глубокого сгибателя при полной сохранности поверхностного, так как на этом уровне ножки поверхностного сгибателя постепенно расходятся и располагаются по бокам и даже несколько позади сухожилий глубокого сгибателя пальцев.
Через упомянутый canalis carpalis вместе с перечисленными сухожилиями мышц проходит также и п. medianus. Сам канал ограничен сзади запястными костями с их связочным аппаратом, а спереди – поперечной связкой запястья, lig. carpi transversum;

последняя начинается от ладьеобразной кости и прикрепляется к крючку головчатой кости, hamulus ossis hamati. Несколько выше, уже в пределах дистальной части предплечья, располагается ладонная связка запястья, lig. carpi volare. Она лежит проксимальнее lig. carpi transversum.
СУХОЖИЛЬНЫЕ ВЛАГАЛИЩА Сухожильные влагалища сгибателей пальцев, а также сухожильное влагалище
длинного сгибателя большого пальца представляют собой особые аппараты, способствующие мягкому скольжению сухожилий.
Сухожильные влагалища I и V пальцев длиннее остальных сухожильных влагалищ. Они проходят через canalis carpalis на дистальную часть предплечья с образованием в указанном канале и на предплечье общего синовиального озера. Сухожильные влагалища II–IV пальцев короче и заканчиваются уже на уровне пястно-фаланговых суставов (рис. 220). Это имеет весьма важное практическое значение в клинике. Благодаря более длинным сухожильным влагалищам I и V пальцев и слиянию их в области запястья и дистальной части предплечья воспаления сухожильных влагалищ (тендовагиниты) протекают значительно тяжелее и осложняются глубокими флегмонами кисти и предплечья. Тендовагиниты II–IV пальцев ограничены воспалительными процессами соответственно отдельным указанным пальцам.
Таким образом, при тендовагинитах I и V пальцев в процесс вовлекается вся рука, при тендовагинитах II–IV пальцев – отдельные пальцы.
Каждое сухожильное влагалище представлено двумя оболочками, переходящими одна в другую в виде муфты. Между этими оболочками заключено небольшое количество синовиальной жидкости. При этом внутренняя оболочка срастается с сухожилием и все движения совершает вместе с ним.
Рис. 221. Ладонная поверхность кисти.
1 – аа. digitales volares communes; 2 – m. palmaris brevis; 3 – hypothenar; 4 – ramus
cutaneus palmaris n. ulnaris; 5 – ramus palmaris n. mediani; 6 – thenar; 7 – aponeurosis palmaris; 8 – nn. digitales volares propriae n. medianus; 9 – aa. digitales volares propriae.
Внутренняя оболочка, прирастающая к сухожилию, называется epitenon, наружная оболочка – peritenon. Место перехода внутренней оболочки в наружную получило название mesotenon, или брыжейки сухожилия. Последняя оболочка бывает выражена различно. При наличии длинной брыжейки (mesotenon) сухожилия допускают значительные смещения в стороны. При короткой mesotenon сухожилия менее подвижны.
Образующаяся щелевидная полость между peritenon и mesotenon выстлана синовиальной оболочкой, продуцирующей синовиальную жидкость (synovia), которая способствует эластичному скольжению сухожилий.
ТОПОГРАФИЯ ЛАДОННОЙ ПОВЕРХНОСТИ КИСТИ Слои ладонной поверхности следующие:
1.Derma – кожа – плотна и тесно связана с расположенным под нею ладонным апоневрозом. Благодаря такому интимному срастанию отсепаровать кожу от апоневроза довольно трудно. В области пальцев кожа дает внутрь соединительнотканные перегородки, между которыми заключены жировые дольки, в особенности в пределах ногтевых фаланг. Здесь при разрезах благодаря этим перемычкам рана становится зияющей; из глубины через нее выпячиваются жировые дольки.
2.Panniculus adiposus – подкожная жировая клетчатка – спаяна как с кожей, так и с глубжележащим ладонным апоневрозом.
3.Aponeurosis palmaris – ладонный апоневроз – представляет собой плотную веерообразно расходящуюся сухожильную пластинку с вплетенными в нее фасциальными поперечными пучками, fasciculi transversi (рис. 221). Апоневроз является продолжением длинной ладонной мышцы, m. palmaris longus, перекидывающейся через поперечную связку запястья, lig. carpi transversum.
Мы уже говорили, что апоневрозу нередко свойственны глубокие рубцовые изменения неврогенного характера, приводящие к дюпюитреновской контрактуре.
Описанные первые три слоя – кожа, подкожная клетчатка и ладонный апоневроз – представляют собой единый прочно сросшийся слой.
4.Arcus volaris superficialis – поверхностная ладонная дуга с отходящими от нее сосудами (см. ниже).
5.Stratum musculare superficiale – поверхностный мышечный слой – представлен сухожилиями поверхностного, а под ним глубокого сгибателя и червеобразными мышцами.
6.Stratum musculare profundum – глубокий мышечный слой – составлен тремя ладонными межкостными мышцами.
7.Ossa metacarpea – пястные кости.
КРОВОСНАБЖЕНИЕ КИСТИ Кровоснабжение кисти осуществляется за счет локтевой и лучевой артерий.
A. ulnaris – локтевая артерия – представляет собой более крупный сосуд, чем лучевая артерия, и является конечной ветвью плечевой. Проникнув на кисть через локтевой канал запястья, canalis carpi ulnaris, артерия образует поверхностную ладонную дугу, arcus volaris superficialis (рис. 222). Последняя"проецируется на кожу ладони на поперечной линии, идущей по переднему краю возвышения большого пальца в положении его максимального отведения.
Другими словами, если при отведенном большом пальце наметить линию основания возвышения большого пальца, которая совпадает с продольной осью предплечья, то проведенная в поперечном направлении линия от дистального конца предыдущей продольной линии будет соответствовать поверхностной ладонной дуге.
Если же указанную продольную линию, соответствующую основанию возвышения большого пальца разделить пополам, то мы получим проекционную линию глубокой ладонной дуги arcus volaris profundus.
Таким образом, поверхностная дуга лежит приблизительно на 2–2,5 см дистальнее, чем глубокая. Поверхностная ладонная дуга с помощью поверхностной ладонной ветви лучевой артерии соединяется с лучевой артерией с образованием замкнутой дуги. Поверхностная ладонная дуга лежит на синовиальных влагалищах сухожилий сгибателей пальцев под ладонным апоневрозом. От нее отходят три общие ладонные артерии пальцев, аа. digitales volares communes. Они направляются к трем межпальцевым промежуткам II–V пальцев. На уровне головок пястных костей общие ладонные пальцевые артерии разделяются на две собственные артерии пальцев, аа. digitales volares propriae.
На этом же уровне пальцевые ладонные артерии анастомозируют с пястными ладонными артериями, аа. metacarpeae volares, в количестве четырех. Эти артерии связывают поверхностную ладонную дугу с общими пальцевыми артериями.
Собственные пальцевые артерии снабжают кровью обращенные друг к другу стороны II–V пальцев.
A. radialis – лучевая артерия – проникает на кисть через лучевую ямку, foveola radialis, иначе называемую анатомической табакеркой. Эта ямка ограничена с лучевой стороны m. extensor pollicis brevis и т. abductor pollicis Iongus, а с локтевой – m. extensor pollicis longus. Обогнув сзади I пястную кость, артерия поворачивает в локтевую сторону и образует глубокую ладонную дугу, arcus volaris profundus. Подобно поверхностной ладонной дуге она соединена с помощью глубокой ладонной ветви, ramus volaris profundus, с локтевой артерией, a. ulnaris.
Таким образом, непосредственным продолжением локтевой артерии является поверхностная ладонная дуга, а прямым продолжением лучевой артерии – глубокая ладонная дуга.
Глубокая ладонная дуга расположена на уровне основания четырех пястных костей. От нее отходят в дистальном направлении четыре ладонные пястные артерии, аа. metacarpeae volares prima, secunda, tertia et quarta. Эти артерии залегают на поверхности межкостных мышц.
На тыле кисти дистальнее тыльной связки запястья, Hg. carpi dorsale, от лучевой артерии отходит тыльная ветвь запястья, ramus carpeus dorsalis, от которой отходят тыльные артерии запястья аа. metacarpeae dorsales, подразделяющиеся на тыльные пальцевые артерии, аа. digitales dorsales (рис. 223).

Рис. 222. Артериальные дуги ладони.
1 – arcus profundus; 2 – a. radialis; 3 – ramus volaris superficialis a. radialis; 4 – os multangulum majus; 5 – processus styloideus radii; в – a. radialis; 7 – a. ulnaris; S – processus styloideus ulnae; 9 – os pisiforme; 10 – ramus volaris profundus a. ulnaris; 11 – a. ulnaris; 12 –
arcus volaris superficialis; 13 – aa. digitales volares communes.
Таким образом, каждый палец снабжен по бокам собственными ладонными пальцевыми артериями, а на тыле кисти близ боковых поверхностей пальцев – собственными тыльными артериями.
Первый палец снабжается кровью из a. princeps pollicis, выходящей из лучевой артерии, как только та появляется на ладони.

Рис. 223. Тыльная поверхность кисти.
1 – mm. interossei dorsales; 2 – поворот a. radialis к vola manus; 3 – a. radialis в foveala radialis (табакерка); 4 – ramus carpeus dorsalis; 5 – ramus superficialis n. radialis 6 – a.
interossea volaris; 7 – ligamentum carpi dorsalis 8 – m. extensor carpi ulnaris; 9 – ramus dorsalis n. ulnaris 10 – m. extensor digiti quinti; 11 – aa. metacarpeae dorsales 12 – aa. digitales dorsales; 13 – ramus a. digitales volaris.
A. princeps pollicis делится на три ветви – aa. digitales volares propriae для кровоснабжения I и лучевой стороны II пальца.
ИННЕРВАЦИЯ КИСТИ Все три основных нерва верхней конечности – срединный, локтевой и лучевой,
переходят на кисть и участвуют в иннервации ее мускулатуры и кожи.
N. medianus в дистальной части предплечья отдает кожную ладонную ветвь, ramus cutaneus palmaris, направляющуюся
под кожей на уровне середины lig. carpi transversum для иннервации кожи ладони. Основной ствол срединного нерва в дистальной части предплечья постепенно
уплощается, проходит через canalis carpalis и направляется в количестве трех ветвей к первому и третьему межпальцевому промежуткам в виде общих ладонных нервов пальцев, nn. digitales volares communes. Пройдя канал, нервы залегают под aponeurosis palmaris и поверхностно пересекаются поверхностной ладонной дугой.
Конечные ветви срединного нерва подразделяются на кожные, мышечные и анастомотические нервы.
Rami cutanei – кожные ветви – иннервируют кожу ладони.
Rami musculares – мышечные ветви – направляются к мышцам возвышения большого пальца, за исключением приводящей мышцы, а также к двум червеобразным
мышцам, расположенным с лучевой стороны.
Rami anastomotici – анастомотические ветви – с локтевым нервом соединяет третий ладонный общий пальцевой нерв с ramus superficialis п. ulnaris.
N. digitales volares proprii – собственные пальцевые нервы – в количестве семи. Три первые из них отходят от первого общего ладонного пальцевого нерва и иннервируют обе стороны I пальца и лучевую сторону указательного пальца; второй общий пальцевой нерв подразделяется на две ветви и иннервирует обращенные стороны II и III пальцев; третий общий пальцевой нерв также делится на две ветви, п. digitales volares proprii, иннервирующие обращенные стороны Щи IV пальцев.
Таким образом, n. medianus иннервирует кожу 31/2 пальцев с ладонной их поверхности.
N. ulnaris–иннервирует кисть двумя своими конечными ветвями – тыльной и ладонной. Ramus volaris manus – ладонная ветвь кисти–толще тыльной ветви и является прямым продолжением основного ствола п. ulnaris. Эта ветвь снаружи от os. pisiforme вступает на кисть, располагаясь медиальнее локтевой артерии, и делится на поверхностную и глубокую ветви.
Ramus superficialis – подразделяется на три собственных пальцевых нерва, п. digitales volares proprii, иннервирующие обращенные стороны IV и V пальцев и локтевую сторону V пальца (рис. 224). Ramus profundus дает мышечные ветви к мышцам возвышения V пальца, к третьей и четвертой червеобразным мышцам, ко всем межкостным, а также к m. adductor pollicis.
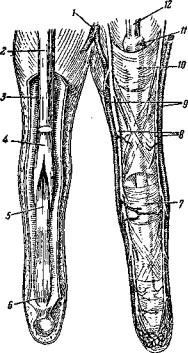
Рис. 224. Ладонная поверхность третьего и четвертого пальцев.
1 – аа. digitales volares communes; 2 – m. flexor digitorum profundus; 3 – lig. vaginale; 4 – m. flexor digitorum sublimis; 6 – m. flexor digitorum profundus; 6 –
прикрепление сухожилия m. flexor digitorum profundus; 7 – lig. cruciata; 8 – nn. digitales volares proprii; 9 – aa. digitales volares propria; 10 – lig. annulare vagina mucosa; 12 – tendo mm. flexor digitorum.
Ramus dorsalis manus – тыльная ветвь кисти – огибает дистальный конец локтевой кости и с ладонной поверхности предплечья переходит на тыл кисти, где делится на свои тыльные пальцевые нервы, п. digitales dorsales, в числе пяти. Эти нервы иннервируют 21/2
пальца на тыле кисти с локтевой стороны.
N. radialis – принимает участие в иннервации кисти только своей поверхностной ветвью, ramus superficialis n. radialis. Эта ветвь у начала сухожильной части m. brachioradialis переходит на тыл предплечья, располагаясь между сухожилием этой мышцы и лучевой костью. Дистальнее нерв над lig. carpi dorsale переходит на тыл кисти, где делится на свои пять конечных тыльных пальцевых нервов, п. digitales dorsales, иннервирующих тыльные поверхности 21/2 пальцев с лучевой стороны.
Основные нервные стволы верхней конечности содержат весьма большое количество отдельных фасцикул. Так, на поперечном сечении срединного нерва, пересеченного на плече, насчитывается до 80 000 пучков. Следует помнить, что общий фасциальный чехол, покрывающий нерв, носит название эпиневральной оболочки или эпиневрия. Отдельные фасцикулы, группируясь, образуют фасцикулы первого порядка, окруженные отдельными оболочками – периневрием.
Обильные сосудистые элементы, – снабжающие кровью нерв расположены по преимуществу между отдельными фасцикулами первого порядка.
По современным воззрениям, количество сосудистых элементов в толще нерва превышает количество нервных элементов (аксонов). Оболочка, покрывающая аксоны, получила название эндоневрия.
При необходимости дифференцировать в ране пересеченные нерв или сухожилие следует помнить, что нерв на разрезе имеет зернистый вид в отличие от сухожилия, которому свойственна более гладкая поверхность.
Пересеченные нервы обладают способностью к регенерации и восстановлению проводимости. В настоящее время принято считать, что если давность пересечения нерва не превышает полугода, регенерация нерва вполне возможна. В процессе восстановления функции нерва сначала появляется примитивная, филогенетически более древняя, так называемая протопатическая чувствительность. Тонко дифференцированная эпикритическая чувствительность восстанавливается в последнюю очередь.
Следует помнить, что непосредственно после повреждения нерва вначале полностью утрачивается чувствительность в дистальной части конечности. Однако вскоре, уже через несколько дней, у больных некоторая чувствительность восстанавливается. Это зависит, конечно, не от начавшейся регенерации, а от наличия так называемых зон перекрытия в пределах пальцев. Уже спустя короткое время наступает адаптация, и больной ощущает прикосновения за счет неповрежденных нервов, «перекрещивающих» веточки поврежденного нерва.
ОКОЛЬНОЕ ВЕНОЗНОЕ КРОВООБРАЩЕНИЕ ВЕРХНЕЙ КОНЕЧНОСТИ Венозная система верхней конечности состоит из поверхностных и глубоких вен.
Все вены руки своими истоками имеют поверхностные вены, заложенные в подкожной клетчатке, и глубокие, заложенные среди мышц (рис. 225 и 226). Последние в основном сопровождают артерии. На тыле пальцев располагаются vv. digitales dorsales propriae. Эти вены, анастомозируя между собой, образуют в области первых фаланг пальцев arcus venosi digitales. На тыле и велярной стороне пальцев вены образуют целые сетевидные сплетения в виде rete dorsale digitorum manus, а крупнопетлистые анастомозы на тыле кисти образуются за счет vv. metacarpeae dorsales et vv. intercapitulares.

Рис. 225. Вены предплечья и кисти (ладонная поверхность).
Рис. 226. Вены предплечья и кисти (тыльная поверхность).
На тыле дистального отдела предплечья начинаются из вен тыльной стороны кисти v. basilica и cephalica, которые как на тыле, так и на велярной стороне предплечья имеют между собой обильные анастомозы. На волярной стороне пальцев кисти в подкожной
