
Патологическая анатомия Серов
.pdfКровеносная система координирует и связывает воедино функционально разные органы и системы в интересах организма как целого. Эту координирующую в отношении гомеостаза функцию кровеносная система выполняет с помощью лимфатической системы. Функция кровеносной системы, как и лимфатической, обеспечивается механизмами нейрогуморальной регуляции (нервные приборы сердца, рецепторы сосудов, сосудодвигательный центр, гуморальные константы крови, лимфы, вазоконстрикторы и вазодилататоры и т.д.). Но кровеносная, как и лимфатическая, система объединяется в единое целое не только функционально, но и структурно: сердце - источник кровотока, сосуды - источник кровораспределения и лимфосбора, микроциркуляторное русло - плацдарм транскапиллярного обмена и тканевого метаболизма. Однако структурнофункциональная интеграция как кровеносной, так и лимфатической системы не исключает структурное своеобразие и функциональные особенности этих систем в различных органах и тканях.
На основании приведенного краткого обзора можно высказать ряд принципиальных положений, касающихся расстройств крово- и лимфообращения. Во-первых, нарушения кровообращения нельзя рассматривать в отрыве от нарушений лимфообращения и состояния системы крови, так как структурно и функционально эти системы тесно связаны. Во-вторых,
нарушения крово- и лимфообращения ведут к нарушению тканевого (клеточного) метаболизма, а значит, к повреждению структуры ткани (клетки), развитию того или иного вида дистрофии или некроза. Морфология этих повреждений, помимо общих признаков, присущих всем органам и тканям, имеет и ряд частных, характерных лишь для данного органа или ткани, что определяется структурно-функциональными их особенностями и, в частности, особенностями кровеносной и лимфатической систем.
Нарушения крово- и лимфообращения возникают не только в результате расстройства кровеносной и лимфатической системы, но и нейрогуморальной регуляции работы сердца, структурного полома на любом уровне - сердце, кровеносные сосуды, микроциркуляторное русло, лимфатические сосуды, грудной проток. При расстройстве регуляции деятельности сердца, развитии в нем патологического процесса возникают общие, а при расстройстве регуляции функции сосудистого русла на том или ином участке, как и структурном поломе его, - местные нарушения крово- и лимфообращения. Местные нарушения кровообращения (например, кровоизлияние в мозг) могут стать причиной общих нарушений. Общие и местные нарушения крово- и лимфообращения наблюдаются при многих болезнях, они могут осложнять их течение и приводить к опасным последствиям.
Нарушения кровообращения
Расстройства кровообращения можно разделить на 3 группы: 1) нарушения кровонаполнения, представленные полнокровием (артериальным или венозным) и малокровием; 2) нарушения проницаемости стенки сосудов, к которым относят кровотечение (кровоизлияние) и плазморрагию; 3) нарушения течения и состояния (т.е. реологии) крови в виде стаза, сладжфеномена, тромбоза и эмболии.
131
Многие из видов нарушений кровообращения патогенетически тесно связаны и находятся в причинно-следственных отношениях, например связь кровотечения, плазморрагии и отека с полнокровием, связь малокровия с эмболией и тромбозом, а последнего - со стазом и венозным полнокровием. Расстройства кровообращения лежат в основе многих клинических синдромов, таких как острая и хроническая сердечная (сердечно-сосудистая) недостаточность, диссеминированное внутрисосудистое свертывание крови (ДВСсиндром), тромбоэмболический синдром. Они лежат в основе шока.
У плода, новорожденного и ребенка первых 3 лет жизни общее и местное полнокровие, малокровие, кровоизлияния, стаз возникают легче и чаще, чем у взрослых, что зависит от незрелости регуляторных механизмов кровообращения. Тромбоз и инфаркт у детей встречается намного реже, чем у взрослых. Возникают эти нарушения кровообращения преимущественно в связи с пороком развития сердечно-сосудистой системы, присоединением к ним вторичной септической инфекции или при некоторых острых инфекционных болезнях (дифтерия, вирусный миокардит и др.).
Полнокровие
Полнокровие (гиперемия) может быть артериальным и венозным.
Артериальное полнокровие
Артериальное полнокровие - повышенное кровенаполнение органа, ткани вследствие увеличенного притока артериальной крови. Оно может иметь общий характер, что наблюдается при увеличении объема циркулирующей крови или числа эритроцитов. В таких случаях отмечаются красная окраска кожных покровов и слизистых оболочек и повышение артериального давления. Чаще артериальная гиперемия имеет местныйхарактер и возникает от различных причин.
Различают физиологическую артериальную гиперемию, возникающую при действии адекватных доз физических и химических факторов, при чувстве стыда и гнева (рефлекторные гиперемии), при усилении функции органов (рабочая гиперемия), и патологическую артериальную гиперемию.
Исходя из особенностей этиологии и механизма развития, различают следующие виды патологической артериальной гиперемии: ангионевротическую
(нейропаралитическую); коллатеральную; гиперемию после анемии (постанемическую); вакатную; воспалительную; гиперемию на почве артериовенозного свища.
Ангионевротическая (нейропаралитическая) гиперемия наблюдается как следствие раздражения сосудорасширяющих нервов или паралича сосудосуживающих нервов. Кожа, слизистые оболочки становятся красными, слегка припухшими, на ощупь теплыми или горячими. Этот вид гиперемии может возникать на определенных участках тела при нарушении иннервации, на коже и слизистых оболочках лица при некоторых инфекциях,
132
сопровождающихся поражением узлов симпатической нервной системы. Обычно эта гиперемия быстро проходит и не оставляет следов.
Коллатеральная гиперемия возникает в связи с затруднением кровотока по магистральному артериальному стволу, закрытому тромбом или эмболом. В этих случаях кровь устремляется по коллатеральным сосудам. Просвет их рефлекторно расширяется, приток артериальной крови усиливается и ткань получает увеличенное количество крови.
Гиперемия после анемии (постанемическая) развивается в тех случаях, когда фактор, ведущий к сдавлению артерии (опухоль, скопление жидкости в полости, лигатура и др.) и малокровию ткани, быстро устраняется. В этих случаях сосуды ранее обескровленной ткани резко расширяются и переполняются кровью, что может привести не только к их разрыву и кровоизлиянию, но и к малокровию других органов, например головного мозга, в связи с резким перераспределением крови. Поэтому такие манипуляции, как извлечение жидкости из полостей тела, удаление больших опухолей, снятие эластического жгута, производят медленно.
Вакатная гиперемия (от лат. vacuus - пустой) развивается в связи с уменьшением барометрического давления. Она может быть общей, на-
пример у водолазов и кессонных рабочих при быстром подъеме из области повышенного давления. Возникающая при этом гиперемия сочетается с газовой эмболией, тромбозом сосудов и кровоизлияниями.
Местная вакатная гиперемия появляется на коже под действием, например, медицинских банок, создающих над определенным участком ее разреженное пространство.
Воспалительная гиперемия - постоянный спутник воспаления (см. Воспаление).
Гиперемия на почве артериовенозного свища возникает в тех случаях, когда, например, при огнестрельном ранении или другой травме образуется соустье между артерией и веной и артериальная кровь устремляется в вену.
Значение патологической артериальной гиперемии определяется главным образом ее видом. Коллатеральная гиперемия, например, является по существу компенсаторной, обеспечивая кровообращение при закрытии артериального ствола. Воспалительная гиперемия - обязательный компонент этой защитно-приспособительной реакции. Однако вакатная гиперемия становится одним из слагаемых кессонной болезни.
Венозное полнокровие
Венозное полнокровие - повышенное кровенаполнение органа или ткани в связи с уменьшением (затруднением) оттока крови; приток крови при этом не изменен или уменьшен. Застой венозной крови(застойная гиперемия) приводит к расширению вен и капилляров (рис. 53), замедлению в них кровотока, с чем связано развитие гипоксии, повышение проницаемости базальных мембран капилляров.
133
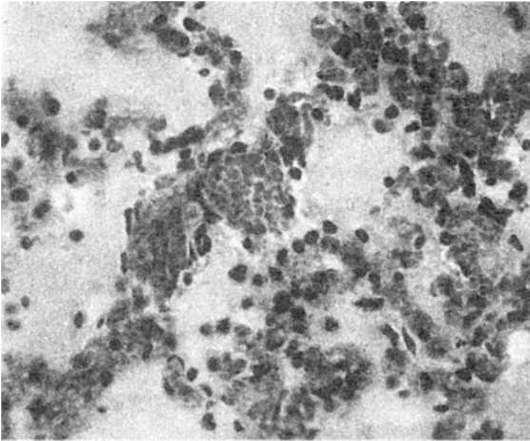
Венозное полнокровие может быть общим и местным.
Общее венозное полнокровие
Общее венозное полнокровие развивается при патологии сердца, ведущей к острой или хронической сердечной (сердечно-сосудистой) недостаточности. Оно может быть острым и хроническим.
Рис.
53. Венозное полнокровие. Капилляры и вены легкого расширены и переполнены кровью
При остром общем венозном полнокровии, которое является проявлением синдрома острой сердечной недостаточности (недостаточность сократительной способности миокарда, например при инфаркте миокарда, остром миокардите), в результате гипоксического повреждения гистогематических барьеров и резкого повышения капиллярной проницаемости в тканях наблюдаются плазматическое пропитывание (плазморрагия) и отек, стазы в капиллярах и множественные кровоизлияния диапедезного характера, в паренхиматозных органах появляются дистрофические и некротические изменения. Структурнофункциональные особенности органа, в котором развивается острый венозный застой, определяют преобладание отечно-плазморрагических, геморрагических либо дистрофических
инекротических изменений. Возможно и сочетание их. В легких гистофизиологические особенности аэрогематического барьера объясняют развитие при остром венозном застое преимущественно отека и геморрагии. В почках вследствие особенностей структуры нефрона
икровообращения возникают в основном дистрофические и некротические изменения, особенно эпителия канальцев. В печени в связи с особенностями архитектоники печеночной
134
дольки и ее кровообращения при остром полнокровии появляются центролобулярные кровоизлияния и некрозы.
Хроническое общее венозное полнокровие развивается при синдроме хронической сердечной
(сердечно-сосудистой) недостаточности, осложняющем многие хронические заболевания сердца (пороки, ишемическая болезнь сердца, хронический миокардит, кардиомиопатии, фиброэластоз эндокарда и др.). Оно приводит к тяжелым, нередко необратимым, изменениям органов и тканей. Длительно поддерживая состояние тканевой гипоксии, оно определяет развитие не только плазморрагии, отека, стаза и кровоизлияний, дистрофии и некроза, но и атрофических и склеротических изменений. Склеротические изменения, т.е. разрастание соединительной ткани, связаны с тем, что хроническая гипоксия стимулирует синтез коллагена фибробластами и фибробластоподобными клетками. Соединительная ткань вытесняет паренхиматозные элементы, развивается застойное уплотнение (индурация) органов и тканей. Порочный круг при хроническом венозном полнокровии замыкается развитием капиллярно-паренхиматозного блока в связи с «утолщением» базальных мембран эндотелия и эпителия за счет повышенной продукции коллагена фибробластами, гладкими мышечными клетками и липофибробластами.
Изменения органов при хроническом венозном застое, несмотря на ряд общих черт (застойная индурация), имеют ряд особенностей.
Кожа, особенно нижних конечностей, становится холодной и приобретает синюшную окраску (цианоз). Вены кожи и подкожной клетчатки расширены, переполнены кровью; также расширены и переполнены лимфой лимфатические сосуды. Выражены отек дермы и
подкожной клетчатки, разрастание в коже соединительной ткани. В связи с венозным застоем, отеком и склерозом в коже легко возникают воспалительные процессы и изъязвления, которые долгое время не заживают.
Печень при хроническом венозном застое увеличена, плотная, ее края закруглены, поверхность разреза пестрая, серо-желтая с темно-красным крапом и напоминает мускатный орех, поэтому такую печень называютмускатной (рис. 54).
При микроскопическом исследовании видно, что полнокровны лишь центральные отделы долек, где гепатоциты разрушены (см. рис. 54); эти отделы на разрезе печени выглядят темно-красными. На периферии долек клетки печени находятся в состоянии дистрофии, нередко жировой, чем объясняется серо-желтый цвет печеночной ткани.
Морфогенез изменений печени при длительном венозном застое сложен (схема VI). Избирательное полнокровие центра долек связано с тем, что застой печени охватывает прежде всего печеночные вены, распространяясь на собирательные и центральные вены, а затем и на синусоиды. Последние расширяются, но только в центральных и средних отделах дольки, где встречают сопротивление со стороны впадающих в синусоиды капиллярных разветвлений печеночной артерии, давление в которых выше, чем в синусоидах. По мере нарастания полнокровия в центре долек появляются кровоизлияния, гепатоциты здесь подвергаются дистрофии, некрозу и атрофии. Гепатоциты периферии долек компенсаторно
135
гипертрофируются и приобретают сходство с центролобулярными. Разрастание соединительной ткани в зоне кровоизлияний и гибели гепатоцитов связано с пролиферацией клеток синусоидов - липоцитов, которые могут выступать в роли фибробластов (см. рис. 54), а вблизи центральных и собирательных вен - с пролиферацией фибробластов адвентиции этих вен. В результате разрастания соединительной ткани в синусоидах появляется непрерывная базальная мембрана (в нормальной печени она отсутствует), т.е. происходит капилляризация синусоидов,возникает капиллярно-паренхиматозный блок, который, усугубляя гипоксию, ведет к прогрессированию атрофических и склеротических изменений печени. Этому способствуют также шунтирование крови, развивающееся при склерозе стенок и обтурации просветов многих центральных и собирательных вен, а также нарастающий застой лимфы. В
финале развивается застойный фиброз (склероз) печени.
При прогрессирующем разрастании соединительной ткани появляются несовершенная регенерация гепатоцитов с образованием узловрегенератов, перестройка и деформация органа. Развивается застойный (мускатный) цирроз печени, который называют также сердечным, так как он обычно встречается при хронической сердечной недостаточности.
Влегких при хроническом венозном полнокровии развиваются два вида изменений - множественные кровоизлияния, обусловливающие гемосидероз легких, и разрастание соединительной ткани, т.е. склероз.Легкие становятся большими, бурыми и плотными - бурое уплотнение (индурация) легких (рис. 55).
Вморфогенезе бурого уплотнения легких основную роль играют застойное полнокровие и гипертензия в малом круге кровообращения, ведущие к гипоксии и повышению сосудистой проницаемости, отеку, диапедезным кровоизлияниям (схема VII). Развитию этих изменений
136
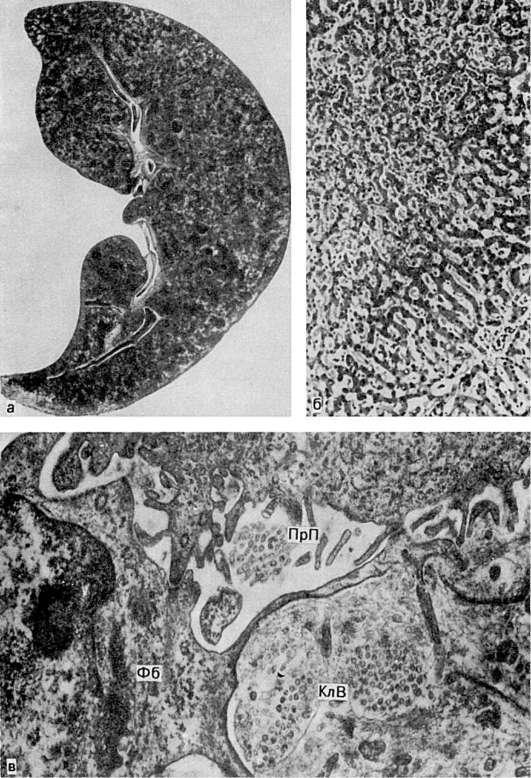
Рис.
54. Мускатная печень:
а - вид на разрезе; б - в центре печеночной дольки (вверху слева) синусоиды резко расширены и полнокровны, гепатоциты разрушены; на периферии дольки (внизу справа) они сохранены (микроскопическая картина); в - в перисинусоидальном пространстве (ПрП) фибробласты (Фб) и коллагеновые волокна (КлВ) (электронограмма). х27 000
Схема VI. Морфогенез застойного фиброза печени
137

Рис.
55. Бурое уплотнение легких:
а - сидеробласты и сидерофаги в просвете легочных альвеол, склероз альвеолярных перегородок (микроскопическая картина); б - в расширенном септальном пространстве (СП) сидерофаг (Сф) и активный фибробласт (Фб), цитоплазма которого образует длинный отросток (ОФб) и содержит много канальцев гранулярной эндоплазматической сети (ЭС), свободных рибосом. Вблизи тела фибробласта видны коллагеновые волокна (КлВ). Кап - капилляр; БМ - базальная мембрана; Эн - эндотелий; Эп - альвеолярный эпителий; Эр - эритроцит, Я - ядро. Электронограмма. х12 500
138

Схема VII. Морфогенез бурого уплотнения легких
предшествует ряд адаптивных процессов в сосудистом русле легких. В ответ на гипертензию в малом круге кровообращения происходит гипертрофия мышечно-эластических структур мелких ветвей легочной вены и артерии с перестройкой сосудов по типу замыкающих артерий, что предохраняет капилляры легкого от резкого переполнения кровью. Со временем адаптивные изменения сосудов легкого сменяются склеротическими, развиваются декомпенсация легочного кровообращения, переполнение капилляров межальвеолярных перегородок кровью. Нарастает гипоксия ткани, в связи с чем повышается сосудистая проницаемость, возникают множественные диапедезные кровоизлияния. В альвеолах, бронхах, межальвеолярных перегородках, лимфатических сосудах и узлах легких появляются скопления нагруженных гемосидерином клеток - сидеробластов и сидерофагов (см. рис. 55) и свободнолежащего гемосидерина. Возникает диффузный гемосидероз легких. Гемосидерин и белки плазмы (фибрин) «засоряют» строму и лимфатические дренажи легких, что ведет к резорбционной недостаточности их лимфатической системы, которая сменяется механической. Склероз кровеносных сосудов и недостаточность лимфатической системы усиливают легочную гипоксию, которая становится причиной пролиферации фибробластов, утолщения межальвеолярных перегородок (см. рис. 55). Возникает капиллярно-
паренхиматозный блок, замыкающий порочный круг в морфогенезе индурации легких, развивается застойный склероз легких. Он более значителен в нижних отделах легких, где сильнее выражен венозный застой и больше скоплений кровяных пигментов, фибрина. Пневмосклероз, как и гемосидероз, при буром уплотнении легких имеет каудоапикальное распространение и зависит от степени и длительности венозного застоя в легких.
139
Существует идиопатическая бурая индурация легких (идиопатический, или эссенциальный, гемосидероз легких; пневмогеморрагическая ремиттирующая анемия; синдром ЦеленаГеллерстедта). Заболевание встречается редко, преимущественно у детей в возрасте от 3 до 8 лет. Морфогенез эссенциального гемосидероза легких принципиально не отличается от описанного при вторичном буром уплотнении легких. Однако гемосидероз при этом выражен резче и чаще сочетается с множественными геморрагиями. Причиной заболевания считают первичное недоразвитие эластического каркаса легочных сосудов, в результате чего в легких возникают аневризмы сосудов, застой крови и диапедезные кровоизлияния; не исключают роль инфекций и интоксикаций, аллергии и аутоиммунизации.
Почки при хроническом общем венозном застое становятся большими, плотными и цианотичными -цианотическая индурация почек. Особенно полнокровны вены мозгового вещества и пограничной зоны. На фоне венозного застоя развивается лимфостаз. В условиях нарастающей гипоксии возникают дистрофия нефроцитов главных отделов нефрона и склероз, который, однако, не бывает резко выраженным.
Хронический венозный застой в селезенке также ведет к ее цианотической индурации. Она увеличена, плотна, темно-вишневого цвета, отмечаются атрофия фолликулов и склероз пульпы. При общем хроническом венозном застое цианотическая индурация свойственна и другим органам.
Местное венозное полнокровие
Местное венозное полнокровие наблюдается при затруднении оттока венозной крови от определенного органа или части тела в связи с закрытием просвета вены (тромбом, эмболом) или сдавливанием ее извне (опухолью, разрастающейся соединительной тканью). Так, резкое венозное полнокровие желудочно-кишечного трактаразвивается при тромбозе воротной вены. Мускатная печень и мускатный цирроз печени встречаются не только при общем венозном полнокровии, но и при воспалении печеночных вен и тромбозе их просветов (облитерирующий тромбофлебит печеночных вен), что характерно для болезни (синдрома) Бадда-Киари. Причиной цианотической индурации лочек может стать тромбоз почечных вен. К венозному застою и отекуконечности ведет также тромбоз вен, если коллатеральное кровообращение оказывается недостаточным.
Местное венозное полнокровие может возникнуть и в результате развития венозных коллатералей при затруднении или прекращении оттока крови по основным венозным магистралям (например, портокавальные анастомозы при затруднении оттока крови по воротной вене). Переполненные кровью коллатеральные вены резко расширяются, а стенка их ис-
тончается, что может быть причиной опасных кровотечений (например, из расширенных и истонченных вен пищевода при циррозе печени).
140
