
- •Оборотні зміни:
- •Необоротні зміни:
- •2) Специфіка фібрилярного білка амілоїду дозволяє виділити al-, аа-, af- і asc1- амілоїдоз.
- •3)Враховуючи розповсюдження амілоїдозу,
- •1.Надпечінкова (гемолітична):
- •2.Печінкова (паренхіматозна):
- •3.Підпечінкова (механічна):
- •1. Руйнівні:
- •2. Консервувальні:
- •Регенерація крові
- •Регенерація судин
- •Регенрація сполучної тканини
- •Утворення «молодої» незрілої сполучної тканини
- •Утворення «дозріваючої грануляційної тканини»
- •Далі зріла грануляційна тканина рубцеву тканина
- •Грануляційна тканина (макро і мікроскопія)
- •Регенерація жирової тканини
- •Регенерація кісткової тканини
- •Регенерація хрящової тканини
- •Регенерація епітелію
- •Регенерація нервової тканини
- •Загоювання ран
- •Безпосереднє закриття дефекту епітеліального покриву
- •Загоювання під струпом
- •Загоювання рани первинним натягом
- •Загоювання вторинним натягом (загоювання через нагноєння або загоювання за допомогою гранулювання)
- •Класифікація ексудативного запалення
- •Морфологічна характеристика склеромної гранульоми.
- •Механізми розвитку реакцій гіперчутливості
- •Надгостре:
- •Гостре:
- •Хронічне:
- •Класифікація кровотеч
- •Повітряна емболія – це патологічний процес в організмі, при якомі відбувається емболізація повітрям мікроциркуляторного русла та судин.
- •Ріст пухлини
- •Принципи класифікації
- •Порівняльна характеристика критеріїв злоякісності і доброякісності
- •Доброякісні пухлини зі сполучної тканини:
- •Доброякісні пухлини з жирової тканини:
- •Доброякісні пухлини з м’язової тканини:
- •Доброякісні пухлини з кровоносних судин:
- •Передракові стани
- •1)Диференціювання клітин:
- •3)Метастазування:
- •4)Вплив на організм:
- •Диференційні ознаки доброякісних і злоякісних пухлин
- •1. Епітеліальні пухлини
- •4. Некласифіковані пухлини
- •1.Епітеліальні пухлини
- •1.Тимоми:
- •Лімфангіосаркома
- •Злоякісна мезотеліома
- •1.Пухлини нейроепітеліальної тканини:
- •2. Пухлини оболонок мозку:
- •Види біопсії
- •Хронічні лейкози лімфоцитарного походження
- •4 Варіанти (стадії):
- •Обмінні (екзо- та ендогенні):
- •Спадковість
- •3) Ускладнені ураження:
- •Атеросклероз артерій нижніх кінцівок
- •Патогенез
- •Етіологія
- •Вплив на дихальну систему –
- •Патогенез
- •Ускладнення
- •Хронічний бронхіт
- •Пневмококи і, іі, ііі і IV типів
- •Диплобацила Фрідлендера (рідко)
- •Некласичні прояви крупозної пневмонії:
- •Загальні прояви крупозної пневмонії:
- •Ускладнення
- •Особливості бронхопневмоній залежно від віку хворих:
- •Морфологічні особливості залежно від виду інфекційного агента:
- •Ускладнення
- •Нагноєння з утворенням абсцесів
- •Плеврит
- •Етіологія
- •Мікоплазми
- •Патоморфологічна характеристика
- •Ускладнення
- •Етіологія
- •Патогенез
- •Патоморфологічна характеристика
- •Етіологія
- •Патогенез
- •Патоморфологічна характеристика
- •Типові патоморфологічні зміни при бронхоектазах:
- •Ускладнення
- •Етіологія
- •Патогенез
- •Патоморфологічна характеристика
- •Варіанти розвитку емфіземи легень:
- •Ускладнення
- •1. Легенева (дихальна) недостатність.
- •2. «Легеневе» серце.
- •3. Хронічна правошлуночкова серцева недостатність.
- •Етіологія
- •Патогенез
- •Патоморфологічна характеристика
- •Ускладнення
- •Патогенез
- •Патоморфологічна характеристика
- •Ускладнення
- •Гіпертензія в малому колі кровообігу
- •Гіпертрофія правого серця
- •Серцево-легенева недостатність
- •Класифікація Клініко-анатомічна класифікація раку легені:
- •Етіологія
- •Морфологія
- •Мікроскопічна будова:
- •Ускладнення
- •Метастази – лімфогенні та гематогенні –
- •Етіологія
- •Патогенез
- •Патоморфологічна характеристика Клініко-морфологічні форми гострої ангіни:
- •Ускладнення
- •Етіологія
- •Патогенез
- •Патоморфологічна характеристика Морфологічні форми езофагіту:
- •Гангренозна
- •Геморагічна
- •Ускладнення
- •Етіологія
- •Патогенез
- •Патоморфологічна характеристика Макроскопічні форми раку стравоходу:
- •Мікроскопічні форми раку стравоходу:
- •Метастазування
- •Ускладнення
- •Гастрити
- •Аутоімунний.
- •Етіологія
- •Патоморфологічна характеристика форм
- •Ускладнення
- •Етіологія
- •Екзогенні фактори –
- •Патоморфологічна характеристика форм
- •Хронічний ентерит без атрофії слизової оболонки –
- •Хронічний атрофічний ентерит –
- •Ускладнення
- •Етіологія
- •Інфекційні фактори –
- •Порушення проникності кишкового бар’єру Патогенез
- •Патоморфологічна характеристика форм
- •Ускладнення
- •Етіологія і патогенез
- •Патоморфологічна характеристика
- •Ускладнення
- •Етіологія
- •Патогенез
- •Класифікація
- •IV. За морфологічними змінами:
- •2) Пухлинні
- •3) Запальні
- •2) Пухлинні
- •3) Запальні
- •2) Пухлинні
- •3) Запальні
- •2) Пухлинні
- •3) Запальні
- •Морфологічно:
- •4) Стадія чистих виразок:
- •Загальні зміни:
- •Стадіїї місцевих змін:
- •Ускладнення
- •2. Генералізована форма
- •3. Рідкі форми :
- •Паразитарні інфекції
- •Грип середньої тяжкості
- •Класифікація
- •115. Парагрип – визначення, етіологія, патогенез, клініко-морфологічна характеристика, ускладнення.
- •116. Респіраторно-синцитіальна інфекція – етіологія, патогенез, патоморфологія. Наслідки.
- •117. Аденовірусна інфекція –– визначення, етіологія, патогенез, клініко-морфологічна характеристика, ускладнення.
- •118. Коронавірусна інфекція –– визначення, етіологія, патогенез, клініко-морфологічна характеристика, ускладнення.
- •119. Морфологічні особливості пневмонії обумовленої короновірусною інфекцією.
- •120. Віл інфекція –– визначення, етіологія, патогенез, клініко-морфологічна характеристика.
- •121. Кір: етіологія, патоморфологія, ускладнення. Причини смерті.
- •122. Краснуха. Етіологія, патогенез, морфологічна характеристика, наслідки.
- •123. Скарлатина: етіологія, патоморфологія, ускладнення. Причини смерті.
- •124. Поліомієліт: етіологія, патоморфологія, ускладнення. Причини смерті.
- •125. Дифтерія: етіологія, класифікація, патоморфологія, ускладнення. Причини смерті.
-
Грип середньої тяжкості
Грип середньої тяжкості протікає із залученням до патологічного процесу слизової оболонки :
• верхніх дихальних шляхів,
• дрібних бронхів,
• бронхіол,
• легеневої паренхіми.
•У трахеї і бронхах розвивається серозно-геморагічне запалення, іноді з вогнищами некрозу слизової оболонки. У цитоплазмі бронхіального і альвеолярного епітелію є включення вірусу.
•Мікроскопічно в легенях: повнокрів'я, в альвеолах видно серозний, іноді геморагічний ексудат, десквамовані клітини альвеолярного епітелію, поодинокі нейтрофіли, еритроцити, ділянки ателектазу і гострої емфіземи; міжальвеолярні перегородки потовщені за рахунок набряку і інфільтрації лімфоїдними клітинами, іноді виявляються гіалінові мембрани.
•Перебіг грипу середньої тяжкості в цілому сприятливий: одужання наступає через 3-4 тижнів. У ослаблених людей, людей похилого віку, дітей, а також хворих серцево-судинними захворюваннями пневмонія може мати хронічний перебіг, явитися причиною серцево-легеневої недостатності і смерті.
-
Важка форма грипу має 2 варіанти:
-
грипозний токсикоз;
-
грип з переважно легеневими ускладненнями.
1)При важкому грипозному токсикозі на перший план виступає виражена загальна інтоксикація, обумовлена цито- і вазопатичною дією вірусу. У трахеї і бронхах виникають серозно-геморагічне запалення і некроз. У легенях на тлі розладів кровообігу і масивних крововиливів є безліч дрібних (ацинозних, часточкових) вогнищ серозно-геморагічної пневмонії, що чергуються з фокусами гострої емфіземи і ателектаза.
•У випадках блискавичного перебігу грипу можливий токсичний геморагічний набряк легенів. Дрібні крововиливи в головному мозку, внутрішніх органах, серозних і слизових оболонках, шкірі. Нерідко такі хворі помирають на 4-5-й день захворювання від крововиливів у життєво важливі центри або дихальної недостатності.
2)грип з легеневими ускладненнями обумовлений приєднанням вторинної інфекції (стафілокок, стрептокок, пневмокок, синьогнійна паличка).
•Ступінь запальних і деструктивних змін наростає від трахеї до бронхів і тканини легень. У найбільш важких випадках в гортані і трахеї знаходять фібринозно-геморагічне запалення з великими ділянками некрозу в слизовій оболонці і утворенням виразок. Розвивається деструктивний панбронхіт з послідовним формування гострих бронхоектазів, ателектазів та емфіземи. Характерна бронхопневмонія з нахилом до розвитку абсцесів, некрозу та крововиливів. В епітеліальних клітинах знаходять цитоплазматичні включення та АГ вірусу, в гістологічних зрізах легень – колонії мікробів. При розтині: легені збільшені в розмірах, мають пістрявий вигляд – « великі пістряві грипозні легені». В патологічний процес часто втягується плевра ( серозний або фібринозний плеврит, можлива емпієма плеври, яка може ускладнитись гнійним перикардитом або медіастинітом.)
Позалегеневі зміни при грипі
-
Внутрішні органи: дистрофічні та запальні процеси із розладами гемоциркуляції .
-
В серці, печінці, нирках: гіперемії, петехіальні крововиливи, білкова і жирова дистрофія паренхіми, запальні зміни рідко. Дистрофічні зміни інтрамуральних ганглії серця.
-
В головному мозку: при тяжкій формі – набухання, вклинювання мигдаликів мозочка у великий потиличний отвір, веде до смерті. Іноді – серозний менінгіт, може поєднуватись з енцефалітом.
-
Нерви: дистрофічні і запальні зміни у вузлах блукаючого та симпатичних нервів, у стовбурах периферичних нервів.
-
Вени: запальні зміни + утворення тромбів ( тромбофлебіт)
-
Артерії: осередковий лізис внутрішньої еластичної мембрани з потовщенням інтими і пристінковими тромбами – тромбоартеріїт.
Ускладнення грипу – головним чином з боку легень. Карніфікація ексудату, облітеруючий бронхіт і бронхіоліт, склероз стінки бронхів призводить до:
-бронхоектазів
-пневмофіброзу
-хронічної обструктивної емфіземи
-хронічної пневмонії
-легенево-серцевої недостатності
Ускладнення у нервовій системі ( енцефаліт, арахноїдит, неврит) спричиняють інвалідизацію хворих.
Особливості перебігу грипу у дітей.
У дітей раннього віку захворювання протікає важче
• часто розвиваються легеневі і позалегеневі ускладнення
•загальна інтоксикація
• ураження нервової системи
•велика кількість петехій у внутрішніх органах, серозних і слизистих оболонках.
•Місцеві зміни іноді супроводжуються катаральним запаленням і набряком слизистої оболонки гортані, звуженням її просвіту (несправжній круп) і асфіксією.
Особливості клінічного перебігу та морфологічних особливостей грипу А.
Захворювання найчастіше зумовлюють віруси типу А. Епідемії грипу, викликані вірусом цього типу, виникають через кожні 1-2 роки. Вірус грипу А більш вірулентний та контагіозний, ніж віруси грипу В і С. Це зумовлено тим, що вірус грипу А людини містить 2 різновиди N (N1, N2) і 3 різновиди H (H1, H2, H3). Останнім часом циркулюють переважно віруси A(H1N1) і A(H3N2). Після грипу, спричиненого вірусом типу А, імунітет зберігається не більше 2 років.
Особливості клінічного перебігу та морфологічних особливостей грипу В.
Цей серотип вірусу грипу майже виключно уражає людей і є менш поширений, ніж серотип A. Він мутує в 2-3 рази повільніше, ніж серотип A і, отже, менш генетично різноманітний. Тим не менш, серотип B здатний до мутацій, що призводить до зміни циркулючих штамів кожні 3-5 років, а це призводить до відповідних епідемій, яких спричинює цей серотип. Невеликий мутагенний потенціал в поєднанні з обмеженим колом носіїв вірусу, призводить до того, що пандемій грипу В не зафіксовано в природі.
Епідемії грипу, викликані вірусом цього типу, виникають через кожні 3-4 роки. Вірус В містить по одному різновиду H і N, тому він має лише різні серотипи усередині самого виду. Після грипу, спричиненого вірусом типу В, імунітет зберігається до 3-4 років.
Особливості клінічного перебігу та морфологічних особливостей грипу С.
Вірус грипу C заражає людей, собак і свиней. грип C зустрічається рідше, ніж інші типи, і зазвичай зумовлює тільки легке захворювання у дітей. Вірус С містить тільки H і не містить N, але він має рецептор, що руйнує ензим. Вірусу С не властива мінливість. Відсутність мутацій призводить до того, що людина хворіє на грип С практично один раз за життя. Після грипу, спричиненого вірусом типу С, імунітет зберігається протягом усього життя.
Вірусні інфекції. Парагрип – визначення, етіологія, патогенез, клініко-морфологічна характеристика, ускладнення.
Парагрип (від грец. раrа - біля ) - грипоподібне гостре інфекційне захворювання, що викликається вірусами парагрипу.
•Характеризується переважним ураженням дихальних шляхів і помірною інтоксикацією. Джерело інфекції – хвора людина або носій. Шлях передачі: повітряно-крапельний.
•Поширений повсюдно, складає близько 20% від загального числа ГРВІ. Під час епідемії грипу перебігає у вигляді супутнього захворювання.
•Хворіють люди різного віку, але переважно діти. Для дітей раннього віку особливо небезпечний у зв’язку з ризиком генералізації інфекції.
Етіологія
Збудники парагрипу- пневмотропні РНК- віруси типів 1-4, відносяться до сімейства Раrаmyхоviridаe. Віруси мають форму неправильних сфер діаметром 150-300 нм або довгих спіралей. Капсид вірусу містить чинник, що викликає
утворення багатоядерних клітинних симпластів.
Патогенез парагрипу схожий з таким при грипі, проте, інтоксикація виражена менше і перебіг захворювання більш легкий.
-
Парагрип, викликаний вірусами типів 1 і 2, протікає як легка форма грипу, проте при цьому часто виникають гострий ларингіт і набряк гортані, що ускладнюються несправжнім крупом і асфіксією.
-
Вірус парагрипу типу 3 веде до ураження нижніх дихальних шляхів,
-
а вірус типу 4 викликає інтоксикацію.
Клініко-морфологічна характеристика
Клінічно парагрип відрізняє поступовий початок та помірний інтоксикаційний синдром, субфебрильна температура, сухий («гавкаючий») кашель, сиплість голосу.
Патологічна анатомія. Характерною є проліферація епітелію трахеї і бронхів з появою поліморфних клітин, що мають одне або декілька пікнотичних ядер. Такі клітини утворюють подушкоподібні розростання. У легенях в серозно-десквамативному ексудаті зустрічаються такі ж багатоядерні клітини.
Інтерстиційна клітинна реакція в легенях виражена помірно, крововиливи -рідко.
Ускладнення виникають у разі приєднання вторинної інфекції. Найчастіше це:
• бронхопневмонія,
• ангіна,
• синусити,
• отит,
• євстахеїт,
• менінгоенцефаліт.
Причини смерті
-
При неускладненому парагрипі: асфіксія, обумовлена несправжнім крупом або вірусною пневмонією.
-
При приєднанні вторинної інфекції - легеневі ускладнення.
Вірусні інфекції. Респіраторно-синцитіальна інфекція – етіологія, патогенез, патоморфологія. Наслідки.
• Вірусні інфекції - це патологічний процес, що виникає через діяльність вірусів, викликаючи дистрофію та некроз клітин в яких він здійснює свою репродукцію.
• Респіраторно-синцитіальна інфекція (РС- інфекція) - гостре респіраторне інфекційне захворювання, яке сприченене респіраторно-синцитіальеим вірусом, який має високу контагіозність та носить епідемічний х-р.
• Етіологія - РС-вірус, РНК-вмісний, має властивість утворювати у культурі клітин гігантські клітини, синцитій, має діаметр 90-120 нм.
• Патогенез:
-
Інфекція розповсюджується повітряно-крапельним шляхом
-
Інкубаційний період 2-4 діб
-
Первична адсорбція з подальшим піноцитозом у клітини епітелію легень.
-
Відбувається реплікація вірусу. РНК вірусу транспортується на рибосоми ЕПР, де відбувається трансляція вірусного геному, потім у КГ відбувається дозрівання та збирання віріону.
-
АГ структура вірусу на поверхні уражених клітин з’єднує сусідні клітини утворюючи синцитій.
-
Репродукція в клітинах призводить до загибелі клітини та вивільненням новосформованих віріонів віруса
-
Віріони заселюють епітелій верхні дихальні шляхи
-
Викликаючи їх дистрофію, некроз та десквамацію клітин ВДШ.
-
Розвивається вторинна вірусемія, що супроводжуються вазопаралітичною (геморагії, стаз..) та імуносупремивною (зм. хемотаксис, фагоцитоз, виникають алергії) діями.
• Патоморфологія:
-
Проліферація епітелію трахеї, бронхів, бронхіол, альвеолярних ходів у вигляді сосочків або пластів з декількох клітин
-
Епітеліальні проліферати та ексудат призводять до обструкції бронхіального дерева утворюються вогнища гострої емфіземи та ателектаз легень
-
Клітина інфільтрація інтерстиціальної тканини легень виражена та поеднується с деструкцією стікок альвеол
-
При бронхопневмонії у запальному ексудаті наявна велика к-ть крупних клітин, що утворюють симпласти
-
Методом імунофлюорисценції можно виявити РС-антиген у клітинах альвеоляхних симпластив
-
При генералізації інвекції виявляються зміни у внутрішніх органах: кишківник, підшлункова залоза, печінка, нирки, що супроводжуються клітинною інфільтрацією, яка поєднана з сосочковими розростаннями епітелію. В ЦНС - очагова проліферація.
• Наслідки - у тяжких випадках смерть від пневмонії, що обумовлена вториннною інфекцією та генерацізацією інфекції або ускладненя через приєднання вторинної інфекції
Респіраторно-синцитіальна інфекція – це ГРВІ, збудником якої є РНК(-)вмісний респіраторно-синцитіальний вірус (RSV) родини Paramyxoviridae.
Це найчастіший збудник респіраторних інфекцій у дітей до 2 років. Смертельний вихід можливий при захворюванні малюків віком 1-6 місяців.
У старших дітей та дорослих інфекція протікає легко та елімінується самостійно.
Патогенез. Інфекція передається повітряно-крапельним шляхом під час кашлю та чхання. Репродукція відбувається в епітеліальних клітинах слизової оболонки верхніх і нижніх дихальних шляхів. Маніфестує в основному як бронхіоліт.
Патоморфологія:
-
ураження епітелію дрібних бронхіол, пневмоцитів 1го та 2го типів;
-
навколо артеріол – гостре запалення із нейтрофілами, моноцитами, Т-клітинами;
-
виражена обструкція дихальних шляхів за рахунок: решток запальних клітин, змішаних з фібрином та слизом, набряку міжальвеолярних перегородок і компресії їх гуперплазованими лімфоїдними фолікулами;
-
наявність гігантських клітин з ледь помітними рожевими цитоплазматичними включеннями.
Ускладнення: бронхіоліт, трехеобронхіт, пневмонія.
Вірусні інфекції. Аденовірусна інфекція –– визначення, етіологія, патогенез, клініко-морфологічна характеристика, ускладнення.
Аденовірусна інфекция - гостре респіраторне захворювання, спричинене аденовірусом, який пошкоджує дихальні шляхи, коньюктиву, лімфоїдну тканину.
• Етіологія - ДНК-вмісні (двонитчасті) віруси, що утворюють внутнішньоклітинні включення, діаметр віріона 70-90 нм.
• Патогенез:
-
Інфекція передається повітряно-крапельним шляхом
-
Адсорбція та піноцитоз у епітеліальні клітини
-
ДНК-вірусу транспортується у ядро, де відбувається репродукція вірусу
-
Цитопатична дія вірусу проявляється у формуванні внутрішньоядерних включень, що складаються з вірусних частин
-
Під час виходу віріонів з клітин відбувається лізис, що призводить до інтоксикації
-
Можлива подальша генералізація та приєднання вторинних інфекцій
• Патоморфологія:
-
Легка форма - гостре катаральне запалення ВДШ, глотки, регіональних лімфатичних вузлів, гострий коньюктивіт.
-
Слизова оолонка ВДШ гіперемована, набрякла, з петихіальними крововиливами, лімфогістоцитарною інфільтрацією та вираженою десквамацією епітеліальних клітин
-
У цитоплазмі фуксинові включення, ядро збільшене
-
В ексудаті, що складається з білкових мас з незначною к-тю макрофагів, лімфоїдних клітин, нейтрофілів та альвеолярного епітелію наявні аденовірусні клітини
-
В міжальвеолярних перегородках зустрічаються аденовірусні клітини, іноді у альвеолах утворюються гіалінові мембрани.
-
Тяжка форма - обумовлена генералізацією інфекції або приєднанням вторичних інфекцій
-
При генералізації розмножуються в епітеліальних клітинах кишківника, печінки, нирок, підшлункової залози, гангліозних клітинах головного мозку утворюючи аденовірусні клітини
-
У цих органах виникають розлади кровопостачання та виникає некроз
-
Приєднянна вторинних інфекцій викликає некроз та нагноєння.
• Наслідки:
-
Ускладнення: синусит, отит, ангінв, пневмонія (пов’язана з приєднанням вторинних інфекцій)
-
Смерть: при генералізації інфекції у головний мозок та при ушкодженні внутрішніх органів.
Вірусні інфекції. Коронавірусна інфекція –– визначення, етіологія, патогенез, клініко-морфологічна характеристика, ускладнення.
Збудником нового коронавірусного захворювання (COVID-19) є складний РНК-вмісний вірус родини Coronaviridae – бета-коронавірус SARS-CoV-2.
Уперше випадки інфікування були зафіксовані наприкінці грудня 2019 року в місті Ухань, провінція Хубей (Китай), яке стало епіцентром епідемічного спалаху, звідки інфекція поширилася поза межі країни й набула масштабів глобальної пандемії (ВООЗ, 11 березня 2020).
Первинним джерелом вважають кажанів та панголінів, які є природним резервуаром для SARS-CoV-2. Унаслідок частих мутацій та рекомбінацій коронавіруси набули здатності інфікувати людей, тобто передаватися від тварин - людині.
Патогенез. Інфекція передається контактним і повітряно-крапельним шляхом під час кашлю та чхання. Основними клітинами-мішенями коронавірусів є епітеліальні клітини та макрофаги. Для проникнення SARS-CoV-2 зв’язується з рецепторами до АПФ-2 (angiotensin-converting enzyme 2, ACE2 receptor) на епітелії повітроносних шляхів та пневмоцитах легеневої паренхіми, де й відбувається вірусна репродукція.
Клініко-морфологічна характеристика.
COVID-19 перебігає як інтерстиційна пневмонія (запалення інтерстицію). Часте ускладнення - тяжкий гострий респіраторний синдром (SARS), що характеризується дифузним пошкодженням альвеол (DAD, diffuse alveolar damage) із ознаками ГРДС.
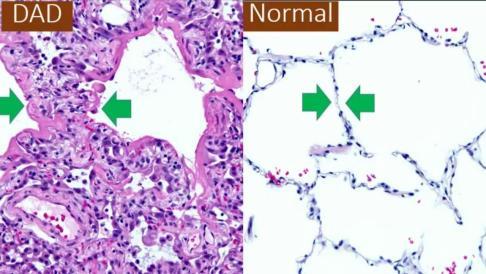
ГРДС = гострий респіраторний дистрес синдром (англ.ARDS = Acute Respiratory Distress Syndrome). Ознаки:
-
гіалінові мембрани (еозинофільні, бо складаються з білку);
-
міжальвеолярний та інтерстиційний набряк;
-
некроз епітеліоцитів;
-
крововиливи;
-
нейтрофіли в капілярах.
На КТ: ділянки зниження легеневої повітряності - картина «матового скла» («ground-glass opacity»).
Гістологічні знахідки.
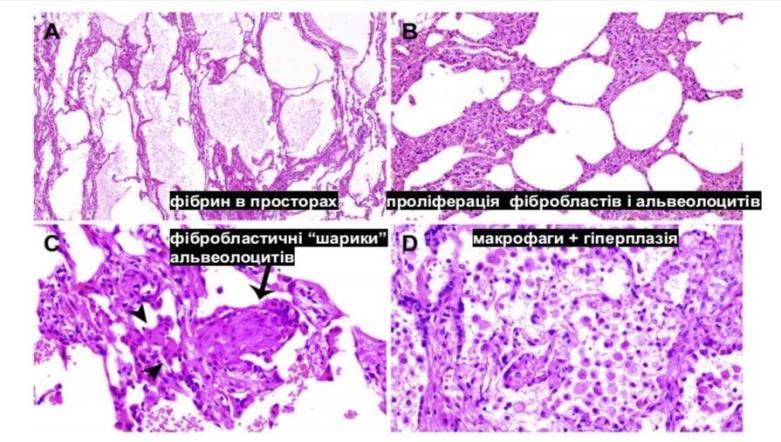
Ускладнення коронавірусної інфекції: ГРДС, сепсис, септичний шок, ушкодження серця, аритмії, гостра печінкова недостатність, коагулопатія, гостра ниркова недостатність, мультиорганна недостатність.
Коронавірусна інфекція асоціюється із загостренням таких хронічних хвороб, як ХОЗЛ, муковісцидоз, астма і т.п.
Вірусні інфекції. ВІЛ інфекція –– визначення, етіологія, патогенез, клініко-морфологічна характеристика.
• ВІЛ-інфекція - це захворювання викликане вірусом імунодефіциту людини. Назва пов’язана з тотальним пригніченням імуної системи, що супроводжується опортуністичними інфекціями та пухлинами: саркома Капоши, лімфоми.
• Етіологія - РНК-вмісний вірус, що відноситься до родини Retroviridae, рід Lentivirus, має оборотну транскриптазу та 2 молекули РНК.
• Патогенез:
-
Через кров, сперму, СМР проникає у організм людини
-
Зв’язується за допомогою білка gp 120 з CD4-клітинами
-
Синтезується домен (активний сайт білка gp 120) до ССR5 (СXCR4) ко-рецептор
-
За допомогою gp41 вірус проникає у клітину, де РНК-залежна ДНК-полімераза з 2хРНК утворює ДНК
-
ДНК-провіруса за допомогою фермента інтегрази інтегрується у геном людини (знаходиться там протягом всього життя та ділиться разом з клітиною, передається нащадкам)
-
В СD4-лімфоцитах він знаходиться у латентній формі. Активація СD4-лімфоцитів провокує бурну реплікацію ВІЛ, що призводить до масової загибелі клітин
-
У моноцитах та макрофагах реплікація повільна, без вираженої ЦПД, але змінюючи функціональний стан клітин, так як у геномі ВІЛ не тільки інформація про структури віруса, але й регуляторні гени.
-
Утворення многоядерних симпластів, внаслідок синтезу на поверхні інфікованої клітин вірусних частинок
-
Експесія інфікованими клітинами вірусних АГ у кровотік та з’єднання їх з не інфікованими клітинами стимулює імунну відповідь проти цих клітин
-
ВІЛ-інфіковані клітини виділяють фактор супресії, як наслідок втрачається функція впізнавання АГ структур СD4-клітинами.
-
Як наслідок: тотальне пригнічення функціз імуної системи
• Клініко-морфологічна х-ка:
-
Фолікулярна гіперплазія лімфатичних вузлів з виснаженням лімфоїдної тканини, зменшені в розмірі
-
ВІЛ-енцефаломієліт, при якому основні зміни у білій речовині та підкіркових структурах головного мозку.
-
Мікроскопічно: мікрогліальні вузлики, многоядерні симпласти, в яких можна виявити ВІЛ-структури.
-
У бічних та задніх столбах спинного мозку видні очаги розм’якшення та вакуолізації білої речовини. При деміелінізації біла речовина набуває сірого кольору
-
Різні опортуністичні інфекції викликають некроз тканин
-
Сам ВІЛ-геном провокує онкоперетворювання клітин, що гістологічно виявляється поліпорфізмом клітин, зміною архітектоніки тканин. (Саркома Капоші та В-клітинна лімфома)
Вірусні інфекції. Морфологічна характеристика стадії ВІЛ-лімфаденопатії.
Стадії ВІЛ-лімфаденопатії:
• Стадія перссистуючої генералізованої лімфаденопатії.
-
Збільшення лімфатичних вузлів (крім пахвових) у двох і більше групах, що зберігається протягом 3 міс. і більше.
-
Це единий прояв захворювання
-
Збільшення лімфатичних вузлів пов’язано з гіперплазією лімфатичних фолікулів, зумовленої розвитком клітинної імунної відповіді на ВІЛ
-
Лімфатичнв вузли безболісні, рухливі, не спаяні між собою і з навколишніми тканинами, їх розміри можуть змінюватися
-
Біопсію проводять, якщо збільшення лімфатичних вузлів супроводжується підвищенням температури тіла, зниженням маси тіла або якщо вони спаюються з навколишніми тканинами та стають болючими
• Стадія прогресування захворювання і тривалого зниження CD4-клітин.
-
Безсимптомна
• ВІЛ/СНІД-асоційована стадія.
-
Поява опортуністичних інфекцій, тобто тих, які в нормі не викликають хвороб у людей
-
Поява онкологічних захворювань, таких як саркома Капоші, інвазивний рак шийки матки, неходжкінська лімфома, лімфома ЦНС та інших
ВІЛ інфекція та СНІД.Опортуністичні інфекції, їх клініко-морфологічна характеристика
Найпоширеніші опортуністичні респіраторні інфекції при ВІЛ/СНІД:
(1) бактеріальні (M.TUBERCULOSIS !!!, P. aeruginosa, Mycobacterium spp., L. pneumophila, Listeria monocytogenes); (2) вірусні (Cytomegalovirus, Herpesvirus); та (3) грибкові (P. jiroveci, Candida spp., Aspergillus spp., and Cryptococcus neoformans).
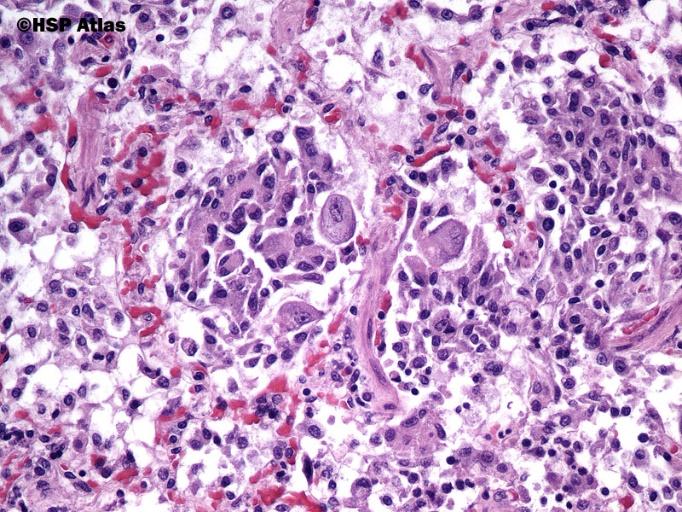
CMV (цитомегаловірус) - найбільш розповсюджений вірус-опортуніст при СНІД. Первинна дисемінація вірусу в легенях (пневмонія), ШКТ (коліт), сітківці (ретиніт).
Морфологія. Легені: типові зміни при інфекції CMV, мононуклеарні інфільтрати, фокальні некрози, ймовірне ускладнення – ГРДС.
ШКТ: інтестинальні некрози, виразкоутворення, формування «псевдомембран», клінічно – виснажуюча діарея.
Гістологічно: характерне для СMV-інфекції збільшення рлзмірів інфікованих клітин. Виражений клітинний та ядерний плеоморфізм. Чисельні базофільні включення в ядрі та цитоплазмі. Ядро оточує помітний прозорий ореол («совине око»). Уражаються епітеліоцити паренхіми залозистих органів, нейрони – у мозку; альвеолярні макрофаги, епітеліоцити та ендотеліоцити – у легенях, канальцевий епітелій та гломерулярні ендотеліоцити – у нирках.
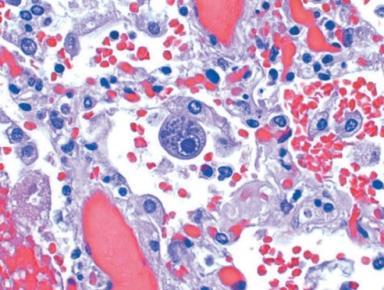
Мікрофотографія CMV у легенях
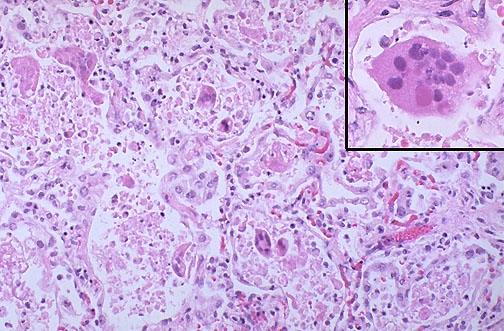
Pneumocystis jiroveci - збудник пневмоцистної пневмонії.
Морфологія: характерний інтраальвеолярний пінистий ексудат та інфільтрація міжальвеолярних перегородок лейкоцитами, набряк перегородок; за допомогою спец.барвників виявляють багатоядерні цисти зі спорозоїтами; у проствіті окремих альвеол – скупчення лімфоцитів, плазмоцитів, макрофагів.
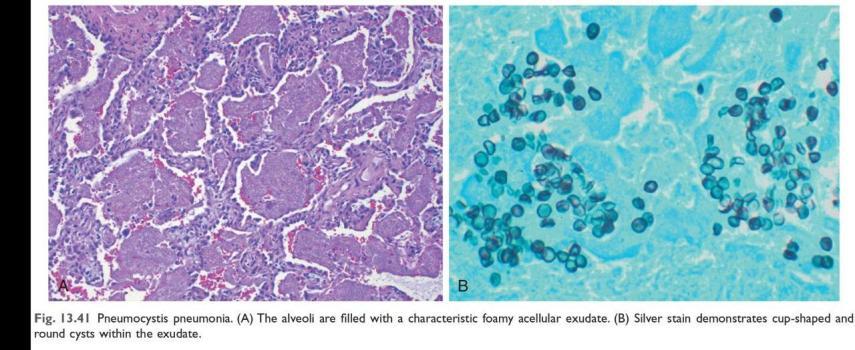
Candida albicans – збудник кандидозу.
При імунодефіциті інфекція набуває системного характеру.
Найчастіші паттерни : ураження слизової оболонки ротової порожнини, вагініт, езофагіт, ураження шкіри (оніхомікоз, фолікуліт, пароніхія, шкірні висипи). Інвазивний кандидоз із гематогенною дисемінацією в органи й тканини: абсцес нирки, ендокардит, міокардіальний абсцес, менінгіт, ендофтальміт, абсцес печінки, кандидозна пневмонія тощо.
Кандидозна пневмонія. Морфологічно:двобічні вузликові інфільтрати, нагадує пневмоцистну пневмонію (див. вище).
Cryptococcus neoformans – дріжджеподібний гриб,збудник криптококозу.
Маніфестує майже виключно як опортуністичне захворювання.
Первинно вражаються легені, звідки відбувається дисемінація в оболонки мозку та інші органи.
Морфологія.Легені: у просвіті альвеол масивні скупчення криптококів – округлих клітин синього кольору з великою капсулою у вигляді прозорого ореола; міжальвеолярні перегородки потовщені через інфільтрацію їх макрофагами.
ВІЛ інфекція. Пухлини, асоційовані з ВІЛ-інфекцією, їх клініко-морфологічна характеристика.
ВІЛ-інфіковані пацієнти часто мають підвищений ризик виникнення ракових пухлин. Це в першу чергу пов'язано з коінфекцією онкогенними ДНК-вірусами, особливо, вірусом Епштейна-Барра, герпесвірусом, асоційованим з саркомою Капоші (герпесвірус людини 8 типу), і папіломавірусом людини.
Саркома Капоші (множинна ідіопатична геморагічна саркома) є найпоширенішою пухлиною, що виникає у ВІЛ-інфікованих пацієнтів. Саркома Капоші викликається гаммагерпесвірусом, званим вірусом герпесу, пов'язаним з саркомою Капоші. Симптомом захворювання є поява пурпурних вузликів на шкірі або в порожнині рота, на епітелії шлунково-кишкового тракту і в легенях. Мікроскопічно пухлина складається із безліч новоутворених хаотично розташованих тонкостінних судин з добре визначеним ендотелієм і пучків веретеноподібних клітин. У пухкій стромі часто спостерігаються крововиливи і скупчення гемосидерину. У більшості хворих спочатку виникає пневмонія, викликана Pneumocystis carinii, за якою йдуть інші додаткові інфекції і саркома Капоші.
В-клітинні лімфоми, наприклад, лімфома Беркітта, дифузна великоклітинна В-клітинна лімфома та первинна лімфома ЦНС, частіше зустрічаються у ВІЛ-інфікованих пацієнтів. Ці форми пухлин часто віщують несприятливий прогноз перебігу захворювання. Вірус Епштейна-Барр є однією з причин виникнення таких лімфом. У ВІЛ-інфікованих пацієнтів лімфоми часто виникають в незвичайних місцях, наприклад, в ШКТ. В разі діагностики саркоми Капоші й агресивної В-клітинної лімфоми у ВІЛ-інфікованого хворого ставиться діагноз «СНІД». Інвазивний рак шийки матки, викликаний папіломавірусом людини, у ВІЛ-інфікованих жінок також вказує на розвиток СНІДу.
Лімфома Беркітта, або африканська Лімфома, частіше зустрічається в верхній або нижній щелепі, а також в яєчниках. Рідше — в нирках, наднирникових залозах, лімфовузлах. Пухлина складається з дрібних лімфоцитоподібних клітин, серед яких зустрічаються великі, зі світлою цитоплазмою макрофаги, що складає враження «зоряного неба».
У ВІЛ-інфікованих пацієнтів також часто виникають інші пухлини, наприклад, хвороба Ходжкіна (лімфогранулематоз), анальний рак і ректальна карцинома, гепатоклітинна карцинома, рак голови та шиї, рак легенів. Перераховані захворювання можуть спричинювати віруси (Епштейна-Барр, папіломавірус людини, віруси гепатитів В і С), або інші фактори, в тому числі канцерогени
Вірусні інфекції. Сказ – етіологія, патогенез, патоморфологія. Наслідки.
Сказ (водобоязливість, гідрофобія) — це гостре інфекційне вірусне захворювання, на яке хворіють люди та тварини (антропозооноз) з характерним пошкодженням ЦНС.
Етіологія та патогенез: Збудником хвороби є вірус сказу з сімейства рабдовірусів, патогенний для людини і більшості теплокровних тварин. Рана шкіри при укусі людини хворою твариною вважається вхідними воротами інфекції. Із рани вірус, якому властива нейротропність, розповсюджується по периневральних про міжках, досягає нервових клітин головного та спинного мозку, заглиблюється в них і там розмножується. Інкубаційний період триває 30 — 40 діб. Тривалість хвороби 5-7 діб. В перебігу хвороби визначають стадію передвісників, збудження та паралітичну. На початку захворювання на місці укусу, який на цей час загоюється шрамом, нерідко спалахує ексудативне запалення, а в периферичних нервах тієї ж області з'являються запальні інфільтрати та розпад мієлінових оболонок.
Патоморфологія: Характерні морфологічні зміни розвиваються у головному мозку, котрий набрякає, стає повнокровним, іноді з дрібними крововиливами, переважно в довгастому мозку.
Характерні зміни знаходять лише при мікроскопічному дослідженні, вони торкаються нервових клітин стовбурової частини головного мозку, стінок IIІ шлуночка мозку та гіпокампу. Внаслідок репродукції віруса сказу в нервових клітинах розвивається хроматоліз, гідропія, які завершуються некрозом. Навкруги загиблих нервових клітин, дрібних судин спостерігаються скупчення
мікрогліальних та лімфоїдних клітин, утворюючих вузлики сказу. Іх особливо багато у довгастому мозку, стінках водопроводу великого мозку (сильвіїв водопровід), але вони зустрічаються і в інших відділах нервової системи, іноді в сполученні з дрібни ми крововиливами. Такі зміни в головному мозку відповідаєють морфологічним проявам енцефаліту. Аналогічні зміни зустрічаються і у спинному мозку, особливо шийному потовщенні.
У вузлах вегетативної нервової системи також відбувається загибель нервових клітин; навколо них з'являється посилена проліферація сателітів, клітин лімфоїдного типу — утворюються вузлики сказу. Особливо різко такі зміни виражені у трійчастому (так званому гасеровому) та верхніх шийних симпатичних вузлах.
Великого діагностичного значення набуває знаходження в нер вових клітинах гіпокампу, рідше в інших відділах головного моз ку, так званих тілець Бабеша-Негрі, що являють собою еозинофільні утворення (включення) у цитоплазмі клітин.
У слинних залозах зустрічаються круглоклітинні інфільтрати навколо судин; у нервових вузлах залоз — вузлики сказу. У внутрішніх органах спостерігаються дистрофічні зміни.
Смерть хворих на сказ без лікування та без використання антирабічної сироватки настає у 100% випадків. Хворі, яким проведене антирабічне щеплення, лишаються здоровими. Однак після щеплення можливі ускладнення: менінгоенцефаліт, висхід сонний параліч Ландрі та окремих нервів; іноді психічні розлади.
Рикетсіози – визначення, класифікація. Клініко-морфологічна характеристика епідемічного висипного тифу. Ускладнення.
Рикетсіози — група хвороб, збудниками яких є мікроорганізми роду рикетсій, які в наш час відносять до бактерій.
Класифікація (за П.Ф.Здродовським і Є.А.Голіневич):
Вошистий, або епідемічний, висипний тиф та спорадичий висипний тиф, або хвороба Брілла-Цінсера
Ендемічний, або пацючий, висипний тиф
Плямиста пропасниця Скелястих гір
Марсельська пропасниця
Кліщовий висипний тиф
Північноавстралійський тиф
Везикулярний, або віспоподібний, рикетсіоз
Пропасниця цуцугамуші
Ку-гарячка
Волинська пропасниця
Кліщовий пароксизмальний рикетсіоз
Етіологія: Збудником висипного тифу є рикетсія Провацека-да Роха-Ліма. Джерелом захворювання та резервуаром інфекції є хвора людина, а носієм від здорового до хворого — одежна (іноді головна) воша.
Патогенез: Вона заражається від хворої на тиф людини, а потім, при укусі здорових, через свої фекалії розповсюджує рикетсії при розчесах шкіри. Після інкубаційного періоду, який продовжується 10-12 діб, починається пропасний період захворювання, який супроводжується генералізований токсикопаралітичним ураженням мікроциркуляторного русла, особливо вираженим у довгастому мозку, що веде до зниження артеріального тиску. Ці явища посилюються, коли внаслідок вторгнення і розмноження в ендотелії дрібних судин рикетсій, розвивається генералізований васкуліт з переважним ураженням ЦНС, особливо довгастого мозку, та шкіри. На висоті пропасного періоду (на 2-3-му тижні хвороби) у зв’язку з пошкодженням довгастого мозку можуть розвиватися бульбарні розлади. Розповсюджені васкуліти в поєднанні з розладами нервової трофіки знижують стійкість тканин; у хворих розвиваються некрозу тканин, пролежні. Ураження симпатичної нервової системи і наднирникових залоз посилює гіпотонію, супроводжується розладами серцевої діяльності, що може призвести до смерті.
Патоморфологія: Основні зміни визначаються лише за допомогою мікроскопа. На шкірі визначаються сліди висипу у вигляді плям і крапок коричневого та червоного кольору. Особливо характерною є присутність кон’юнктивального висипу, який постійно відмічається на 2-4 тижні хвороби. Речовина мозку повнокровна, м’які оболонки тьмяні (серозний менінгіт), селезінка збільшена, м’яка, повнокровна, тканина її дає невеликий зіскрібок пульпи на розтині. В інших органах — дистрофічні зміни.
При мікроскопічному дослідженні виявляються зміни капілярів і артеріол, характерні для висипнотифозного васкуліту. Спочатку спостерігають набухання, деструкцію, злущування ендотелію і формування тромбів. Пізніше зростає проліферація ендотелію, адвентиціальних і періадвентиціальних клітин, навкруги судин з’являються лімфоцити і поодинокі нейтрофіли, у стінці судин розвивається осередковий некроз.
Зміни в судинах можуть коливатися як за інтенсивність, так і за ступенем участі проліферативних, некробіотичних або тромб оптичних процесів. Виходячи з цього, розрізняють кілька видів висипнотифозного васкуліту:
-
Бородавчастий ендоваскуліт
-
Проліферативний васкуліт
-
Некротичний васкуліт
Осередки ендо- та периваскулярної інфільтрації мають вигляд вузликів, що є найбільш характерними утвореннями при висипному тифі — висипнотифозні гранульоми Попова. Їх знаходять в усіх органах і системах, за винятком печінки, селезінки, лімфатичних вузлів та кісткового мозку, але будова гранульом і характер васкулітів різноманітні у різних органах.
Ускладнення — різноманітні і пов’язані зі змінами судин і нервової системи:
-
Трофічні розлади шкіри
-
Гнійний паротит і отит
-
Олеогранульоми (некроз жирової тканини)
-
Бронхіт, пневмонія
-
Сепсис
Смерть настає внаслідок серцевої недостатності або від ускладнень.
Бактеріальні інфекції. Черевний тиф: визначення, класифікація патоморфологія окремих форм, ускладнення.
Черевний тиф — це гостре інфекційне захворювання з групи кишкових, типовий антропоноз.
Етіологія: Збудником черевного тифу є Salmonella typhi. Зараження відбувається аліментарним шляхом. Джерелом зараження може бути хвора людина або носій. Інкубаційний період складає 10-14 днів.
Місцеві зміни, характерні для черевного тифу, можна поділити на такі види:
Ілеотиф — коли місцеві зміни переважають в тонкому кишечнику.
Колотиф — коли місцеві зміни переважають в товстому кишечнику.
Ілеоколотиф — коли місцеві зміни відбуваються і у тонкій, і у товстій кишці.
Морфогенез черевного тифу:
Стадія мозкоподібного набухання — характеризується збільшенням групових фолікулів, вони виступають над поверхнею слизової оболонки кишки, на поверхні утворюються борозни та звивини. На розтині фолікули сіро-червоні, соковиті. Мозкоподібне набухання поєднується з катаральним ентеритом. В основі цієї стадії лежить проліферація моноцитів, гістіоцитів та ретикулярних клітин, які витісняють лімфоцити. Ці клітини виходять за межі групових фолікулів і слизової оболонки. Особливо характерним є утворення черевнотифозних гранульом — скупчень черевнотифозних клітин, що в свою чергу є макрофагами, які поглинають черевнотифозні палички.
Стадія некрозу — в основі лежить некроз черевнотифозних гранульом. Починається з поверхневих шарів групових фолікулів і поступово заглиблюється. Навколо некротичних мас виникає демаркаційне запалення. Мертва тканина імбібується жовчю і набуває зеленуватого кольору. В інтрамуральних гангліях спостерігаються дистрофічні зміни нервових клітин і волокон.
Стадія «брудних виразок» (утворення виразок) — перехід в цю фазу пов’язаний з секвестрацією та відторгненням некротичних мас. Раніше всього «брудні» виразки з’являються в нижньому відділі клубової кишки, потім у вищележачих відділах. З’являється небезпека кишкової кровотечі та перфорації стінки кишки.
Стадія «чистих виразок» — виразки розміщуються вздовж кишки. Краї їх рівні, незначно закруглені. Дно виразок чисте, утворене м’язовим шаром, рідше — серозною оболонкою.
Стадія загоєння — на місці виразок утворюються ніжні рубчики. Лімфатична тканина кишки частково або повністю відновлюється, незначно пігментується.
Загальні зміни:
Черевнотифозний висип — з’являється на 7-11 день хвороби, переважно на шкірі тулуба, перш за все на животі. Висип розельозно-папульозного характеру, зникає при надавлюванні. Гістологічно головним чином в сосочковому шарі шкіри гіперемія судин, лімфоїдні запальні інфільтрати, епідерміс пухкий з явищами гіперкератозу.
Селезінка — як правило, збільшена в 3-4 рази. Капсула напружена, тканина темно-червоного кольору, дає значний зіскрібок пульпи. Відмічаються гіперплазія червоної пульпи, проліферація моноцитарних елементів і ретикулярних клітин з утворенням гранульом.
Міокард, печінка, нирки — дистрофічні зміни.
Жовчний міхур — запалення (холецистит).
Ускладнення:
Кишкові
-
Кровотеча — виникає на 3 тижні хвороби, може бути смертельною.
-
Прорив виразки — виявляється на 4 тижні хвороби. Знаходять проникнення черевнотифозних гранульом у глибокі відділи м’язового шару кишки і некроз очеревини.
-
Перитоніт — спричинений розривом виразки, некротичними змінами брижових лімфатичних вузлів або надривом капсули селезінки.
Позакишкові
-
Пневмонія (стафілококова, пневмококова)
-
Гнійний перихондрит гортані з розвитком пролежнів на вході в стравохід
-
Воскоподібні некрозу прямих м’язів живота (ценкерівський некроз)
-
Гнійний остеомієліт
-
Внутрішньом’язові абсцеси
-
Менінготиф
-
Нефротиф
-
Міокардит
-
Черевнотифозний сепсис
Бактеріальні інфекції. Сальмонельози: визначення, етіологія, патоморфологія окремих форм, ускладнення.
Сальмонельоз — це кишкова інфекція, зумовлена сальмонелами, що належить до групи антропозоонозів і характеризується переважним ураженням тонкого кишечника.
Етіологія: Збудниками сальмонельозів можуть бути бактерії сімейства Enterobactericae роду Salmonellae. Найчастіше збудниками сальмонельозів є Salmonella typhimurium, Salmonella enteriditis (Gartneri) та Salmonella cholerae suis. Зараження відбувається аліментарним шляхом. Джерелом зараження можуть бути хворі люди і носії, а також м’ясо худоби і птахів при недотриманні правил забою тварин і зберігання м’яса, курячі яйця.
Патоморфологія окремих форм:
1) Інтестинальна, або токсична форма — розвивається, в основному, при харчовому отруєнні. Для неї характерна картина найгострішого гастроентериту, який призводить до різкого зневоднення організму. Захворювання схоже з холерою, тому його називають «домашня холера».
2) Септична форма — характеризується тим, що при незначно виражених змінах у тонкій кишці (гіперемія, набряк, гіперплазія лімфатичного апарату) має місце гематогенна генералізація збудника з утворенням у багатьох органах (легенях, головному мозку тощо) метастатичних гнійників.
3) Черевнотифозна форма — нагадує черевний тиф. Збудниками є Salmonella paratyphi A i Salmonella paratyphi B. В кишках, лімфовузлах, селезінці розвиваються зміни, подібні до таких при черевному тифі, але слабше виражені. Кишкові ускладнення при черевнотифозній формі зустрічаються рідко.
Ускладнення: колапс, інфекційно-токсичний шок, гостра ниркова недостатність, тромбогеморагічний синдром, токсична енцефалопатія, набряк мозку, набряк легень, кровотечі, перфорації, порушення функції печінки, рестриктивний гастрит. Кровотечі і перфорації зазвичай виникають на 3-4 тиждень.
Бактеріальні інфекції. Дизентерія: визначення, етіологія патоморфологія місцевих та загальних змін, ускладнення та причини смерті.
Дизентерія, або шигельоз — це гостре кишкове інфекційне захворювання з переважним ураженням товстої кишки і явищами інтоксикації.
Етіологія: Збудниками є група споріднених бактерій — шигел — з частою зміною їх видів. Зараження відбувається фокально-оральним шляхом. Інкубаційний період складає до 3 діб.
Морфогенез: Виділяють такі стадії в морфогенезі дизентерії:
Катарального коліту (2-3 дні) — характеризується гіперемією та набуханням слизової оболонки кишки, в якій знаходяться поверхневі ділянки некрозу і крововиливи. Просвіт кишки звужений через спазм м’язового шару. На мікроскопічному рівні знаходять злущення епітелію, в цитоплазмі якого знаходять шигели, гіперемія, набряк, крововиливи та осередки некрозу слизової оболонки. В стромі — лімфоцитарні інфільтрати.
Фібринозного, частіше дифтеричного, коліту (5-10 днів) — стадія змінює катар слизової оболонки. На вершині її складок і між складками з’являється фібринозна плівка коричнево-зеленого кольору. Стінка кишки потовщена, просвіт різко звужений. Слизова оболонка по периферії некротичних осередків, як і підслизовий шар, набрякла, інфільтрована лейкоцитами, з фокусами геморагій. В підслизовому (так званому мейснерівському) та міжм’язовому (так званому ауербаховому) сплетеннях знаходять дистрофічні і невротичні зміни (вакуолізація, каріолізис нервових клітин, розпад нервових волокон, розмноження лемоцитів).
Виразкового коліту (10-12-й день захворювання) — характеризується виразками, що виникають насамперед в прямій і сигмовидній кишках у зв’язку з відторгненням плівок і некротичних мас. Виразки мають неправильні контури і різну глибину. В дні виразок некротичні маси, інфільтровані нейтрофілами. Підслизова оболонка набрякла, з вираженою поліморфноядерною інфільтрацією.
Загоювання виразок (3-4 тижні) — характеризується переважанням процесів регенерації. Дефекти слизової оболонки заповнюються грануляційною тканиною. Можлива повна регенерація при незначних дефектах слизової оболонки. При глибокій і розповсюдженій деструкції слизової оболонки утворюються рубці, які призводять до звуження просвіту кишки. Можливе в’яле загоювання виразок, при цьому з’являються псевдополіпи слизової оболонки.
У дітей на фоні катарального запалення можливе виникнення змін лімфатичного апарату кишки. Відбувається гіперплазія клітин солітарних фолікулів, вони збільшуються в розмірах і виступають над поверхнею слизової оболонки (фолікулярний коліт). Центральні ділянки фолікулів можуть підлягати некрозу та гнійному розплавленню, на поверхні фолікулів з’являються виразки (фолікулярно-виразковий коліт).
Загальні зміни (не мають будь-яких характерних рис):
Регіонарні лімфовузли — виникає запалення (лімфаденіт) з явищами мієлоїдної метаплазії.
Селезінка — спостерігається гіперплазія лімфоїдних клітин. Сама селезінка незначно збільшується у розмірах.
Серце, печінка — часто виникає жирова дистрофія. У печінці, крім того, можлива поява дрібноосередкових некрозів.
Нирки — нерідко спостерігається некроз епітелію канальців.
Порушення мінерального обміну — виникають досить часто і ведуть до появи вапнових метастазів, утворення мікро- і макролітів.
Ускладнення:
-
Кишкові
-
Перфорація (мікроперфорація) виразки з розвитком парапроктиту або перитоніту
-
Флегмона кишки
-
Внутрішньокишкова кровотеча
-
Рубцеві стенози кишки
-
Позакишкові
-
Бронхопневмонія
-
Пієліт та пієлонефрит
-
Серозні (токсичні) артрити
-
Пілофлебітичні абсцеси печінки
-
Амілоїдоз
-
Виснаження (кахексія)
Смерть хворих найчастіше настає внаслідок кишкових та поза кишкових ускладнень.
Бактеріальні інфекції. Ієрсиніоз: визначення, етіологія, патоморфологія клініко-морфологічних форм, ускладнення та причини смерті.
Ієрсиніоз – гостре інфекційне захворювання, яке характеризується ураженням шлунка та кишечника зі схильістю до генералізації процесу та ураженням різних органів.
Відноситься до зоонозів. У природі уснує природний резервуар хвороби (гризуни, кішки, собаки, свині, велика і мала рогата худоба). Джерелом зараження можуть бути хворі на ієрсиніоз та носії. Частіше хворіють діти.
Збудник – Yersinia enterocolitica. Шлях зараження аліментарний через заражені овочі, фрукти, м’ясо, молоко.
Після зараження інфект долає шлунково-кишковий бар’єр, проникає в слизову тонкої кишки, викликає ентерит. Потім ієрсинії лімфогенно проникають в мезентеріальні ЛВ, де розмножуються і накопичуються – розвивається мезентеріальний лімфаденіт. В подальшому відбувається прорив бактерій із лімфатичної системи в кров, що призводить до дисемінації інфекції, ураження внутрішніх органів, інтоксикації. Адекватна імунна реакція на збудника закінчується видужанням.
Виділяють 3 клініко-морфологічні форми захворювання:
|
Абдомінальна форма |
Апендикулярна форма |
Септична форма |
|
Протікає за типом гастроентероколіту/ентериту. Домінує катаральний або катарально-виразковий ентерит. Слизова термінального відділу клубової кишки набрякла, просвіт її звужений, у ділянці гіперплазованих групових лімфоїдних фолікулів круглі виразки. Характерна інфільтрація всіх шарів стінки кишки нейтрофілами, мононуклеарними клітинами, еозинофілами, плазматичними клітинами. На дні виразок – ієрсиніїта поліморфноядерні лейкоцити. Мезентеріальні ЛВ збільшені, спаяні в пакети, тканина інфільтрована поліморфноядерними лейкоцитами, еозинофілами, гістіоцитами. Печінка збільшена, дистрофія гепатоцитів. Селезінка гіперплазована, з редукцією лімфоїдної тканини. Імунокомплексні ушкодження – васкуліти, тромбоваскуліти, фібриноїдний некроз. |
Виявляються будь-які форми гострого апендициту, що поєднується з термінальним ілеїтом та брижевим мезаденітом. У стінці апендикса значна інфільтрація поліморфноядерними лейкоцитами, еозинофілами, гістіоцитами, інколи ієрсиніозні гранульоми, які складаються з макрофагів, епітеліоїдних клітин та поодиноких кл. типу Пирогова-Лангханса. Для гранульом характерні каріорексис та гнійне розплавлення. |
Перебігає за типом септицемії. У 50% випадків закінчується летально. |
Ускладнення мають інфекційно-алергічний характер. У ранньому періоді можливі перфорація виразок кишок з розвитком перитоніту, жовтяниці, пневмонії. У пізньому періоді – поліартрит, вузликова еритема, синдром Рейтера, міокардит.
Смерть спостерігається в основному при септичній формі.
Бактеріальні інфекції. Холера: визначення, етіологія, патоморфологія стадій холери, ускладнення та причини смерті.
Холера – гостра інфекційна хвороба з переважним ураженням шлунка та тонкої кишки. Холера відноситься до групи карантинних/конвенційних інфекцій, надзвичайно контагіозна. Суворий антропоноз.
Збудник – холерний выбріон (Коха), вібріон Ель-Тор. Джерело зараження – хворий на холеру та вібріоносій. Резервуар збудника – вода. Зараження ентеральне при вживанні інфікованої води.
Інкубаційний період 3-5 діб. Вібріони долають кислотний бар'єр шлунка, розмножуються та виділяють екзотоксин у тонкій кишці, внаслідок чого слизова останньої виділяє надмірну кількість ізотонічної рідини, що призводить до профузної діареї. Відбувається зневоднення організму, гіповолемічний шок, обмінний ацидоз, згущення крові та гіпоксія, прогресуюча олігурія та зниження температури тіла (алгідний період холери). Прогресуючий ексикоз і порушення електролітного балансу відіграють провідну роль у виникненні холерної коми.
У розвитку холери розрізняють 3 періоди:
|
Холерний ентерит |
Холерний гастроентерит |
Алгідний період |
|
Має серозний або серозно-геморагічний характер. Слизова набрякла, повнокровна, відмічається гіперсекреція келихоподібних клітин з виділенням секрету в порожнину кишки. Поодинокі/багаточисленні крововиливи. |
Явища ентериту зростають, епітеліальні клітини вакуолізуються, втрачають мікроворсинки, деякі гинуть та десквамуються. Приєднується серозний або серозно-геморагічний гастрит. Прогресуюче зневоднення внаслідок діареї, блювоти. |
У тонкій кишці різке повнокрів'я, набряк, некроз, злущення епітеліальних клітин ворсин, інфільрація слизової лімфоцитами, плазматичними клітинами, нейтрофілами, осередки крововиливів. Петлі кишки розтягнуті, в їх порожнині безбарвна рідина без запаху, що має вигляд рисового відвару (3-4 л). Прояви ексикозу яскраво виражені. Швидке трупне задубіння («поза гладіатора»), суха, зморшкувата шкіра («руки прачки»), слизові оболонки сухі, серозні оболонки вкриті липким слизом, який тягнеться у вигляді ниток. Селезінка зменшена, зморшкувата, фолікули атрофовані, гемосидероз пульпи. У печінці дистрофія гепатоцитів та осередкові некрози паренхіми. Жовчний розтягнуутий прозорою «білою жовчю». У нирках некроз епітелію канальців головних відділів нефрона. У міокарді та ГМ дистрофічні та некробіотичні зміни. |
Специфічні ускладнення: холерний тифоїд (дифтеритичний коліт, підгострий екстракапілярний гломерулонефрит/некроз епітелію ниркових канальців), постхолерна уремія (численні інфарктоподібні некрози у корковій речовині нирок). Неспецифічні ускладнення: пневмонія, абсцеси, флегмона, рожа, сеспис.
Смерть настає в алгідний період від зневоднення, коми, уремії, інтоксикації.
Кір: етіологія, патоморфологія, ускладнення. Причини смерті.
Кір – гостре висококонтагіозне інфекційне захворювання, для якого характерні катаральні запалення слизових оболонок верхніх дихальних шляхів, кон’юнктиви та пламисто-папульозних висипів на шкірі. Діти молодше 3х років та дорослі рідко хворіють.
Збудник - РНК-місний вірус, що відноситься до міксовірусів. Передача повітряно-крапельним шляхом.
Вірус потрапляє у верхні дихальні шляхи і в кон'юнктиву очей. В епітелії слизових оболонок вірус викликає дистрофічні зміни і проникає в кров, що супроводжується короткочасною вірусемією, наслідком якої є розселення вірусу в лімфоїдну тканину, викликає в ній імунну перебудову. Вірусемія стає більш вираженою та тривалою, з'являється висип. Із закінченням висипань на шкірі вірус зникає з організму.
Тривалість захворювання — 2-3 тиж. Перенесений кір залишає стійкий імунітет.
У слизовій оболонці зіву, трахеї, бронхів, кон’юнктиві катаральне запалення. Слизова набрякла, повнокровна, секреція слизу різко підвищена, що супроводжується нежитєм, кашлем, сльозотечею.
У важких випадках можуть виникнути некрози, слизова оболонка стає тьмяною, сірувато-жовтого кольору, на поверхні її видно дрібні грудочки. Набряк і некрози слизової оболонки гортані можуть викликати рефлекторний спазм її мускулатури з розвитком асфіксії – несправжній круп. Мікроскопічно у слизових оболонках - гіперемія, набряк, вакуольна дистрофія епітелію, аж до її некрозу і злущення, посилена продукція слизу слизовими залозами.
Для кору характерною є метаплазія епітелію слизових оболонок в багатошаровий плоский, яка спостерігається в ранні терміни (5-6-й день хвороби) і різко знижує бар'єрну функцію епітелію.
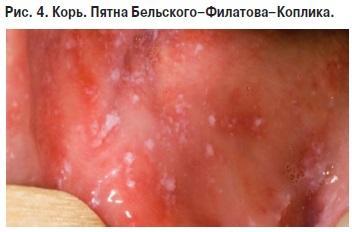
Енантема визначається на слизовій оболонці щік відповідно малим нижніх кутніх зубів у вигляді білуватих плям, Більшовського—Філатова—Коплика.
Екзантема у вигляді великоплямистого папульозного висипу з'являється на шкірі спочатку за вухами, на обличчі, шиї, тулубі, потім на розгинальних поверхнях кінцівок. Мікроскопічно елементи висипу являють собою осередки набряку, гіперемії, відзначаються вакуолізація епідермісу, аж до фокусів некрозу, набряк і явища неповного ороговіння(паракератоз). В мигдалинах, червоподібному відростку і лімфатичних вузлах - гігантські багатоядерні макрофаги.
Серед ускладнень центральне місце займають ураження бронхів та легень, пов'язані з приєднанням вторинної вірусної та бактеріальної інфекції. Уражається не тільки внутрішня оболонка бронхів(ендобронхіт),але також середня(мезобронхит) і зовнішня (перибронхіт). Панбронхит часто має некротичний або гнійно-некротичний характер.
Смерть хворих на кір пов'язана з легеневими ускладненнями, а також з асфіксією при несправжньому крупі.
Хвороби ,що обумовлені РНК-ВІРУСАМИ:
-
Кір
-
Епідемічний паротит
-
Краснуха
КІР
Кір-гостре інфекційне захворювання,для якого характерні катаральні запалення:
-слизових верхніх дихальних шляхів
-кон’юктиви
-плямисто-папульозні висипи шкіри
Етіологія:Збудник хвороби РНК-вірус(параміксовірус)
Патогенез:
-
Передається повітряно-крапельним шляхом
-
Вірус проникає у ВДХ і кон’юктиву ока
-
В епітелії слизових вірус викликає дистрофічні зміни
-
Проникає в кров-вірусемія-висипи на шкірі
-
Розселення вірусу в лімфоїдну тканину-імунна перебудова
-
Після захворювання формується стійкий імунітет
Патологічна анатомія:
В слизовій зіва,трахеї,бронхів,конюктиві-катаральне запалення.
Слизова набухла,повнокровна=кашель,сльозотеча,нежить
Несправжній круп-внаслідок набряку і некрозу гортані,що викликає спазм м’язів.
Мікроскопічно:
-
Гіперемія
-
Набряк
-
Вакуольна дистрофія епітелію-некроз-злущування
-
Посилена продукція слизу
-
Лімфогістіоцитарна інфільтрація
-
Метаплазія епітелію в багатошаровий плоский
Внаслідок вірусемії виникають:
Енантема-білі плями Більшовського-Філатова-Копліка на слизовій щоки
Екзантема-великоплямистий папульозний висип на шкірі
Мікроскопічно:
-
Лімфоцитарна інфільтрація сосочкового шару
-
Вакуолізація епідермісу аж до фокусів некрозу
-
Набряк
-
Неповне ороговіння(паракератоз)
В лімфовузлах,селезінці,лімф.органах ШКТ проліферація В-залежних зон і збільшення центрів розмноження фолікулів.
В мигдаликах і лімфовузлах гігантські багатоядерні макрофаги.
В між альвеолярних перегородках легень фокуси проліферації плазматичних і лімфоїдних клітин.
Можливий розвиток інтерстиційної пневмонії,при якій в стінці альвеол утворюються химерні гігантські клітини- гігантоклітинна корова пневмонія
Рідко виникає коровий енцефаліт-поява інфільтратів в білій речовині мозку.
Ускладнення:
Eндобронхіт,мезобронхіт,перибронхіт,некротичний /гнійний панбронхітбронхоектази,абсцеси,гнійний плеврит,пневмонія,пневмосклероз.
Смерть:
Через легеневі ускладення,асфіксію при несправжньому крупі.
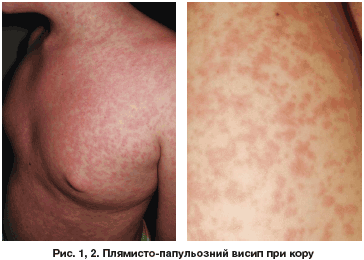
Краснуха. Етіологія, патогенез, морфологічна характеристика, наслідки.
Краснуха – вірусна інфекція, що перебігає у формі набутої (із повітряно-краплинним механізмом передачі, маловираженими клінічними проявами і доброякісним завершенням) та уродженої (із трансплацентарним механізмом передачі і розвитком тяжких вад плода).
Збудник – РНК-вмісний вірус. Джерело інфекції – хворий чи вірусоносій; механізм передачі – повітряно-краплинний, трансплацентарний; сприйнятливість – загальна, особливо висока у дітей 2-9 років.
Краснуха поділяється на дві форми в залежності від механізму (шляху) зараження – набуту і природжену.
У типовому варіанті набута форма захворювання розпочинається з появи висипу, підвищення температури тіла зазвичай не вище 38ОC і лімфаденопатії, але слід зауважити, що патогномонічних симптомів або ознак краснуха не має. Поява висипки вважається першим днем захворювання, типовою є цефалокаудальна спрямованість розповсюдження екзантеми. Висипка у вигляді дрібно-плямистих окремих елементів рожевого кольору, які протягом доби, розповсюджуються з обличчя на шию, тулуб і кінцівки, при чому на ногах висипка зазвичай найменш виразна. Пропасниця при неускладненому перебігові краснухи зазвичай не перевищує 38ОC і триває одну-дві доби від дня висипки.
|
|
Транзиторні |
Перманентні |
Віддалені |
|
Типові ознаки |
Низька вага при народженні, тромбоцитопенічна пурпура, гепатомегалія, спленомегалія, кісткові ураження |
Сенсонейронна глухота, периферійний станоз ЛА, відкритий артеріальний протік, септальний дефект шлуночків, ретинопатія, катаракта, мікрофтальмія, крипторхізм, пахова грижа, ЦД |
Периферійний стеноз ЛА, ментальна ретардація, центральні дефекти мовлення, ЦД, хвороба імунних комплексів, гіпогамаглобулінемія |
|
Нетипові ознаки |
Мутна рогівка, гепатит, загальна лімфаденопатія, гемолітична анемія, пневмоніти |
Міопія, тиреоїдит, аномалії дерматогліфіки, глаукома, аномалії міокарда |
Міопія, тиреоїдит, гіпотиреоз, дефіцит гормону росту, хронічна висипка, пневмоніт, прогресуючий паненцефаліт. |
Найбільш поширені ускладнення – артралгії і артрити. Найбільш загрозливі – менінгоенцефаліт або енцефаліт. Також можуть виникнути тромбоцитопенія, прогресуючий краснушний енцефаліт, гострий ідіопатичний поліневрит (синдром Гійена-Барре), міокардит.
Летальність від набутої краснухи низька і обумовлена виникненням ускладнень: менінгоенцефалітом або тромбоцитопенією, які неможлово попередити в процесі лікування.
КРАСНУХА
Краснуха-гостре інфекційне захворювання,що характеризуються :
-
пятнистими висипами на шкірі
-
незначним катаральним запаленням ВДШ і кон’юктиви
-
збільшенням лімфовузлів потиличних та латеральних шийних
Етіологія:Збудник краснухи РНК-ВІРУС (Рубівірус)
Джерелом захворювання є людина
Патогенез:
Передається повітряно-крапельним шляхом.
Вхідні ворота-слизова ВДШ.
-
Проникнення вірусу через слизову.
-
Розмноження в регінарних(потиличних і шийних) лімфовузлах
-
Розвиток лімфаденіту---вірусемія
!Вірус має тропність до ендотелію судин,нервової і ембріональної тканини.Тому виникає:
-
Риніт,тонзиліт,конюктивіт
-
Субфебрильна лихорадка
-
Вогнещева запальна реакція-висипання
-
(на розгинах кінцівок,спині,ягодицях)
Як і в кору є енантеми та екзантеми.
Класифікація краснухи:
-
Набута форма
-
Вроджена форма-ураження НС,пороки серця,слуху,зору.
Патологічна анатомія(те саме,що і кір)
Набута форма майже завжди завершується
виздоровленням,тому гістологічні особливості вивчені мало. Найбільше значення має вроджена форма(під час вагітності вірус проникає через плаценту).Наслідки:
-Самостійний аборт
-Внутрішньоутробна загибель плода
-Порушення ембріогенезу(блок.мітозу)
Характерною є класична тріада Грега(синдром вродженої краснухи):
-
Порок серця
-
Катаракта
-
Глухота
Якщо зараження відбувається після завершення органогенезу,то розвиваються фетопатії:
-
Гемолітична анемія
-
Тромбоцитопенічна пурпура
-
Гепатоспленомегалія
-
Гепатит
Ускладнення:
При набутій формі виникають рідко:
артрит,тромбоцитопенія,енцефаліт,енцефаломієліт
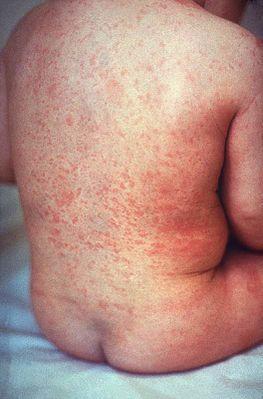
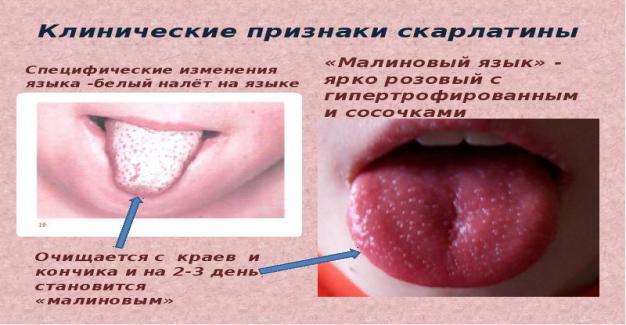
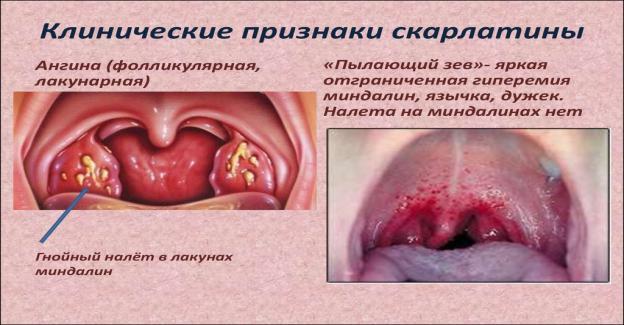
Скарлатина: етіологія, патоморфологія, ускладнення. Причини смерті.
Скарлатина - одна з форм стрептококової інфекції у вигляді гострого інфекційного захворювання з місцевими запальними змінами, переважно в зіві, супроводжується типовим поширеним висипом. Хворіють в більшості випадків діти до 16 років.
Збудник — в-гемолітичний стрептокок групи А різних серологічних сероварів. Зараження відбувається переважно повітряно-крапельним шляхом, можлива передача через предмети та продукти харчування (в основному через молоко).
У 1-й період хвороби в зіві і мигдалинах відзначається різке повнокров'я («палаючий зів»), яке поширюється на слизову оболонку порожнини рота, язик (малиновий язик), глотку. Мигдалики збільшені, соковиті, яскраво-червоні - катаральна ангіна. Незабаром на поверхні і в глибині тканини мигдалин з'являються сіруваті, тьмяні вогнища некрозів — типова для скарлатини некротична ангіна.
Шийні лімфатичні вузли збільшені, соковиті, повнокровні, в них можуть зустрічатися вогнища некрозів і явища вираженої мієлоїдною інфільтрації (лімфаденіт).
Загальні зміни, що залежать від токсемії, проявляються перш за все в розвитку висипу. Висип з'являється в перші 2 дні хвороби, має дрібноточковий характер, яскраво-червоний колір, покриває всю поверхню тіла, за винятком носогубного трикутника, який різко виділяється на загальному яскраво-червоному тлі шкіри обличчя. У шкірі відзначаються повнокров'я, периваскулярні лімфогістіоцитарні інфільтрати, набряк, ексудація.
У печінці, міокарді та нирках відмічаються дистрофічні зміни та інтерстиціальні лімфогістіоцитарні інфільтрати. В селезінці, лімфоїдній тканині кишечнику спостерігаються гіперплазія В-зон з плазматизацією і мієлоїдна метаплазія.
При важкій септичній формі в області афекту процес приймає поширений гнійно-некротичний характер з утворенням заглоткового абсцесу, отиту, гнійного остеомієліту скроневої кістки, гнійно-некротичного лімфаденіту, флегмони шиї, м'якої — з гнійним розплавленням тканин, твердої— з переважанням некрозу. У найбільш важких випадках розвивається септикопіємії з гнійними метастазами в органи.
Другий період хвороби настає не обов'язково, незалежно від тяжкості першого, і може проявлятися протягом 3-5-го тижня хвороби. Починається з помірною катаральної ангіни. Найістотнішим є приєднання гострого або хронічного гломерулонефриту з можливим виходом в нефросклероз. Можуть спостерігатися шкірний висип, васкуліти, серозні артрити, бородавчастий ендокардит, рідше — фибриноидные зміни стінок великих судин з виходом у склероз.
Ускладнення залежать від гнійно-некротичних змін, наприклад від розвитку хронічного отиту з пониженням слуху, або (у другому періоді) від хронічного захворювання нирок.
Смерть раніше наступала від токсемії або септичних ускладнень. В даний час смертельних випадків немає.
СКАРЛАТИНА
Скарлатина-одна із форм стрептококової інфекції у вигляді гострого інфекційного захворювання з:
-
місцевими запальними змінами зіву
-
Типовим висипом
Етіологія: Збудником є В-гемолітичний стрептокок групи А.
Патогенез:
Передається повітряно-крапельним шляхом,через їжу(молоко),через предмети.
-
Стрептокок фіксується в мигдаликах-лімфаденіт
-
Розповсюдження по лімфатичних шляхах і проникнення в кров
-
Розпад в крові мікробних тіл і алергія на їх антигени.
-
Прояв алергії з боку шкіри,суглобів,нирок,серця,судин.
-
Проникність тканин збільшується—інвазія стрептокока в органи---сепсис
Патологічна анатомія:
«палаючий зів»-повнокрів’я зіву і мигдаликів
Малиновий язик-повнокрів’я язика
Катаральна ангіна-мигдалики збільшені,соковиті
Некротична ангіна-сірі осередки некрозу
Виразки при відторгненні некротичних мас
Лімфаденіт
Дрібнокраплинний висип по всьому тілу(окрім носо-губного трикутника)
Дистрофічні зімни епітелію,паракератоз
В печінці,міокарді,нирках дистрофічні зміни і інфільтрації
В селезінці,лімфоїдній тканині кишечнику гіперплазія В-зон
Мікроскопічно:
Повнокрів’я,осередки некрозу,фібринозне запалення,ланцюжки стрептококів,лейкоцитарна інфільтрація
Характерним є приєднання гломерулонефриту
Ускладнення:
Отит-зниження слуху
Гломерулонефрит-зниження функції нирок
Смерть від токсемії або септичних ускладнень
Поліомієліт: етіологія, патоморфологія, ускладнення. Причини смерті.
Поліомієліт — гостре інфекційне захворювання, яке спричинює поліовірус. Хвороба здатна перебігати з ураженням ЦНС, з виникненням парезів і паралічів, іноді закінчуватися смертю захворілого.
Вірус поліомієліту поширюється від людини до людини через фекалії та слину, особливо через заражену їжу та воду. Найбільш вразливими до поліомієліту є діти віком до п'яти років. Джерело інфекції — людина (хвора або носій, що переносить зараження безсимптомно). Зараження може відбутися повітряно-крапельним шляхом, але частіше — при потраплянні до рота активного вірусу (через забруднені руки, їжу). Механічним переносчиком вірусу можуть бути мухи.
Перенесене захворювання залишає після себе стійкий, типоспецифічний імунітет.
Вхідними воротами інфекції є слизова оболонка носоглотки або кишечника. Під час інкубаційного періоду вірус розмножується у лімфатичному глотковому кільці (мигдалики) та кишечнику, регіонарних лімфатичних вузлах, проникає у кров та досягає нервових клітин в центральній нервовій системі, викликаючи її ураження (особливо рухових клітин передніх рогів спинного мозку та ядер черепно-мозкових нервів). Нервові клітини зазнають дистрофічно-некротичних змін, розпадаються та гинуть. Менш виражених змін зазнають клітини мозкового стовбуру, підкоркових ядер мозочка та ще в меншій мірі — клітини рухових ділянок кори головного мозку та задніх рогів спинного мозку. Часто відмічається гіперемія та клітинна інфільтрація м'якої мозкової оболонки. Загибель 1/4—1/3 нервових клітин в потовщеннях спинного мозку веде до розвитку пареза. Повні паралічі виникають при загибелі не менше 1/4 клітинного складу.
Після закінчення гострих явищ, загиблі клітини заміщуються гліозною тканиною з виходом у рубцювання. Розміри спинного мозку (особливо передніх рогів) зменшуються: при однобічному ураженні відмічається асиметрія. У м'язах, іннервація яких постраждала, розвивається атрофія. Зміни внутрішніх органів незначні — у перший тиждень відмічається картина інтерстиціального міокардиту.
