
- •Оборотні зміни:
- •Необоротні зміни:
- •2) Специфіка фібрилярного білка амілоїду дозволяє виділити al-, аа-, af- і asc1- амілоїдоз.
- •3)Враховуючи розповсюдження амілоїдозу,
- •1.Надпечінкова (гемолітична):
- •2.Печінкова (паренхіматозна):
- •3.Підпечінкова (механічна):
- •1. Руйнівні:
- •2. Консервувальні:
- •Регенерація крові
- •Регенерація судин
- •Регенрація сполучної тканини
- •Утворення «молодої» незрілої сполучної тканини
- •Утворення «дозріваючої грануляційної тканини»
- •Далі зріла грануляційна тканина рубцеву тканина
- •Грануляційна тканина (макро і мікроскопія)
- •Регенерація жирової тканини
- •Регенерація кісткової тканини
- •Регенерація хрящової тканини
- •Регенерація епітелію
- •Регенерація нервової тканини
- •Загоювання ран
- •Безпосереднє закриття дефекту епітеліального покриву
- •Загоювання під струпом
- •Загоювання рани первинним натягом
- •Загоювання вторинним натягом (загоювання через нагноєння або загоювання за допомогою гранулювання)
- •Класифікація ексудативного запалення
- •Морфологічна характеристика склеромної гранульоми.
- •Механізми розвитку реакцій гіперчутливості
- •Надгостре:
- •Гостре:
- •Хронічне:
- •Класифікація кровотеч
- •Повітряна емболія – це патологічний процес в організмі, при якомі відбувається емболізація повітрям мікроциркуляторного русла та судин.
- •Ріст пухлини
- •Принципи класифікації
- •Порівняльна характеристика критеріїв злоякісності і доброякісності
- •Доброякісні пухлини зі сполучної тканини:
- •Доброякісні пухлини з жирової тканини:
- •Доброякісні пухлини з м’язової тканини:
- •Доброякісні пухлини з кровоносних судин:
- •Передракові стани
- •1)Диференціювання клітин:
- •3)Метастазування:
- •4)Вплив на організм:
- •Диференційні ознаки доброякісних і злоякісних пухлин
- •1. Епітеліальні пухлини
- •4. Некласифіковані пухлини
- •1.Епітеліальні пухлини
- •1.Тимоми:
- •Лімфангіосаркома
- •Злоякісна мезотеліома
- •1.Пухлини нейроепітеліальної тканини:
- •2. Пухлини оболонок мозку:
- •Види біопсії
- •Хронічні лейкози лімфоцитарного походження
- •4 Варіанти (стадії):
- •Обмінні (екзо- та ендогенні):
- •Спадковість
- •3) Ускладнені ураження:
- •Атеросклероз артерій нижніх кінцівок
- •Патогенез
- •Етіологія
- •Вплив на дихальну систему –
- •Патогенез
- •Ускладнення
- •Хронічний бронхіт
- •Пневмококи і, іі, ііі і IV типів
- •Диплобацила Фрідлендера (рідко)
- •Некласичні прояви крупозної пневмонії:
- •Загальні прояви крупозної пневмонії:
- •Ускладнення
- •Особливості бронхопневмоній залежно від віку хворих:
- •Морфологічні особливості залежно від виду інфекційного агента:
- •Ускладнення
- •Нагноєння з утворенням абсцесів
- •Плеврит
- •Етіологія
- •Мікоплазми
- •Патоморфологічна характеристика
- •Ускладнення
- •Етіологія
- •Патогенез
- •Патоморфологічна характеристика
- •Етіологія
- •Патогенез
- •Патоморфологічна характеристика
- •Типові патоморфологічні зміни при бронхоектазах:
- •Ускладнення
- •Етіологія
- •Патогенез
- •Патоморфологічна характеристика
- •Варіанти розвитку емфіземи легень:
- •Ускладнення
- •1. Легенева (дихальна) недостатність.
- •2. «Легеневе» серце.
- •3. Хронічна правошлуночкова серцева недостатність.
- •Етіологія
- •Патогенез
- •Патоморфологічна характеристика
- •Ускладнення
- •Патогенез
- •Патоморфологічна характеристика
- •Ускладнення
- •Гіпертензія в малому колі кровообігу
- •Гіпертрофія правого серця
- •Серцево-легенева недостатність
- •Класифікація Клініко-анатомічна класифікація раку легені:
- •Етіологія
- •Морфологія
- •Мікроскопічна будова:
- •Ускладнення
- •Метастази – лімфогенні та гематогенні –
- •Етіологія
- •Патогенез
- •Патоморфологічна характеристика Клініко-морфологічні форми гострої ангіни:
- •Ускладнення
- •Етіологія
- •Патогенез
- •Патоморфологічна характеристика Морфологічні форми езофагіту:
- •Гангренозна
- •Геморагічна
- •Ускладнення
- •Етіологія
- •Патогенез
- •Патоморфологічна характеристика Макроскопічні форми раку стравоходу:
- •Мікроскопічні форми раку стравоходу:
- •Метастазування
- •Ускладнення
- •Гастрити
- •Аутоімунний.
- •Етіологія
- •Патоморфологічна характеристика форм
- •Ускладнення
- •Етіологія
- •Екзогенні фактори –
- •Патоморфологічна характеристика форм
- •Хронічний ентерит без атрофії слизової оболонки –
- •Хронічний атрофічний ентерит –
- •Ускладнення
- •Етіологія
- •Інфекційні фактори –
- •Порушення проникності кишкового бар’єру Патогенез
- •Патоморфологічна характеристика форм
- •Ускладнення
- •Етіологія і патогенез
- •Патоморфологічна характеристика
- •Ускладнення
- •Етіологія
- •Патогенез
- •Класифікація
- •IV. За морфологічними змінами:
- •2) Пухлинні
- •3) Запальні
- •2) Пухлинні
- •3) Запальні
- •2) Пухлинні
- •3) Запальні
- •2) Пухлинні
- •3) Запальні
- •Морфологічно:
- •4) Стадія чистих виразок:
- •Загальні зміни:
- •Стадіїї місцевих змін:
- •Ускладнення
- •2. Генералізована форма
- •3. Рідкі форми :
- •Паразитарні інфекції
- •Грип середньої тяжкості
- •Класифікація
- •115. Парагрип – визначення, етіологія, патогенез, клініко-морфологічна характеристика, ускладнення.
- •116. Респіраторно-синцитіальна інфекція – етіологія, патогенез, патоморфологія. Наслідки.
- •117. Аденовірусна інфекція –– визначення, етіологія, патогенез, клініко-морфологічна характеристика, ускладнення.
- •118. Коронавірусна інфекція –– визначення, етіологія, патогенез, клініко-морфологічна характеристика, ускладнення.
- •119. Морфологічні особливості пневмонії обумовленої короновірусною інфекцією.
- •120. Віл інфекція –– визначення, етіологія, патогенез, клініко-морфологічна характеристика.
- •121. Кір: етіологія, патоморфологія, ускладнення. Причини смерті.
- •122. Краснуха. Етіологія, патогенез, морфологічна характеристика, наслідки.
- •123. Скарлатина: етіологія, патоморфологія, ускладнення. Причини смерті.
- •124. Поліомієліт: етіологія, патоморфологія, ускладнення. Причини смерті.
- •125. Дифтерія: етіологія, класифікація, патоморфологія, ускладнення. Причини смерті.
Ускладнення
-
Перфорація стінки кишки з утворенням свищових ходів – розвиток гнійного або калового перитоніту
-
Стенози різних відділів кишки, але частіше клубової з явищами кишкової непрохідності
-
Рак кишечника
Хвороби кишечника. Гострий апендицит –– визначення, етіологія та патогенез, класифікація.
Апендицит – це запалення червоподібного відростку сліпої кишки, яке супроводжується характерним клінічним синдромом. Але не всяке запалення червоподібного відросту (напр., при туберкульозі, дизентерії) можна тлумачити, як апендицит.
Етіологія
Апендицит являє собою ентерогенне аутоінфекційне захворювання. Патогенною стає мікрофлора, яка вегетує в кишечнику - кишкова паличка та ентерокок.
Патогенез
-
Перша патогенетична теорія – вирішальне значення для первинної інвазії власної мікрофлори має застій в просвіті відростку кишкового вмісту, що пов’язано з:
-
Порушенням його перистальтики та атонією
-
Перегинанням відростка
-
Утворенням калових каменів
-
Появою в червоподібному відростку тварин-паразитів або сторонніх тіл
Виникаюче при цьому пошкодження поверхневого епітелію слизової об. означає проникання інфекту, утворення спочатку місцевого (первинний афект), а потім дифузного (флегмонозний апендицит) гнійного запалення.
-
Нервово-судинна теорія– аутоінфекція в червоподібному відростку виникає в зв'язку з судинними розладами в його стінці, які слід віднести до нервового походження. Спазм судин відростка і його м’язового шару призводить до:
-
Стазу крові і лімфи
-
Крововиливів
-
Різкого порушення живлення відростка
-
Розвитку дистрофічний та некробіотичних змін його тканини, що забезпечує інвазію інфекту і розвиток гнійного запалення
Класифікація
І. За перебігом:
-
Гострий
-
Хронічний
ІІ. За ускладненнями:
-
Неускладнений
-
З ускладненнями
ІІІ. За розташуванням:
-
Типове
-
Атипове:
-
Тазове
-
Ретроцекальне
-
Підпечінкове
-
Ретроперитоніальне
-
Лівобічне
-
Інтрамуральне
IV. За морфологічними змінами:
-
Простий
-
Поверхневий
-
Деструктивний (флегмонозний, апостематозний, флегмонозно-виразковий, гангренозний)
Хвороби печінки. Гепатози – визначення, класифікація, етіологія, патогенез, патоморфологічна характеристика, наслідки.
Гепатози — це група захворювань печінки, в основі яких лежить порушення обміну речовин в гепатоцитах і розвиток в них дистрофічних змін. При цьому запальні явища відсутні або слабо виражені.
Класифікація. 1) Спадкові (обмінні хвороби печінки)
2) Набуті : а) гострі (токсична дистрофія печінки),
б) хронічні (жировий гепатоз)
Токсична дистрофія печінки:
Етіологія : 1)вплив токсинів (отруєння харчовими продуктами, грибами, фосфором, миш'яком, аутоинтоксикации - токсикоз вагітних, тиреотоксикоз;
2)важкі форми вірусного гепатиту.
Патогенез. Основне значення надається гепатотоксичному впливу отрути. Значну роль відіграють також алергічні та аутоалергічні фактори.
Патоморфологія.
-
Стадія жовтої дистрофії (до кінця 2-го тижня): в перші дні - жирова дистрофія гепатоцитів (печінка збільшена в обсязі, яскраво-жовта), потім - прогресуючий некроз і аутоліз клітин печінки, захоплюючий всі відділи часточок (печінка зменшується, в'яла , сіра); формування на місці загиблих клітин печінки жиро-білкового детриту, що додає специфічне жовте забарвлення печінки;
-
Стадія червоної дистрофії (3-й тиждень): печінка зменшується в розмірах, червоний колір викликає втрату клітин і оголює строми з різко повнокровними судинами.
Наслідки. При масивному некрозі печінки хворі помирають від гострої печінкової або ниркової недостатності (гепаторенальний синдром). Наслідком при ТДП може бути постнекротичний цироз печінки.
Жировий гепатоз:
Етіологія і патогенез : 1)вплив токсичних речовин(алкоголь, інсектициди, деякі ЛЗ); 2)ендокринно-метаболічні порушення (цукровий діабет); 3)порушення харчування (надмірне вживання жирів і вуглеводів); 4)гіпоксія (при хронічних захворювання серця, легенів, анеміях)
Патоморфологія. Печінка збільшена, жовтого або червоно-коричневого кольору, поверхня гладка; в гепатоцитах жирові включення різних розмірів (пилоподібні, дрібнокраплинного, крупнокрапельне) як в одиничних гепатоцитах (дисеміноване ожиріння), так і в групах гепатоцитів (зональне ожиріння) і в у всій паренхімі печінки (дифузне ожиріння); загибель клітин і утворення жирових крапель, що лежать позаклітинно, з запальною реакцією навколо них.
Cтадії жирового гепатозу:
1)Просте ожиріння (в гепатоцитах накопичуються жирові включення, але самі клітини життєздатні);
2)Ожиріння в поєднанні з некробіозом гепатоцитів і мезенхімальних-клітинної реакцією;
3)Ожиріння з початковою перебудовою часточкової структури печінки (на цій стадії хвороба вже не оборотна і з часом перейде в цироз).
Наслідки. Цироз, можливий розвиток жовтяниці. Інколи ЖГ сполучається з хронічним панкреатитом, невритами.
Хвороби печінки. Гепатити – визначення, класифікація. Вірусний гепатит А –– етіологія, патогенез, патоморфологічна характеристика, наслідки.
Гепатит – захворювання печінки, в основі якого лежить її запалення, що проявляється дистрофічними та некробіотичними змінами апренхіми, а також запальною інфільтрацією строми.
Класифікація. За походженням : первинний і вторинний. В залежності від перебігу : гострий і хронічний.
Вірусний гепатит А
Етіологія і патогенез. Збудником є РНК-вірус сімейства Picornaviridae. Шлях передачі – фекальнооральний. Інкубаційний період – 15-45 днів. Перебіг здебільшого гострий і не веде до розвитку цирозу.
Патоморфологія. Печінка при гострій циклічній формі, зазвичай характерною для гепатиту А, збільшується в розмірах і опускається нижче краю реберної дуги. Макроскопічно : вона щільна, червона, з напруженою капсулою. Мікроскопічно : в гепатоцитах розвивається гідропічна дистрофія - поява в цитоплазмі вакуолей різних розмірів, які можуть зливатися (балонна дістрофія).
Наслідки. Захворювання зазвичай протікає гостро і закінчується сприятливо, не переходить в хронічну форму.
Хвороби печінки. Гепатити – визначення, класифікація. Вірусний гепатит В –– етіологія, патогенез, патоморфологічна характеристика, наслідки.
Гепатит – захворювання печінки, в основі якого лежить її запалення, що проявляється дистрофічними та некробіотичними змінами апренхіми, а також запальною інфільтрацією строми.
Класифікація. За походженням : первинний і вторинний. В залежності від перебігу : гострий і хронічний.
Вірусний гепатит В
Етіологія. Збудников вірусного гепатиту В вважають ДНК-вірус (частка Дейна), в якому знаходяться 3 антигенні детермінанти : 1) поверхневий Аг (HBsAg); 2) серцеподібний Аг (HBcAg); 3) HBeAg, який розцінюють як маркер ДНК-полімерази. Вірус передається контактом із кров'ю або іншими рідинами організму інфікованої людини (сім’яною, вагінальною). Хвороба може бути як гострою, так і хронічною.
Патогенез. Вважають, що слідом за первинною репродукцією вірусу в регіонарних лімфатичних вузлах (регіонарний лімфаденіт) настає вірусемія, яка зумовлює загальну реакцію лімфоцитарної і макрофагальної системи (лімфаденопатія, спленомегалія). Ушкодження гепатоцитів відбувається через аутоімунізацію до них при зараженні клітин вірусом. За характером є такі типи некрозу печінки: плямові (цитолітичний, колікваційний), ступінчасті (зумовлені емперіполезом лімфоцитів), зливні: мостоподібні (центроцентральні, центропортальні, портопортальні), субмасивні, масивні.
Патоморфологія. Виділяють 3 клініко-морфологічні форми вірусного гепатиту :
-
Гостра циклічна (жовтушна). Макро : П збільшена, щільна, червона. Мікро : порушення балочної будови з поліморфізмом гепатоцитів, в яких багато ядер мітозу; переважає гідропічна і балонна дистрофія; в різних відділах часточок – осередкові та зливні некрози гепатоцитів, тільця Каунсильмена у вигляді кількоподібних еозинофільних гомогенних утвореньз пікнотичним ядром або без нього («муміфіковані гпатоцити»).
-
Безжовтушна. Макро: зміни менш виражені, П збільшена, щільна, червона. Мікро: різко виражена проліферація зірчастих ретикулоендотеліоцітів; запальний лімфомакрофагальний і нейтрофільно-клітинний інфільтрат хоча і охоплює всі відділи часточок та портальні тракти, але не руйнує пограничку пластинку: холестаз відсутній.
-
Некротична (злоякісна, блискавична). Макро: П зменшена, зморщена, жовто-сіра. Мікро: мастоподібні або масивні некрози печінки, зустр-ся т. Каунсильмена, скупчення зірчастих ретикулоендотеліоцитів, лімфоцитів, макрофагів: різкий стаз жовчі в капілярах; гідропічна дистрофія гепатоцитів; «гола» ретикулярна строма, просвіти синусоїдів різко роширені, повнокровні; там же множинні крововиливи.
-
Холестатична. Макро: П збільшена, щільна, червона; осередки жовто-зеленого кольору; підкреслений часточковий малюнок. Мікро: переважають явища холестазу, жовчні капіляри і протоки портальних трактів переповнені жовчю, холангіти, холангіоліти; гідропічна/балонна дистрофія гепатоитів, порт. тракти розширені, інфільтровані лімфоцитами, макрофагами та нейтрофілами.
-
Хронічна. Активним або персистуючий гепатитом(можливий і лобулярний гепатит). Для ХАГ характерна клітинна інфільтрація портальної, перипортальной і внутрчасточк склерозированої строми печінки. Особливо характерно проникнення інфільтрату з лімфоцитів, макрофагів, плазматичних клітин в печінкову часточку, що призводить до пошкодження гепатоцитів. Розвиваються дистрофія (гідропічна, балонна) і некроз гепатоцитів (деструктивний гепатит), здійснюваний ефекторними клітинами імунної системи (імунний цитоліз). Некрози можуть бути східчастими, мостовидними і субмасивними. ХАГ, як правило, прогресує в постнекротический великовузлового цироз печінки.
ХПГ характ-ся інфільтрацією лімфоцитами, гістіоцитами і плазматичними клітинами склерозорованних портальних полів. Рідко осередкові гістіолімфоцитарні скупчення зустрічаються всередині часточок, де відзначаються гіперплазія зірчастих рети-кулоендотеліоцітов і вогнища склерозу ретикулярної строми. Прикордонна пластинка, як і структура печінкових часточок, як правило, збережена. Дистрофічні зміни гепатоцитів виражені мінімально або помірно (гідропічна дистрофія), некроз гепатоцитів зустрічається рідко.
Наслідки. Смерть при вірусному гепатиті настає від гострої (некротична форма) або хронічної (хронічний активний гепатит з виходом в цироз) печінкової недостатності. У ряді випадків розвивається гепаторенальний синдром.
Хвороби печінки. Гепатити – визначення, класифікація. Алкогольний гепатит –– етіологія, патогенез, патоморфологічна характеристика, наслідки.
Гепатит – захворювання печінки, в основі якого лежить її запалення, що проявляється дистрофічними та некробіотичними змінами апренхіми, а також запальною інфільтрацією строми.
Класифікація. За походженням : первинний і вторинний. В залежності від перебігу : гострий і хронічний.
Алкогольний гепатит – гостре або хронічне захворювання печінки, пов’язане з алкогольною інтоксикацією.
Етіологія і патогенез. Алкоголь (етанол) є гепатотоксичною отрутою і при певній концентрації викликає некроз печінкових клітин. Цитотоксична дія етанолу виражена сильніше і легше відбувається в раніше зміненій печінковій тканині (жировий гепатоз, хронічний гепатит, цироз). Повторні атаки гострого алкогольного гепатиту можуть вести до розвитку хронічного персистуючого гепатиту, який при припиненні вживання алкоголю має доброякісний перебіг. Однак якщо вживання алкоголю продовжується, то атаки гострого алкогольного гепатиту сприяють переходу хронічного персистуючого гепатиту в портальний цироз печінки. У ряді випадків розвивається хронічний активний алкогольний гепатит, який швидко закінчується постнекротичним цирозом печінки. У прогресуванні алкогольного гепатиту певну роль відіграє пригнічення етанолом регенераторних можливостей печінки. Допускається участь і аутоімунних механізмів, причому в ролі аутоантигена, ймовірно, виступає алкогольний гіалін.
Патоморфологія. Зміни печінки при гострому і хронічному алкогольному гепатиті різні.
1)Гострий алкогольний гепатит має добре окреслену макроскопічну (лапароскопія) і мікроскопічну (біопсія печінки) характеристику. Макро: печінка виглядає щільною і блідою, з червоними ділянками і нерідко з рубцевими западання. Мікро : некроз гепатоцитів, інфільтрації зон некрозів і портальних трактів нейтрофілами, до появи великої кількості алкогольного гіаліну (тілець Маллорі) в цитоплазмі гепатоцитів і позаклітинно. Алкогольний гіалін являє собою фібрилярний білок, що синтезується гепатоцитами під впливом етанолу, що веде гепатоцити до загибелі.
2) Хронічний алкогольний гепатит частіше проявляється у вигляді персистуючого, дуже рідко - активного. При хронічному персистирующем алкогольному гепатиті находят ожиріння гепатоцитів, склероз і рясну гістіолімфоцитарну інфільтрацію портальної строми. Для хронічного активного алкогольного гепатиту характерні білкова (гідропічна, балонна) дистрофія і некроз гепатоцитів на периферії часточок, будова яких порушується. Крім того, виражена дифузна гістіолімфоцітарна інфільтрація широких і склерозованих портальних трактів, причому клітини інфільтрату проникають на периферію часточок, оточуючи і руйнуючи гепатоцити (ступінчасті некрози).
Наслідки. Зазвичай цироз. Можливий розвиток гострої печінкової недостатності.
Алкогольна хвороба печінки. Форми, їх морфологічна характеристика, ускладнення.
Алкогольний гепатит –гостре або хронічне захворювання печінки впливом алкогольної інтоксикації.
Гострий алкогольний гепатит-
-печінка щільна , бліда з червонуватими ділянками і рубцеві западання.
--поява алкогольного гіаліну (тілець Малорі)
-масивні некрози , токсична дистрофія зі смертельним наслідком
-фіброз строми
Хронічний алкогольний гепатит
-
Персистуючий
Характеризується ожирінням гепатоцитів, склероз , інфільтрація портальної строми
-
Активний(дуже рідко)-характеризуються гідропічною, балонною дистрофією та некрозом гепатоцитів на периферії часточок .
Ускладнення: цироз печінки і гостра ниркова недостатність
Хвороби печінки. Цироз печінки – визначення, морфогенез, класифікація, ускладнення.
Цироз печінки - хронічне захворювання, що характеризується наростаючою печінковою недостатністю у зв'язку з рубцевим зморщуванням і структурною перебудовою печінки.
Морфогенез. Характерними змінами при цирозі є дистрофія і некроз гепатоцитів, перекручена регенерація, дифузний склероз, структурна перебудова і деформація органа. Печінка при цирозі щільна і горбиста, розміри частіше зменшені. Загибель гепатоцитів веде до посиленої їх регенерації і появи вузлів-регенератов, оточених з усіх боків соед.тканью. Формування таких вузлів супроводжується дифузним фіброзом.
Класифікація. За причиною : 1) інфекційний (вірусний гепатит, паразитарні захворювання печінки, інфекції жовчних шляхів); 2) токсичний і токсико-алергічний (алкоголь, промислові та харчові отрути, лікарські речовини, алергени); 3) біліарний (холангіт, холестаз різної природи); 4) обмінно-аліментарний (недостатність білків, вітамінів, ліпотропних факторів, цирози накопичення при спадкових порушеннях обміну); 5) циркулярний (хронічний венозний застій в печінці); 6) криптогенний.
За морфологічними особливостями : макро- і мікроскопічні види цирозу. Морфогенетические типи цирозу : постнекротичний, портальний і змішаний. З огляду на вираженість печінково-клітинної недостатності і портальної гіпертензії, виділяють компенсований і некомпенсований цироз.
Ускладнення. Печінкова кома, кровотечі з розширених вен стравоходу або шлунка, перехід асциту в перитоніт, тромбоз ворітної вени, розвиток раку. Багато з них стають причиною смерті.
Цироз печінки- хронічне захворювання ,при якому прогресивно зростає печінкова недостатність в зв’язку з рубцевим зморшкуванням та структурна перебудова печінки з утворенням не справжніх часточок.
Морфогенез
-
Дистрофія(гідропічна , балонна , жирова)
-
Некроз гепатоцитів
-
Капіляризація синусоїдів
-
Внутрішньопечінкові портокавальні шунти між ворітною та печінковою веною
-
Дифузний фіброз
-
Запальна інфільтрація у стромі і паренхімі
Класифікація
Морфогенетичні типи цирозу
-
Постнекротичний
-
Портальний
-
Змішаний
Морфологічна класифікація
-
Дрібновузловий цироз
-
Крупновузловий цироз
-
Змішаний
-
Не повний септальний
Ускладнення
-
Портальна гіпертензія
-
Асцит
-
Застійна спленомегалія
-
Печінкова недостатність
-
Кровотеча з варикозно-розширених вен стравоходу або шлунку
-
Тромбоз ворітної вени
Хвороби печінки. Цироз печінки. Макро– та мікроскопічна характеристика цирозу печінки.
Цироз печінки - хронічне захворювання, що характеризується наростаючою печінковою недостатністю у зв'язку з рубцевим зморщуванням і структурною перебудовою печінки.
Алкогольний цироз печінки (цироз Лаеннека) - найчастіший тип цирозу в Північній і Південній Америці та Західній Європі. Іноді його називають також дрібновузловим цирозом печінки, так як для нього характерні тонкі сполучнотканинні перегородки, рівномірне зниження числа гепатоцитів і дрібні вузли регенерації.
Клініко-морфологія. Якщо хворий продовжує вживати алкоголь, на місці загиблих гепатоцитів з'являються фібробласти (в тому числі міофібробласти), які синтезують колаген. У періцентральних і перипортальних зонах починають формуватися тонкі сполучнотканинні перегородки, що з'єднують тріади з центральними венами. Вони оточують групи збережених гепатоцитів, при розподілі яких утворюються вузли регенерації. Оскільки при цьому не відновлюється нормальна структура печінкових часточок, проліферація гепатоцитів не заповнює їх втрату. У міру подальшої загибелі клітин і прогресування фіброзу печінка зморщується, ущільнюється і стає вузлуватої.
Алкогольний цироз зазвичай прогресує, але іноді при відмові від алкоголю і правильному лікуванні можливі зупинка цього процесу і поліпшення функції печінки.
Цироз печінки- хронічне захворювання ,при якому прогресивно зростає печінкова недостатність в зв’язку з рубцевим зморшкуванням та структурна перебудова печінки з утворенням не справжніх часточок.
Макроскопічні форми:
Дрібновузловий цироз: вузли регенерації однакових розмірів, здебільше в d до 1 см, мають монолобулярну будову, септи в них вузькі.
Великовузловий цироз: вузли регенерації різних розмірів, d більшості досягає 5 см, більшість вузлів мультилобулярні, септи широкі.
Змішаний цироз: є і дрібні, і великі вузли, вузькі і широкі септи.
Мікроскопічні форми:
Монолобулярний: вузли-регенерати охоплюють 1 печінкову часточку
Мультилобулярний: вузли побудовані на декількох печінкових часточках
Мономультилобулярний: при сполученні перших двох видів
Морфологічні прояви гострої та хронічної печінкової недостатності.
ГПН: захворювання печінки, що спричиняє печінкову енцефалопатію впродовж 6 міс. Після встановлення діагнозу, проявляється масивним некрозом печінки, відмічається зменшення розмірів органів без рубцювання.
ХПН: проявляється масивним некрозом печінки, відмічається зменшення розмірів органів, рубцювання печінки
Гістологічна класифікація пухлин печінки. Мікроскопічна характеристика пухлин печінки.
Гепатоцелюлярний рак (злоякісна гепатома) – виникає із печінкових клітин. Серед пухлин печінки трапляється найчастіше. Розвивається у вигляді одного, рідше декількох пухлиноподібних утворень. Характерний місцевий інвазивний ріст, особливо часто пухлина проростає в діафрагму. Віддалені метастази частіше усього виявляють у легенях (до 45% випадків).
• Холангіоцелюлярний рак – виникає із клітин епітелію жовчних проток, складає від 5 до 30% усіх первинних злоякісних пухлин печінки. Щільна пухлина сіруватого кольору. Частіше усього розвивається у віці від 60 до 70 років. Метастазує в регіонарні лімфатичні вузли або в інші відділи печінки.
• Ангіосаркома (злоякісна гемангіоендотеліома) виникає із веретеноподібних клітин, що вистилають просвіток внутрішньопечінкових судин. Рідкісна судинна пухлина (складає 2% злоякісних новотворів печінки), одна із самих злоякісних пухлин печінки. Частіше усього ангіосаркома виникає у чоловіків (у 85% випадків). Для ангіосаркоми характерно поширення в селезінку (у 80% випадків) і віддалені метастази в легені (у 60% випадків).
Доброякісні пухлини:
Гепатоаденома: складається з гепатоцитів, що формують трабекули, зустрічаються у вигляді 1 чи декількох вузлів
Гемангіома: складається з судинних, переважно венозних елементів печінки
Хвороби підшлункової залози. Панкреатит –– визначення, патоморфологічна характеристика, наслідки.
Панкреатит - це запально-дистрофічне захворювання залозистої тканини підшлункової залози з порушенням прохідності її проток, що викликає при подальшому розвитку склероз паренхіми залози і значне порушення екзо- і ендокринної функції.
Панкреатит буває гострим і хронічним, первинним і вторинним. За характером запалення патоморфологічні виділяють геморагічний, гнійний, абсцедирующий, дифузний, паренхіматозний, флегмонозний панкреатит.
Патоморфологія.
1)Гострий панкреатит. Морфологічними проявами змін залози є набряк, поява біло-жовтих ділянок некрозу(жирові некрози), крововиливи, нагноєння, несправжні кісти, секвестри. При перевазі геморагічних змін, які стають дифузними, мова йде про геморагічний панкреатит; гнійного запалення – про гострий гнійний панкреатит; некротичних змін – панкреонекроз.
2)Хронічний пакнреатит може бути наслідком рецидивів гострого. Морфологічно : переважають склеротичні та атрофічні процеси в сполученні з регенерацією ацинозних клітин і утворенням регенераторних аденом. Склеротичні зміни призводять до порушення прохідності проток і утворення кіст. Рубцева деформація залози сполучається з її звапнінням; при цьому залоза зменшується, набуває хрящової щільності. При ХП можливі прояви ЦД.
Наслідки. Смерть хваорих на ГП настає від панкреатичного шоку або перитоніту
Панкреатит – запалення підшлункової залози.
Гострий панкреатит: набряк, поява біло-жовтих ділянок некрозу (жирові некрози), крововиливи, нагноєння, несправжні кісти,секвестри. При перевазі геморагічних змін-геморагічний панкреатит, гнійного запалення-гострий гнійний панкреатит, некротичних процесів – панкреонекроз.
Хронічний панкреатит: переважають склеротичні та атрофічні процеси в сполученні з регенерацією ацинозних клітин і утворенням регенераторних аденом. Склеротичні зміни призводять до порушення прохідності проток і утворення кіст. Відбувається рубцева деформація залози,її звапніння, залоза зменшується, набуває хрящової щільності. Можуть бути прояви ЦД.
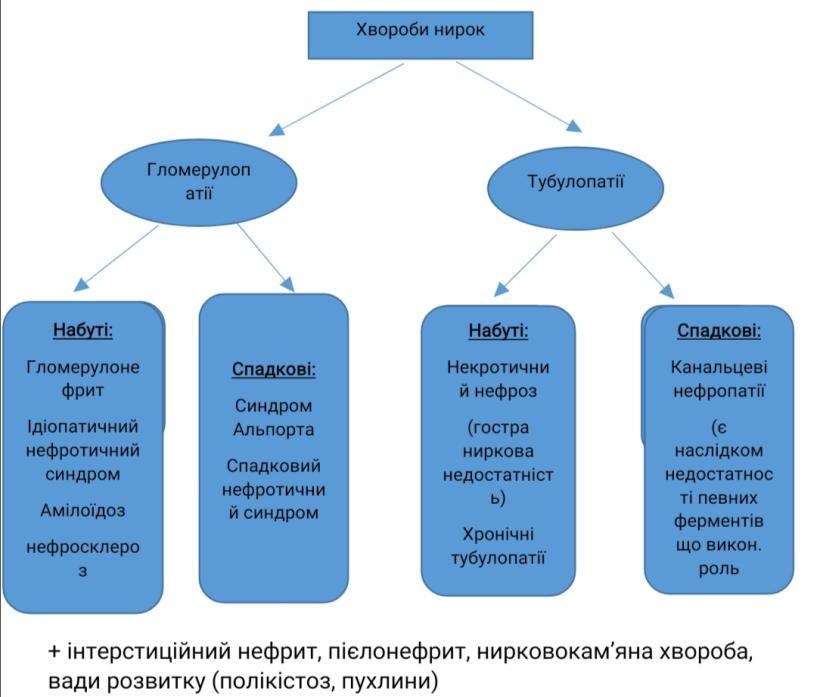
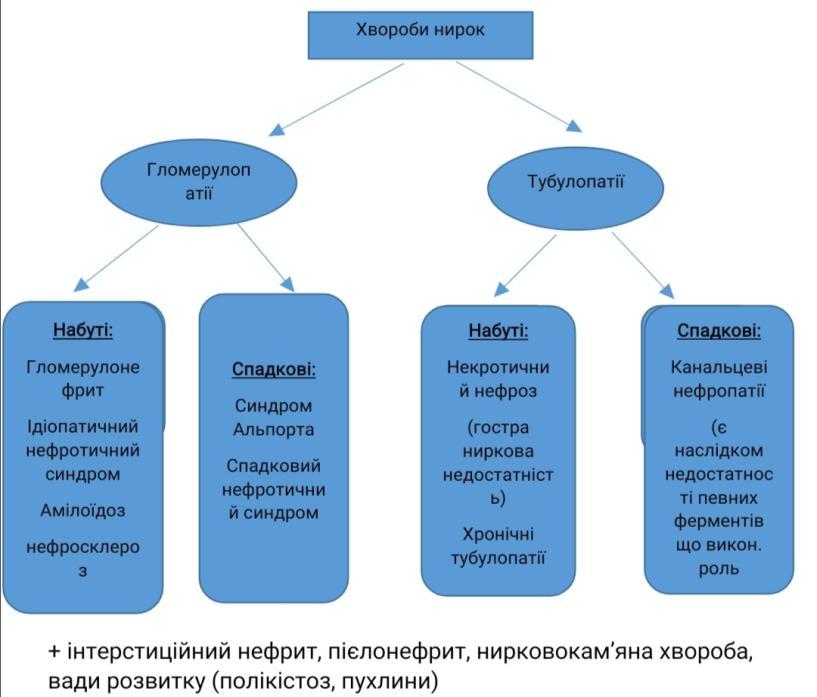
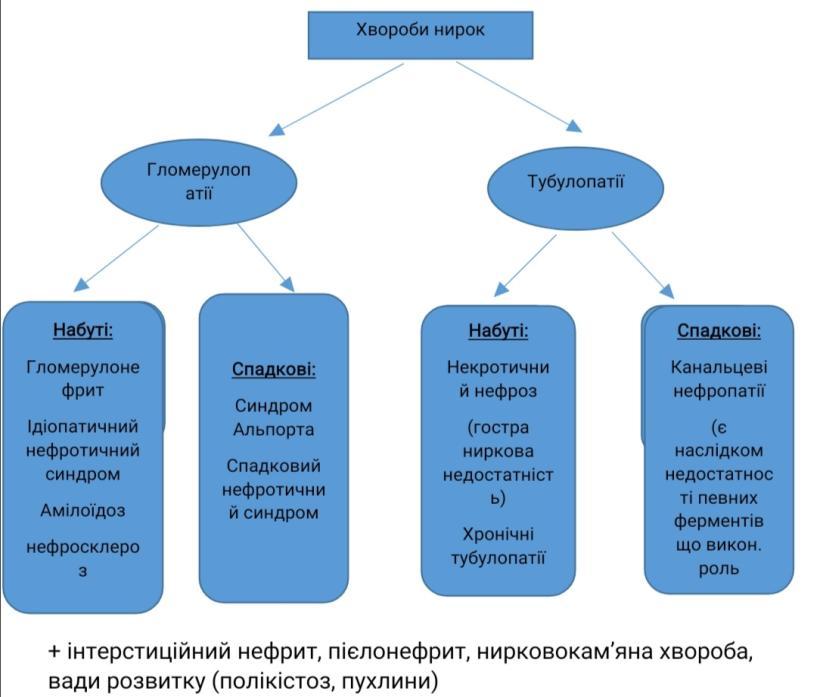
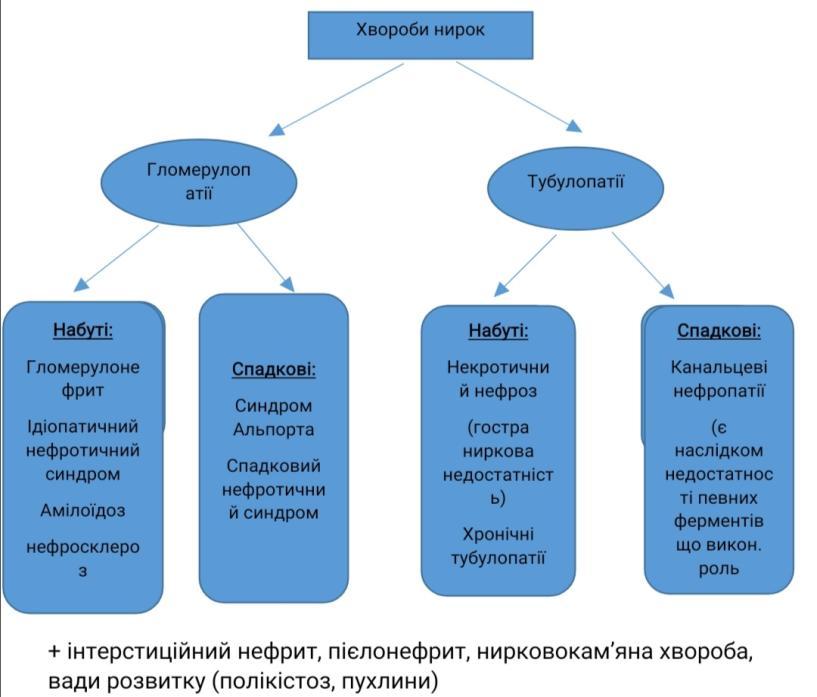
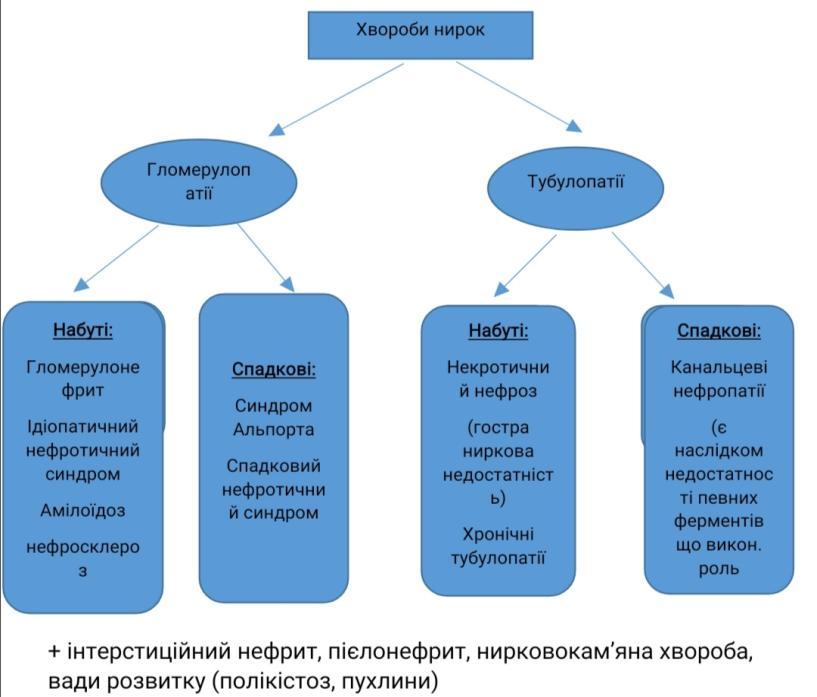
Хвороби нирок. Гломерулонефрит – визначення. Морфологія та патогенез гострого постінфекційного гломерулонефриту.
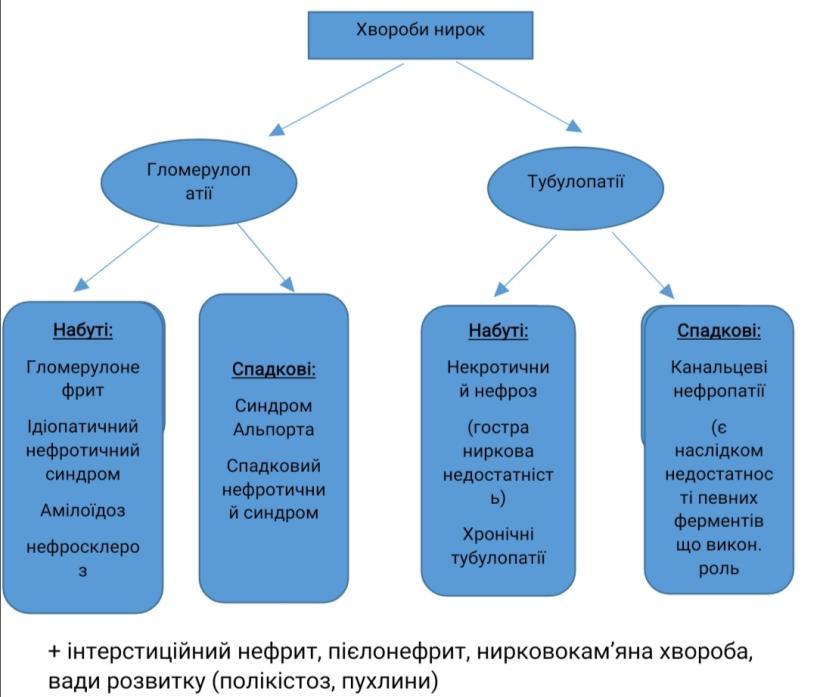
Гломерулонефрит – захворювання інфекц.-алерг. чи невідомого походження ,в основі лежить негнійне запалення клубочкового апарату
Нозоологічно:
1)Первинний
2)Вторинний
За етіологією:
1)Встановленої (бактеріальний, найчастіше постстрептококовий, рідше вірусний, стафілококовий)
2)Невстановленої (абактеріальний)
За патогенезом:
1)Імунообумовлений
2)Імунонеобумовлений
За перебігом:
1)Гострий
2)Підгострий
3)Хронічний
Клінічно:
1)Гематурична форма,
2)Нефротична
3)Гіпертонічна
4)Змішана
Топографічно:
1)Інтракапілярний
2)Екстракапілярний
Етіологія: стрептокок
Патогенез: пов’язаний з циркулюючими ІК, може продовжуватися протягом 10-12 місяців
Морфологія:
-
На початку виникає гіперемія клубочків, до якої приєднується інфільтрація мезангіуму та капілярних петель нейтрофілами
-
Пізніше приєднується проліферація ендотедіальних і мезотеліальних клітин, ексудація стихає
Залежно від того який процес переважає виділяють ексудативну, ексудативно-проліферативну та проліферативну фази.
У важких випадках: фібриноїдний некроз, тромбоз і інфільтрація нейтрофілами капілярів (некротичний гломерулонефрит)
Макроскопічно: пістрява нирка (Збільшені сіро- коричневі з дрібними крововиливами чи сірим крапом)
Хвороби нирок. Гломерулонефрит – визначення. Морфологія та патогенез підгострого гломерулонефриту.
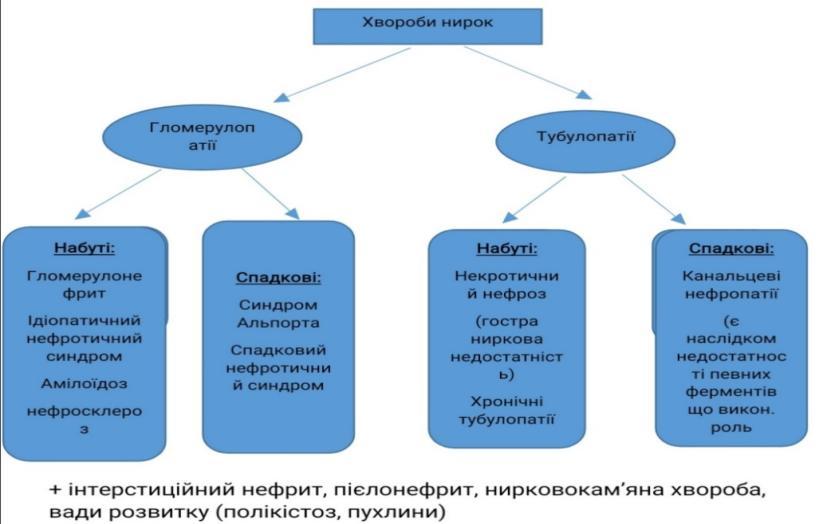
Гломерулонефрит – захворювання інфекц.-алерг. чи невідомого походження ,в основі лежить негнійне запалення клубочкового апарату
Патогенез: розвивається при пошкодженні як циркулюючими ІК так і антитілами
Морфологічно: проліферація нефротелію, подоцитів і макрофагів


Утворюються півмісяці, які здавлюють клубочки
Внаслідок здавлення- некроз капілярів і утворення фібринових тромбів


Проникнення фібрину в порожнину капсули через мікроперфорації
Перетворення півмісяців у фіброзні спайки або гіалінові ділянки
+ дистрофія нефроцитів, набряк та запальна інфільтрація строми.
Виникає склероз, гіаліноз канальців, атрофія канальців та фіброз строми.
Макроскопічно: а)велика пістрява нирка(великі, дряблі,корковий широкий, набряклий,мозковий шар червоний)
Б)велика червона (червоний корковий і сполучається з повнокровними пірамідами)
Хвороби нирок. Гломерулонефрит – визначення. Хронічний гломерулонефрит – визначення, класифікація, морфологія та патогенез.
Гломерулонефрит – захворювання інфекц.-алерг. чи невідомого походження ,в основі лежить негнійне запалення клубочкового апарату
А) Мезангіальний

Відкладення під ендотелієм та в мезангії ІК

Проліферація мезангіоцитів у відповідь на це
Відростки мезангіоцитів виселяються на периферію капілярних петель(інтерпозиція мезангію) і відшаровують ендотелій від мембрани
При інтерпозиції мезангію стінки капілярів можуть не пошкоджуватися (мезангіопроліферативний варіант), а можуть потовщуватися та роздвоюватися (мезангіокапілярний варіант). Якщо присутнє зміщення капілярів на периферію та їх здавлення що веде до раннього гіалінозу- лобулярний гломерулонефрит(різновид мезангіокапілярного).
Макроскопічно: нирки щільні, бліді з жовтими плямами в кірковому шарі
Б) Фібропластичний (склерозуючий)
Збірна форма, при якій зміни властиві іншим морфологічним типам нефриту закінчуються склерозом, гіалінозом капілярів і утворенням спайок в капсулі.


Дифузний
(фібропластичній трансформації підлягає більшість клубочків)
Осередковий
(підлягає лише частина)
Спостерігаються значні дистрофічні та атрофічні зміни канальців, склероз строми та судин.
Макроскопічно: нирки зменшені з дрібними западинами, щільні, сіро-червоні.
Хвороби нирок. Нефротичний синдром – визначення, приклади захворювань, які він супроводжує. Ліпоїдний нефроз – етіологія, патогенез, морфологія, наслідки.
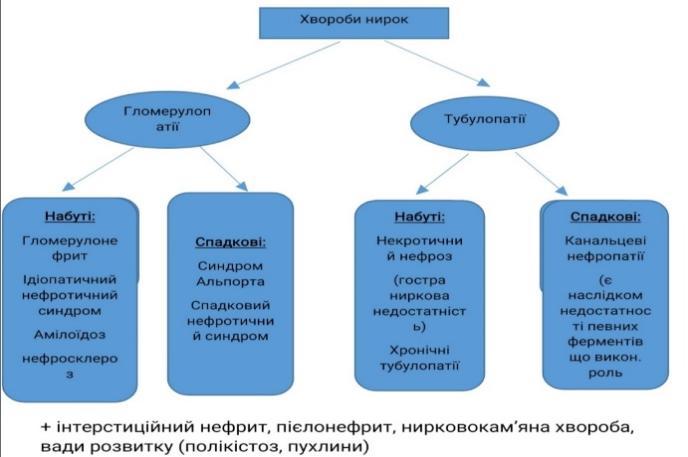
Нефротичний синдром- синдром якому властиві: висока протеїнурія, диспротеїнемія, гіпопротеїнемія, гіперліпідемія та набряки.
Розрізняють:
-
Первинний (ідіопатичний) як самостійне захворювання
-
Вторинний як прояв іншого захворювання (гломерулонефриту чи амілоїдозу)
Первинний нефротичний синдром- самостійне захворювання яке характеризується високою протеїнурією, диспротеїнемією, гіпопротеїнемією, гіперліпідемією та набряками.
До первинного нефротичного синдрому належать:
-
Ліпоїдний нефроз
-
Мембранозна нефропатія
-
Фокальний сегментарний склероз
Ліпоїдний нефроз
Етіологія: невідома, можливо в основі лежить дисплазія подоцитів
Патогенез: дистрофія і некробіоз епітелію, які виникають вторинно у зв’язку зі змінами гломерулярного фільтру.
Морфологія: втрата малих відростків подоцитів, базальна мембрана збережена, ІК відсутні. Канальці розширені, епітелій їх набухлий, з гіаліновими краплями, вакуолями, нейтральними жирами.
Макроскопічно: великі білі нирки (в’ялі, на розрізі кірковий шар широкий,жовто-білий, піраміди сіро-червоні)
Наслідки: прогноз сприятливий, але може переростати в фокальний сегментарний склероз і розвиватися вторинне зморщування.
Хвороби нирок. Нефротичний синдром – визначення, класифікація. Первинний нефротичний синдром – визначення, класифікація. Мембранозна нефропатія – етіологія, патогенез, морфологія, наслідки.
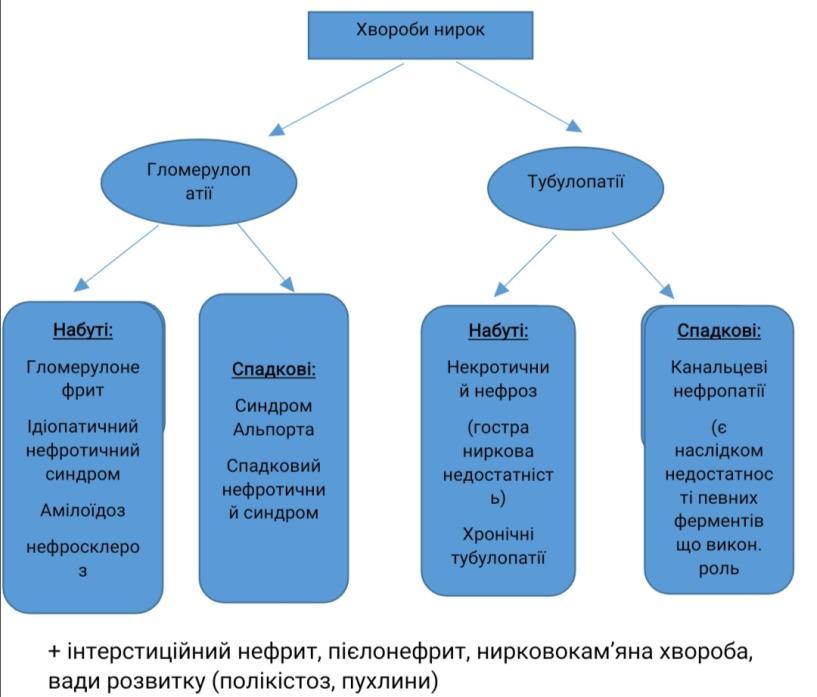
Нефротичний синдром- синдром якому властиві: висока протеїнурія, диспротеїнемія, гіпопротеїнемія, гіперліпідемія та набряки.
Розрізняють:
-
Первинний (ідіопатичний) як самостійне захворювання
-
Вторинний як прояв іншого захворювання (гломерулонефриту чи амілоїдозу)
Первинний нефротичний синдром- самостійне захворювання яке характеризується високою протеїнурією, диспротеїнемією, гіпопротеїнемією, гіперліпідемією та набряками.
До первинного нефротичного синдрому належать:
-
Ліпоїдний нефроз
-
Мембранозна нефропатія
-
Фокальний сегментарний склероз
Мембранозна нефропатія (мембранозний гломерулонефрит)
Етіологія: невідомо

Патогенез: пошкодження гломерулярного фільтру циркулюючими ІК
Утворення і відкладення речовини базальної мембрани у вигляді горбиків подоцитами
Морфологія: дифузне потовщення стінок капілярів при відсутності чи незначній проліферації мезангіоцитів. При фарбуванні сріблом базальна мембрана розщеплена, двошарова. Запальна реакція відсутня бо мезангіоцити (в даному випадку виступають макрофагами) не мають Fc рецепторів.
Макроскопічно: нирки збільшені, блідо- рожеві.
Наслідки: зморщування нирок та ХНН.
Хвороби нирок. Нефротичний синдром – визначення, класифікація. Первинний нефротичний синдром – визначення, класифікація. Фокальний сегментарний гломерулярний склероз – етіологія, патогенез, морфологія, наслідки.

Нефротичний синдром- синдром якому властиві: висока протеїнурія, диспротеїнемія, гіпопротеїнемія, гіперліпідемія та набряки.
Розрізняють:
-
Первинний (ідіопатичний) як самостійне захворювання
-
Вторинний як прояв іншого захворювання (гломерулонефриту чи амілоїдозу)
Первинний нефротичний синдром- самостійне захворювання яке характеризується високою протеїнурією, диспротеїнемією, гіпопротеїнемією, гіперліпідемією та набряками.
До первинного нефротичного синдрому належать:
-
Ліпоїдний нефроз
-
Мембранозна нефропатія
-
Фокальний сегментарний склероз
Фокальний сегментарний склероз (гіаліноз)
Етіологія і патогенез: відображає вторинні метаболічні порушення в ділянках пошкодження і колапсу капілярних петель юкстамедулярних клубочків.
Морфологія: Склероз і гіаліноз розвиваються лише в окремих юкстамедулярних клубочках, і змінам підлягають лише окремі сегменти клубочків. Особливість- наявність ліпідів як в гіалінових масах так і в мезангіоцитах (набувають вигляду пінистих клітин). Базальна мембрана капілярів в місцях колапсу стає «обшарпаною»
Наслідок: ХНН.
Хвороби нирок. Амілоїдоз нирок – визначення, етіологія, патогенез, морфологія, наслідки.
Амілоїдоз нирок- один з проявів загального амілоїдозу з вираженою клініко-морфологічною та нозологічною специфікою.
Етіологія: часто зустрічається при АА-амілоїдозі- вторинному який ускладнює артрит, туберкульоз, бронхоектатичну хворобу і спадковому- що виникає при періодичній хворобі.
Патогенез: наявність сироваткового попередника білка фібрил амілоїду- SAA, збільшується в крові в сотні раз і під час фільтрації використовується мезангіоцитами для побудови фібрил амілоїду
Морфологія:
-
Латентна стадія- зовнішній вигляд без змін, в пірамідах склероз і амілоїдоз прямих судин та збиральних трубочок. Капілярні мембрани двоконтурні, просвіт капілярів розширений, в цитоплазмі епітелію білкові гранули, в інтермедіарній зоні та пірамідах строма просякнута білками плазми.
-
Протеїнурична стадія- амілоїд з’являється в клубочках (незначні відкладення в мезангії). Епітелій канальців головних відділів в стані гіаліновокрапельної та гідропічної дистрофії, в канальцях циліндри.
Макроскопічно: велика сальна нирка(матова, мозкова речовина сіро-рожева)
-
Нефротична стадія- амілоїд в капілярних петлях клубочків, значно склерозу в корковій речовині немає. В інтермедіарній зоні склероз набуває дифузного характеру, канальці заповнені циліндрами.
Макроскопічно: велика біла амілоїдна нирка(велика, щільна, воскоподібна)
-
Азотемічна стадія- загибель нефронів, атрофія та замізення їх сполучною тканиною. Розвивається нефрогенна артеріальна гіпертензія (нерідко розвивається гіпертрофія лівого серця).
Макроскопічно: амілоїдно-зморщені нирки (зменшені, дуже щільні з рубцями на кірковому шарі)
Наслідки:
А) інфекційні хвороби (пневмонія, бешика) через імунну недостатність
Б) серцева недостатність, крововиливи, інфаркти (через нефрогенну арт. гіпертензію)
В) гостра ниркова недостатність
Г) в основному внаслідок ХНН і уремії, рідше ХНН і інфекційні хв.
Хвороби нирок. Гостра ниркова недостатність – визначення, етіологія, патогенез, морфологія, наслідки.
Гостра ниркова недостатність- синдром, якому властиві некроз епітелію канальців та глибокі порушення крово- та лімфообігу. Ототожнюється з некротичним нефрозом (некронефрозом)
Етіологія: інтоксикації хім. речовинами та токсинами, солі важких металів, кислоти, сульфаніламіди; інфекційні хв. (холера, черевний тиф, дифтерія)
+ значні опіки, масивний гемоліз
Патогенез:
Порушення ниркової гемодинаміки

Спазм судин кіркового шару, скидання крові по шунтах у вени на межі кори та мозкової речовини

В зв’язку з ішемією розвиваються глибокі дистрофічні та некротичні зміни канальців з наступним розривом базальної мембрани (тубулорексис)

Неадекватна канальцева реабсорбція, надходження ультрафільтрату в нирковий інтерстицій+ закупорка канальців детритом, міоглобіном і загиблими клітинами

Зростання внутрішньониркового тиску, що посилює гіпоксію ще більше
Репаративні зміни: осередковий нефросклероз

Видужання із структурними втратами (неповне)
Морфологія:
-
Шокова стадія- різка переважно венозна гіперемія інтермедіарної зони та пірамід при осередковій ішемії кіркового шару. В інтермедіарній зоні лімфостаз, епітелій канальців у стані гіаліново-крапельної, гідропічної, жирової дистрофії. В канальцях циліндри, іноді міоглобін.
-
Олігоанурична стадія- переважають некротичні зміни канальців, що супроводжується тубулорексисом. Циліндри обтурують нефрон і ультрафільтрат застоюється в капсулі.
-
Стадія відновлення діурезу- гіперемія клубочків. Набряк і інфільтрація зменшуються. Поряд з ділянками некрозу епітелію канальців зустрічаються острівці- регенерати.
Макроскопічно: збільшені, набряклі, фіброзна капсула напружена, легко знімається.
Наслідки: зазвичай видужання, рідко смерть від уремії (в шоковій чи олігоануричній стадії), іноді через декілька років розвивається рубцеве зморщування нирок і смерть від ХНН.
Хвороби нирок. Тубулоінтерстиційний нефрит – визначення, етіологія, патогенез, морфологія, наслідки.
Тубуло-інтерстиціальний нефрит- група захворювань при яких переважають імунозапальні пошкодження інтерстицію та канальців нирок.
Етіологія:
-
токсичні(ЛЗ, особливо антибіотики та анальгетики)
-
метаболічні (гіперкальциноз, гіпокаліємія)
-
інфекційні (віруси, бактерії)
-
імунологічні
-
ангіогенні (васкуліти)
-
онкогенні (лімфома)
Патогенез: в основі імунопатологічні механізми
Виділяють: первинний (самостійне захворювання) і вторинний (при синдромі Гудпасчера, СЧВ); гострий і хронічний.
Морфологія:
А) При гострому: набряк та інфільтрація інтерстицію лімфоцитами і макрофагами- лімфогістіоцитарний варіант; плазмобластами та плазмоцитами- плазмоцитарний; еозинофілами- еозинофільний; або утворення епітеліоїдноклітинних гранульом- гранулематозний. Некротичні зміни поєднуються з дистрофічними.
Б) При хронічному: лімфогістіоцитарна інфільтрація строми, яка сполучається з склерозом, а дистрофія нефроцитів з їх регенерацією.
Наслідки: нефросклероз різного ступеня
Хвороби нирок. Пієлонефрит – визначення, класифікація, морфологія гострої та хронічної форми, ускладнення.
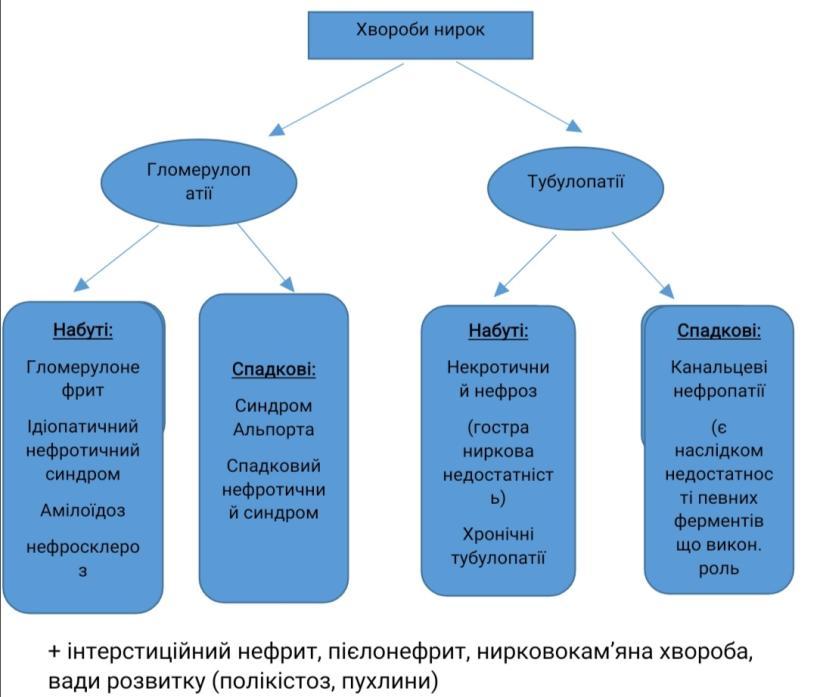
Пієлонефрит- інфекційне захворювання, при якому в патологічний процес втягнена ниркова миска, її чашечки і ниркова речовина з переважним ушкодженням проміжної тканини.
Виділяють: гострий та хронічний рецидивуючий
Етіологія: кишкова паличка, стрепто-, стафіло-, ентерококи.
Патогенез:
Висхідний шлях проникнення з сечівника, сечового міхура, сечоводів при дискінезії сечоводів та ниркових мисок, підвищенні внутрішньомискового тиску- урогенний висхідний пієлонефрит.
Гематогенний шлях (при черевному тифі, грипі, сепсисі)- гематогенний низхідний пієлонефрит.
Лімфогенний (джерело інфекції товста кишка статеві органи)- лімфогенний пієлонефрит
Морфологія:
При гострому: гіперемія та лейкоцитарна інфільтрація мисок та чашечок; осередки некрозу слизової. Проміжна тканина набрякла, інфільтрована лейкоцитами; нерідко розвиваються абсцеси та крововиливи. Канальці в дистрофічному стані, в просвіті циліндри.
Макроскопічно: нирки збільшені, набряклі, повнокровні. Порожнини мисок розширені, заповнені каламутною сечею або гноєм.
При хронічному: поєднання склеротичних змін з ексудативно-некротичними. В стінці мисок та чашечок склероз, лімфоплазмоцитарна інфільтрація; в слизовій оболонці метаплазія перехідного епітелію в багатошаровий плоский. В нирковій тканині- хронічне інтерстиціальне запалення з розростанням сполучної тканини, інкапсуляцією абсцесів та макрофагальною резорбцією гнійно-некротичних мас.
Макроскопічно: пієлонефрична зморщена нирка (рівномірне рубцеве зморщування, утворення спайок між нирковою тканиною та капсулою, склероз мисок).
Наслідок: гострий- піонефроз, папілонекроз, карбункул нирки, сепсис (можуть стати причиною смерті)
Хронічний- азотемічна уремія; нефрогенна артеріальна гіпертензія.
Хвороби нирок. Нирково-кам’яна хвороба – визначення, загальна характеристика, ускладнення.
Нирково-кам’яна хвороба- хвороба з хронічним перебігом при якій в чашечках, мисках чи сечоводах утворються камені.
Етіологія: спадкові та набуті порушення мінерального обміну та кислотно-лужного стану, перевага в їжі вуглеводів та природних білків, дефіцит вітамінів.
Патогенез: підвищення концентрації солей в сечі, зміни pH рівноваги сечі що веде до утворення колоїдної основи каменя і власне самого каменю.
Морфологія: камінь в мисці призводить до пієлоектазії а потім до гідронефрозу з атрофією ниркової паренхіми. Нирка перетворюється в тонкостінний мішок з каменнями.
Камінь в чашечці веде до її розширення (гідрокалікоз), атрофії підлягає лише частина паренхіми нирки. Камінь в сечоводі викликає розширення миски та сечовода вище обтурації (гідроуретронефроз), що веде до запалення (уретрит).
Приєднання інфекції спричиняє пієліт, пієлонефрит, апостематозний нерит.
Ускладнення: пієлонефрит, піонефроз, гнійне розтоплення нирки, що може призвести до сепсису. Рідко ГНН. При тривалому перебігу- ХНН.
Хвороби нирок. Хронічна ниркова недостатність – визначення, етіологія, патогенез, морфологія, ускладнення.
Хронічна ниркова недостатність- синдром, морфологічною основою якого є нефросклероз, а найбільш яскравий прояв- уремія.
Етіологія і патогенез: є наслідком багатьох захворювань. В основі патогенезу- прогресуюче зменшення діючих нефронів.
Морфологія: при розтині відчувається запах запах сечі, шкіра сіро-землистого кольору внаслідок накопичення урохрому, часто з’являються крововиливи та висипи. Спостерігаються уремічні ларингіт, трахеїт, гастрит, ентерит та пневмонія; характерний уремічний набряк легень. В печінці жирова дистрофія. Нерідко серозний, серознл-фібринозний або фібринозний перикардит, уремічний міокардит (рідше бородавчастий). Головний мозок блідий, набряклий з осередками розм’якшення та крововиливів. Селезінка збільшена.
Ускладнення: уремічна кома
Хронічна ниркова недостатність (ХНН) – це незворотнє порушення гомеостатичних ниркових функцій, яке пов’язане з важким прогресуючим нирковим захворюванням (спадковим, вродженим, набутим).
Етіологія. До основних причин виникнення ХНН належать:
• Діабетичний гломерулосклероз (31–33%).
• Гіпертензивний нефросклероз (унаслідок АГ — 20%).
• ГН (18–19%):
• первинні ГН;
• вторинні ГН (при системних захворюваннях сполучної тканини, системних васкулітах, амілоїдозі).
• Полікістоз нирок (6%).
• Тубулоінтерстиціальні захворювання (4%):
• хронічний пієлонефрит;
• анальгетична нефропатія;
• обструктивна нефропатія (сечокам’яна хвороба, гіпертрофія передміхурової залози);
• мієломна нефропатія.
• Ураження судин нирок (васкуліти, атеросклероз, тромбози і емболії).
Патогенез ХНН зумовлений зменшенням кількості функціонуючих нефронів (у здоровій нирці міститься близько 2 млн нефронів) і клубочкової фільтрації, розвитком фібропластичних процесів, які супроводжуються заміщенням нефронів сполучною тканиною та збільшенням навантаження на функціонуючі нефрони.
Патоморфологія: нефросклероз-зморщення нирок з двобічним ураженням нирок., в фіналі розвивається уремія, для якої характерно розвиток серозного, геморагічного або фібринозного запалення:фібринозного перикардита (волохате серце), катарального або фібринозного гастриту,ентериту,коліту,набряку легень, селезінка збільшена,нагадує септичну,ГМ блідий, набряклий,з осередками розмякшення та крововиливами. (ускладнення)
Хвороби нирок. Гістологічна класифікація пухлин нирок. Ускладнення.
I. Пухлини ниркової паренхіми.
А. Доброякісні:
• аденома,
• ліпома,
• фіброма,
• лейоміома
• гемангіома,
• дермоїдні пухлини та ін.
Б. Злоякісні пухлини:
• аденокарцинома,
• саркома
• змішана пухлина Вільмса.
В. Метастатичні пухлини нирок.
П. Пухлини ниркової миски.
А. Доброякісні пухлини:
• папілома,
• ендометріома.
Б. Злоякісні пухлини:
• папілярний рак
• плоскоклітинний рак
• саркома.
Більшість пухлин нирки – світлоклітинні раки (аденокарциноми). Виділяють наступні гістологічні варіанти нирковоклітинного раку:
• Світлоклітинний альвеолярний.
• Зернистий (темноклітинний).
• Веретеноподібноклітинний (поліморфноклітинний, саркомоподібний, агресивні карциносаркоми).
• Залозистий (аденокарцинома).
Ракові пухлини нирки характеризують виражена васкуляризація і швидке метастазування. Характерною особливістю раку нирки є проростання ниркової та нижньої порожнистої вен у вигляді “язика”.
Захворювання статевих органів. Рак шийки матки – клініко-морфологічна характеристика.
Хвороби статевих органів за походженням розділяються на:
1) дисгормональні (залозиста гіперплазія ендометрію, ендоцервікоз, аденоматоз, поліпи шийки матки, аденома передміхурової залози)
2) пухлинні (різноманітні: епіталіальні та мезенхімальні; злоякісні та доброякісні)
3) запальні (ендометрит, орхіт, простатит)
Рак шийки матки
Злоякісні пухлини шийки матки складають майже 15% і серед уражень органів репродуктивної системи стабільно займають II місце після раку молочної залози і раку ендометрія.
Фактори ризику:
-
розрив шийки матки;
-
рубцеві зміни;
-
гормональні розлади
Фонові захворювання:
-
псевдоерозії;
-
поліпи;
-
папіломи;
-
лейкоплакія (проста форма);
-
ендометріоз;
-
справжня ерозія;
-
посттравматичні зміни.
Передракові процеси:
-
дисплазія;
-
лейкоплакія з атипією;
-
еритроплакія;
-
аденоматоз.
Розрізняють:
I. Рак піхвової частини шийки матки
II. Рак цервікального каналу
Рак піхвової частини:
-
росте екзофітно, в порожнину піхви (рідше - в стінку шийки та оточуючі тканини)
-
рано виразкується
Мікроскопічно:
- частіше плоскоклітинний (85% випадків)
- ороговіваючий рак (зріла форма) становить 20-25%
- неороговіваючий рак (середня ступінь зрілості) – 60-65%
- низькодиференційований рак (незріла форма) – 10-15%.
Метастазує лімфогенним шляхом в реґіонарні лімфовузли малого тазу, пахвові та позачеревні (зовнішні і внутрішні клубові, загальні клубові, поперекові
парааортальні лімфатичні вузли). Пізніше – гематогенні метастази.
Більш доброякісний пребіг.
Рак цервікального каналу:
-
росте ендофітно, проростає шийку матки, навколишню клітковину і вростає в стінки сечового міхура і прямої кишки, утворюючи піхвово-міхурові або піхвовопрямокишкові нориці
Мікроскопічно:
-
частіше всього має будову аденокарциноми – 15-20%
В шийці матки можуть бути також залозисто-плоскоклітинні, недиференційовані раки, а також ендометріоїдна та світлоклітинна аденокарциноми, що виявляють у 1-1,5% пацієнток.
Дає метастази як лімфогенні, так і гематогенні.
Перебіг більш злоякісний.
Захворювання статевих органів. Рак тіла матки – клініко-морфологічна характеристика.
Хвороби статевих органів за походженням розділяються на:
1) дисгормональні (залозиста гіперплазія ендометрію, ендоцервікоз, аденоматоз, поліпи шийки матки, аденома передміхурової залози)
