Ответы на экзаменационных вопросы - 2007 год
.doc
|
№ 19 Адаптивные процессы в клетке при действии на них повреждающих агентов. Методы повышения устойчивости клеток к повреждению.
Действие на клетку патогенных факторов сопровождается активацией (или включением) различных реакций и процессов, направленных на устранение либо уменьшение степени повреждения и его последствий, а также обеспечивающих устойчивость клеток к повреждению. ХАРАКТЕР ПОВРЕЖДЕНИЙ КЛЕТОК Любое повреждение клетки вызывает в ней разной степени выраженности специфические и неспецифические изменения Специфические изменения клеток при повреждении Специфические изменения клеток при повреждении характерны для данного патогенного фактора при действии его на различные клетки. • Осмотическое давление. Повышение осмотического давления в клетке сопровождается её гипергидратацией, растяжением мембран и нарушением их целостности. • Разобщители. Под влиянием разобщителей окисления и фосфорилирования снижается или блокируется сопряжение этих процессов и уменьшается эффективность биологического окисления. • Гиперальдостеронемия. Повышенное содержание в крови гормона коры надпочечников — альдостерона ведёт к накоплению в клетке Na+. Действие различных повреждающих агентов на определённые виды клеток вызывает специфические для этих клеток изменения. Неспецифические изменения клеток при повреждении Неспецифические (стереотипные, стандартные) изменения в клетках находят при альтерации различных видов клеток и действии на них широкого спектра патогенных агентов: гипоксии; ацидоза; чрезмерной активации свободнорадикальных и перекисных реакций; денатурации молекул белка; повышения проницаемости клеточных мембран; дисбаланса ионов и воды. Выявление конкретного спектра выраженных в разной мере специфических и неспецифических изменений в клетках органов и тканей даёт возможность судить о характере и силе действия патогенного фактора, о степени и масштабе повреждения, а также об эффективности (или неэффективности) применяемых для лечения медикаментозных и немедикаментозных средств. Механизмы адаптации клеток к повреждению Комплекс адаптивных реакций клеток условно подразделяют на внутриклеточные и межклеточные, или системные. К внутриклеточным адаптивным механизмам относятся следующие реакционные процессы: компенсация нарушений энергетического обеспечения клетки; защита мембран и ферментов клетки; уменьшение выраженности или устранение дисбаланса ионов и воды в клетке; устранение дефектов генетической программы клетки и механизмов её реализации; компенсация расстройств механизмов регуляции внутриклеточных процессов; снижение функциональной активности клеток; регенерация; гипертрофия; гиперплазия. Для межклеточных (системных) механизмов адаптации к повреждению характерно взаимодействие клеток друг с другом. Такое взаимодействие осуществляется несколькими путями: Обмен метаболитами, местными БАВ — цитокинами, ионами; Реализация реакций системы ИБН; Изменения лимфо- и кровообращения; Эндокринные влияния; Нервные воздействия. Повышение устойчивости к повреждению.
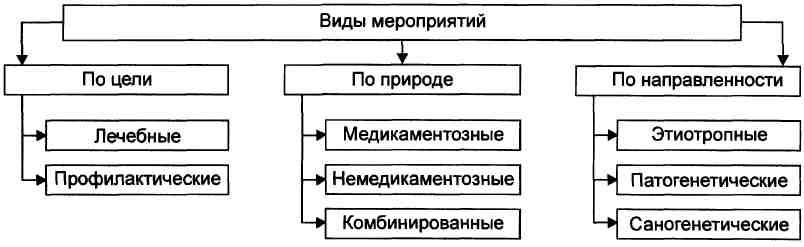
ПРОФИЛАКТИЧЕСКИЕ И ЛЕЧЕБНЫЕ МЕРОПРИЯТИЯ Агенты, имеющие целью защиту интактных клеток от повреждения (профилактические) или стимуляцию адаптивных механизмов при их альтерации (лечебные), подразделяют на немедикаментозные, медикаментозные и комбинированные. Немедикаментозные агенты. Немедикаментозные средства применяют главным образом с целью профилактики повреждения клетки. Немедикаментозные средства повышают устойчивость клеток органов и тканей, а также организма в целом к ряду патогенных агентов. Медикаментозные средства. Лекарственные средства (ЛС) применяют в основном для активации адаптивных механизмов после воздействия патогенного агента. Большинство ЛС применяется с целью этиотропной или патогенетической терапии. Комбинированные воздействия. Комбинированные воздействия дают наибольший эффект, как лечебный, так и профилактический. Этиотропные, саногенетические и патогенетические воздействия Этиотропные воздействия направлены на устранение, прекращение, уменьшение силы и/или длительности действия патогенных факторов на клетки, а также на устранение условий, способствующих реализации этого действия. Саногенетические мероприятия имеют целью активацию адаптивных механизмов (компенсации, защиты, восстановления и приспособления клеток) к изменившимся условиям. Патогенетические воздействия направлены на разрыв звеньев механизма развития (патогенеза) патологического процесса. |
№ 20 Воспаление, характеристика понятия. Основные причины и патогенез. Компоненты механизма развития воспаления, их характеристика.
ВОСПАЛЕНИЕ - типовой патологический процесс; возникающий в ответ на действие патогенного фактора; характеризуется развитием как патологических, так и адаптивных реакций организма; направлен на локализацию, уничтожение и удаление из организма флогогенного фактора, а также на ликвидацию последствий его действия. Причины.
Природа флогогенного фактора. Природа флогогенного фактора может быть физической, химической и биологической. Физические факторы. Наиболее частые физические факторы: механическая травма тканей, чрезмерно высокая или низкая температура, воздействие электрического тока или лучистой энергии, внедрение в ткань инородного тела и т.п. Химические факторы: экзо- и эндогенные органические или неорганические кислоты и щелочи в высоких концентрациях; избыток в тканях органических соединений: продуктов метаболизма, экскретов, компонентов биологических жидкостей; ЛС, вводимые в ткани и др. Биологические агенты — одна из наиболее распространённых причин воспаления: инфекционные; иммуноаллергические; токсины насекомых, животных, растений. Генез флогогенного фактора В зависимости от происхождения флогогенные факторы подразделяют на экзогенные и эндогенные. В свою очередь, в каждой из этих групп выделяют инфекционные и неинфекционные агенты. Экзогенные воспалительные факторы. Биологические агенты, инфекционно-паразитарные возбудители, токсины и яды растений, насекомых и животных. Чужеродная плазма, сыворотка или цельная кровь; взвеси клеток; трансплантированные ткани или органы. Эндогенные факторы. Биологические агенты (продукты деструкции повреждённых или погибших тканей, например, в результате их ушиба, ожога, отморожения или нарушения кровотока в них; активировавшаяся условно-патогенная микрофлора; иммуноаллергические комплексы Аг+АТ+комплемент и др.). Эндогенные химические агенты (в частности продукты нормального или нарушенного метаболизма, если они не выводятся из организма с экскретами). Выраженность воспалительного эффекта флогогенных факторов зависит не только от его природы или происхождения, но и от интенсивности действия: чем она выше, тем, как правило, более остро протекает воспалительная реакция. МЕХАНИЗМЫ РАЗВИТИЯ ВОСПАЛЕНИЯ Закономерная динамика воспаления как типового патологического процесса определяется тем, что в основе его развития находится несколько общих и взаимосвязанных компонентов (например, альтерация, экссудация, фагоцитоз и пролиферация). Каждый из этих компонентов воспаления, в свою очередь, сложный динамический комплекс взаимозависимых реакций, процессов и факторов. Как правило, по ходу воспаления, преимущественно альтеративные изменения в очаге воспаления закономерно сменяются преимущественно экссудативными и далее — преимущественно пролиферативными фазами (стадиями) воспаления. Однако в большинстве случаев, особенно при значительной площади воспаления и/или при его хроническом течении, даже в соседних участках очага воспаления одновременно выявляются признаки различных компонентов воспалительной реакции — и альтерации, и экссудации, и пролиферации. Принято выделять следующие компоненты воспаления: альтерация, сосудистые реакции и изменения крово- и лимфообращения, экссудация и эмиграция лейкоцитов, фагоцитоз, пролиферация.
|
№ 21 Первичная и вторичная альтерация в очаге воспаления: причины возникновения, механизмы формирования, проявления, значение в развитии воспалительной реакции.
Альтерация — первое и непосредственное следствие повреждающего действия флогогенного фактора и инициальное звено механизма развития воспаления. Альтерация, как первичная, так и вторичная, — сложный комплекс изменений разных сторон жизнедеятельности клеток. В очаге воспаления выделяют зоны первичной и вторичной альтерации. Зона первичной альтерации. Причина формирования: флогогенный фактор, действующий на ткань. Локализация: место прямого контакта причины воспаления с тканью (эта зона — эпицентр очага воспаления). Основные механизмы • Повреждение мембранных структур и внутриклеточных ферментов, а также структур межклеточного вещества. • Расстройства энергетического обеспечения функций и пластических процессов в повреждённой ткани. • Нарушения трансмембранного переноса и градиента ионов, соотношения их между собой, содержания жидкости внутри и за пределами клетки и в зоне альтерации в целом. Проявления • Расстройства функции повреждённых, но ещё жизнеспособных участков ткани вне зоны некроза. • Некроз. • Значительные физико-химические изменения. • Различные формы дистрофии. Зона вторичной альтерации Причины • Эффекты флогогенного агента (хотя за пределами эпицентра очага воспаления эффективность его патогенного воздействия значительно ниже). • Влияние факторов, вторично формирующихся в зоне первичной альтерации в связи с образованием медиаторов воспаления, развитием метаболических, физико-химических и дистрофических изменений. Локализация • Частично в месте контакта флогогенного агента с тканью (там, где сила его воздействия была минимальной). • В основном вокруг области первичной альтерации. Обычно площадь этой зоны значительно больше площади первичной. Механизмы развития • Расстройства местных механизмов нервной регуляции в связи с повреждением тел нейронов, нервных стволов и/или их окончаний, синтеза, накопления и высвобождения из них нейромедиаторов. • Нарушение выброса нейромедиаторов (норадреналина, ацетилхолина и др.) из нервных терминалей симпатической и парасимпатической системы в очаге воспаления и стадийные изменения чувствительности тканей к нейромедиаторам в этом очаге. • Расстройства аксонного транспорта трофических и пластических факторов (углеводов, липидов, белков, адениннуклеотидов, нуклеиновых кислот, БАВ, ионов и других агентов) от тел нейронов к соматическим клеткам. • Стадийные изменения тонуса сосудов микроциркуляторного русла и в связи с этим — расстройства кровообращения • БАВ, поступающие в зону вторичной альтерации из зоны первичной альтерации, а также образующие за пределами очага воспаления. В совокупности эти изменения обусловливают расстройства обмена веществ, значительные физико-химические сдвиги в зоне вторичной альтерации, развитие различных видов дистрофий и даже некроза. Проявления • Изменения структуры клеток и межклеточного вещества тканей, обычно обратимые (например, признаки повреждения клеток, архитектуры ткани и др.). • Расстройства метаболизма (выражается различными отклонениями в обмене веществ и развитии). • Умеренные отклонения физико-химических параметров (например, рН, осмоляльности жидкости, температуры тканей, трансмембранного распределения ионов). • Обратимые изменения функции тканей и органов |
|
|
|
|
№ 22 Изменения обмена веществ и физико-химические сдвиги в очаге воспаления: причины и механизмы возникновения; значение в развитии воспаления.
ИЗМЕНЕНИЯ ОБМЕНА ВЕЩЕСТВ В очаге воспаления наблюдаются закономерные фазные изменения метаболизма. Их причины: действие флогогенного фактора и вторичные расстройства в ткани, выражающиеся в перестройке местных механизмов нервной и гуморальной регуляции, микроциркуляции, в формировании физико-химических сдвигов. На начальном этапе воспаления в ткани (зоны не только первичной, но и вторичной альтерации) преобладают реакции катаболизма, затем — при развитии артериальной гиперемии и активации процессов пролиферации, — как правило, начинают доминировать анаболические реакции. Углеводы. В очаге воспаления метаболизм углеводов претерпевает характерные изменения, выражающиеся в преобладании гликолиза и развитии ацидоза. Причины • Повреждения мембранного аппарата и митохондриальных ферментов, возникающие под действием как флогогенного агента, так и других факторов, активирующихся или образующихся в ходе воспалительной реакции вторично. • Избыток Са2+, оказывающий (наряду с жирными кислотами) существенное разобщающее действие на окислительное фосфорилирование. • Увеличение в клетках уровня АДФ, АМФ и неорганического фосфата. Это активирует ключевые (лимитирующие) ферменты гликогенолиза и гликолиза. В связи с этим в очаге воспаления начинает возрастать удельный вес гликолитического ресинтеза АТФ. Липиды. Обмен липидов в очаге воспаления характеризуется доминированием липолиза над реакциями их синтеза. Причины • Прямое повреждающее влияние флогогенного агента может привести к ферментативной и неферментативной деструкции мембранных фосфо-липидов, ЛП, гликолипидов и других липидсодержащих соединений с высвобождением из них ВЖК, свободных липидов и образованием ке-токислот. • Основной механизм липолиза в очаге воспаления — интенсификация гидролиза липидов и их комплексов с другими веществами в результате повышенного высвобождения липаз и фосфолипаз из повреждённых клеток, а также из лейкоцитов, в большом количестве накапливающихся в очаге воспаления. •Активация деструкции липидов за счёт интенсификации реакций сво-боднорадикального перекисного окисления липидов. Проявления • Активация процессов липолиза и накопление продуктов липолиза. • Торможение реакций синтеза липидов. • Активация перекисного окисления липидов и накопление перекисей и гидроперекисей липидов. Белки. Обмен белков характеризуется преобладанием протеолиза над процессами протеосинтеза. Главные причины • Прямое патогенное действие флогогенного агента, в том числе ферментативный протеолиз. • Массированное выделение из повреждённых паренхиматозных и стро-мальных клеток, а также из лейкоцитов протеолитических ферментов. • Активация свободнорадикальных и перекисных реакций, сопровождающихся деструкцией ЛП и высвобождением из них белковых соединений, которые разрушаются и/или денатурируются. Проявления • Активация процессов протеолиза и накопление продуктов протеолиза. • Торможение реакций протеосинтеза. • Денатурация молекул белка (образование аутоантигенов). Ионы и вода. Для ионов и воды характерны трансмембранный дисбаланс ионов, увеличение внутриклеточного содержания Na+ и Са2+ и внеклеточного содержания К+ и Mg2+, гипергидратация клеток и отёк ткани в очаге воспаления. Главные причины • Прямое повреждающее действие флогогенного агента на мембраны клеток. • Нарушения энергетического обеспечения селективного переноса катионов. • Расстройства работы ионообменных механизмов (Н+-Са2+, Na+-Ca2+, Н+-К+). • Снижение кинетической активности катионзависимых мембранных АТФаз (Na+,K+-ATOa3bi, Ca2+,Mg2+-ATOa3bi). • Нарушения физико-химического состояния и микроструктуры клеточных мембран. Проявления • Нарушения распределения ионов по обе стороны плазмолеммы. • Нарушения соотношения между отдельными ионами как в клетке, так и вне клетки в результате расстройства механизмов трансмембранного переноса ионов. • Гипергидратация ткани в очаге воспаления в связи с высокой гидро-фильностью накапливающихся в нём Na+ и Са2+, а также продуктов гидролиза органических соединений. • Высвобождение дополнительного количества катионов (К+, Na+, Ca2+, железа, цинка) при гидролизе солей, распаде гликогена, белков и других органических соединений, а также клеточных мембран. • Выход большого количества Са2+ из повреждённых внутриклеточных депо. ФИЗИКО-ХИМИЧЕСКИЕ ИЗМЕНЕНИЯ Ацидоз. Воспалительная реакция характеризуется увеличением [Н+] и, соответственно, снижением рН в клетках и межклеточной жидкости — развитием ацидоза. Причина. Причина метаболического ацидоза — накопление в очаге воспаления избытка недоокисленных соединений. Механизмы развития метаболического ацидоза • Образование большого количества «кислых» продуктов изменённого метаболизма вследствие: • Нарушение оттока из очага воспаления продуктов как нормального, так и нарушенного обмена веществ. • Истощение щелочных буферных систем (бикарбонатной, фосфатной, белковой и др.) клеток и межклеточной жидкости, которые на начальном этапе воспаления нейтрализуют избыток кислых соединений. Гиперосмия. В очаге воспаления в большей или меньшей мере повышается осмотическое давление. Причины • Повышенное ферментативное и неферментное разрушение макромолекул (гликогена, гликозаминогликанов, протеогликанов и др.). • Усиленный в условиях ацидоза гидролиз солей и соединений, содержащих неорганические вещества. • Поступление осмотически активных соединений из повреждённых и разрушенных клеток. Гиперонкия. Увеличение онкотического давления в воспалённой ткани — закономерный феномен. Причины • Увеличение концентрации белка в очаге воспаления в связи с усилением ферментативного и неферментного гидролиза пептидов. • Повышение гидрофильности белковых мицелл и других коллоидов в результате изменения их конформации при взаимодействии с ионами. • Выход белков (в основном альбуминов) из крови в очаг воспаления в связи с повышением проницаемости стенок микрососудов. Заряд и электрические потенциалы Альтерация тканей при воспалении ведёт к нарушениям электрофизиологических процессов в клетках: изменению (как правило, снижению) поверхностного их заряда, а также к расстройствам электрогенеза в возбудимых клетках. Причины • Повреждение клеточных мембран. • Нарушение энергообеспечения трансмембранного переноса ионов. • Нарушения ионного баланса во внеклеточной жидкости. Поверхностное натяжение биомембран Уменьшение поверхностного натяжения клеточных мембран характерно для очага воспаления. Основная причина. Значительное увеличение концентрации в очаге воспаления поверхностно-активных веществ (фосфолипидов, ВЖК, К+, Са2+ и некоторых других). Коллоидное состояние цитозоля и межклеточного вещества Изменения коллоидного состояния цитозоля и межклеточного вещества выявляются уже на начальном этапе воспаления. Причины. Избыток Н+, К+, Na+, жирных кислот, пептидов, аминокислот, других метаболитов и БАВ — наряду с изменением степени гидратации цитоплазмы — приводит к облегчению переходов «гель <-> золь». Основные механизмы • Изменение степени полимеризации макромолекул • Фазовые переходы микрофиламентов |
№ 23 Медиаторы воспаления: виды, происхождение и значение в развитии воспалительного процесса.
МЕДИАТОРЫ ВОСПАЛЕНИЯ - БАВ, образующиеся при воспалении, обеспечивающие закономерный характер его развития и исходов, формирование его местных и общих признаков. Все медиаторы воспаления или их неактивные предшественники образуются в различных клетках организма. Тем не менее их подразделяют на клеточные и плазменные. Клеточные медиаторы высвобождаются в очаге воспаления уже в активированном состоянии непосредственно из клеток, в которых они синтезировались и накопились. Плазменные медиаторы образуются в клетках и выделяются в межклеточную жидкость, лимфу и кровь, но не в активном состоянии, а в виде предшественников. Эти вещества активируются под действием различных промоторов преимущественно в плазме крови. Они становятся физиологически дееспособными и поступают в ткани. Чёткую границу между клеточными и плазменными медиаторами воспаления удаётся провести далеко не всегда. Предложено множество классификаций медиаторов воспаления. Все они содержат в качестве классифицирующих несколько критериев. КЛЕТОЧНЫЕ МЕДИАТОРЫ ВОСПАЛЕНИЯ К клеточным медиаторам воспаления относят биогенные амины, нейромедиаторы, нейропептиды, цитокины, множество секретируемых лейкоцитами агентов — лейкокины, а также оксид азота, производные ВЖК и липидов (липидные медиаторы), нуклеотиды и нуклеозиды.
Липидные МЕДИАТОРЫ ВОСПАЛЕНИЯ Липидными медиаторами воспаления называют производные арахидоновой кислоты — простагландины, тромбоксаны и лейкотриены, обладающие вазо-и бронхоактивными свойствами. Из мембранных фосфолипидов образуется также фактор активации тромбоцитов (PAF) — наиболее сильный спазмоген. К этой же группе относят продукты перекисного окисления липидов — липо-пероксиды. Арахидоновая и линолевая кислоты входят в состав фосфолипидов клеточных мембран, откуда и освобождаются под влиянием фосфолипаз. Дальнейшие превращения этих кислот происходят либо по циклооксигеназному, либо по липооксигеназному пути. Плазменные МЕДИАТОРЫ ВОСПАЛЕНИЯ К плазменным медиаторам воспаления относятся кинины, факторы системы комплемента и факторы гемостаза.
Значение. Таким образом, медиаторы воспаления обусловливают развитие и/или регуляцию как процессов альтерации (включая изменение обмена веществ, физико-химических параметров, структуры и функции), так и сосудистых реакций, экссудации жидкости и эмиграции клеток крови, фагоцитоза, пролиферации и репаративных процессов в очаге воспаления. |
№ 24 Сосудистые реакции и изменения крово- и лимфообращения в очаге воспаления: стадии, механизмы, проявления и значение в развитии воспаления.
Компонент воспаления «сосудистые реакции и изменения крово- и лимфообращения» является результатом альтерации ткани. Понятие «сосудистые реакции» подразумевает изменения тонуса стенок сосудов, их просвета, крово- и лимфообращения в них, проницаемости сосудистых стенок для клеток и жидкой части крови
При воспалении на разных стадиях сосудистых реакций происходят следующие важные и последовательные процессы. • Повышение тонуса стенок артериол и прекапилляров, сопровождающееся уменьшением их просвета и развитием ишемии. • Снижение тонуса стенок артериол, сочетающееся с увеличением их просвета, развитием артериальной гиперемии, усилением лимфообразования и лимфооттока. • Уменьшение просвета венул и лимфатических сосудов, нарушение оттока крови и лимфы по ним с развитием венозной гиперемии и застоя лимфы. • Дискоординированное изменение тонуса стенок артериол, венул, пре- и посткапилляров, лимфатических сосудов, сочетающееся с увеличением адгезии, агрегации и агглютинации форменных элементов крови, её сгущением и развитием стаза. Закономерный характер течения воспаления в значительной мере определяется именно стереотипной сменой тонуса стенок и просвета микрососудов, а также крово- и лимфотока в них. Сосудистые реакции подразделяют на последовательно развивающиеся в данном участке воспаления стадии ишемии, венозной гиперемии, артериальной гиперемии и стаза. ИШЕМИЯ. При воздействии на ткань флогогенного агента, как правило, развивается кратковременное (на несколько секунд) повышение тонуса ГМК стенок артериол и прекапилляров, т.е. локальная вазоконстрикция. Эта первая стадия сосудистых реакций в виде местной вазоконстрикции приводит к нарушению кровотока — ишемии. Значение. Значение ишемии состоит в локализации повреждающего влияния флогогенного агента и в препятствии его распространению за пределы очага непосредственного контакта с тканью. Проницаемость стенок микрососудов на этом этапе сосудистых реакций ещё не увеличена. АРТЕРИАЛЬНАЯ ГИПЕРЕМИЯ. Вторая стадия сосудистых реакций в виде расширения просвета артериол и прекапилляров приводит к артериальной гиперемии — увеличению притока артериальной крови и кровенаполнения ткани. Механизмы. Из механизмов, приводящих к развитию артериальной гиперемии, важное значение имеют нейрогенный, гуморальный и миопаралитический. Нейрогенный механизм. Нейрогенный механизм (холинергический по своему существу) развития артериальной гиперемии характеризуется: • увеличением высвобождения парасимпатическими нервными окончаниями ацетилхолина; • повышением чувствительности холинорецепторов к ацетилхолину, что, как правило, наблюдается в условиях избытка внеклеточного содержания К+ и Н+ (характерно для очага воспаления). Гуморальный механизм. Гуморальный компонент механизма развития артериальной гиперемии заключается в местном увеличении образования медиаторов с сосудорасширяющим действием: кининов, ПгЕ, Пг1, аденозина, оксида азота, гистамина. Миопаралитический механизм заключается в уменьшении базального тонуса артериол. Значение и последствия. При артериальной гиперемии к тканям увеличивается приток кислорода, субстратов метаболизма и в связи с этим возрастает фильтрационное давление. Последнее в регионе артериальной гиперемии ведёт к некоторому повышению объёма межклеточной жидкости с низким содержанием белка (транссудата). Одновременно происходят активация обмена веществ и синтеза новых клеточных и неклеточных структур взамен повреждённых или погибших. В то же время чрезмерная и/или затянувшаяся артериальная гиперемия может создать условия для оттока из очага воспаления токсичных соединений, микроорганизмов, БАВ и попаданию их в общий кровоток. Длительное расширение артериол и прекапилляров может сочетаться также с постепенно нарастающим повышением проницаемости стенок микрососудов под влиянием медиаторов воспаления, образующихся в очаге воспаления. Жидкость и содержащиеся в ней белки из просвета микрососудов выходят во внесосудистое пространство — начинает образовываться экссудат. ВЕНОЗНАЯ ГИПЕРЕМИЯ. Параллельно с вышеуказанными изменениями, как правило, появляются признаки венозной гиперемии в виде увеличения просвета посткапилляров и ве-нул и замедления в них тока крови. Предстаз. Через некоторое время появляются периодические маятникообразные движения крови «вперёд ↔ назад». Это является признаком перехода венозной гиперемии в состояние, предшествующее стазу (предстаз). Причина маятникообразного движения крови: в очаге воспаления возникает механическое препятствие оттоку крови по посткапиллярам, венулам и венам. Препятствие создают возникающие при замедлении тока крови и гемоконцентрации агрегаты форменных элементов крови в просвете сосуда и пристеночные микротромбы. Таким образом, во время систолы кровь движется от артериол к венулам, а во время диастолы — от венул к артериолам. СТАЗ. Четвёртая стадия сосудистых реакций — стаз — характеризуется дискоординированным изменением тонуса стенок микрососудов и как следствие — прекращением тока крови и лимфы в очаге воспаления. Длительный стаз ведёт к развитию дистрофических изменений в ткани и гибели отдельных её участков. ЗНАЧЕНИЕ И ПОСЛЕДСТВИЯ ВЕНОЗНОЙ ГИПЕРЕМИИ И СТАЗА Значение венозной гиперемии и стаза в очаге воспаления состоит в изоляции очага повреждения (благодаря препятствию оттоку крови и лимфы из него и тем самым содержащихся в них микробов, токсинов, продуктов метаболизма, ионов, БАВ и других агентов, способных повредить другие ткани и органы организма). |
|
|
||
|
|