Ответы на Билеты к Коллоквиуму № 2
.doc|
№ 1 Лихорадка: характеристика понятия, виды в зависимости от повышения температуры тела и характера ее изменения, положительное и отрицательное значение лихорадки.
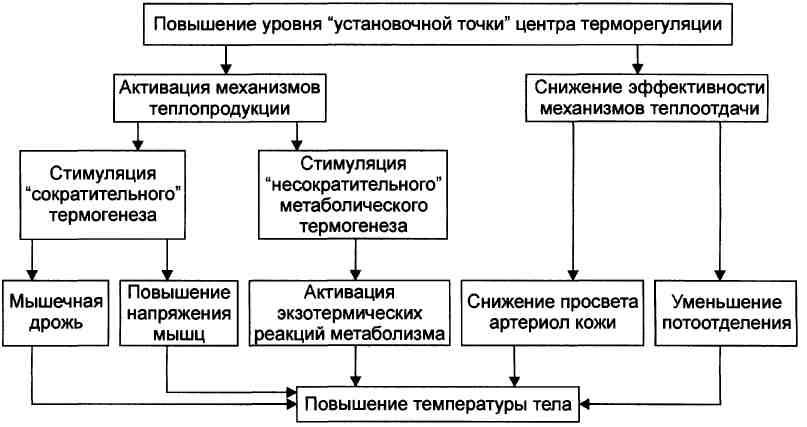
ЛИХОРАДКА - типовая терморегуляторная реакция организма на действие пирогенного фактора; характеризуется динамической перестройкой функции системы терморегуляции; проявляется временным повышением температуры тела выше нормы. Лихорадочная реакция — динамичный и стадийный процесс. По критерию изменения температуры тела выделяют три стадии лихорадки: I. подъёма температуры, П. стояния температуры на повышенном уровне и III. снижения температуры до значений нормального диапазона. I. Стадия подъёма температуры тела Стадия подъёма температуры тела характеризуется накоплением в организме дополнительного количества тепла за счёт преобладания теплопродукции над теплоотдачей. Образование ПгЕ2 — одно из ключевых звеньев развития лихорадки.
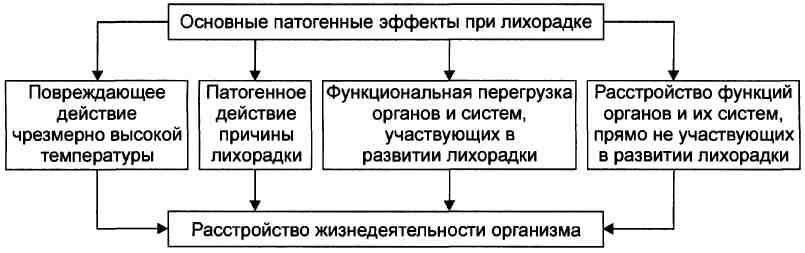
II. Стадия стояния температуры тела на повышенном уровне Стадия стояния температуры тела на повышенном уровне характеризуется относительной сбалансированностью теплопродукции и теплоотдачи. Однако баланс этих двух процессов достигается уже на уровне, существенно превышающем долихорадочный. Именно это и поддерживает температуру тела на повышенном (по сравнению с долихорадочным периодом) уровне: интенсивная теплопродукция уравновешивается эквивалентной ей теплоотдачей. • При лихорадке выделяют несколько степеней повышения температуры тела: t слабую, или субфебрильную (от нормы до 38 °С); t умеренную, или фебрильную (в диапазоне 38-39 °С); t высокую, или пиретическую (39-41 °С); t чрезмерную, или гиперпиретическую (выше 41 °С). III. Стадия снижения температуры тела до нормальной Стадия снижения температуры тела до значений нормального диапазона характеризуется постепенным снижением продукции лейкоцитарных пирогенных цитокинов. Причина: прекращение действия первичного пирогена, что происходит вследствие уничтожения микроорганизмов и/или неинфекционных пирогенных веществ. Последствия: снижение содержания и/или активности фосфолипазы А2 цик-лооксигеназы, ПгЕ2, цАМФ в нейронах переднего гипоталамуса, а также повышение порога возбудимости Холодовых рецепторов и, следовательно, снижение их чувствительности. В результате «установочная температурная точка» центра терморегуляции снижается. Разновидности снижения температуры на стадии III лихорадки: • постепенная, или литическая (чаще). • быстрая, или критическая (реже). ЗНАЧЕНИЕ ЛИХОРАДКИ Лихорадка — общая терморегуляторная реакция организма на воздействие пи-рогенных агентов. Эта типовая, стереотипная реакция у каждого конкретного пациента сопровождается как адаптивными (преимущественно), так и, при определённых условиях, патогенными (реже) эффектами. Адаптивные эффекты лихорадки Ведущим критерием оценки значения лихорадки является критерий достижения организмом полезного приспособительного результата. Он заключается в развитии такой реакции, которая обеспечивает инактивацию и/или деструкцию данного носителя пирогенных свойств и обычно (хотя и не всегда) — повышение устойчивости организма как к этому, так и к другим подобным воздействиям. К адаптивным эффектам лихорадки относят прямые и опосредованные бактерио-статический и бактерицидный эффекты, потенцирование специфических и неспецифических факторов системы ИБН, активацию неспецифической стресс-реакции. Патогенное значение лихорадки Лихорадка имеет и биологически отрицательное — патогенное значение. Основные повреждающие эффекты лихорадки перечислены на рис.
Задача 1 1. Изоосмолярная гипергидратация. Увеличение объёма внеклеточной жидкости, вследствие положительного баланса воды и Na. Увеличение ОЦК (олигоцитемическая гипреволемия). 2. Основной патогенетический фактор – гемодинамический.
3. Острая дыхательная гипоксия. РаO2 - 45 мм.рт.ст. – резкое снижение, PvO2 - 15 мм.рт.ст. резко снижено, SaO2 -83% - снижено, SvO2 – 30% – резко снижено, циркуляторная гиопксия. 4. Нарушается газообмен в лёгких, развивается дыхательная гипоксия, циркуляторная гипоксия, Некомпенсированный респираторный ацидоз. рН – 7,16 (резко снижено), рСO2 - 52 мм.рт.ст (резкое повышение). Задача 2 1. Компенсированный метаболический лактат-ацидоз. 2. Сахарный диабет. Этот тип нарушения развивается вследствие усиления образования в клетках организма органических кислот в процессе обмена веществ, что является адаптацией на энергетическую недостаточность, испытываемую при дефиците питательных веществ и кислорода |
№ 2 Изменения теплопродукции и теплоотдачи на разных стадиях лихорадки. Сходство и различие лихорадки и экзогенной гипертермии.
Лихорадочная реакция — динамичный и стадийный процесс. По критерию изменения температуры тела выделяют три стадии лихорадки: I. подъёма температуры, П. стояния температуры на повышенном уровне и III. снижения температуры до значений нормального диапазона. I. Стадия подъёма температуры тела Стадия подъёма температуры тела характеризуется накоплением в организме дополнительного количества тепла за счёт преобладания теплопродукции над теплоотдачей. Механизм повышения температуры тела на стадии I лихорадки сводится к одному из трёх вариантов. 1. Наиболее частый заключается в одновременном повышении эффективности механизмов теплопродукции и ограничении теплоотдачи. Температура тела при этом нарастает весьма интенсивно. 2. При другом варианте теплопродукция повышается на фоне сохранения эффективности процессов теплоотдачи. Температура тела в связи с этим увеличивается, но менее интенсивно, чем в первом случае. 3. В третьем случае температура тела может нарастать преимущественно за счёт значительного ограничения теплоотдачи при меньшей степени увеличения теплопродукции. Температура тела в данном случае будет повышаться также менее интенсивно, чем в первом. II. Стадия стояния температуры тела на повышенном уровне Стадия стояния температуры тела на повышенном уровне характеризуется относительной сбалансированностью теплопродукции и теплоотдачи. Однако баланс этих двух процессов достигается уже на уровне, существенно превышающем долихорадочный. Именно это и поддерживает температуру тела на повышенном (по сравнению с долихорадочным периодом) уровне: интенсивная теплопродукция уравновешивается эквивалентной ей теплоотдачей. Такое состояние теплового баланса обеспечивает новый уровень функционирования системы теплорегуляции: 1. повышение активности тепловых терморецепторов преоптической зоны переднего гипоталамуса, вызываемое повышенной температурой крови; 2. температурная активация периферических термосенсоров внутренних органов. В связи с этим повышенный уровень адренергических влияний балансируется возрастающими холинергическими воздействиями. Результатом указанных изменений является снижение эффективности процессов теплопродукции и повышение реакций теплоотдачи. Относительное преобладание процессов отдачи тепла достигается за счёт: 1. расширения артериол кожи и подкожной клетчатки с развитием артериальной гиперемии; 2. снижения интенсивности обмена веществ и как следствие — образования тепла в организме; 3. усиления потоотделения. III. Стадия снижения температуры тела до нормальной Стадия снижения температуры тела до значений нормального диапазона характеризуется постепенным снижением продукции лейкоцитарных пирогенных цитокинов. Причина: прекращение действия первичного пирогена, что происходит вследствие уничтожения микроорганизмов и/или неинфекционных пирогенных веществ. Последствия: снижение содержания и/или активности фосфолипазы А2 цик-лооксигеназы, ПгЕ2, цАМФ в нейронах переднего гипоталамуса, а также повышение порога возбудимости Холодовых рецепторов и, следовательно, снижение их чувствительности. В результате «установочная температурная точка» центра терморегуляции снижается. Разновидности снижения температуры на стадии III лихорадки: • постепенная, или литическая (чаще). • быстрая, или критическая (реже). Сходство и различие лихорадки и экзогенной гипертермии. Лихорадка: перестройка системы терморегуляции Гипертермия: нарушение системы терморегуляции
Лихорадка: сохраняется адекватность реагирования организма на изменение t (только в др. рамках) Гипертермия: орг-м становится пойкилотерным.
Лихорадка: соблюдается правило Вант-Гоффа (повышение уровня основного обмена на 10-15% сопровождается повышением температуры на 1 градус) Гипертермия: не соблюдается (т.к. организм разогревается не за счет теплопродукции)
Лихорадка: не только повышение температуры; основной обмен и др. изменяются Задача 1 1. Изоосмолярная гипергидратация. Увеличение объёма внеклеточной жидкости, в следствие положительного баланса воды и Na, увеличение ОЦК (олигоцитемическая гипреволемия). 2. Нефротический почечный отёк.
Задача 2 1. Некомпенсированный комбинированный ацидоз. Резкое снижение рН, повышение PCO2, отрицательный сдвиг буферных оснований. 2. Развивается при одновременном сочетании причин респираторного и нереспираторного ацидоза. Сердечная недостаточность (респираторный – в связи с нарушением перфузии газов в лёгких, нересператорный – циркуляторная гипоксия + гипоперфузия почек), Травма головного мозга.
|
№ 3 Гипер- и гипотермии: характеристика понятий, механизмы развития, проявления, последствия для организма, компенсаторные реакции.
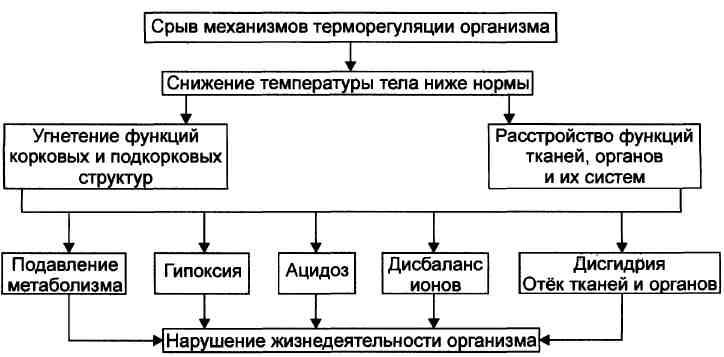
Гипертермия • Причиной гипертермии (перегревания организма) чаще является высокая температура внешней среды. • Ключевым звеном патогенеза перегревания организма является срыв механизмов терморегуляции. От лихорадки и гипертермии необходимо отличать гипертермические реакции организма. Гипертермические реакции • Причиной гипертермических реакции являются непирогенные агенты. • В основе развития гипертермических реакций обычно лежит временное преобладание теплопродукции над теплоотдачей. • Механизмы терморегуляции организма при этом сохраняются. • Проявляются гипертермические реакции, как правило, умеренным (в пределах верхней границы нормы или несколько выше неё) повышением температуры тела. Исключение составляет злокачественная гипертермия. • По критерию происхождения различают гипертермические реакции эндогенные (психогенные, нейрогенные, эндокринные, вследствие генетической предрасположенности), экзогенные (лекарственные и нелекарственные) и сочетанные (например, злокачественная гипертермия). Эндокринные гипертермические реакции Ведущий механизм: активация экзотермических процессов обмена веществ, в том числе образование разобщителей окисления и фосфорилирования. Эндогенные гипертермические реакции Эндогенные гипертермические реакции подразделяют на психогенные, ней-рогенные и эндокринные. Психогенные гипертермические реакции Главный механизм развития психогенных гипертермических реакций: значительная активация симпатико-адреналовой и тиреоидной систем. Нейрогенные гипертермические реакции Нейрогенные гипертермические реакции подразделяют на центрогенные и рефлекторные. Экзогенные гипертермические реакции Экзогенные гипертермические реакции подразделяют на лекарственные и нелекарственные. Механизм развития — стимуляция термогенных процессов в организме. Гипотермия — типовая форма расстройства теплового обмена — возникает в результате действия на организм низкой температуры внешней среды и/или значительного снижения теплопродукции в нём. Гипотермия характеризуется нарушением (срывом) механизмов теплорегуляции и проявляется снижением температуры тела ниже нормы. Патогенез гипотермии Развитие гипотермии — процесс стадийный. В основе её формирования лежит более или менее длительное перенапряжение и в итоге срыв механизмов терморегуляции организма. В связи с этим при гипотермии различают две стадии её развития: 1) компенсации (адаптации) и 2) декомпенсации (деадаптации). Некоторые авторы выделяют финальную стадию гипотермии — замерзание. Стадия компенсации характеризуется активацией экстренных адаптивных реакций, направленных на уменьшение теплоотдачи и увеличение теплопродукции. Стадия декомпенсации (деадаптация) процессов терморегуляции является результатом срыва центральных механизмов регуляции теплового обмена.
На стадии декомпенсации температура тела падает ниже нормального уровня (в прямой кишке она снижается до 35 °С и ниже) и продолжает снижаться далее. Температурный гомеостаз организма нарушается — организм становится пойкилотермным. Причина развития стадии декомпенсации: нарастающее угнетение деятельности корковых и подкорковых структур головного мозга, включая центры терморегуляции. Последнее обусловливает неэффективность реакций теплопродукции и продолжающуюся потерю тепла организмом. Задача 1 1. Метастаз. Рак метастазирует лимфогенно. Отрыв опухолевого эмбола от опухолевого образования в просвет лимфатического сосуда и его оседание в лимфоузле. 2. Антицелюлярные механизмы, т.к. они отвечают за обнаружение и устранение опухолевых клеток, а так же за обнаружение и торможение роста опухолевой клетки. 3. С опухолевой прогрессией. (для тех, кто хочет выпендриться: С подвижностью геномоного аппарата опухолевой клетки). Задача 2 1. Некомпенсированный метаболический ацидоз. Повышение содержания лактата в крови, рН в норме, снижение ВЕ, РCO2 в норме. 2. Сахарный диабет. Кетоацидотическая кома. |
|
|
||
|
№ 4 Гиперлипидемии: виды, причины, механизмы развития, проявления и последствия для организма.
Гиперлипидемия — повышенное содержание липидов в крови (>8 г/л). Преобладающий пол — мужской. Этиология. 1. Первичная 2. Вторичная: 1. Ожирение, 2. СД. 3. Беременность, 4. Хроническая почечная недостаточность, 5. Гипотиреоз, 6. Нефротический синдром, 7. Акромегалия, 8. СКВ. 9. Дисгаммаглобулинемии. 10. Гликогеноз типа I. 11. Липодистрофия. 12. Приём некоторых ЛС (пероральные контрацептивы, β-адреноблокаторы, диуретики, глюкокортикоиды). Патоморфология: атеросклероз, панкреатит, инфильтрация внутренних органов, костного мозга и кожи пенистыми клетками — макрофагами, содержащими большое количество липидов (хиломикронемический синдром). Метаболизм липидов. Липиды, поступающие с пищей, транспортируются в жировую ткань в составе ЛПОНП и хиломикронов. ЛПЛаза гидролизует эти липиды до жирных кислот. Свободные жирные кислоты проникают в адипоциты и запасаются в жировых капельках в виде триглицеридов. Запасаемые тригли-цериды гидролизуются гормон-чувствительной липазой, активируемой цАМФ. Далее свободные жирные кислоты поступают в просвет капилляров, где нековалентно связываются с альбуминами и транспортируются в печень. Типы гиперлипидемий Приобретённая (спорадическая) г. развивается как следствие основной болезни (например, гипотиреоза). Семейная. Группа заболеваний, характеризующихся изменением концентрации β-липопротеинов, пре-β-липопротеинов и соответствующи липидов. Течение и прогноз хорошие при вторичной г., если устранена основная причина. При первичной г. необходима пожизненная терапия. Гиперлипопротеинемия IA типа г. характеризующаяся наличием в крови больших количеств хиломикронов и триглицеридов при обычной диете (исчезают при безжировой диете), низким уровнем α- и β-ЛП при обычной диете (увеличиваются при безжировой диете), снижением постгепариновой липолитической активности плазмы. Сопровождается приступами болей в животе, гепатоспленомегалией, изъязвляющимися ксантомами. Синонимы: семейная жироопосредованная (липидоиндуцирован-ная) липемия, семейная (гипер)хиломикронемия, семейная гиперглицериде-мия, идиопатическая семейная гиперлипемия, Бюргера—Грютца синдром. IB типа г. : панкреатит и гипертриглицеридемия. 1С типа г. : боли в животе, спленомегалия, панкреатит; низкая постгепариновая липолитическая активность при высокой активности ЛПЛазы в жировой ткани, нормальное или повышенное содержание апоЛП С-Н. II типа г. характеризуется повышением в плазме крови содержания Р-липопротеинов, холестерина, фосфолипидов (тип IIA); атероматоз, тип ПВ -с гипертриглицеридемией. Синонимы: семейная гиперхолестеринемия, семейный гиперхолестеринемический ксантоматоз. ПА типа г. : ксантомы, ксантелазмы, ИБС, гиперхолестеринемия. III типа г. Наследуемая, с повышенным содержанием в плазме крови ЛПНП, (3-ЛП, пребеталипопротеинов, холестерина, фосфолипидов и триглицеридов; гипертриглицеридемия возникает при диете с высоким содержанием углеводов (характерно нарушение толерантности к глюкозе); часты изъязвлённые ксанто-мы, атероматоз, выраженная ИБС. Синонимы: семейная гипербеталипопротеи-немия и гиперпребеталипопротеинемия, семейная гиперхолестеринемия с (ги-пер)липемией, углеводопосредованная (гипер)липемия, дисбеталипопротеинемия. IV типа г. В плазме крови при нормальной диете высока концентрация ЛПОНП, пребеталипопротеинов и триглицеридов; содержание β-ЛП, холестерина и фосфолипидов нормально; триглицеридемию наблюдают при повышенном содержании углеводов в диете; возможны нарушение толерантности к глюкозе, ИБС. Синонимы: семейная гиперпребеталипопротеинемия, семейная гипертриглицеридемия. V типа г. Сочетанная липемия, обусловленная жирами и углеводами; в плазме крови при нормальной диете повышена концентрация хиломикронов, ЛГТОНП, пребеталипопротеинов и триглицеридов; содержание холестерина несколько увеличено, уровень (β -ЛП нормален; может сопровождаться приступами болей в животе, гепатоспленомегалией, развитием атеросклероза, нарушением толерантности к глюкозе. Синонимы: семейная хиломикронемия с гиперпребеталипопротеинемией, комбинированная (семейная) жироопосредованная гиперлипемия, смешанная гиперлипемия; также гиперлипидемия типа V, иногда наблюдаемая у пациентов с недостаточностью апоЛП С-Н. VI типа г. Возможен умеренный СД, эпизоды болей в животе, ксанто-мы; гиперхиломикронемия, гиперпребеталипопротеинемия, смешанная гиперлипемия (а- и р-ЛП в норме или ниже нормы). Синонимы: семейная гиперхиломикронемия с гиперпребеталипопротеинемией, комбинированная (семейная) жироопосоедованная гиперлипемия. Задача 1 1. Патология печени. Нарушение транспорта глюкозы из крови в гепатоциты, снижение активности гликогенеза, отсутствие депонированного гликогена. 2. При этих состояниях идёт расход энергетического резерва организма, но при этом не происходит адекватного их восполнения. 3. Патология ЖКТ, патология почек, эндокринопатии, углеводное голодание. 4. Перегрузочная гипоксия. Задача 2 1. Компенсированный газовый ацидоз. 2. Бронхиальная астма, пневмония, отёк лёгких, нарушения работы дыхательного центра, ишемия дыхательного центра. При этих состояниях нарушается газообмен в альвеолах, и завивается повышение содержания СО2, что приводит к ацидозу. 3. При респираторном ацидозе РCO2 в крови сначала повышается, что приводит к снижению рН плазмы. В условиях ацидоза и избытка СО2 под влиянием карбоангидразы в клетках эпителия канальцев почек увеличивается количество ионов Н+, которые могут секретироваться в просвет канальцев, что способствует более интенсивной реабсорбции НСОз". Поскольку бикарбонат ре-абсорбируется в больших количествах, содержание его в плазме крови возрастает параллельно увеличению РCO2. рН плазмы увеличивается, приближаясь к норме. BE возрастает. Таким образом, первичный респираторный ацидоз компенсируется вторичным нереспираторным алкалозом |
№ 5 Ожирение организма: характеристика понятия, основные группы причин, механизмы развития и возможные последствия.
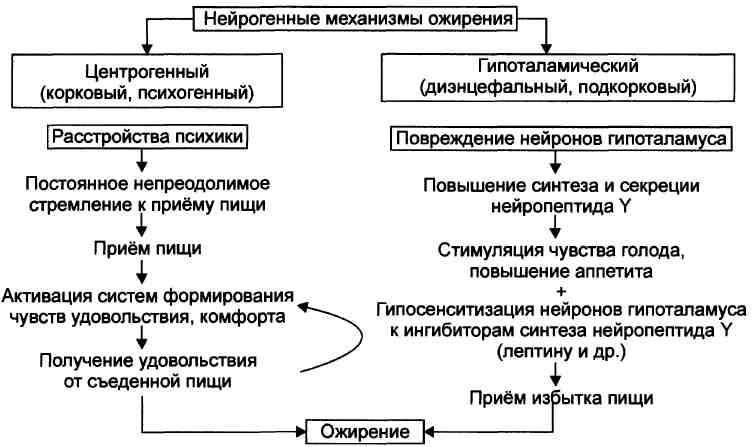
Ожирение — избыточное (патологическое) накопление жира в организме в виде триглицеридов. При этом масса тела увеличивается более чем на 20—30%. Причины ожирения. • Причина первичного ожирения — нарушение функционирования системы «гипоталамус—адипоциты». Это является результатом дефицита лептина и/ или недостаточности эффектов лептина (по подавлению выработки нейронами гипоталамуса нейропептида Y, повышающего аппетит и усиливающего чувство голода). • Вторичное ожирение развивается при избыточной калорийности пищи и пониженном уровне энергозатрат организма. Энергозатраты зависят от степени активности (прежде всего физической) и образа жизни человека. Недостаточная физическая активность является одной из важных причин ожирения. Патогенез ожирения. Выделяют нейрогенные, эндокринные и метаболические механизмы возникновения ожирения. Нейрогенные варианты ожирения Нейрогенные (центрогенный и гипоталамический) механизмы ожирения представлены на рис.
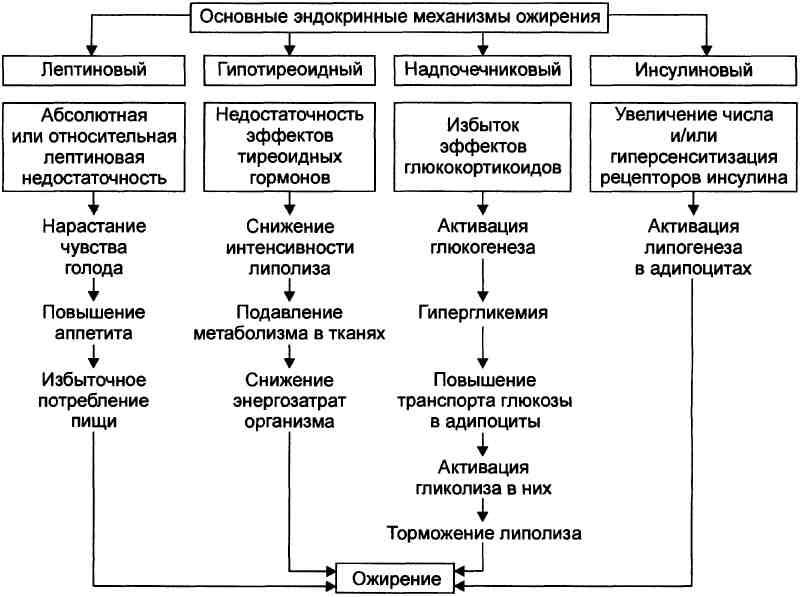
Эндокринные варианты ожирения Эндокринные механизмы ожирения — лептиновый, гипотиреоидный, над-почечниковый и инсулиновый — представлены на рис.
Метаболические механизмы ожирения 1. Запасы углеводов в организме относительно малы. Они примерно равны их суточному приёму с пищей. В связи с этим выработался механизм экономии углеводов. 2. При повышении в рационе доли жиров скорость окисления углеводов снижается. Об этом свидетельствует соответствующее уменьшение дыхательного коэффициента (отношение скорости образования С02 к скорости потребления 02). 3. Если этого не происходит (при расстройстве механизма ингибирования гликогенолиза в условиях высокой концентрации жиров в крови), активируется механизм, обеспечивающий повышение аппетита и увеличение приёма пищи, направленное на обеспечение необходимого количества в организме углеводов. 4. В этих условиях жиры накапливаются в виде триглицеридов. Развивается ожирение. Возможные последствия. Само по себе увеличение массы жировой ткани не представляет опасности для организма, хотя и снижает его адаптивные возможности. Однако ожирение увеличивает риск возникновения ИБС (в 1,5 раза), атеросклероза (в 2 раза), гипертонической болезни (в 3 раза), СД (в 4 раза), а также некоторых новообразований (например, рака молочной железы, эндометрия и простаты). У очень тучных людей избыточное давление массы жира на грудную клетку или диафрагму со стороны брюшной полости приводит к развитию альвеолярной гипо-вентиляции и гипоксии респираторного типа. Задача 1 1. Кетоацидотичская кома. Цидоз (избыток КТ) – полиурия (от кетонемии) – выведение с мочой Na K Cl с развитием ионного дисбаланса крови – гипогидратация клеток – гиповолемия – снижение почечного кровотока (нарастание азотемии, нарушение экскреции Ca, Mg, фосфатов, и т.д.) – нарушение кровообращения с развитием гипоксии – развитие комы. 2. Развился другой типа коматозного состояния – гипогликемическая кома. 3. Нельзя вводить инсулин при наличии комы. Она всегда не ясной этиологии. В начале нужно разобраться в причинах её возникновения. Нужно было дать пациенту сахар или другой источник глюкозы. Задача 2 1. Компенсированный респираторный алкалоз. 2. Гипервентиляция лёгких центрального генеза, длительная ИВЛ. Наблюдается при снижении рСО2, менее 35 мм.рт.ст, что сопровождается различным увеличением вентиляции лёгких при нормальном уровне метаболизма. |
№ 6 Гиперлипидемии: виды, причины, механизмы развития, проявления и последствия для организма.
Гиперлипидемия — повышенное содержание липидов в крови (>8 г/л). Преобладающий пол — мужской. Этиология. 1. Первичная 2. Вторичная: 1. Ожирение, 2. СД. 3. Беременность, 4. Хроническая почечная недостаточность, 5. Гипотиреоз, 6. Нефротический синдром, 7. Акромегалия, 8. СКВ. 9. Дисгаммаглобулинемии. 10. Гликогеноз типа I. 11. Липодистрофия. 12. Приём некоторых ЛС (пероральные контрацептивы, β-адреноблокаторы, диуретики, глюкокортикоиды). Патоморфология: атеросклероз, панкреатит, инфильтрация внутренних органов, костного мозга и кожи пенистыми клетками — макрофагами, содержащими большое количество липидов (хиломикронемический синдром). Метаболизм липидов. Липиды, поступающие с пищей, транспортируются в жировую ткань в составе ЛПОНП и хиломикронов. ЛПЛаза гидролизует эти липиды до жирных кислот. Свободные жирные кислоты проникают в адипоциты и запасаются в жировых капельках в виде триглицеридов. Запасаемые тригли-цериды гидролизуются гормон-чувствительной липазой, активируемой цАМФ. Далее свободные жирные кислоты поступают в просвет капилляров, где нековалентно связываются с альбуминами и транспортируются в печень. Типы гиперлипидемий Приобретённая (спорадическая) г. развивается как следствие основной болезни (например, гипотиреоза). Семейная. Группа заболеваний, характеризующихся изменением концентрации β-липопротеинов, пре-β-липопротеинов и соответствующи липидов. Течение и прогноз хорошие при вторичной г., если устранена основная причина. При первичной г. необходима пожизненная терапия. Гиперлипопротеинемия IA типа г. характеризующаяся наличием в крови больших количеств хиломикронов и триглицеридов при обычной диете (исчезают при безжировой диете), низким уровнем α- и β-ЛП при обычной диете (увеличиваются при безжировой диете), снижением постгепариновой липолитической активности плазмы. Сопровождается приступами болей в животе, гепатоспленомегалией, изъязвляющимися ксантомами. Синонимы: семейная жироопосредованная (липидоиндуцирован-ная) липемия, семейная (гипер)хиломикронемия, семейная гиперглицериде-мия, идиопатическая семейная гиперлипемия, Бюргера—Грютца синдром. IB типа г. : панкреатит и гипертриглицеридемия. 1С типа г. : боли в животе, спленомегалия, панкреатит; низкая постгепариновая липолитическая активность при высокой активности ЛПЛазы в жировой ткани, нормальное или повышенное содержание апоЛП С-Н. II типа г. характеризуется повышением в плазме крови содержания Р-липопротеинов, холестерина, фосфолипидов (тип IIA); атероматоз, тип ПВ -с гипертриглицеридемией. Синонимы: семейная гиперхолестеринемия, семейный гиперхолестеринемический ксантоматоз. ПА типа г. : ксантомы, ксантелазмы, ИБС, гиперхолестеринемия. III типа г. Наследуемая, с повышенным содержанием в плазме крови ЛПНП, (3-ЛП, пребеталипопротеинов, холестерина, фосфолипидов и триглицеридов; гипертриглицеридемия возникает при диете с высоким содержанием углеводов (характерно нарушение толерантности к глюкозе); часты изъязвлённые ксанто-мы, атероматоз, выраженная ИБС. Синонимы: семейная гипербеталипопротеи-немия и гиперпребеталипопротеинемия, семейная гиперхолестеринемия с (ги-пер)липемией, углеводопосредованная (гипер)липемия, дисбеталипопротеинемия. IV типа г. В плазме крови при нормальной диете высока концентрация ЛПОНП, пребеталипопротеинов и триглицеридов; содержание β-ЛП, холестерина и фосфолипидов нормально; триглицеридемию наблюдают при повышенном содержании углеводов в диете; возможны нарушение толерантности к глюкозе, ИБС. Синонимы: семейная гиперпребеталипопротеинемия, семейная гипертриглицеридемия. V типа г. Сочетанная липемия, обусловленная жирами и углеводами; в плазме крови при нормальной диете повышена концентрация хиломикронов, ЛГТОНП, пребеталипопротеинов и триглицеридов; содержание холестерина несколько увеличено, уровень (β -ЛП нормален; может сопровождаться приступами болей в животе, гепатоспленомегалией, развитием атеросклероза, нарушением толерантности к глюкозе. Синонимы: семейная хиломикронемия с гиперпребеталипопротеинемией, комбинированная (семейная) жироопосредованная гиперлипемия, смешанная гиперлипемия; также гиперлипидемия типа V, иногда наблюдаемая у пациентов с недостаточностью апоЛП С-Н. VI типа г. Возможен умеренный СД, эпизоды болей в животе, ксанто-мы; гиперхиломикронемия, гиперпребеталипопротеинемия, смешанная гиперлипемия (а- и р-ЛП в норме или ниже нормы). Синонимы: семейная гиперхиломикронемия с гиперпребеталипопротеинемией, комбинированная (семейная) жироопосоедованная гиперлипемия. Задача 1 1. Первичные пирогенны – инфекционного происхождения нормальной микрофлоры. К ни произошла сенсобилизация вследствие имунодифицита при СПИДе. Далее непосредственное развитие лихорадки обусловлено истинными (лейкоцитарными) пирогенами. 2. Лейкоциты перешли в очаг воспаления, следовательно их число в крови уменьшилось. Произошла лейкоцитарная инфильтрация. 3. CO2 увел, PvO2 умен, концентр. Гемоглобина уменьш, pH умен. Задача 2 1. Гипоксия тканевого типа. Увеличение парциального напряжения кислорода в венозной крови, возрастание объёмного содержания кислорода в венозной крови, нормальное значение Р aO2, SaO2, 2. Дефицит субстратов биологического окисления (чаще глюкоза) 3. рН – 7,35, рСО2 – 36, ВЕ - -4 |
|
|