Ответы на Билеты к Коллоквиуму № 2
.doc
|
№ 16 Долговременная адаптация организма к гипоксии респираторного типа: механизмы развития и основные проявления. Какова при этом «цена» адаптации для организма?
Респираторная (дыхательная) гипоксия- недостаточность газообмена в легких – дыхательная недостаточность. Механизмы долговременной адаптации к гипоксии: 1. Процессы приспособления к повторной и/или длительной гипоксии формируются постепенно в результате многократной и/или продолжительной активации срочной адаптации к гипоксии. 2. Переход от несовершенной и неустойчивой экстренной адаптации к гипоксии к устойчивой и долговременной адаптации имеет существенное биологическое (жизненно важное) значение: это создаёт условия для оптимальной жизнедеятельности организма в новых, часто экстремальных условиях существования. 3. Основой перехода организма к состоянию долговременной адаптированности к гипоксии является активация синтеза нуклеиновых кислот и белков. 4. Синтетические процессы доминируют в органах, обеспечивающих транспорт кислорода и субстратов обмена веществ, а также в тканях, интенсивно функционирующих в условиях гипоксии. 5. В отличие от экстренной адаптации к гипоксии, при которой ведущее значение имеет активация механизмов транспорта О2 и субстратов обмена веществ к тканям, основным звеном долговременного приспособления к гипоксии является существенное повышение эффективности процессов биологического окисления в клетках. 6. Системы, обеспечивающие доставку кислорода и продуктов обмена веществ к тканям (внешнего дыхания и кровообращения), при устойчивой адаптации к гипоксии также приобретают новые качества: повышенные мощность, экономичность и надёжность функционирования.
Задача 1 1. Некомпенсированный метаболический алкалоз. Из-за гиперплазии коры надпочечников происходит избыточная секреция кортикостероидных гормонов, что стимулирует реабсорбцию Na, в обмен на Н и К ионы. 2. Гиперосмолярная гипогидратация. Схемы такой нигде нету. Нарастание осмоляльности межклеточной жидкости приводит к транспорту воды из клеток во внеклеточное пространство. Развивается общая гипогидратация организма. Задача 2 1. Гемическая гипоксия. Сродство гемоглобина к кислороду уменьшено. 2. Условия высокогория – для первой. Кровопотеря, гемолиз эритроцитов – для второй. 3. Не изменено сродство гемоглобина к углекислому газу. |
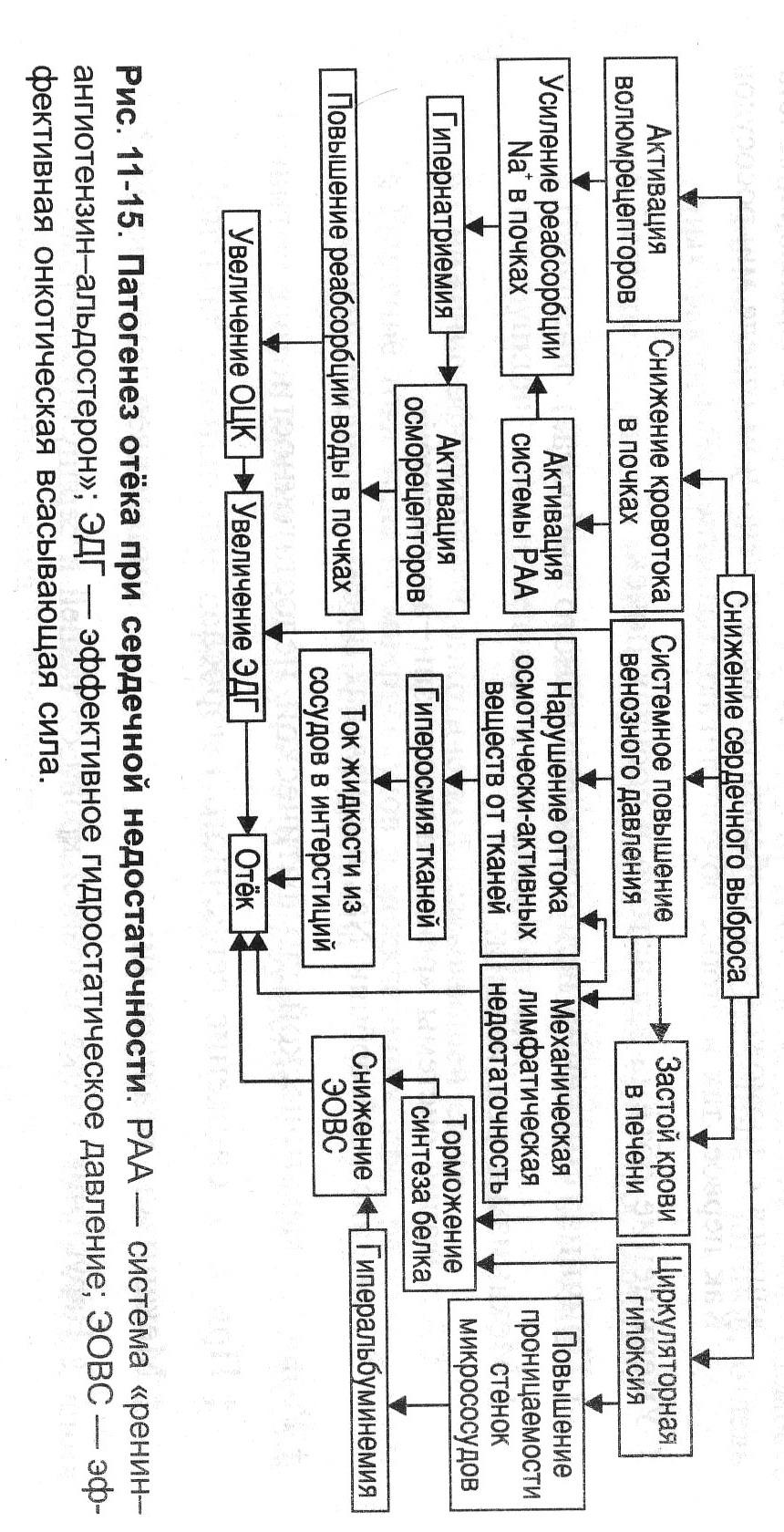
№ 17 Отек при сердечной недостаточности: виды, причины и механизмы развития.
Отек – типовая форма нарушения водного баланса организма, характеризующаяся накоплением избытка жидкости в межклеточном пространстве и/или полостях тела. Причина: сердечная недостаточность (состояние, при котором сердце не обеспечивает потребности органов и тканей в кровоснабжении, адекватном их функции и уровню пластических процессов). Она характеризуется: меньшей (по сравнению с потребной) величиной сердечного выброса; первично циркуляторной гипоксией. Патогенетический фактор — гидродинамический. Причины включения гидродинамического фактора: 1. Системное повышение венозного давления в связи со снижением сократительной функции сердца. 2. Увеличение ОЦК. Это наблюдается при хронической сердечной недостаточности, закономерно сопровождающейся развитием циркуляторной гипоксии — при хронической гипоксии наблюдается эритроцитоз и как следствие — увеличение ОЦК.
Задача 1 1. Гипогликемический синдром. Нарушение метаболизма углеводов, в связи с частичным удалением желудка. 2. Диету с пониженным содержанием углеводов. Задача 2 1. Компенсированный газовый алкалоз. 2. Высокогорная дыхательная гипоксия, гипервентиляция лёгких, длительная усиленная ИВЛ 3. Компенсация. При респираторном алкалозе РСО; в крови сначала снижается, что приводит к уменьшению количества ионов Н+ и повышению рН крови. В результате количество Н+, способных секретироваться в канальцах, уменьшается. Это ведет к снижению реабсорбиии и увеличению экскреции НСО2, благодаря чему содержание в плазме бикарбоната и, следовательно, буферных оснований уменьшается (BE уменьшается — компенсация алкалоза). Развивается одна из смешанных форм нарушений КОС — первичный респираторный алкалоз и вторичный нереспираторный ацидоз. |
№ 18 Травматический шок: характеристика понятия, причины, патогенез, основные проявления и последствия для организма.
Шок – общее, крайне тяжелое состояние организма, возникающее под действием сверхсильных экстремальных факторов. Характеризуется стадийным прогрессирующим расстройством жизнедеятельности организма в результате нарастающего нарушения функций нервной, эндокринной, сердечно-сосудистой систем. Причина травматического шока: массированное повреждение органов, мягких тканей и костей под влиянием механических факторов (разрыв или раздавливание тканей и органов, отрыв конечностей, перелом костей). Механическая травма сочетается с большей или меньшей степенью кровопотери и инфицированием раны. Патогенез и проявления: Травматический шок характеризуется значительной болевой афферентацией. Стадия компенсации. Стадия компенсации по выраженности и продолжительности коррелирует с масштабом и степенью травмы: чем они больше, тем короче эта стадия, и наоборот. Последнее объясняется срывом процесса формирования компенсаторных, защитных и восстановительных реакций. - Пациент возбуждён, гиперрефлексия. - Отмечаются признаки активации симпатико-адреналовой системы (бледность кожных покровов и видимых слизистых, расширение зрачков, повышение АД, увеличение ЧСС, скорости кровотока, увеличение частоты дыхания). Эти реакции являются важным компонентом общего адаптационного синдрома и процесса экстренной компенсации гипоксии. - Регистрируется повышенный выброс стероидных гормонов надпочечниками. Это способствует использованию глюкозы нервной тканью, миокардом и другими органами, а также стабилизации мембран сосудов и клеток. Последнее препятствует избыточному повышению их проницаемости и соответственно уменьшает отёк тканей, степень сгущения крови, выхода из лизосом и далее из клеток в межклеточную жидкость ферментов и других макромолекулярных соединений, т.е. снижает уровень токсемии. Стадия декомпенсации. Стадия декомпенсации характеризуется: истощением и срывом адаптивных реакций организма; прогрессирующим снижением эффективности нейроэндокринной регуляции; нарастающей недостаточностью органов и их систем. (Падение АД и развитием коллапса, повышением частоты пульса (до 180 в мин), слабое наполнение, сердечные аритмии, повышенным массированным выходом жидкости из сосудистого русла в ткани, уменьшением ОЦК). Задача 1 1. Первичная наследственная гиперпротеинемия. Нарушение синтеза рецепторов для ЛПНП приводит к повышению их содержания в кров, в результате чего в плазме крови увеличивается содержание холистерина и тригицеридов. 2. Да, имеет. Аутосомнодоминантный тип 3. ЛПНП. Патогенетическая терапия атеросклероза: антикоагулянты, антиагреганты, лстормозящие внутриорганные образования холестерина Задача 2 1. Некомпенсированный почечный выделительный алкалоз. 2. Гнойный перитонит, резкая потеря ионов хлора (перфорационная язва) 3. Гиповолемия, гипокалиемии, гипохлоремии. |
|
|
|
№ 19 Охарактеризуйте антицелллюлярные механизмы антибластомной резистентности организма.
Антибластомная резистентность — свойство организма препятствовать проникновению канцерогенных агентов в клетку, её ядро и/или их действию на геном; обнаруживать и устранять онкогены или подавлять их экспрессию; обнаруживать и разрушать опухолевые клетки, тормозить их рост. Антицеллюлярный механизм противоопухолевой защиты: - обнаружение и устранение опухолевой клетки - обнаружение и торможение роста опухолевой клетки Антицеллюлярные механизмы обеспечивают обнаружение и разрушение генотипически и фенотипически чужеродных для организма опухолевых клеток или торможения их роста. Сигналом для активации антицеллюлярных механизмов противоопухолевой защиты организма является генетическая чужеродность клеток бластомы. Различают неиммунные (неспецифические) и иммунные (специфические) антицеллюлярные механизмы. Неиммунные механизмы Эти механизмы осуществляют надзор за сохранением нормального (индивидуального и однородного) клеточного состава организма. Реализуют эти механизмы как клетки, так и гуморальные факторы. - Канцеролитические клетки: фагоциты, естественные киллеры, цитоток-сические Т-лимфоциты. - ФНОα. - Факторы аллогенного торможения и деструкции генетически чужеродных клеток - специфические для каждого типа клеток метаболиты, а также некоторые цитокины. Воздействие их на опухолевые клетки обусловливают нарушение метаболизма в них, функции и гибель. - Факторы контактного торможения, подавляющие перемещение и пролиферацию опухолевых клеток. - αЛП сыворотки крови и других биологических жидкостей. Иммунные механизмы Эти механизмы реализуют клеточное и гуморальное звенья иммунитета. - Цитотоксические Т-лимфоциты, стимулированные опухолевыми Аг Т-киллеры оказывают цитолитический эффект - Специфические AT, вырабатываемые плазматическими клетками в связи с появлением в организме опухолевых Аг. Задача 1 1. Сахарный диабет I типа.
2. Нахождение в крови инсулина. Избыток глюкозы в крови, недостаток в ткани. Жировой обмен – липолиз, выделение жирных кислот, образование кетоновых тел. 3. Компенсированный метаболический ацидоз. Накопление в крови кетоновых тел и и жирных кислот. Задача 2 1. Экзогенная гипобарическая гипоксия – снижение р. атм. О2, дыхательная гипоксия (РаСО2 – повышено), гипоксия циркуляторного типа (негазовый ацидоз) |
№ 20 Коллапс: характеристика понятия, виды, основные группы причин и механизмы развития. Защитно-приспособительные реакции при коллапсе.
Коллапс — общее, остро развивающееся состояние, возникающее в результате значительного несоответствия ОЦК ёмкости сосудистого русла. Характеризуется недостаточностью кровообращения, первично циркуляторной гипоксией, расстройством функций тканей, органов и их систем. Непосредственная причина - быстро развивающееся значительное превышение ёмкости сосудистого русла по сравнению с ОЦК. Причины коллапса: 1. При снижении величины выброса крови из желудочков сердца в сосудистое русло развивается кардиогенный коллапс. Наблюдается при: - острой сердечной недостаточности (вызываемой ишемией и инфарктом миокарда). - состояниях, затрудняющих приток крови к сердцу (при стенозах клапанных отверстий, эмболии); - наличии препятствий для выброса крови из левого желудочка (при стенозе клапанного отверстия устья аорты). 2. При уменьшении ОЦК развивается гиповолемический коллапс. К этому приводят: - острое массивное кровотечение; - быстрое и значительное обезвоживание организма (при поносе, отравлениях). - потеря большого объёма плазмы крови (например, при обширных ожогах); - перераспределение крови с депонированием значительного её количества в венозных сосудах, кровеносных синусах и капиллярах (при шоке). 3. При снижении общего периферического сосудистого сопротивления развивается вазодилатационный коллапс. Это может произойти при тяжёлых инфекциях, интоксикациях, гипертермии, эндокринопатиях. Виды коллапса Кардиогенный, гиповолемический и вазодилатационный коллапс, в практической медицине часто выделяют разновидности коллапса с учётом его конкретной причины или группы родственных причин: постгеморрагический, инфекционный, токсический, радиационный, панкреатический, ортостатический, гипокапнический.
Задача 1 1. Гипергликемическая кома. Повышенное содержание глюкозы в крови, сухие кожный покровы, потеря сознания, утрата рефлексов, не принятие (не знаю как по-другому) инсулина. 2. Патогенез. • Дефицит инсулина обусловливает гипергликемию с последующей глюкозурией, осмотическим диурезом и полиурией, усиливающей предшествующую дегидратацию. • Развивается гиповолемия с повышением секреции альдостерона, способствующим задержке натрия, гипокалие-мии и повышению осмолярности крови. • Гиперосмолярность крови приводит к нарушению гемодинамики (артериальная гипотензия), олигурии и анурии. • Повышается склонность к тромбообразованию (с возможным развитием синдрома ДВС). • Дегидратация головного мозга приводит к появлению неврологических симптомов (судороги, нистагм, гемипарезы). • Отсутствие кетоацидоза объясняют частично сохранённой продукцией эндогенного инсулина, достаточного для блокирования липолиза и кетогенеза, но недостаточного для снижения гипергликемии. 3. Введение инсулина. Задача 2 1. Смешанный некомпенсированный газовый + негазовый ацидоз. 2. Отёк лёгких, острую сердечную недостаточность. |
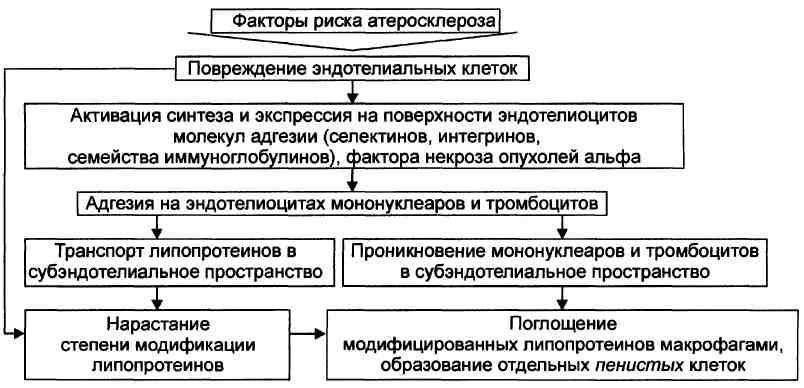
№ 21 Какие звенья патогенеза атеросклероза позволяют рассматривать его как хронический воспалительный процесс? В чем сходство патогенеза атеросклероза и воспаления?
Выделяют следующие этапы атерогенеза: инициация его, прогрессирование атерогенеза, формирование атеромы, образование фиброатеромы^; развитие осложнений атеросклероза. Инициация атерогенеза Этап инициации атерогенеза заключается в повреждении и активации эндотелиальных клеток и экспрессии молекул адгезии на их поверхности. Этот этап носит неспецифический характер. Его признаки могут быть выявлены уже на 8—10-м году жизни.
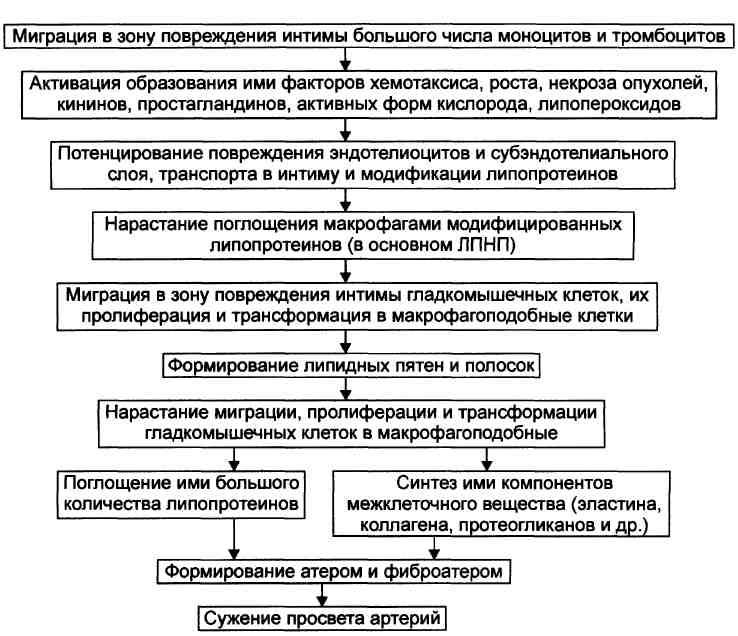
Прогрессирование атерогенеза Этапы прогрессирования атерогенеза рассмотрены на рис.
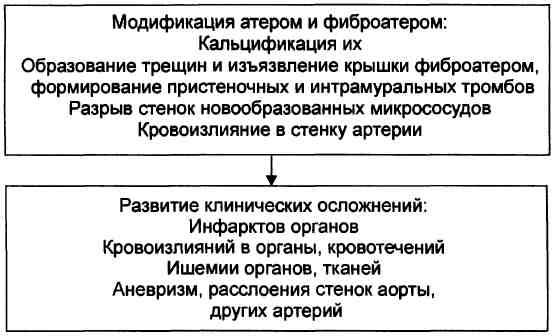
Формирование атеромы и фиброатеромы Формирование атеромы и фиброатеромы обусловлено: 1. Массированным проникновением моноцитов крови в интиму артерии. 2. Увеличением масштаба миграции из средней оболочки сосуда ГМК, их пролиферации и приобретение ими синтетического фенотипа (трансформация). 3. Прогрессирующей активацией синтеза компонентов межклеточного вещества соединительной ткани (протеогликанов, гликозаминогликанов, кол-лагеновых и эластических волокон). Развитие осложнений атеросклероза Этап развития осложнений атеросклероза представлен на рис.
Задача 1 1. Лихорадка. Два фактора: закрытая ЧМТ, гематома (при этом разрушение головного мозга). Амидопирин устранял наличие в крови неинфекционных пирогенов – веществ белковой природы, появившихся из-за некроза ткани головного мозга. 2. Некомпенсированный газовый + негазовый алкалоз. Вводить препараты, снижающие автоматизм возбудимость центра. 3. У пациента повышено венозное давление, это приведёт к включению гидродинамического фактора отёка и их образованию. Задача 2 1. Некомпенсированный почечный выделительный ацидоз. Понижение ТК крови на фоне ацидоза, гипонатиемия. 2. Различные заболевания почек, длительное применение диуретиков, гемолитическая анемия (нужно уточнение Ht и Hb) |
|
|
||
|
|
|
№ 22 Сахарный диабет: характеристика понятия; первичные и вторичные формы сахарного диабета, их механизмы. Типы сахарного диабета.
Сахарный диабет – заболевание, которое характеризуется нарушением всех видов метаболизма и расстройством жизнедеятельности организма; развивается в результате гипоинсулинизма (т.е. абсолютной или относительной инсулиновой недостаточности). Первичные формы сахарного диабета - характеризуются отсутствием у пациента каких-либо определённых заболеваний, вторично приводящих к развитию диабета. Выделяют две разновидности первичного СД: инсулинзависимый сахарный диабет (ИЗСД); инсулиннезависимый сахарный диабет (ИНСД). Понятие «ИЗСД» подразумевает: Абсолютный дефицит инсулина. Необходимость постоянного применения инсулина. Реальную угрозу развития кетоацидоза. Пациентам с ИЗСД назначают такую дозу инсулина, которая необходима для поддержания оптимального уровня ГПК. Отмена или дефицит инсулина вызывает у них кетоацидоз. Понятие «ИНСД» подразумевает формы диабета, обусловленные недостаточностью эффектов инсулина при нормальном или даже повышенном уровне гормона в крови. Функция β-клеток поджелудочной железы частично или полностью сохранена. Большинство пациентов не нуждаются в обязательном введении инсулина. Расстройства жизнедеятельности организма развиваются относительно медленно. ИНСД составляет не менее 80% всех случаев СД. Вторичные формы сахарного диабета - характеризуются наличием у пациента какой-либо основной болезни или патологического состояния, повреждающих поджелудочную железу, а также действие на неё физических или химических факторов. Это приводит к возникновению СД. К таким болезням, патологическим состояниям и факторам относятся: Заболевания, поражающие ткань поджелудочной железы (например, панкреатит). Воздействие на поджелудочную железу химических или физических агентов. Типы СД: 1. СД I типа: термин «Тип I СД» применяли для обозначения тех его вариантов, основным патогенетическим звеном которых являлся иммунный (иммуноагрессивный) механизм. Диабет типа I наблюдали у 10-15% пациентов, страдавших СД. Термин «Тип II СД» использовали для той формы СД, патогенез которой не включал иммунный механизм. СД типа II диагностировали более чем у 85% пациентов с СД. СД развивается в результате либо дефицита инсулина (т.е. в результате гипоинсулинизма или абсолютной инсулиновой недостаточности), либо недостаточности эффектов инсулина при его нормальном или даже повышенном содержании в плазме крови. Задача 1 1. Гиперосмолярная гипогидратация. Гипернариемия, гипокали-, гипохлоремия. 2. Нарастание осмоляльности межклеточной жидкости приводит к транспорту воды из клеток во внеклеточное пространство. Развивается общая гипогидратация организма. Необходимо вводить гипоосмотическую жидкость. 3. Компенсированный алкалоз. Учащение ЧДД, гипервентиляция лёгких. Задача 2 1. Дыхательная гипоксия. Артериальная и венозная гипоксемия, снижение SaO2, SvO2, ацидоз. 2. Снижение перфузии лёгких кровью, нарушение диффузии кислорода через аэрогематический барьер, диссоциация вентиляционно-перфузионного соотношения. 3. рН 7,35, рСО2 – 52, SB – 22, BB – 45, BE - +2 |
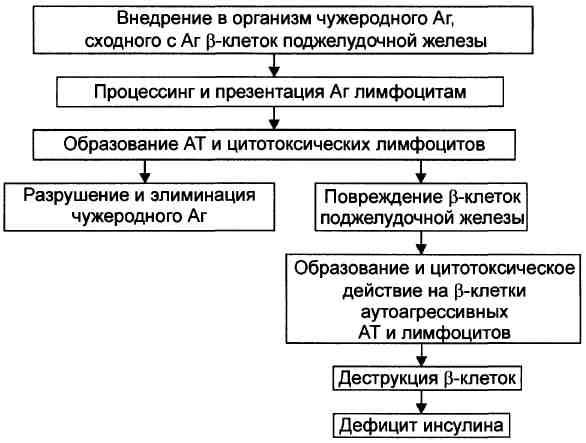
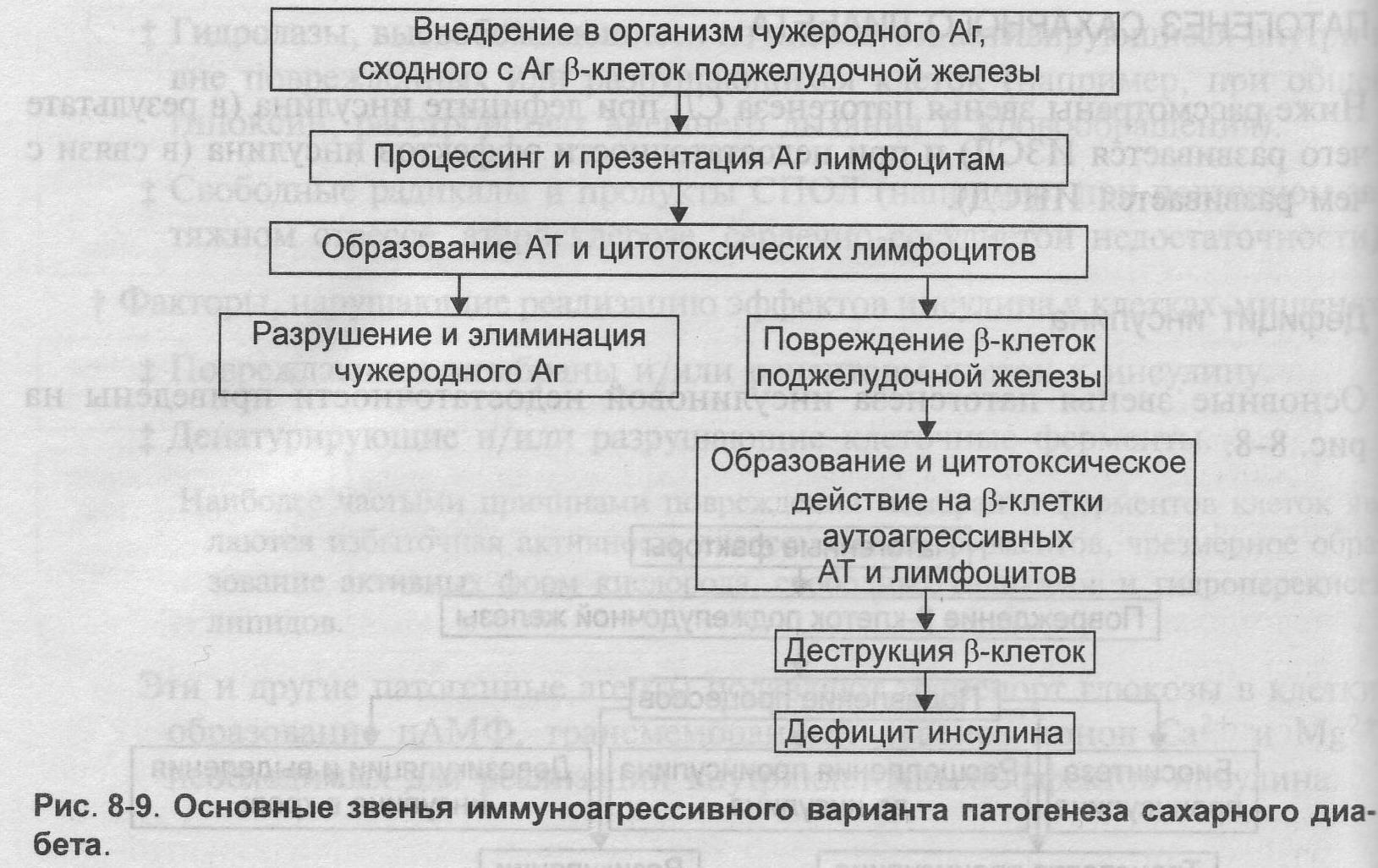
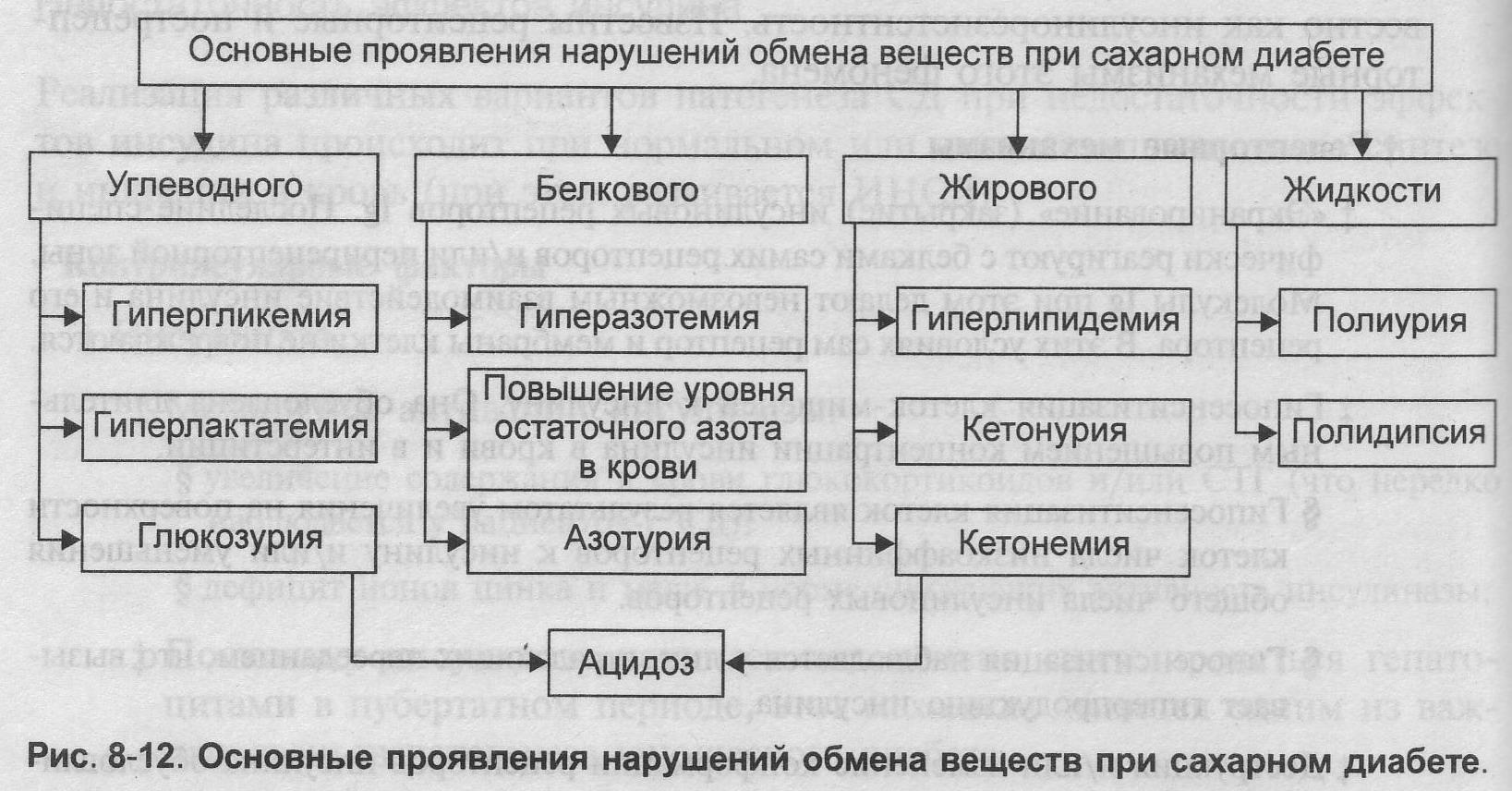
№ 23 Этиология, варианты патогенеза и проявления сахарного диабета.
Этиология: СД развивается вследствие либо дефицита инсулина (ИЗСД), либо недостаточности его эффектов (ИНСД). Причины 1. Дефицит инсулина может возникнуть под влиянием факторов биологической, химической, физической природы, а также при воспалительных процессах поджелудочной железы - Биологические факторы: Генетические дефекты β-клеток островков Лангерханса. Иммунные факторы: Ig, цитотоксические Т-лимфоциты, а также продуцируемые ими цитокины, повреждающие Р-клетки и реализующие реакции иммунной аутоагрессии. Вирусы, тропные к β-клеткам: гепатита, кори, ветряной оспы, эпидемического паротита, краснухи. Эндогенные токсичные вещества, повреждающие β-клетки, наиболее «агрессивный» из них — аллокеан. - Химические факторы: аллоксан, высокие дозы этанола, цитостатики и другие ЛС. - Физические факторы: проникающая радиация, инициирующая активацию липопероксидных процессов, механическая травма поджелудочной железы, сдавление опухолью. - Воспалительные процессы, возникающие в поджелудочной железе под действием факторов биологической (главным образом, микроорганизмов), химической и физической природы. 2. Недостаточность эффектов инсулина развивается под влиянием причин нейро- или психогенной природы, контринсулярных факторов, а также вследствие дефектов инсулиновых рецепторов и пострецепторных нарушений в клетках-мишенях. Патогенез:
Проявления:
Задача 1 1. Вариант В Развился компенсированный метаболический ацидоз. 2. Тк – 37, NH3+ - вероятно снижен Задача 2 1. Гипобарическая гипоксия дыхательного типа. Понижение всех параметров. Кроме РаСО2. 2. Снижение перфузии лёгких кровью, нарушение диффузии кислорода через аэрогематический барьер, диссоциация вентиляционно-перфузионного соотношения. 3. Компенсированный газовый ацидоз. |
|
|