
- •1.Пациентка м 80 лет, получила травму в результате падения с высоты собственного роста, на правый бок.
- •Цементные и бесцементные протезы
- •3.Пациент 25 лет, обратился с жалобами на периодические боли в правом коленном суставе.
- •Перельмана симптом
- •Хирургическое лечение перелома локтевого отростка
- •14.Пациент 25 лет поскользнулся на улице и при падении ударился о землю областью левого надколенника, почувствовал резкую боль в области левого коленного сустава.
- •15.Пациент 22 лет при прыжке с высоты на слегка согнутые ноги , почувствовал боль в коленном суставе .
- •22. Пациент 45 лет, оступился на лестнице, в результате чего правая стопа чрезмерно согнулась в тыльную сторону, Сразу появилась острая боль в голеностопной области. Наступить на ногу не смог.
- •23. Пациент 35 лет во время автодорожного происшествия, ударился о приборную панель областью левого надколенника, почувствовал резкую боль в области левого коленного сустава.
- •24. Пациент 35 лет, обратился с жалобами на периодические боли в правом коленном суставе.
- •25. Пациент 23 года, обратился на осмотр к травматологу.
- •26.Пациент 36 лет, обратился на прием к травматологу.
24. Пациент 35 лет, обратился с жалобами на периодические боли в правом коленном суставе.
Из анамнеза известно, что около года назад перенес травму коленного сустава. Отмечал отек области коленного сустава, боль. Получил курс консервативного лечения, в объеме гипсовая иммобилизация, физиотерапия.
На сегодняшний момент беспокоят боли, ощущение нестабильности, подклинивание сустава.
Клинически определяются положительные симптомы Чаклина, Перельмана, Байкова. Симптом переднего «выдвижного ящика» положителен.
- Предположительный диагноз; разрыв переднего рога наружнего мениска правого коленного сустава
- Дополнительные методы диагностики; ультразвуковая диагностика, артропневмография, введение контрастных веществ в полость сустава, измерение кожной температуры.
Симптом «щелчка» Чаклина. При движениях в коленном суставе с наружной стороны голень как будто перекатывается через препятствие в области наружного мениска, при этом ощущается щелчок.
Симптом «калоши» Перельмана. Усиление болей в локальной точке при движениях конечностью, имитирующих надевание калоши, — ротационные движения голенью и стопой.
Симптом Байкова (симптом «разгибания»). Суставную щель с внутренней и наружной стороны сдавливают между I и II пальцами при согнутой на 90° голени. После этого производят пассивное разгибание голени. Во время разгибания при наличии разорванного мениска боли или появляются, если их не было, или усиливаются (рис. 217). Часто этот симптом положителен при повреждении переднего рога и объясняется тем, что разорванный мениск при разгибании перемещается кпереди на давящие на щель сустава пальцы, что вызывает болезненность.
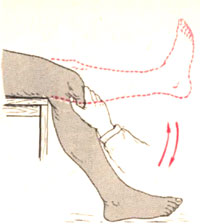
- Тактика лечения пациента.
В тех случаях, когда не происходит самовправления смещенного мениска, следует произвести его вправление (рис. 218). Если двух- или трехразовые попытки вправления не дают результатов, необходима операция. Хирургическое лечение показано, когда имеется повторная блокада сустава или ряд симптомов и специальные исследования подтверждают его разрыв. Операцию можно проводить под местной инфильтрационной или внутрикостной анестезией. Для операции чаще используют косой парапателлярный разрез на стороне повреждения (рис. 219, а). После вскрытия сустава (артротомии) и ревизии производят удаление всего измененного мениска — менискэктомия (рис. 219, б). Рану зашивают наглухо после гемостаза. После операции накладывают тугую марлевую повязку, а в некоторых случаях и заднюю гипсовую лонгету. Для полного выздоровления требуется 6—8 нед; важным условием является ранняя тренировка четырехглавой мышцы. Сгибательные движения следует начинать сразу после снятия швов (10—12-й день), а нагружать конечность можно через 2—3 нед после операции.
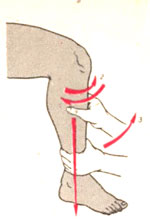
Рис. 218. Техника вправления мениска. 1, 2, 3 —направление усилий хирурга и их последовательность.
25. Пациент 23 года, обратился на осмотр к травматологу.
Из анамнеза известно, что около 1 года назад получил травму в результате падения на разогнутую кисть. Не лечился. В связи с появившимся болевым синдромом обратился к травматологу.
Лучезапястный сустав правильной формы, отмечается припухлость в области лучезапястного сустава, пальпаторно отмечается болезненность в проекции ладьевидной кости.
На рентгенограмме отмечается линия разрежения костной ткани по телу ладьевидной кости.
- Предположительный диагноз;
- Дополнительные методы диагностики;
- Тактика лечения пациента
Предположительный диагноз; перелом лучевой кости без смещения. Данный перелом встречается в двух видах: сгибательный перелом (Смита) и разгибательный (Коллеса)
Тактика лечения пациента- бычный вколоченный перелом без смещения ограничивается лишь иммобилизацией луче-запястного сустава в среднефизиологическом положении. Фиксацию проводят на протяжении 2-3 недель, после чего настает период реабилитации..
Дополнительные методы диагностики R-н в двух проекциях.
