
- •Общая часть
- •Глава I
- •Глава II
- •Глава III
- •Глава IV
- •Глава V
- •Глава VI
- •Глава VII
- •Сравнительные данные возраста больных и сроков операции при прямых паховых грыжах
- •Глава VIII
- •Глава X
- •Г лава XI
- •Исторический обзор
- •В мышцах
- •Особенности оперативного лечения прямых и больших косых паховых грыж с прямым каналом
- •Глава XII
- •Частота рецидивов в зависимости
- •Частота рецидивов при разных видах грыж
- •Материалы собственных клинических наблюдений
- •Глава XIII
- •Паллиативные мероприятия при паховых
- •Грыжах, их консервативное лечение
- •И профилактика
- •Глава XIV
- •Частота скользящих грыж мочевого пузыря (по м. Г. Бурлакову, 1938)
- •Дооперационное распознавание скользящих грыж мочевого пузыря
- •Глава XV
- •Глава XVI
- •Глава XVII
- •Воспаление паховой грыжи
- •Закупорка паховож грыжи (каловый застой, копростаз)
- •Глава XVIII
- •Пристеночное ущемление
- •Ущемление дивертикула Меккеля
- •Ущемление червеобразного отростка
- •Ущемление придаточных сальникови
- •Ущемление мочевого пузыря
- •Дифференциальная диагностика различных состояний паховых грыж (по lason)
- •Общая часть
- •Глава XII. Рецидивы при косых и прямых паховых грыжах 236
Дооперационное распознавание скользящих грыж мочевого пузыря
|
|
|
Число |
|
|
|
Число |
грыж , |
|
|
|
всех |
диагно- |
|
|
Автор |
грыж |
стиро- |
Процент |
|
|
мочевого |
ванных |
|
|
|
пузыря |
до опе- |
|
|
|
|
рации |
|
|
Eggenberger |
НО |
18 |
16,4 |
|
Watson |
347 |
25 |
7,2 |
|
В runner |
139 |
18 |
13,0 |
|
В. Р. Брайцев |
30 |
3 |
10,0 |
|
Alessandri |
223 |
18 |
8,0 |
|
Hermes (no |
58 |
3 |
5,2 |
|
В. Р. Брайцеву) |
|
|
|
|
Н. М. Степанов |
104 |
3 |
2,8 |
|
В. И. Фарберман |
190 |
8 |
4,2 |
|
Всего ... |
1 201 |
96 |
7,9 |
298
ко — с натечными абсцессами, а у женщин — со скользящими грыжами внутренних половых органов.
Процент распознавания грыж мочевого пузыря невелик и не превышает в среднем 7—10% (максимум 16,4%, минимум 2,8%).
Приведем несколько дополненную нами таблицу А. В. Гижицкого, в которой дается процент распознанных скользящих грыж мочевого пузыря по данным различных авторов (табл. 12).
Такой небольшой процент распознанных грыж мочевого пузыря скорее объясняется, с одной стороны, недостаточно и плохо собранным анамнезом, иногда неполным обследованием больного, с другой — в ряде случаев отсутствием выраженных симптомов, особенно при сравнительно небольших грыжах мочевого пузыря.
В большинстве случаев грыжи мочевого пузыря распознаются во время операции, а иногда только после случайного ранения и вскрытия пузыря, в некоторых случаях даже после операции через разные сроки после незамеченного его ранения.
По данным Finsterer (1912), на 48 грыж мочевого пузыря в 25 произошло повреждение его, причем только в 17 случаях ранение было замечено во время операции; в 3 случаях из 8 нераспознанных наступил смертельный исход. По данным Н. М. Степанова (1927), на 105 паховых и 11 бедренных грыж мочевого пузыря у отечественных авторов ранение пузыря произошло в 39 случаях с 5 смертельными исходами (13%), образование мочевого свища отмечалось в 23%. По данным, собранным А. М. Гас-паряном (1928), на 213 случаев ранения мочевого пузыря во время операции в 60 наступил смертельный исход (28%). По сводным данным В. И. Фарбермана (1930), где указано соотношение, на 9197 оперированных скользящих паховых и бедренных грыж ранение мочевого пузыря отмечалось в 43 случаях (0,46%) или 1 ранение на 213 грыжесечений. По М. В. Дунье, повреждения мочевого пузыря отмечены в 0,4%. По Е. В. Власовой, из 15 грыж мочевого пузыря 5 были ошибочно вскрыты; по М. И. Лотоцкому, из 50 операций мочевой пузырь был вскрыт в 6 случаях, из которых 3 были распознаны во время операции и 3 — в течение 8 часов после операции. По А. И. Барышникову (1961), на 3296 оперированных грыж было 12 ранений (0,36%). На 182 ранения мочевого пузыря, по данным В. И. Фарбермана, точно указавшего исход, отмечено 30 смертных случаев (16,5%), причем на 125 ранений, распознанных сейчас же во время операции, приходится 16 случаев смерти (12,8%), а на 57 ранений, распознанных в разные сроки после операций, 14 смертельных исходов (24,5% .) По статистике В. И. Фарбермана, из общего числа 190 ранений мочевого пузыря 130 были распознаны во время операций, а 60 — только после операции, из них в день операции — 18 случаев, через 1 день — 9, через 2 дня —5, остальные 24 — в более поздние сроки после операции; повреждение не было распознано и обнаружено только на вскрытии в 4 случаях.
Из всех приведенных данных можно сделать вывод, что незнание хирургической анатомии истинных и операционных грыж мочевого пузыря и пренебрежение основным требованием, предъявляемым к хирургу,— четко и осторожно разобраться в слоях и тканях при операции,—• могут привести к тяжелым осложнениям и даже стоить жизни больному. Более того, по данным В. И. Фарбермана, у многих хирургов ранение скользящих грыж мочевого пузыря во время операции, к сожалению, не ограничивается одним случаем. Из опубликованных данных установлено, что 14 хирургов ранили мочевой пузырь по 2 раза, а 11 хирургов — по 3 раза.
Многолетние наблюдения убеждают, что некоторые хирурги грубо нарушают одно из основных правил грыжесечения — тщательное выделение шейки мешка и надежную подготовку места для высокого прошивания и перевязки ее.
При выделении грыжевого мешка косой паховой грыжи из элементов семенного канатика в некоторых случаях, когда отделяют шейку и подтягивают мешок, с медиальной стороны ощущается утолщение. Ввиду тесного предлежания мочевой пузырь плохо заметен и не сразу определяется, так как спереди в пределах, где нет серозного слоя, он покрыт тонким
299
слоем рыхлой соединительнотканной клетчатки, которая образует для него своего рода предпузырную оболочку. При косых грыжах, когда глубокое отверстие пахового канала растянуто и широко, даже сравнительно небольшие истинные скользящие грыжи мочевого пузыря при внимательном осмотре определяются без подтягивания грыжевого мешка, а «искусственные, операционные», грыжи мочевого пузыря обнаруживаются при значительном подтягивании мешка. Так как глубже расположенная тонкая предпузырная клетчатка иногда по своему цвету, когда она несколько плотнее, походит на брюшину и очень тесно прилежит к грыжевому

Рис. 125. «Искусственная, или операционная», грыжа мочевого пузыря (по Kirschner).
мешку с медиальной стороны, ее можно принять за продолжение грыжевого мешка. Не разобравшись в этих случаях, не отделив от шейки клетчатку, можно не увидеть мочевого пузыря, поранить или прошить вместе с грыжевым мешком подтянутый край пузыря. Чтобы этого не произошло, необходимо в рассеченный мешок ввести указательный палец в медиальную сторону и между двумя пальцами ощупать пузырь; тогда становится совершенно очевидным наличие плотного образования, т. е. стенки мочевого пузыря, покрытой предпузырной клетчаткой. Увидеть мочевой пузырь изнутри грыжевого мешка гораздо труднее, так как только в некоторых случаях при подтягивании брюшины слегка вырисовываются его контуры (рис. 125).
Предпузырная клетчатка бывает выражена и спаяна с шейкой грыжевого мешка в различной степени. В тех случаях, когда она бывает плотнее и интимно предлежит или спаяна с грыжевым мешком косой грыжи, лучше осторожно отделить ее ножницами у самого мешка под контролем пальца. После этого, отодвинув .клетчатку, удается видеть небольшие комочки предпузырного нежного жира светлого лимонно-желтого цвета,
300
а глубже — вены мочевого пузыря и пузырь с несколько сетеобразной исчерченностыо мышечного слоя. При потягивании за грыжевой мешок у больного появляется позыв на мочеиспускание. В тех случаях, когда предпузырная клетчатка более рыхлая и слабо спаяна с шейкой грыжевого мешка, она легче отходит при тупом отделении, и пузырь сразу обнажается. При прямых паховых грыжах мочевого пузыря удается видеть пузырь чаще и только после рассечения поперечной фасции, подсерозной оболочки и предпузырной клетчатки, которая также должна быть хорошо отделена от грыжевого мешка, покрытого преперитонеальным жиром.
Там, где париетальная брюшина переходит в висцеральную, покрывающую мочевой пузырь, при необходимости высокого выделения мешка отделение брюшины от мышечного слоя пузыря вначале происходит с некоторым трудом, но далее, хотя брюшина несколько истончается, она отходит в большинстве случаев значительно легче.
При значительных размерах параперитонеальных скользящих грыж, особенно с небольшим брюшинным мешком, и при экстраперитонеаль-ных грыжах без мешка грыжевая часть мочевого пузыря с самого начала при выделении из элементов семенного канатика может быть принята за грыжевой мешок и ошибочно вскрыта. При более внимательном осмотре удается определить, что это более плотное образование. Даже в случае атонии и истончения пузыря при ощупывании между двумя пальцами, кроме плотности, устанавливаются некоторая пастозность и затрудненное скольжение стенок пузыря, брюшина гораздо тоньше и скольжение между пальцами свободное.
Поэтому при малейшем подозрении нельзя, не разобравшись полностью в характере грыжевого выпячивания, вскрывать его и прошивать мешок, пока не будет установлено взаимоотношение грыжевого мешка и пузыря и не будет хорошо выделена на пальце шейка мешка.
Как видно, распознать грыжи мочевого пузыря и избежать грубых ошибок не так уж трудно, если о них помнить, приступая к грыжесечению. Несмотря на это, В. И. Фарберман приводит данные из литературы: различные авторы во время операции распознавали грыжи мочевого пузыря от 22,5 до 60%, в среднем в 40%, т. е. больше чем в половине случаев грыжи мочевого пузыря не были распознаны и во многих случаях мочевой пузырь был поврежден.
Интраперитонеальные грыжи мочевого пузыря распознаются во время операции гораздо проще, так как по выделении и вскрытии грыжевого мешка грыжевой отдел мочевого пузыря, весь покрытый брюшиной, обнаруживается внутри мешка.
Повреждения мочевого пузыря при грыжесечении могут быть полные и частичные. При полном повреждении: 1) обычно в рану попадает моча, особенно если больного заставить натужиться; 2) палец, введенный в эту рану, легко проходит в глубь мочевого пузыря книзу и не попадает в брюшную полость; 3) если через вскрытый грыжевой мешок ввести палец другой руки, то устанавливается отсутствие сообщения с поврежденным мочевым пузырем. При частичных повреждениях могут быть ранены только серозный или серозный и мышечный слои пузыря в виде надрезов или надрывов при грубых манипуляциях, или же край стенки пузыря может быть прошит субмукозно при неполном выделении шейки грыжевого мешка. Оставшись незамеченными, эти повреждения в последующем, при жалобах больных на частые мочеиспускания и иногда гематурию, обнаруживаются при цистоскопии. В некоторых случаях может наблюдаться в последующем отхождение шелковых лигатур в мочевой пузырь.
Когда до операции удается распознать грыжу мочевого пузыря, больного можно лучше подготовить к операции, особенно при значительных
301
и больших размерах грыжи, и заранее выработать план вмешательства. При цистоскопии надо уточнить расположение мочеточниковых отверстий. Расположение отверстия вблизи или в самой грыжевой части пузыря может намного осложнить вмешательство при показаниях к резекции пузыря и обусловить даже в редких случаях необходимость в ходе операции произвести пересадку мочеточника.
Очень важно определить при цистоскопии наличие цистита, камней или в редких случаях опухоли и других изменений. При хроническом цистите должны быть проведены предварительное медикаментозное лечение и промывания пузыря. Рентгенография позволяет уточнить положение, форму и размеры грыжевого отдела пузыря.
При оперативных вмешательствах по поводу параперитонеальных грыж мочевого пузыря отделение брюшины от мочевого пузыря в необходимых случаях более целесообразно, иначе, если резецировать только небольшую часть грыжевого мешка, не удается после перевязки шейки освободить и хорошо погрузить грыжевой отдел мочевого пузыря, так как подтянутая брюшина удерживает его. Однако некоторые хирурги в таких случаях воздерживаются от отделения брюшины. Так, например, Kirschner рекомендует резецировать и зашивать брюшинный мешок без отделения от мочевого пузыря, Patel даже советует, если грыжевой мешок сравнительно небольшой, все вправить и наложить сверху швы на мешок.
Чем в сущности объяснить недооценку того факта, что оставление грыжевого мешка или части его является предрасполагающим моментом к рецидиву грыжи? Очевидно, это результат боязни при отделении брюшины ранения мочевого пузыря, а иногда нежелания затягивать операцию. Поэтому даются советы частично резецировать грыжевой мешок или полностью втолкнуть вглубь и наложить узловые швы или кисетный шов, чтобы удержать грыжевое выпячивание хотя бы на первое время. Нужно прямо сказать, что при оставлении грыжевого мешка или части его больной встает после операции с предуготовленным грыжевым мешком и с большими шансами на рецидив. При нежелании или трудности отделения брюшины от мочевого пузыря можно прибегнуть к способу Вальтона с оставлением части брюшины на грыжевом отделе мочевого пузыря, чтс-дает возможность полностью удалить грыжевой мешок.
Что касается грыжевой части мочевого пузыря, то большинство хирургов (Раррасепа, 1923; Б. Н. Хольцов, Я. Д. Михельсон, 1927, и др.) рекомендует погрузить грыжевую часть в глубь пузыря с наложением поверх ряда узловых или кисетных швов на пузырь и окружающие ткани. В редких случаях, если грыжевая часть пузыря напоминает собой уже дивертикул оподобное образование с атрофией стенок, с узкой шейкой, а также при истинных дивертикулах, приходится делать резекцию.
Оперативные вмешательства при скользящих грыжах мочевого пузыря могут протекать различно.
При обнаружении параперитонеальной грыжи мочевого пузыря с широкой шейкой (рис. 126), если стенки пузыря хорошо сохранились, а выпячивание мочевого пузыря достаточно большое, необходимо достаточно высоко удалить грыжевой мешок, отделив его от этой части пузыря. Затем резецируют грыжевой мешок при широкой шейке с наложением линейного шва, чтобы мочевой пузырь значительно не подтягивался кнаружи. Если после вправления грыжевой части в пузырь она плохо удерживается, накладывают на поверхностные слои пузыря и окружающие соединительнотканные слои поэтажно 2—3 ряда кисетных и узловых швов. Если же выпячивание стенок пузыря сравнительно небольших размеров, то после достаточно высокого выделения и удаления грыжевого мешка его просто» отодвигают в глубь пузыря и оно постепенно сокращается.
302
Способ Вальтона (1923). Если брюшина отделяется от мочевого пузыря с трудом, Вальтон предложил после выделения грыжевого мешка с грыжевой частью мочевого пузыря, вскрыв мешок, рассечь его по задней поверхности и дальше по обоим краям выпячивающегося мочевого пузыря до основания мешка (рис. 127, А). Мешок оттягивают кверху и кнаружи, а мочевой пузырь книзу (рис. 127, Б). Грыжевая часть мочевого пузыря вместе с частью брюшины остается вне грыжевого мешка брюшины, который перевязывается и удаляется полностью. Мочевой пузырь легко

Рис. 126. Параперитонеальная грыжа мочевого пузыря (1) с медиальной стороны грыжевого мешка (2) во время грыжесечения (по lason).
погружается на свое место. Если имеется необходимость, накладывают на окружающие ткани 2—3 кисетных шва, чтобы пузырь удержать на месте.
М. И. Лотоцкий (1965), как и при скользящих грыжах толстых кишок, предлагает накладывать на грыжевой мешок внутренний кисетный шов на 0,5 см выше стенки мочевого пузыря. Завязав кисетный шов и перевязав мешок, излишки удаляют. Высоко и полностью удалить мешок при этом не удается.
Если установлена до операции необходимость резекции мочевого пузыря, оперативное вмешательство целесообразнее начать из срединного надлобкового разреза с отделением брюшины от верхней и боковой стенки мочевого пузыря, где она отходит легче, чем в других отделах (случаи Б. Н. Хольцова, А. П. Фрумкина и др.). Брюшину отделяют до самой шейки грыжевой части мочевого пузыря. В случае необходимости вскрывают мочевой пузырь для точного обследования шейки грыжевой части и устья мочеточника во избежание ранения его. Продольно или поперечно, смотря по необходимости, снаружи через все слои пересекают в пределах шейки грыжевую часть пузыря, закрыв зажимом периферический отдел выпячивания. Зашивают рану мочевого пузыря наглухо без захватывания
303
•слизистой пузыря двухэтажными узловыми кетгутовыми швами. Некоторые предпочитают для большей надежности накладывать второй ряд узловых швов шелком. Некоторые авторы рекомендуют накладывать трехрядный шов, особенно в тех местах, где нет серозы, так как рана мочевого лузыря в этих местах заживает хуже (Раррасепа) (рис. 128).
Затем, освежив операционное поле, руки и сменив инструменты, проводят в паховой области широкий обычный разрез, в случае необходимости с переходом на мошонку, выделяют из окружающих тканей отсеченную
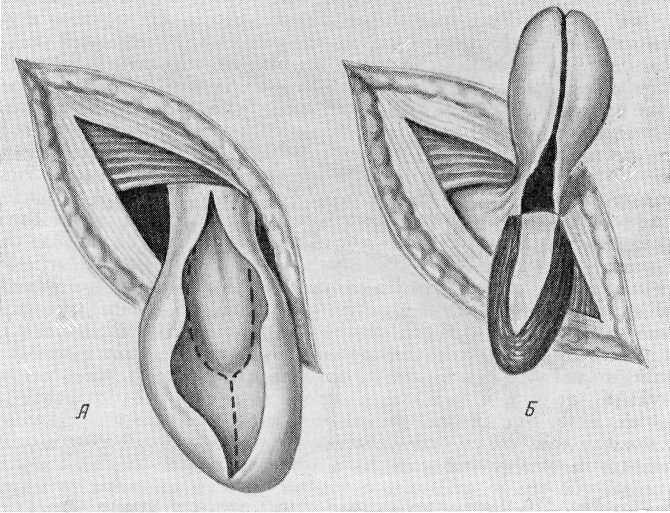
Рис. 127. Способ Вальтона при скользящих грыжах мочевого пузыря (объяснение в тексте).
часть мочевого пузыря, припудривают антибиотиками предпузырное пространство, а к месту шва подводят резиновый дренаж или резиновую полоску на несколько дней. Производят пластику пахового канала с надежным закрытием задней его стенки и грыжевых ворот, после чего зашивают срединный разрез и кожные раны. В мочевой пузырь через уретру большинство хирургов и урологов вводит на 5—7 дней постоянный катетер. С целью предупреждения уретрита предпочтительнее смазать катетер мазью Вишневского, а не глицерином или вазелиновым маслом. Некоторые хирурги не видят необходимости в применении постоянного катетера и предпочитают через каждые 3—4 часа выпускать мочу мягким катетером, вводя его только чуть глубже шейки пузыря.
Оперативное вмешательство при редко встречающихся дивертикулах мочевого пузыря, входящих в грыжевое содержимое, проводится почти так же и является довольно сложным. Дивертикулы чаще располагаются на задне-боковой, реже — на боковой стороне пузыря. Попадают в грыжевое выпячивание боковые дивертикулы. Предоперационная их диагностика очень важна, чтобы хорошо подготовить больного и заранее выработать план оперативного вмешательства. Как врожденные, так и приобре-
304
тенные дивертикулы могут осложняться циститом, образованием мочевого камня и в более редких случаях опухолями.
В отношении редких интераперитонеальных грыж мочевого пузыря ход операции может быть следующим. Из обычного широкого разреза в паховой области после высокого выделения грыжевого мешка его вскрывают. Если грыжевая часть мочевого пузыря небольших размеров, шейка широкая и стенки не очень истончены, можно втолкнуть ее в глубь пузыря
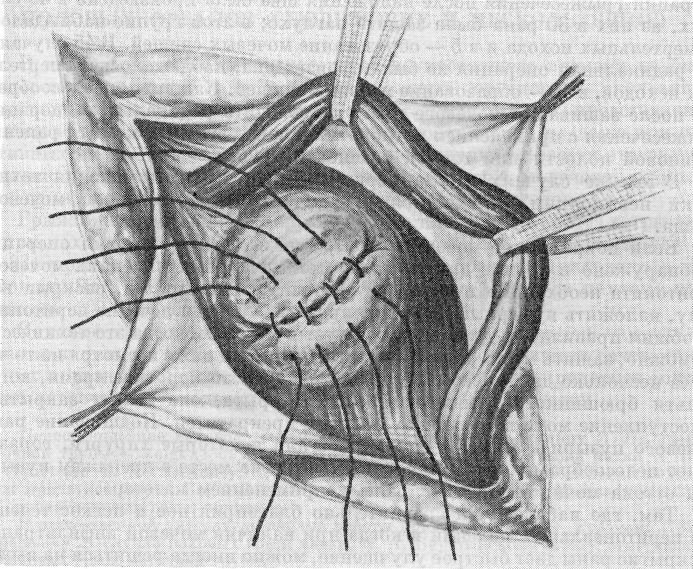
Рис. 128. Резекция мочевого пузыря, наложение второго ряда швов (по lason).
л наложить кисетные швы. После этого перевязывают и удаляют грыжевой мешок. Если стенки грыжевой части мочевого пузыря очень истончены и шейка узкая, приходится после достаточной мобилизации пузыря прибегать к резекции, что может потребовать комбинированного подхода.
В остальном все проводят так же, как и в предыдущих случаях.
В случае большого смещения мочевого пузыря в грыжевое содержимое, как, например, описано А. Г. Гулиной (в клинике В. С. Маята), надо выделить из мошонки мочевой пузырь и после отделения от элементов семенного канатика и грыжевого мешка тупым путем позади лобковых костей и прямых мышц живота подготовить ложе для пузыря и постараться полностью его переместить на свое место. После этого укрепляют кисетными и узловыми швами окружающие ткани для удержания мочевого пузыря. Проводят надежную пластику задней стенки пахового канала с закрытием грыжевых ворот.
При случайном ранении мочевого пузыря, обнаруженном во время операции при скользящих и нескользящих грыжах, целесообразнее всего наложить на рану двухэтажный кетгутовый шов с последующей пластикой пахового канала или с зашиванием всей раны наглухо, или, лучше, с под-
20 Н. И. Кукудщанов 305
ведением около этого участка на несколько дней резиновой полоски или тонкой дренажной трубки после предварительного припудривания антибиотиками. На 5—7 дней вводят в пузырь резиновый катетер.
Вопрос о радикальном грыжесечении после шва мочевого пузыря не всеми хирургами решается одинаково. Согласно собранной В. И. Фар-берманом статистике, на 130 случаев распознанных во время операции ранений мочевого пузыря первичный шов был применен 109 раз. Из-93 случаев (где описание операции было приведено подробно) радикальная операция грыжесечения после наложения шва была произведена в 48 случаях, из них в 30 рана была зашита наглухо; в этой группе наблюдалось 4 смертельных исхода и в 5 — образование мочевых свищей. В 45 случаях, где радикальная операция не была произведена, наблюдалось 7 смертельных исходов, в 10— образование мочевых свищей. Как видно, целесообразнее после зашивания мочевого пузыря проводить радикальную операцию-грыжесечения с применением антибиотиков и подведением к месту ранения резиновой полости или тонкой резиновой трубки.
В тех же случаях, когда первичный шов на месте ранения технически невыполним, приходится ограничиваться наложением мочевого свища.
Если повреждение мочевого пузыря не замечено во время операции и обнаружено в первые дни, то даже при начальных явлениях мочевого перитонита необходимо произвести вторичную операцию и, раскрыв всю-рану, наложить пузырный шов, дренировать, проводя лечение перитонита по общим правилам. Eggenberger советует в случаях, когда это технически возможно, зашить место ранения мочевого пузыря, даже несмотря на то что-через несколько дней швы могут разойтись. За это короткое время, когда культя брюшинного грыжевого мешка открыта, она может закрыться и поступление мочи в брюшную полость прекратится. Подшивание раны мочевого пузыря к коже, к чему прибегали некоторые хирурги, гораздо-менее целесообразно, чем оставление пузыря на месте с дренажем пузыря для оттока мочи, тампонадой раны и применением катетера.
Там, где наблюдается сравнительно благоприятное и легкое течение без перитонеальных явлений и когда при наличии мочевой инфильтрации раскрытие раны дает быстрое улучшение, можно иногда решиться на выжидательное лечение без вторичной операции — наложения пузырного шва. Изучение литературных данных, проведенное В. И. Фарберманом, подтвердило положительную сторону выжидательного лечения в отношении случаев, распознанных после 3-го дня ранения, так как они отличались сравнительно легким течением, протекали без перитонеальных явлений и гораздо чаще оканчивались выздоровлением. Наоборот, случаи, которые отличались очень остро развивающимися явлениями перитонита, уремии, шока и выявлялись в 1-й и на 2-й день, требовали срочного оперативного вмешательства, иначе они к 3—4-му дню заканчивались смертью. Поэтому, по В. И. Фарберману, чем позже в течение первых 2—3 дней выявляются тяжелые симптомы полного повреждения мочевого пузыря, тем хуже прогноз; достаточно сказать, что уже через 2 дня после грыжесечения в этих случаях смертность достигает 40%.
При повреждении мочевого пузыря последующими частыми осложнениями являются мочевые свищи (в 25—30%), которые требуют последующего оперативного закрытия. Большинство хирургов и урологов (Eggenberger, Б. Н. Хольцов, А. П. Фрумкин, А. М. Гаспарян и др.) считает, что постоянный катетер, установленный на 5—7 дней и больше, является достаточно хорошим профилактическим мероприятием для предупреждения образования свищей. К постоянному катетеру для отвода мочи приходится прибегать и при образовавшихся мочевых свищах после ранений,,
306
так как повязки все время промокают мочой, осложняя течение раны и создавая неприятные условия для окружающих.
Почти у 75% больных после ранения мочевого пузыря наблюдаются различные другие осложнения: циститы с длительным течением, образование камней, отхождение шелковых лигатур и др.
В отношении самой паховой грыжи наблюдаются частые рецидивы.
ПАХОВЫЕ ГРЫЖИ ВНУТРЕННИХ'ЖЕНСКИХ ПОЛОВЫХ ОРГАНОВ (СКОЛЬЗЯЩИЕ И НЕСКОЛЬЗЯЩИЕ)
В подавляющем большинстве работ до настоящего времени не было разделения паховых грыж женских половых органов на скользящие и нескользящие, очевидно, ввиду недостаточно ясного представления об этом виде паховых грыж и трудности распознавания их даже при оперативных вмешательствах. Тем не менее необходимо провести это разграничение, так как патогенез их различен и оперативное лечение скользящих грыж имеет свои особенности и требует иных методов.
Грыжи женских половых органов в основном (до 80—85%) встречаются при паховых грыжах. По сборной статистике Е. К. Хинкулова (1913), на 371 грыжу внутренних женских половых органов приходилось 315 паховых. По Т. Ю. Юсупову (1961), из 114 грыж матки на паховые приходилось 107 и 7 бедренных.
Паховые грыжи женских половых органов встречаются как изолированно яичников, маточных труб и матки, так и в различных сочетаниях, из них гораздо чаще яичников и труб и реже матки и придатков, очень редко встречаются скользящие грыжи круглой связки матки.
Первое описание паховой грыжи яичника приписывают Soranny (1797), грыжи маточной трубы — Voigt (1809) (по Е. К. Хинкулову, 1913), а грыжи матки — Nicolas (1851) (по Т. Ю. Юсупову, 1965). Deneaux (1813) собрал 9 наблюдений паховых грыж придатков матки, Englisch (1869) — 27, Puech (1879) — 65, Macready (1893) — 174 случая паховых грыж яичников.
В отечественной литературе первые работы принадлежат В. Н. Розанову (1895), собравшему 21 случай паховых грыж матки, II. А. Баратынскому (1912), отметившему 29 паховых грыж маточной трубы.
Е. К. Хинкулов из 315 паховых грыж женских половых органов отметил: грыжи яичников — в 106 (33,6%), труб — в 33 (10,4%), яичников и труб — в 81 (25,7%), матки и придатков — в 19 (6%), небеременной матки — в 45 (14,3%), беременной матки — в 12 (3,9%), в том числе с придатками — в 11, рудиментарной матки — в 17 (5,4%), круглой связки — в 2 (0,6%). Как видно из этих данных, наиболее часто в паховых грыжах встречались яичники (217), реже — маточные трубы (125), еще реже — матка (93); сочетание чаще встречались яичники и трубы (81), намного реже — матка и придатки (30).
Нахождения всех трех внутренних женских половых органов (матки, трубы, яичника), скользящих и не скользящих в грыжевом мешке паховой грыжи у взрослых, описаны как очень редкие находки в старой, а также в новой литературе (И. Б. Чернер, 1952; И. М. Георгадзе и X. Я. Юну-сов, 1955, и др.); в таких случаях часто встречаются различные аномалии со стороны половых органов. Описаны случаи нахождения в паховой грыже матки с придатками той же стороны и яичника — с другой, а также случаи выхождения матки или с обоими яичниками, или только обоими трубами (А. П. Крылов). Известны очень редкие случаи Д. Н. Дорфа (1907), Bordeaux (1909), А. П. Крымова, когда в паховой грыже были обнаружены матка со всеми придатками. А. П. Крымов приводит из старой литературы
20* 307
4 случая двусторонних паховых грыж, где с каждой стороны были обнаружены зачатки матки и трубы с яичником. Такой же редкий случай у 36-летней женщины с рядом других аномалий половых органов привел А. А. Бусалов (1933).
По сводным данным А. В. Гижицкого (1928), все грыжи женских половых органов ко всем брюшным грыжам составляют 0,4%.
В табл. 13 приводятся данные А. В. Гижицкого об отношении грыж внутренних женских половых органов ко всем брюшным грыжам.
Таблица 13 Частота грыж женских половых органов
|
|
|
Из них |
|
|
|
Общое |
грыж |
|
|
Автор |
число |
женских |
% |
|
|
грыж |
половых |
|
|
|
|
органон |
|
|
Scrtoli (цит. по |
1 543 |
4 |
0,3 |
|
Е. К. Хинкулову) |
|
|
|
|
Е. К. Хипкулов |
325 |
4 |
1,2 |
|
Fischer |
300 |
2 |
0,7 |
|
А. И. Попов |
387 |
Л |
0,3 |
|
Ililgenreiner |
2 238 |
9 |
0,4 |
|
П. А. Паратыпский |
250 |
1 |
0,4 |
|
Ф. 0. Розенбергер |
400 |
3 |
0,8 |
|
Всего . . . |
5 443 |
24 |
0,4 |
В последующих работах встречаются различные соотношения, например, по данным Л. А. Наливкина (1929), на 300 оперированных грыж было 9 скользящих грыж женских половых органов (3%), из них 7 паховых и 2 бедренные, а по данным М. И. Лотоцкого (1964), на 3005 паховых и бедренных грыж было 6 скользящих паховых грыж маточной трубы (0,2%). Как видно, колебания в цифрах значительные. Во многих даже больших статистиках мы не находим указаний на наличие скользящих и нескользящих паховых грыж женских половых органов.
Грыжи женских половых органов, особенно яичников, чаще встречаются в детском возрасте; Macready при обследовании на 174 случая паховых грыж яичников 148 обнаружил у девочек. Heineck (1916) приводит следующие сводные данные: среди 67 больных с грыжами яичников в возрасте до 1 года была 41 больная, от 1 года до 15 лет — 1, от 15 до 50 лет —20, от 50 до 70 лет — 5 больных. Watson (1948) собрал 219 случаев грыж женских половых органов у детей до 10-летнего возраста, из которых 88% были моложе 2 лет.
Goldstein и Potts (1958) считают, что в V4 всех паховых грыж у девочек и взрослых женщин наблюдается выхождение внутренних половых органов в виде скользящих и нескользящих грыж. Яичники у девочек, по Goldstein и Potts, гораздо чаще выходят вместе с маточной трубой. Из 211 оперированных паховых грыж у девочек в 58 были грыжи внутренних половых органов; из них было обнаружено: 14 нескользящих (2 — яичника, 11 —яичника и маточной трубы, 1 — яичника с трубой и маткой) и 44 скользящих (42—яичника с трубой, 2—яичника с трубой и маткой).
По данным Atwell (1962), из 262 оперированных паховых грыж у девочек было обнаружено 12 нескользящих грыж внутренних женских поло-
308
вых органов (6 — яичника и трубы, 3 — трубы и 3 — недоразвитого яичника) и 18 скользящих (13 — яичника и трубы и 5 — трубы). Ущемление из всех случаев наблюдалось в 12 случаях (4,6%). Richardson во всех 34 оперированных грыжах у девочек находил яичники и трубы, в 4 из них содержимым была и часть матки, а в некоторых — даже часть яичника и трубы другой стороны.
Расхождение в цифровых данных различных авторов может отчасти зависеть от того, насколько сильно и высоко подтягивается грыжевой мешок при его удалении, когда очень близко предлежат яичники и маточная труба, и они искусственно вытягиваются в рану.
Скользящие паховые грыжи женских половых органов по происхождению могут быть как врожденные, так и приобретанные. Большинство авторов считает, что они чаще бывают врожденными. По Goldstein и Potts, из 44 скользящих паховых грыж у девочек 19 (43%) были обнаружены до 3-месячного возраста, а остальные — несколько позже. О врожденном происхождении говорит и то, что во многих случаях они сопровождаются такими пороками развития, как незаращение нуккова дивертикула, укорочение круглой связки матки, удлинение яичниковой связки, более высокое расположение половых органов (яичников, труб, матки), длинное влагалище, атрезия влагалища, недоразвитая или двойная, двурогая матка и другие аномалии. По данным Puech, из 86 яичниковых грыж 54 (62%) были врожденными, из них 33 сопровождались различными аномалиями и пороками развития женских половых органов. Нескользящие грыжи также часто могут быть врожденными и сопровождаться пороками развития женских половых органов. По Richardson, из 34 больных 20 были оперированы в возрасте до 6 месяцев, а у 14 грыжа была обнаружена сразу после рождения.
При нормальном развитии яичники, постепенно опускаясь вниз, останавливаются и располагаются у входа в малый таз или в самом верхнем отделе малого таза. При ненормальном процессе «зпускания яичника, пррг незаращении нуккова дивертикула и, очевидно, вследствие врожденного укорочения круглой связки, слабости развития связочного аппарата женских половых органов, особенно яичников, расслоенной широкой связки матки, при значительной ширине грыжевых ворот яичники, опускаясь вместе с нукковым дивертикулом, соскальзывают в паховый канал. В большинстве случаев яичники соскальзывают вместе с маточной трубой и фиксируются в области шейки грыжевого мешка. Так образуются врожденные первичные скользящие паховые грыжи женских половых органов. Эти врожденные грыжи могут быть вторичного происхождения, когда при незаращении нуккова дивертикула постепенно при расширении глубокого отверстия пахового канала, растяжении шейки грыжевого мешка попадающими туда петлями кишок и сальником при частых повышениях внутрибрюшного давления стягиваются и соскальзывают очень близко прилежащие яичники и маточная труба. Как при интраперитонеальных грыжах толстого кишечника происходит расслоение брыжейки, так и в данных случаях расслаиваются широкие связки матки, брыжейки яичников и маточных труб, после чего они могут также фиксироваться на очень короткой брыжейке в области шейки грыжевых ворот и, будучи покрытыми почти со всех сторон брюшиной, входить в состав самого грыжевого мешка. В более редких случаях в состав грыжевого выпячивания и при первичных, и при вторичных врожденных грыжах может входить и соскользнувшая матка.
При скользящих грыжах яичника и трубы они входят в грыжевое содержимое вместе с широкой связкой матки, часть которой идет на образование грыжевого мешка; это же наблюдается при скользящих грыжах
309
матки. Поэтому скользящие грыжи женских половых органов менее подвижны и не всегда вправимы. Питание их идет из сосудов, располагающихся ввиду расслоения брыжейки непосредственно в ретроперитонеаль-ной клетчатке и потому могут быть гораздо легче повреждены.
При нескользящих грыжах, когда имеется врожденная, более удлиненная брыжейка яичника, а в некоторых случаях, когда имеется брыжейка и маточной трубы, они могут войти в нукков дивертикул раздельно или вместе и свободно свисать в грыжевом мешке. Поэтому они не входят в состав стенки грыжевого мешка, более легко вправляются, подвижны, могут легче перекручиваться. Питание их идет через сосуды, расположенные в брыжейке. По данным Goldstein и Potts, у младенцев и девочек младшего возраста при скользящих грыжах яичник и труба почти всегда располагались вместе и входили в состав грыжевого мешка (42 случая) и гораздо реже — яичник с трубой и маткой (2 случая). При нескользящих врожденных грыжах яичник и труба также в большинстве случаев располагались вместе, свисая свободно в грыжевом мешке (13 случаев) и очень редко — вместе с маткой (1 случай).
Е. К. Хинкулов необоснованно относит к приобретенным грыжам женских половых органов случаи, при которых были обнаружены неза-ращения нуккова дивертикула, которые выявились в более позднем периоде жизни. Они должны быть отнесены к вторичным врожденным грыжам.
Большинство авторов признает, что скользящие и обычные, нескользящие паховые грыжи женских половых органов могут быть и приобретенными; они больше наблюдаются в зрелом возрасте (Н. Ф. Толочинов, 1901; П. А. Баратынский, 1912; Pfannenstiel, 1908; Е. К. Хинкулов, А. В. Гижицкий и др.). Механизм образования приобретенных скользящих грыж заключается в том, что в более позднем периоде жизни при существовании таких предрасполагающих моментов, как слабость задней стенки пахового канала, постепенное растяжение и расширение глубокого отверстия пахового канала с образованием приобретенного грыжевого мешка, при дефектах развития связочного аппарата женских половых органов, предлежания яичника и трубы к устью мешка происходит постепенное образование этих грыж (рис. 129).
В грыжевом мешке яичник часто встречается в сочетании с петлями кишок и другими внутренними органами. По данным Macready, из 174 грыж яичника в 79 случаях при осмотре в грыжевом мешке были обнаружены и другие внутренние органы (кишки и сальник). Что касается матки, то Е. К. Хинкулов считает, что стягивание яичником или трубой представляет единственный способ ее проникновения в грыжевой мешок при приобретенных грыжах, хотя, по его же данным, из 93 случаев скользящих грыж матка только в 30 была с придатками, что говорит о возможности в ряде случаев проникновения в грыжевой мешок матки и без придатков, очевидно, при выраженных аномалиях расположения женских внутренних половых органов. По Е. К. Хинкулову, из 93 грыж матки 17 приходились на рудиментарную матку (они были приведены в монографии Kustner), в 31 были различные другие аномалии ее, а в 45 матка оказалась неизмененной. Popovici и Hodos (1938) на основании собранных ими случаев считают, что матка в грыжевом содержимом бывает в большинстве случаев аномальной или инфантильной.
1 j При наличии предрасполагающих моментов могут образоваться грыжи матки и при беременности, особенно у многорожавших. Описаны случаи грыж матки на 6—9-м месяце и в другие сроки беременности, почти все у многорожавших. По данным Т. Ю. Юсупова, описано 14 грыж беременной матки; обычно они обнаруживаются на 3—4-м месяце беременно-
310
«сти. В. Н. Розанову удалось проследить это с совершенной очевидностью: в левосторонней паховой грыже определялись вначале яичник и труба, во время беременности в грыжевое выпячивание опустилась и матка, произошел выкидыш, после чего матка опять стала на свое место. Причину влияния беременности на образование грыж матки многие склонны видеть в разрыхлении предбрюшинной клетчатки, в постепенном растяжении •брюшной стенки со значительным расширением грыжевых ворот и в укорочении круглой связки матки вторичного характера.
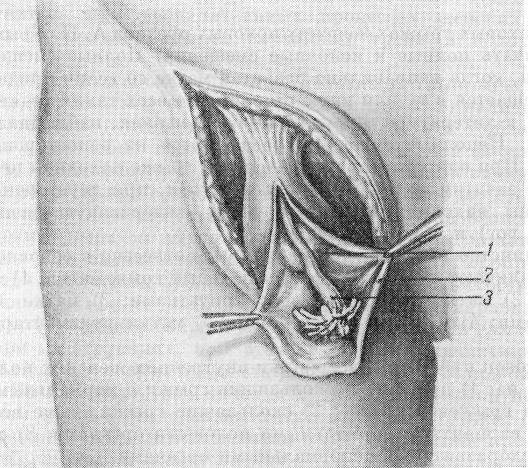
Рис. 129. Скользящая грыжа маточной трубы (из Лежара). I _ яичник; 2 — грыжевой мешок; з — маточная труба.
Нередки сочетания пороков развития матки, находящейся в грыжевом содержимом с пороками развития придатков. Недоразвитие и атро-«фия матки часто сопровождаются атрофией яичника. По данным Е. К. Хин-кулова, в 17 случаях паховых грыж рудиментарной матки яичник также был атрофирован. При гистологическом исследовании этих яичников во всех случаях находили элементы мужского яичка, что дало повод некоторым авторам (Blaud-Sutton, 1891; Goldstein, Potts, 1959; Richardson, 1963, и др.) сделать заключение о мужском псевдогермафродитизме (tes-ticular feminisation syndrom) у этих женщин. А. В. Гижицкий по этому поводу замечает: Д. Н. Зерновым давно было установлено, что неразвив-пшеся яичник и яичко сохраняют очень схожее строение в ранней утробной жизни, а это может служить причиной смешения («ovatestis» или «яичник-яйцо»). По Г. С. Федоровой (1948), при этой глубокой дисгенезии половых желез определяется недифференцированная половая железа с преобладанием структурных особенностей недоразвитой мужской половой железы, с относительно большим количеством лейдиговских клеток; иногда они бывают вместе с недоразвитой фаллопиевой трубой.
Как отмечалось в предыдущих главах, не каждый орган, способный к скольжению, образует все три типа скользящих паховых грыж. Яичник
311
и труба образуют в основном интраперитонеальную, внутримешковую форму скользящей грыжи, так как бывают покрыты почти со всех сторон серозой и очень редко дают экстраперитонеальную, безмегаковую форму. А. В. Гижицкий приводит из литературы один такой случай.
Матка образует в основном параперитонеальную, околомешковую форму скользящей паховой грыжи. Яичники и трубы могут быть в состоянии воспаления, даже с гнойным содержимым. Спаечный процесс с грыжевым мешком может обусловливать перегибы маточной трубы и брыжейки яичника, имеющие большое значение при редких, но возможных ретроградных ущемлениях с омертвением органа внутри брюшной полости.
При паховых грыжах женских половых органов А. П. Крымов предлагает различать полные и неполные смещения. Полные смещения имеют место тогда, когда неправильно развитая матка со всеми придатками полностью смещается в ту или иную сторону. Во всех таких редких случаях, описанных в литературе, кроме полного смещения, наблюдалась атрезия влагалища. Неполные смещения разделяются на односторонние и двусторонние. При одностороннем смещении в грыже находили не полностью смещенные зачатки матки и яичник с трубой, при двусторонней с каждой стороны находили паховую грыжу, содержащую зачатки матки (маточный рог) и трубу с яичником.
большинство грыж матки должно быть отнесено в основном к скользящим. Различают следующие формы паховых грыж матки: 1) матки небеременной; 2) матки небеременной с придатками; 3) матки беременной с придатками; 4) матки рудиментарной; 5) матки рудиментарной с придатками.
Richardson предлагает все грыжи внутренних женских половых органов делить на: 1) простые, нескользящие грыжи с нормальным яичником и трубой в грыжевом мешке; 2) скользящие грыжи, чаще всего внутри мешкового варианта, с нормальными половыми органами; 3) скользящие грыжи с недоразвитыми, ненормальными органами.
Паховые грыжи женских внутренних половых органов могут ущемляться. У девочек ущемления скользящих грыж бывают очнь редко, ущемляются в основном нескользящие паховые грыжи. Goldstein и Potts на 44 случая скользящих паховых грыж у девочек ни в одном случае не отметили ущемленной, а на 14 нескользящих (все правосторонние) отметили 10 ущемленных (8 — трубы с яичником, 2 — яичника) и 4 неущемленных (3 — трубы с яичником, 1 — недоразвитое яичко ovatestis с трубой и маткой). У взрослых очень часто бывают ущемления как обычных, нескользящих, так и скользящих грыж женских половых органов. Е. К. Хинку-лов, приводя статистические данные без разделения скользящих от нескользящих грыж, отметил, что почти во всех описанных случаях грыжи внутренних женских половых органов у взрослых были в ущемленном состоянии и часто сопровождались воспалительными явлениями или другими патологическими изменениями этих органов. Очень редкий случай трубной беременности в ущемленной паховой грыже описал В. М. Гру-бин (1957).
Из патологических изменений в органах находили новообразования: рак, ангиосаркомы, миомы, дисгерминомы (А. Л. Аскельдорф, 1960), а также кистевидные перерождения, эхинококковые и дермоидные кисты и др.; они могут быть в свободном или ущемленном состоянии.
О перекручивании яичника, находящегося в грыжевом содержимом, давно упоминали некоторые авторы (Lokwood, 1882; Schnitzler, 1904; lason и др.) А. С. Николаева (1915) считает, что перекручивание яичника вокруг трубы чаще может происходить в процессе вправления, так как
312
яичник может обернуться вокруг трубы даже несколько раз; перекручивание ножки обычно возникает, когда имеется длинная брыжейка, и может привести к нарушению питания с омертвением яичника.
Паховые грыжи женских половых органов в младенческом и детском возрасте протекают без особых расстройств, если нет ущемления, и часто являются случайной находкой при осмотре ребенка. В периоде полового созревания в некоторых случаях при менструациях могут появиться боли и увеличение грыжевой опухоли, что указывает на более здоровые женские половые органы. В случае отсутствия этих явлений органы, очевидно, находятся в недоразвитом или патологическом состоянии. Картина также может измениться при воспалительных процессах женских половых органов, при кровоизлияниях от случайных травм и в других случаях.
При распознавании скользящих и нескользящих грыж женских половых органов могут наблюдаться следующие симптомы: 1) наличие грыжевой опухоли плотной консистенции в паховой области и в области больших губ: при яичниковых грыжах — округлой, овальной формы различных размеров, в зависимости от наличия или отсутствия в яичниках патологического процесса; при грыжах яичника и трубы иногда, кроме округлой формы яичника, отмечается еще продолговатое образование — труба; при выхождении развитой матки дополнительно прощупывается также гладкой формы образование более плотной констистенции; 2) определяется тупой звук при перкуссии; 3) иногда отмечается невправимость или частичная вправимость при скользящих грыжах и легкая вправимость при нескользящих; 4) усиление болей и увеличение в размерах грыжевого выпячивания при менструациях, при этом грыжевое выпячивание, бывшее до этого вправимым, может на время стать невправимым; 5) при бимануальном исследовании — отсутствие яичника и трубы в брюшной полости на своем обычном месте с отклонением матки в сторону грыжи; ощущение большой подвижности придатков и матки в сторону грыжи при обычных нескользящих грыжах и малой подвижности при скользящих грыжах.
До операции гораздо легче распознаются грыжи яичника и матки, намного труднее — грыжи маточной трубы; так, из 29 случаев грыж маточной трубы, приведенных П. А. Баратынским, только один раз был установлен правильный диагноз; из 6 случаев, описанных М. И. Лотоцким, диагноз установлен у одной больной. Грыжи беременной и небеременной матки распознаются сравнительно легко при гинекологическом исследовании, труднее распознаются грыжи недозразвитой матки. По Т. Ю. Юсупову, грыжи матки во многих случаях были невправимьши.
Наиболее верным способом распознавания скользящих паховых грыж женских половых органов является гинекологическое обследование, которое должно обязательно проводиться при всех паховых грыжах.
В некоторых случаях у женщин в паховой области или в области больших губ обнаруживается очень болезненная небольшая опухоль плотной эластической консистенции с грыжеподобным выпячиванием различных размеров. Г. С. Федорова (1948) приводит 3 таких наблюдения, когда при операции в паховом канале была обнаружена недоразвитая половая железа с глубокой дисгенезией, так называемое «яичник-яйцо» непосредственно рядом с нукковым каналом. Во всех случаях при грыжесечении железа была перемещена в предбрюшинное пространство.
Дифференцировать паховые грыжи женских половых органов приходится иногда от обычных паховых грыж с нахождением там ограниченного сегмента кишечной петли или сальника, от кист, от липом, увеличенных лимфатических узлов и опухолей паховой области, иногда скользящих грыж мочевого пузыря.
313
Окончательная дифференциальная диагностика между скользящими м обычными грыжами женских половых органов в большинстве случаев может быть установлена во время операции, как и при скользящих грыжах толстых кишок.
При оперативном лечении паховых грыж у женщин всегда надо считаться с возможностью нахождения в них внутренних половых органов. Многие считают, что паховые грыжи женских половых органов как у взрослых, так и у детей нужно оперировать с самого раннего возраста, когда они обнаружены, ввиду возможности последующих дегенеративных изменений в органах от постоянной травматизации и ущемлений.
При оперативном лечении свободных скользящих и нескользящих грыж женских половых органов надо помнить следующее: 1) нахождение здоровых органов требует их сохранения; 2) нахождение недоразвитых органов в детском возрасте также требует сохранения, считаясь с возможностью последующего развития их при соответствующем лечении; 3) нахождение явно недоразвитых органов у взрослых чаще требует удаления ввиду возможности наступления патологических изменений в них; 4) патологически измененные органы, как правило, должны быть удалены.
Особенности оперативного лечения скользящих грыж: 1) при выделении грыжевого мешка и отделении органов от забрюшинной клетчатки должна быть проявлена особая осторожность в задне-медиальном отделе, где при скользящих грыжах ввиду расслоения брюшины могут проходить питающие сосуды — ветвь яичника и трубная ветвь маточной артерии;
при скользящих грыжах яичник и труба находятся в составе грыжевого мешка, часть которого вместе с этими органами приходится выкраивать в виде большей или меньшей полоски, чтобы вправить в брюшную полость, после чего края оставшегося мешка надо сблизить и прошить так, чтобы не осталось отверстия при перевязывании шейки мешка этой лигатурой;
паховый канал зашивается у девочек обычными, принятыми в детской хирургии способами, но у взрослых, так как дефект глубокого отверстия и задней стенки пахового канала большой, необходимо пластически укреп лять заднюю стенку.
При скользящих грыжах матки, если грыжевой мешок большой и значительная часть широкой связки матки пошла на его образование, можно для восстановления этой связки провести перитонизацию частью мешка.
По Goldstein и Pottz (1958), все оперативные вмешательства при скользящих грыжах яичника и трубы у девочек проводят следующим образом: 1) разрез кожи ведут в паховой области более горизонтально с переходом на лобковую область; 2) апоневроз наружной косой мышцы рассекают обычным образом; 3) грыжевой мешок освобождают от клетчатки пахового канала и круглой связки матки; с особой осторожностью выделяют задне-медиальную часть грыжевого мешка, где проходят сосуды яичника и трубы; 4) вскрывают мешок; 5) выкраивают лоскут из мешка вместе с яичником и трубой, разрез ведут по обе стороны от яичника и трубы так, чтобы не ранить питающих сосудов (рис. 130); 6) этот лоскут вместе с трубой и мешком погружают в брюшную полость; 7) оставшуюся часть мешка перевязывают прошитой лигатурой или кисетным швом, не оставляя •отверстия у основания лоскута; 8) края апоневроза наружной косой мышцы сближают друг с другом и сшивают; 9) кожу зашивают узловыми шелковыми швами.
Почти аналогична техника операции при скользящих грыжах у взрослых. Н. Ф. Богоявленский (1925) описал 2 случая операции по поводу паховой грыжи с придатками, причем в одном из них — почти по приведенному выше способу с дополнительной перитонизацией. Яичник и труба были отсепарованы и выделены по продольному направлению грыжевого
314
мешка вместе с достаточных размеров лоскутом покрывающей брюшины. Края выкроенного лоскута были сшиты без натяжения для более свободной перитонизации яичника и труб так, чтобы не нарушить нормальное кровообращение в питающих сосудах. Придатки были опущены в брюшную полость. Края оставшейся части грыжевого мешка у основания выкроенного лоскута были сшиты; после перевязки оставшаяся часть грыжевого мешка была удалена и проведена пластика пахового канала.
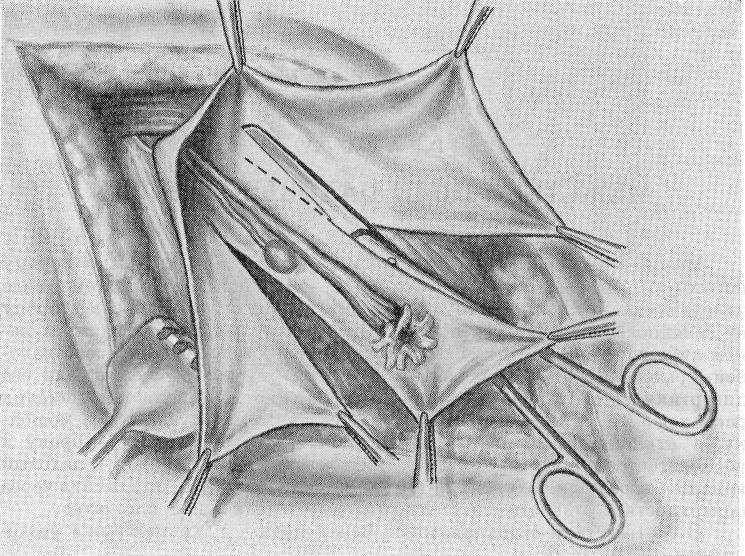
Рис. 130. Операция при скользящей грыже яичника и маточной трубы. Выкраивают
лоскут из мешка вместе с яичником и трубой, лоскут погружают в брюшную полость,
оставшуюся часть мешка осторожно прошивают, перевязывают и резецируют.
Предложение М. И. Потоцкого (1964) при скользящих грыжах маточной трубы накладывать внутренний кисетный шов на 1—2 см выше перехода брюшины от органа менее целесообразно, так как остается большая часть грыжевого мешка.
Richardson малообоснованно рекомендует у всех новорожденных и маленьких детей с паховыми грыжами, содержащими внутренние половые органы, производить одновременно операцию и на другой стороне (подобно тому, как рекомендуют некоторые хирурги в США у мальчиков), аргументируя это тем, что нукков канал часто остается открытым с обеих сторон, и больные после операции возвращаются снова с грыжей на другой стороне. Aird (1949) считает, что такие грыжи у девочек в большинстве случаев исчезают, так как нукков канал зарастает, в связи с чем, особенно очень маленьких детей, не стоит оперировать при обращении, тем более на обеих сторонах.
При затруднениях удаления патологически измененных органов, особенно матки, может потребоваться герниолапаротомия или комбинированный подход с добавлением срединного надлобкового разреза.
При беременной матке необходимо осторожно вправить органы и провести радикальное грыжесечение. Если матку вправить не удается, некоторые авторы, как отмечает Е. К. Хинкулов, прибегали даже к кесареву сечению.
