
- •Осложнения при прорезывании нижних третьих моляров.
- •Введение
- •Этиология и патогенез ретенции нижних третьих моляров
- •Классификация положений нижних третьих моляров (g. Winter - г.Д.Житницкий, 1966)
- •Клиническая картина ретенции нижних третьих моляров (неосложненные формы)
- •Дополнительные методы исследования
- •Лечение при ретенции нижних третьих моляров
- •Осложненные формы ретенции нижних третьих моляров
- •Осложнения инфекционно-воспалительного характера
- •Ограниченные формы
- •Распространенные формы (остеомиелит, флегмоны, абсцессы)
- •Осложнения неопластического характера (одонтогенные опухоли, фолликулярная киста)
- •Кариес второго моляра
- •Формирование аномалии прикуса и деформаций зубных рядов
- •Заключение
Осложненные формы ретенции нижних третьих моляров
Осложнения ретенции могут проявляться в виде воспалительного, неопластического процесса, деструкции твердых тканей впереди стоящего второго моляра, формирования аномалии прикуса и деформации зубных рядов.
Осложнения инфекционно-воспалительного характера
Воспалительные осложнения являются наиболее частыми. В 11,6% случаев общего количества периоститов [Соловьев М.М., 1979] и в 10-15% абсцессов и флегмон околочелюстных мягких тканей [Солнцев М.А., Тимофеев А.А., 1989] их возникновение связано с нарушением прорезывания НТМ. Воспалительные осложнения по объему тканей, вовлеченных в воспалительный процесс, могут быть классифицированы как ограниченные и распространенные. При ограниченных процессах воспаление локализовано в пределах парадонта одного зуба. При большем объеме поражения окружающих тканей воспалительный процесс расценивается как распространенный.
Ограниченные формы
К ограниченным процессам относятся: 1) перикоронит (peri - лат., около, вокруг; corona - лат., коронка; -itis - лат., воспаление); 2) локализованный парадонтит между вторым и третьим молярами; 3) периодонтит второго моляра; 4) абсцесс слизисто-надкостничного "капюшона"; 5) периостит.
Перикоронит - хроническое воспаление преимущественно мягких тканей, окружающих коронку непрорезавшегося зуба. Чаще всего встречается при частичном прорезывании НТМ, когда существует сообщение полости рта со щелевидным пространством между коронкой НТМ и прикрывающей его слизистой оболочкой - "капюшоном". В этом случае появляется возможность попадания и ретенции частиц пищи и микроорганизмов в пространство между слизисто-надкостничным капюшоном и коронкой зуба. Кроме того, при пережевывании пищи происходит механическая травма (ущемление) "капюшона". Атрофии и истирания капюшона не происходит, из-за наличия подслизистого слоя, рыхлая волокнистая соединительная ткань которого выполняет амортизирующую функцию и препятствует истончению "капюшона".

Рис.3. Строение ретромолярной области.
А.Е. Верлоцкий высказывает мнение, что развитие перикоронита возможно и при полной ретенции НТМ в костной ткани.
Т.Н. Самедов утверждает, что важное значение имеет положение верхнего третьего моляра (ВТМ). При щечном его положении возможна травма слизистой оболочки ретромолярной области, что может вести к рецидивам воспаления. Кроме того, после хирургического иссечения "капюшона" возникает отек мягких тканей, который способствует дополнительной травме при щечном расположении ВТМ, и затрудняет процесс заживления. По частоте выполняемых лечебных мероприятий по отношению к ВТМ применяется:
сошлифовывание буфов ВТМ, выступающих в щечном направлении;
удаление ВТМ;
изготовление пластмассовой пластинки с накусочной площадкой в переднем отделе для разобщения боковых зубов.
Выбор лечебной тактики зависит от степени разрушения твердых тканей ВТМ, деструкции его парадонта и выраженности дистопии в зубной дуге.
Клиническая картина. При возникновении воспалительных явлений жалобы сводятся к появлению боли в области угла нижней челюсти, усиливающейся при приеме пищи и глотании, ограничению открывания рта. Часто больные указывают на неоднократные обострения воспалительных явлений с субфебрильной лихорадкой, увеличением регионарных лимфатических узлов.
Местно. Лицо симметрично. Умеренное ограничение открывания рта за счет контрактуры жевательных мышц. Гиперемия и отек слизистой оболочки ретромолярной области и нижних отделов крыловидно-челюстной складки. При пальпации из-под слизисто-надкостничного "капюшона" выделяется скудное серозное или гнойное отделяемое. Перкуссия второго моляра, как правило, безболезненна, либо слабо болезненна.
Лечение при перикороните хирургическое. Больной обычно обращается за помощью в период обострения воспалительных явлений с выраженной контрактурой жевательных мышц. В таких условиях проведение радикального оперативного вмешательства с удалением зуба нежелательно. Необходимо в первую очередь купировать острые воспалительные явления. Достигается это иссечением слизисто-надкостничного "капюшона", которое производится одним движением скальпеля, продвигаемого через всю толщу "капюшона" вокруг шейки зуба. После удаления "капюшона" на рану накладывается турунда с йодоформом и больной в течение 20 минут удерживает ее, накусывая марлевый тампон, положенный сверху. Противовоспалительную терапию (ксефокам, вольтарен или диклофенак 1 таб. - 2 раза в день) и антибактериальную терапию (сульфаниламидные препараты в среднетерапевтической дозировке) следует назначать сразу же после операции, а еще лучше проводить операцию на фоне антибактериальной терапии.
Спустя сутки пациенту назначают полоскания полости рта теплыми растворами антисептиков или отварами трав, ЛФК. В случаях с резко выраженными воспалительными явлениями или при наличии сопутствующих соматических заболеваний, приводящих к снижению иммунологической реактивности (диабет, ревматизм, полиартрит, бронхиальная астма и т.д.), необходимо усиление антибактериальной терапии (препараты цефалоспаринового ряда или макролиды в среднетерапевтической дозировке).
Удаление НТМ при наличии показаний производится через 5-7 дней. Оно осуществляется в условиях операционной под местной анестезией. Методика операции различна в зависимости от степени прорезывания и угла наклона НТМ.
Оперативный доступ при частичной ретенции осуществляется через разрез слизистой оболочки, проходящий вдоль нижнего отдела переднего края ветви нижней челюсти, через ретромолярное пространство, вдоль коронки НТМ с вестибулярной стороны, и далее вертикально вниз до нижнего свода преддверия рта.
В случаях полной ретенции, когда предполагается проведение значительной по протяженности альвеолотомии (компактостэктомии), вертикальную часть разреза проводят таким образом, чтобы она не совпадала с краем костной полости. Это создает условия для лучшего заживления раны слизистой оболочки полости рта и предупреждает расхождение швов. От восьмого зуба разрез проводят вдоль шейки второго моляра до межзубного промежутка, а затем его продлевают вниз. Тем самым линия соединения краев раны слизистой оболочки не будет располагаться над костной полостью. Если из такого доступа не удается отслоить надкостницу на необходимом протяжении, то разрез слизистой оболочки продлевают по нижнему своду преддверия кпереди до второго пре-моляра.
После отведения крючком слизисто-надкостничного лоскута обнажается альвеолярный край челюсти.
Г.М. Мельцова отдает предпочтение разрезу, который проводится по вершине альвеолярного края с продолжением его вниз в вестибулярную сторону до свода преддверия рта и отклонением его косо кпереди до середины второго моляра. Это обеспечивает достаточный обзор раны во время операции и предупреждает совпадение краев костной раны и мягких тканей.
М етодика
операции удаления нижних третьих
моляров.
етодика
операции удаления нижних третьих
моляров.
Задача, стоящая перед хирургом, заключается в удалении НТМ с минимальной травмой окружающей костной ткани и создании благоприятных условий для последующего заживления операционной раны. Наиболее щадящее отношение к кости обеспечивается использованием элеваторов. Применение щипцов при удалении ретенированных НТМ возможно лишь на завершающих этапах операции после того, как будет разрушен связочный аппарат зуба. В этом случае предпочтительно использовать щипцы для удаления нижних молочных моляров, имеющих небольшие щечки, что позволяет свободнее манипулировать в ране в дистальных отделах полости рта. Можно использовать так же горизонтальные щипцы, изогнутые по плоскости. При работе ими в меньшей степени травмируется кожа угла рта.
При частичной ретенции и вертикальном расположении зуба обычно в полость рта выстоит мезиальный бугор. Дистальный бугор при этом прикрыт костной тканью переднего края ветви нижней челюсти. Нависающий костный "капюшон" необходимо удалить, используя шаровидный и фиссурный боры. После поперечного распиливания зуба в области шейки удаляется коронковая часть. Затем из имеющейся костной полости рабочая часть прямого элеватора внедряется между медиальной поверхностью корня НТМ и межзубной перегородкой. Вывихивание корней осуществляют ротационными движениями. Если удаляемый зуб имеет два корня, то целесообразно перед удалением произвести их разделение в области бифуркации с последующим раздельным удалением.
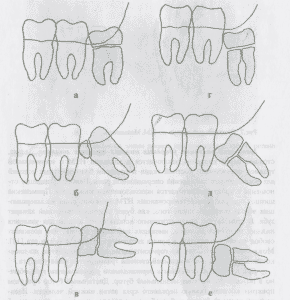
Рис. Схемы операций удаления НТМ в зависимости от его положения.
Фрагментацию зуба лучше производить с помощью фиссурного бора и высокоскоростной стоматологической установки с водяным охлаждением. При пропиле бором между фрагментами образуется щель, в которую легко ввести конец элеватора и осуществить вывихивание коронковой части зуба. При использовании долота для разъединения возможен перелом челюсти.
При частичной ретенции и медиальном положением НТМ имеется контакт мезиального бугра НТМ со вторым моляром, а в полость рта выстоит дистальный бугор. Сначала можно произвести отпиливание мезиальных бугров, а затем прямым элеватором осуществить вывихивание зуба в дистальном направлении.
При частичной ретенции и горизонтальном положении НТМ упирается в дистальную поверхность второго моляра. При этом из-под слизистой оболочки выступает дистальный бугор. После отпиливания коронковой части корень удаляют либо целиком, либо, если их два, они могут быть предварительно разъединены. Удаление второго корня может производиться боковым элеватором.
При полной ретенции оперативное действие начинается с обнажения коронки зуба. Фиссурным бором удаляется нависающая костная ткань. Необходимо освободить от костной ткани одну из поверхностей коронки до шейки. Далее производится поперечное распиливание зуба. Для вывихивания фрагментов зуба возможно формирование в костной ткани пропилов, в которые вводится рабочая часть элеватора. После удаления коронковой части зуба приступают к вывихиванию корней в образовавшуюся полость. С помощью элеватора после смещения оставшейся части зуба производят комиссуротомию и корни удаляются раздельно.
Распил ретенированного зуба на фрагменты достаточно трудоемкая операция, связанная с высоким риском потери мелких отломков в ране. Поэтому Г.М. Мельцова рекомендует начинать эту операцию с попытки удаления ретенированного зуба без его фрагментации. Для этого она производит с помощью фиссурного бора удаление тех участков костной ткани, которые смогут помешать выведению НТМ:
вестибулярную стенку альвеолы с частью наружной косой линии;
нависающий над НТМ передний край ветви челюсти.
После широкого обнажения коронки и части корня она внедряет рабочую часть прямого элеватора в пространство между НТМ и корнем впередистоящего второго моляра и, пользуясь элеватором как двуплечным рычагом, осуществляет вывихивание зуба.
Эффективным является использование прямых элеваторов методом "вклинивания" в пришеечную часть межзубного промежутка. Постепенное продвижение рабочей части элеватора вглубь ротационными движениями небольшой амплитуды позволяет сместить НТМ дистально на величину ширины периодонтальной щели, а затем, с увеличением амплитуды вращательных движений, создается вертикальный вектор силы, выталкивающей зуб из лунки.

Рис. Распределение сил при удалении НТМ с помощью прямого элеватора.
Опытный хирург во время операции обычно чувствует основные зоны сопротивления, препятствующие вывихиванию и извлечению зуба как со стороны костной ткани, так самого зуба.
Во всех случаях, кроме горизонтального положения, применим метод Тома, который заключается в формировании полости в зубе над альвеолярным краем. При освобожденной верхней поверхности вывихивание прямым элеватором, введенным в сформированную полость и опирающимся на край кости, позволяет завершить удаление с незначительной травмой костной ткани.
Обязательным элементом операции является полное удаление фолликулярной оболочки, которое производится кюретажной ложкой и зажимом типа "москит". Критерием завершенности удаления оболочки является своеобразная крепитация при выскабливании и кровоточивость стенок остаточной полости. При неполном удалении оболочки ее эпителий может послужить источником развития резидуальной кисты. Кюретаж следует производить с особой осторожностью в области дна полости, где близко прилежит нижнечелюстной канал.
Следует помнить, что во всех случаях важной задачей является предупреждение повреждения второго моляра. Поэтому все ротационные движения элеватором должны осуществляться в дистальном направлении с упором на кость альвеолярного края. Вывихивание в язычном направлении, при котором рабочая часть элеватора опирается на наружную косую линию, должно выполняться с особой осторожностью и как можно реже, так как при этом движении возможно возникновение такого осложнения, как отлом язычной стенки альвеолы. При этом увеличивается травматичность операции, могут обнажаться корни второго моляра с язычной стороны и возникает трудно поддающийся лечению неврит язычной ветви тройничного нерва, которая располагается непосредственно под слизистой оболочкой на внутренней поверхности тела нижней челюсти в области моляров. Подвижный костный фрагмент в случае возникновения подобного осложнения, лучше удалить. В противном случае этот отломок, к которому могут прикрепляться волокна челюстно-подъязычной мышцы, смещаясь, может быть причиной возникновения болевого синдрома.
Рис. Распределение сил при удалении НТМ по методу Тома.
Удаление ретенированных НТМ - операция травматичная. Во время ее проведения имеет место вибрационное воздействие, перегревание костной ткани во время работы бормашиной, обсеменение костной раны инфицированными костными опилками.
Поэтому после извлечения зуба производят тщательную ревизию лунки, удаляя с помощью кюретажной ложки, струи физиологического раствора, марлевой турунды свободнолежащие осколки зуба, кости, инфицированные опилки, остатки фолликулярной оболочки. При этом, как отмечалось выше, с особой осторожностью производят кюретаж в области дна лунки во избежание повреждения нижнечелюстного канала с расположенным в нем сосудисто-нервным пучком. Острые края костной раны скусывают или сглаживают фрезой.
Перед наложением швов на края раны слизистой оболочки рану (альвеолу) промывают раствором антисептика. При сильной кровоточивости вводят гемостатическую губку, Стимулосс (препарат, содержащий коллаге-новую губку, гидроксилаппатит, хлоргексидин) или противовоспалительные официнальные препараты "Alvagel" (Septodont); "Neoconus" (Septo-dont).
Учитывая инфицированность костной раны, швы накладывают на вертикальную часть разреза слизистой оболочки. Для обеспечения лучшего дренирования зоны вмешательства Г.М. Мельцова предлагает подворачивать свободный край слизистой оболочки в горизонтальной части углообразного лоскута внутрь костной раны, предварительно заполненной кровяным сгустком, фиксируя его с помощью ксероформной турунды, обеспечивающей гемостаз и покой ране в послеоперационном периоде. Однако необходимо избегать тампонады лунки турундами с антисептиком, так как лучшей биологической повязкой является кровяной сгусток. Создание условий для заживление под сгустком является наилучшей профилактикой альвеолита и травматического неврита нижнелуночкового нерва. Для предупреждения повреждения кровяного сгустка до момента наступления его ретракции он прикрывается марлевым "шариком", который пациент удерживает путем прикусывания в течение 20 минут.
В послеоперационном периоде назначается:
противовоспалительная терапия (ибупрофен 1 таб. - 3 р/сутки);
иммуностимулирующая терапия (аскофен 1 таб. - 3 р/сутки);
гипосенсибилизирующая терапия (супрастин, тавегил или димед рол 1 таб. - 2 р/сутки);
местная гипотермия по 20-30 мин - 3 р/сутки. Показанием для назначения антибиотиков служат:
наличие остаточных явлений перикоронита;
травматичность операции;
наличие у больного сопутствующих заболеваний, приводящих к снижению иммунологической реактивности.
Когда над коронкой НТМ имеется костный "козырек", пространство, расположенное под ним, адекватно дренировать иссечением мягких тканей невозможно. В этом случае целесообразно производить одноэтапное оперативное вмешательство с удалением НТМ.
Проведение первого этапа лечения в виде иссечения "капюшона" без последующего удаления зуба, обосновано только в том случае, если под "капюшоном" находится нормально ориентированный НТМ с несформированными корнями, т.е. когда возможно его прорезывание. Во всех прочих случаях в результате рубцевания происходит "наползание" слизистой оболочки на коронку зуба с формированием нового "капюшона" и воспалительный процесс обычно рецидивирует.
Тактика врача определяется несколькими моментами, от решения которых зависит место лечения больного: в амбулаторных условиях или в стационаре. Критериями оценки при этом являются:
степень выраженности местных воспалительных явлений и общее состояние больного;
положение зуба в зубной дуге:
физиологичное и есть условия к дальнейшему прорезыванию;
физиологичное, но имеется деформация зубного ряда или аномалия прикуса;
аномалийное положение зуба (отклонение от оси прорезывания).
Лечение в амбулаторных условиях возможно, если состояние больного удовлетворительное, а местные воспалительные явления выражены умеренно (открывание рта в пределах нормы, отек и гиперемия незначительны). Положение зуба - физиологичное. Объем оперативного вмешательства - иссечение "капюшона". Общее состояние больного удовлетворительное, но местные воспалительные явления более выражены (отек тканей щеки; открывание рта ограничено из-за боли; отек, гиперемия и инфильтрация ретромолярной области и преддверия). Положение зуба:
физиологичное, но выражена деформация зубного ряда (наличие тесного положения или скученности зубов в переднем отделе);
физиологичное, но имеется аномалия прикуса (мезиальный или открытый прикус при наличии потенциала роста челюстей);
аномалийное.
Объем оперативного вмешательства - иссечение "капюшона". После операции назначают противовоспалительную терапию, холод снаружи по 30 мин - 3 раза (2-3 дня) и со второго дня ирригации полости рта содовым раствором. Зуб удаляют после стихания острых воспалительных явлений в амбулаторных условиях. Г.М.Мельцова отдает предпочтение проведению рассечению "капюшона", как менее травматичному вмешательству, позволяющему добиться адекватного дренирования очага гнойного воспаления. Кроме того, в некоторых случаях проведение иссечения капюшона технически трудно осуществимо или невозможно вовсе ввиду выраженной воспалительной контрактуры жевательных мышц.

Рис. Схема операции рассечения слизисто-надкостничного "капюшона".
При значительной выраженности воспалительных явлений с ухудшением общего состояния больного (повышение температуры тела, тахикардия), ограничение открывания рта, боли при глотании - показана госпитализация.
Осложнения операции удаления ретенированного НТМ разделяют на непосредственные, возникающие в процессе проведения операции, и осложнения послеоперационного периода.
К непосредственным осложнениям относят: травмирование мягких тканей полости рта, перелом и вывих впередистоящего второго моляра, отлом язычной стенки лунки НТМ, перелом нижней челюсти, внедрение удаленного зуба в окружающие мягкие ткани, перелом корня удаляемого зуба, повреждение нижнечелюстного канала с внедрением в него корня зуба.
В послеоперационном периоде возможно появление луночкового кровотечения, воспалительных осложнений и травматического неврита нижнелуночкового нерва.
Разрывы слизистой оболочки полости рта являются следствием либо недостаточной отслойки десны перед удалением, либо грубой работы инструментами. При возникновении такого осложнения необходимо сблизить края раны швами.
Перелом и вывих второго моляра возникают при приложении чрезмерных усилий при вывихивании НТМ.
При переломе коронки проводится ее восстановление, в случае вскрытия пульпарной камеры - эндодонтическое лечение. Если плоскость перелома проходит ниже шейки зуба, возможны следующие варианты зубосохраняющих операций: гемисекция, ампутация корня и резекция его верхушки, короно-радикулярная сепарация. В качестве крайней меры возможно удаление второго моляра. При вывихе показана репозиция зуба и иммобилизация с помощью шины-скобы. Такой зуб подлежит динамическому контролю ЭОМ. При снижении электровозбудимости пульпы более 100 мкА показано эндодонтическое лечение.
Наиболее часто вывих седьмого зуба происходит при отсутствии первого моляра. При вклинивании элеватора в межзубный промежуток перед НТМ, вывихивающее усилие в равной мере передается на оба зуба. Для предупреждения этого осложнения перед операцией рекомендуется изготовление распорки из быстротвердеющей пластмассы, возмещающей дефект зубного ряда.
Перелом нижней челюсти является одним из наиболее тяжелых осложнений. Возникновение его связано с применением чрезмерных усилий при форсированном увеличении амплитуды вывихивающих движений. Лечение при данном осложнении заключается в завершении операции удаления с последующим двучелюстным шинированием или остеосинтезом (в стационарных условиях). Для профилактики возникновения перелома челюсти в последнее время большинство хирургов отказались от применения элеватора Леклюза. Этот инструмент, являясь рычагом, дает значительный выигрыш в силе, которая может превзойти предел прочности челюсти и вызвать ее перелом.
Внедрение удаленного зуба или его фрагментов в окружающие мягкие ткани - довольно редкое, но весьма тяжелое осложнение. Его последствием является возникновение очага воспаления вокруг зуба, ставшего инородным телом. Локализация инородного тела определяется рентгенологически. Хирургическая помощь включает удаление НТМ из мягких тканей с последующим ушиванием слизистой. Между швами в рану рекомендуется вводить резиновый выпускник на сутки. Если возникновение осложнения не было своевременно диагностировано, то после удаления инородного тела необходимо дренирование воспалительного очага через операционную рану. Нередко при локализации НТМ или его фрагментов в глубоких клетчаточных пространствах эта операция осуществляется наружным доступом.
Перелом корня удаляемого зуба - частое осложнение, которое требует завершения удаления, несмотря на увеличение объема альвеолотомии и повышение травматичности и длительности операции. При удалении фрагмента корня предпочтительно использование прямого элеватора, а в случае отлома только одного из корней - бокового.
Причиной луночкового кровотечения в большинстве случаев является повышение артериального давления. Применение гипотензивных препаратов позволяет устранить кровотечение. Другой причиной может явиться травмирование сосудисто-нервного пучка нижнечелюстного канала. По окончании действия вазоконстриктора, добавляемого к анестетику, возникает отсроченное кровотечение. После исключения подъема давления как причины кровотечения, производится гемостаз: кюретажной ложкой среднего размера сдавливаются костные балки в области дна лунки удаленного зуба. При этом происходит сдавление кровоточащего сосуда. Слизистая оболочка над лункой сближается швами.
Т.Н. Самедов рекомендует при кровотечении производить тампонаду лунки ксероформенной турундой с выведением ее конца в преддверие рта.
В послеоперационном периоде возможно возникновение инфекционно-воспалительных осложнений. При этом в процесс может быть вовлечена только костная ткань стенок лунки (альвеолит), или может сопровождаться секвестрацией и распространением воспалительного процесса наокружающую костную ткань (остеомиелит). Воспаление в мягких тканях чаще носит ограниченный характер и связано с формированием постинъекционных гематом. Лечение подобных осложнений традиционное: при апьвеолите показано струйное промывание лунки раствором антисептиков и кюретаж до заполнения ее кровяным сгустком. При развитии остеомиелита необходимо дренирование муфтообразного инфильтрата, проведение курса антибактериальной, гипосенсибилизирующей, противовоспалительной, физиотерапии и ЛФК.
Травматический неврит нижнелуночкового нерва вызывается его компрессией в костном канале в ходе операции. Больной жалуется на боли, парестезии или онемение нижней губы и подбородка с соответствующей стороны.
Лечение. При выключении функции нерва (анестезия) показана:
дегидратирующая терапия: в первый день - лазикс (по 4,0 мл внутримышечно или внутривенно; на второй и третий день - по 2,0 мл лазикса;
рассасывающая терапия: алоэ по 1,0 мл до 30 инъекций подкожно или в слизистую оболочку. Лидаза 64 ЕД внутримышечно №10;
витаминотерапия: В1 - 2,0 мл; В6 - 2,0 мл; В12 - 500 мкг внутримышечно по №10.
При наличии симптомов раздражения нервов (боли, парестезии) лечебная тактика остается прежней, но к терапии необходимо добавить финлепсин (тегретол) по 1-2 таб. в день.
Абсцесс слизисто-надкостничного "капюшона" - ограниченный очаг гнойного воспаления, локализующийся между эпителиальными выстилками "капюшона", покрывающего коронку ретенированного зуба.
Клиническая картина. Над коронкой НТМ определяется куполообразное выбухание слизистой оболочки, которое распространяется на ретромолярную область. Остальные признаки соответствуют клинической картине перикоронита.
Лечение заключается во вскрытии абсцесса в соответствии с основным принципом гнойной хирургии: "Ubi pus, ibi evacuo". Операция заключается в рассечении тканей "капюшона" через всю толщу с продлением, в случае необходимости, разреза до кости в ретромолярную область, куда, как правило, происходит распространение воспалительного процесса. После разреза полость абсцесса самопроизвольно опорожняется, в ретромолярной же области необходимо поднадкостничное введение в рану резинового выпускника, по которому будет осуществляться отток гнойного экссудата.
Абсцесс слизисто-надкостничного капюшона является показанием к операции рассечения "капюшона", которая позволяет добиться адекватного дренирования и поднадкостничного абсцесса ретромолярной области. Применение этого вмешательства при перикороните обречено на повторные обострения воспалительного процесса ввиду быстрого слипания краев раны. Если в ходе иссечения "капюшона" обнаруживается, что имела место диагностическая ошибка, и у больного выявляется ретромолярный периостит (скопление гноя под надкостницей ретромолярного пространства) следует продлить разрез кзади с рассечением надкостницы на всем протяжении инфильтрата.
Локализованный парадонтит ретенированного НТМ - воспаление всего комплекса тканей парадонта между вторым и третьим молярами с преимущественным поражением кости. Процесс вызван давлением коронки наклонно расположенного зуба на костную перегородку и дистальный корень второго моляра. В условиях сообщения с полостью рта костная перегородка инфицируется, воспаляется и резорбируется.
При длительном существовании инфекционно-воспалительного очага в парадонте может происходить врастание эпителия в область дефекта костной ткани. При определенных условиях (нарушение свободного оттока из костного кармана) начинает формироваться парадонтальная киста. Возможно ее нагноение.
Клиническая картина. Жалобы на чувство дискомфорта или боли в ретромолярной области. Возможны кровоточивость из костного кармана, ретенция пищи.
Местно. Лицо симметрично. Открывание рта - в полном объеме. Слизистая оболочка десневого края между вторым и третьим молярами отечна, гиперемирована. При зондировании позади дистального корня второго моляра определяется глубокий костный карман, который, по данным рентенологического обследования, может доходить до его верхушки.
Лечение. В этиологии локализованного парадонтита при ретенции НТМ травматический фактор имеет ведущее значение, поэтому план лечения обязательно должен включать устранение этого фактора. Можно осуществить удаление восьмого зуба, которое дополняется тщательным кюретажем в области межзубной перегородки. Такой подход рекомендуется при значительном отклонении НТМ от его нормального положения, завершенности формирования его корней и незначительной деструкции межзубной перегородки. В других случаях рекомендуется удалить седьмой зуб или произвести его гемисекцию. Этот подход используется при удовлетворительном положении НТМ, имеющего нереализованный потенциал прорезывания (не сформированные корни), значительном оголении дистального корня второго моляра или наличии периапикальных очагов деструкции костной ткани. В этом случае выбор делается в пользу сохранения НТМ, который, как правило, бывает интактным.
Периодонтит второго моляра имеет типичную клиническую картину травматического периодонтита. Коронка зуба может быть интактной, перкуссия болезненна. Рентгенологически определяется очаг деструкции периапикальных тканей, а к дистальной поверхности вплотную прилежит коронка НТМ, корни которого, зачастую, еще не сформированы.
Лечение периодонтита седьмого зуба осуществляется в соответствии с теми же принципами, что и лечение локализованного пародонтита. При планировании лечения с сохранением второго моляра необходимо проведение его эндодонтического лечения
