
ЛЕКЦИЯ № 10
«ЗАБОЛЕВАНИЯ ГРУДНОЙ КЛЕТКИ, МОЛОЧНОЙ ЖЕЛЕЗЫ, ОРГАНОВ ГРУДНОЙ ПОЛОСТИ».
Абсцесс и гангрена легкого - это нагноительные процессы легочной ткани, сопровождающиеся её деструкцией.
Абсцесс легкого: гнойная полость, отграниченная капсулой, окруженная зоной воспалительной ткани. При гангрене легкого отграничения некротической ткани от здоровой не наблюдается.
Причины:
1. Острое воспаление легочной ткани, сочетающееся с нарушением проходимости бронхиального дерева и нарушением кровоснабжения легочной ткани.
2. Затекание в бронхи рвотных масс.
3. Аспирация инородных тел с последующим развитием аспирационной пневмонии.
4. Эмболия ветвей легочной артерии (гематогенный путь) с последующим инфарктом легкого. Микробная флора разнообразна, чаще высевают стафилококки, пневмококки, кишечную палочку. Типичная локализация: прикорневая зона легкого, средний отдел легочного поля, верхняя доля правого легкого, периферическая зона - кортикальные абсцессы, при этом часто развивается реактивный фибринозный плеврит. Прорыв абсцесса в плевральную полость сопровождается развитием пиопневмоторакса. Абсцессы бывают: одиночными, множественными, размером от 2-3 мм до 5-6 см в диаметре. Мужчины болеют в 3-4 раза чаще, что можно связать с курением, большей подверженности профессиональным вредностям, охлаждению.
Клиническая картина абсцесса легкого: повышение t тела, характер её постоянный или интермиттирующий, боль в грудной клетке, мучительный кашель с умеренным количеством кровянистой мокроты, тахикардия, ночной пот, потеря аппетита, общая слабость. При перкуссии - притупление перкуторного звука, при аускультации - ослабленное дыхание. В ОАК - лейкоцитоз, СОЭ увеличено. При прорыве абсцесса в бронх - обильное выделение зловонной мокроты (от 100мл до 2 л в сутки). При отстаивании мокроты образуется 3 слоя: нижний - густой гной, средний - мутная жидкость, верхний - слизисто-пенистая масса. При этом состояние улучшается, t снижается, интоксикация стихает. При хорошем дренировании может наступить излечение. При нарушенной дренажной функции развивается хронический абсцесс, окруженной плотной гнойной оболочкой, состоящей из соединительной и грануляционной ткани - течение болезни приобретает затяжной характер с периодическими обострениями.
Внезапная острая боль в грудной клетке, резкая одышка, ухудшение общего состояния указывают на прорыв абсцесса в свободную плевральную полость, что приводит к развитию эмпиемы плевры. Определяется массивное притупление перкуторного звука в нижних отделах грудной клетки, ослабление дыхания, усиление голосового дрожания. Для уточнения диагноза абсцесса легкого проводят R*- логическое исследование: полость округлой формы, окруженная инфильтративным валом, с горизонтальным колеблющимся уровнем жидкости в просвете её. Для уточнения локализации - томография.
Лечение: в начале заболевания - консервативное.
*АБ-терапия с учетом чувствительности микробной флоры к препаратам. *Интратрахеальное введение АБ путем пункции трахеи тонкой иглой. *Бронхоскопия с отсасыванием гноя и последующим введением АБ в полость абсцесса. *Пункция абсцесса через грудную стенку под контролем УЗИ.
*Дезинтоксикационная терапия (5% глюкоза, гемодез, солевые растворы, белковые препараты, кровь, 1% раствор хлористого кальция).
*Постоянная оксигенация.
*Введение сердечных средств.
*Отдельная палата, светлая, хорошо проветриваемая.
*Больному выделяют флакон с притёртой крышкой для сбора мокроты, в который наливают дезодорирующий раствор (например, марганцовка).
*Больной должен на 1 час принимать положение, способствующее опорожнению полости (с опущенным головным концом, на боку).
*Показано калорийное питание, разнообразное, с большим содержанием белков и витаминов.
При неэффективности консервативного лечения - операция.
*В острой стадии - дренирование полости резиновой трубкой - удаление гноя, промывание полости абсцесса антисептиками и АБ. *Пневмонотомия - вскрытие полости абсцесса, дренирование. В последующем полость спадается, наступает её рубцевание.
*При хроническом течении абсцесса - удаление сегмента или доли легкого, всего легкого. В послеоперационном периоде восполнение кровопотери, АБ-терапия, сердечные, обезболивающие средства.
*С первых дней - лечебная и дыхательная гимнастика.
При гангрене легкого: начало заболевания не отличается от абсцесса. Более выражены боли в груди, и что особенно характерно, раннее появление зловонного запаха изо рта, запах ощущается на далеком расстоянии. Пребывание больных в общей палате становится невозможным. t поднимается, мокрота грязно-серого цвета, легко разделяется на 3 слоя. Мокрота выделяется обильно при определенном положении тела. При перкуссии зона поражения выявляется в виде очага с неправильными контурами. Перкуторный звук тупой, голосовое дрожание усилено, выслушивается множество разнокалиберных сухих и влажных хрипов. R*-логически: сплошное затемнение в соответствующей зоне легкого без четких границ. Выражены плевральные наслоения.
Хирургическая тактика такая же, что и при абсцессе.
Эмпиема плевры - это гнойное воспаление плевры, возникает в результате прорыва абсцесса в плевральную полость, инфицирования серозного выпота при пневмонии или ранении грудной клетки. Может быть - осумкованной, и разлитой.
Клиника: выраженная интоксикация - t высокая, одышка, тахикардия, цианоз слизистых оболочек и кожных покровов, боли в грудной клетке, отставание при дыхании пораженной стороны, перкуторно - притупление легочного звука, аускультативно - ослабление дыхания и голосового дрожания. В ОАК - лейкоцитоз со сдвигом влево, СОЭ увеличено, анемия, в ОАМ - белок, цилиндры. R*-логически: прозрачность легочных полей снижены, при пиопневмотораксе над уровнем жидкости определяется воздух. При значительном скоплении жидкости сердце смещено в здоровую сторону. Эмпиема плевры может осложняться прорывом гнойника наружу через грудную клетку, остеомиелитом ребер, бронхоплевральными свищами.
Лечение: в начале заболевания - противовоспалительная терапия (АБ +сульфаниламидные препараты), дезинтоксикацтонная терапия (5% р-р глюкозы, гемодез, свежецитратная кровь), витаминотерапия, сердечные средства. Повторные плевральные пункции с удалением содержимого и последующим введением АБ. При отсутствии эффекта - постоянное дренирование плевральной полости резиновыми или полиэтиленовыми трубками. При отсутствии эффекта - операция - вскрытие плевральной полости, удаление гнойного содержимого и тампонада марлевыми полосками гнойного очага. В случае образования остаточных гнойных полостей с тонкими стенками из соединительной ткани, показана плеврэктомия или торакопластика, которая приводит к значительным деформациям грудной клетки.
Заболевания молочной (грудной) железы:
Молочная железа условно делится на 4 сектора (квадранта): верхненаружный, верхневнутренний, нижненаружный, нижневнутренний. При опросе обращают внимание на:
1. Течение периода полового созревания,
2. Количество беременностей и родов,
3. Количество абортов,
4.Сроки кормление грудью,
5.Течение менструального цикла,
6. Наличие травм молочной железы,
7. Наличие опухолей у пациентки и её родственников,
8. Наличие выделений из соска.
Методика исследования молочной железы:
Осмотр - при полном обнажении тела, сначала в вертикальном, затем в горизонтальном положении. Отмечается величина, форма, положение желез, их симметрия, характер соска, состояние пигментного кружка (ареолы), состояние кожи («апельсиновая корка», экзематозные изменения, втяжение кожи), смещаемость желез при активных движениях, состояние сосудистой сети. При пальпации обращают внимание на патологические образования в железе, их подвижность, размер, выделения из соска, состояние л/у в подмышечной и надключичной области.
Дополнительные методы исследования:
1. R*-графия (маммография в 2-х проекциях),
2. Контрастная маммография (дуктография), показана при наличие выделений из соска.
3. Термография (тепловидение),
4. УЗИ,
5. Пункционная биопсия (толстой иглой),
6. Секторальная резекция участка железы со срочным гистологическим исследованием.
О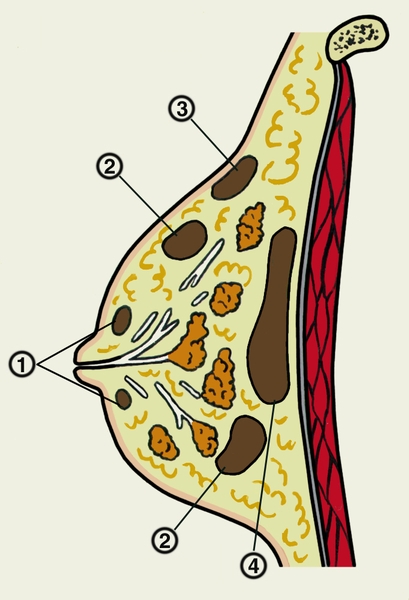 стрый
мастит: острое
гнойное, разлитое или ограниченное
воспаление ткани молочной железы. Чаще
развивается в первые 4 месяца лактационного
периода. Причины мастита:
стрый
мастит: острое
гнойное, разлитое или ограниченное
воспаление ткани молочной железы. Чаще
развивается в первые 4 месяца лактационного
периода. Причины мастита:
- проникновение инфекции через трещины и изъязвление в области соска,
- нарушение оттока молока (лактостаз),
- снижение иммунитета.
Классификация:
1. По распространенности:
- диффузные,
- отграниченные (субареолярные, интрамаммарные, ретромаммарные).
2. По течению:
- абсцедирующий (образуется гнойная полость),
- флегмонозный (образуются множественные полости, сообщающиеся друг с другом).
- гангренозный (обширный некроз участков молочной железы с отторжением тканей, больные погибают от интоксикации).
Клиника: острое начало. Образуется участок уплотнения, вызывающий интенсивные боли, t повышается, озноб, головная боль, бессонница.
Объективно: увеличение объёма железы, гиперемия кожи, расширение поверхностной венозной сети, местное повышение t , увеличение подмышечных л/у. Пальпация болезненная. Выявляется участок уплотнения, в центре которого в фазу абсцедирования определяется флюктуация. В ОАК - лейкоцитоз, СОЭ! Возможно самопроизвольное вскрытие гнойника с образованием свищей. При ретромаммарном абсцессе на первый план выступает интоксикация.
Лечение: В стадии серозной инфильтрации - консервативная терапия: отсасывание и сцеживание молока, ФТО, тепло, согревающие компрессы, возвышенное положение железы, иммобилизация её, АБ, новокаиновые блокады с АБ.
В стадии абсцедирования - вскрытие гнойника радиарными разрезами, промывание гнойной полости, дренирование. АБ-терапия, инфузионная терапия (по показаниям). При ретромаммарном мастите - разрезы под молочной железой. Лечение в гнойном отделении.
Профилактика маститов: массаж сосков во время беременности. Систематическое обмывание м/желез. Своевременная смена белья. Смазывание сосков 1% раствором метиленового синего, 0,2% р-ром зеленки. После кормления к соскам прикладывают салфетки, смоченные вазелиновым маслом или синтомициновой эмульсией. При глубоких трещинах - воздержание от кормления, сцеживание молока.
Пороки развития молочной железы:
1. Полителия - наличие добавочных иногда множественных сосков.
2. Полимастия - добавочные молочные железы.
3. Амастия - отсутствие 1 или обеих молочных желез.
Гинекомастия - увеличение одной или обеих молочных желез у лиц мужского пола - лечение оперативное - мастэтомия с сохранением соска и ареолы.
ЛЕКЦИЯ № 11
«СИНДРОМ НАРУШЕНИЯ КРОВООБРАЩЕНИЯ, СЕСТРИНСКИЙ ПРОЦЕСС».
Гибель клеток и тканей в живом организме называется некрозом или омертвением.
Гангрена - это форма некроза, при которой омертвение вызвано прекращением кровоснабжения.
Факторы, вызывающие омертвение:
1. Механические (прямое размозжение или разрушение тканей),
2. Термические (воздействие tt более 60 гр и менее 10гр.),
3. Электрические (воздействие электрического тока, молнии),
4. Токсические (под влиянием продуктов жизнедеятельности микроорганизмов - токсинов),
5. Циркуляторные (прекращение кровоснабжения в определенном участке тела или органа),
6. Неврогенные (повреждение нервов, спинного мозга - приводит к нарушению трофической иннервации тканей),
7. Аллергические (омертвение вследствие несовместимости, повышенной чувствительности и реакции на инородные ткани и вещества).
Виды омертвений:
1. Инфаркт - участок органа или ткани, подвергшийся некрозу вследствие внезапного прекращения его кровоснабжения.
2. Гангрена: сухая - мумифицированный некроз.
влажная - некроз с гнилостным распадом.
3. Пролежни - омертвение кожи.
Роль м\с в исследовании пациентов с заболеваниями сосудов:
1. Подготовка пациента к осмотру:
- обследование проводить в теплом помещении,
- освободить для осмотра симметричные участки конечностей.
2. Уточнение жалоб пациента:
- боль в икроножных мышцах при ходьбе, исчезающая в покое («перемежающая хромота»),
- мышечная слабость, нарастающая при физической нагрузке,
- парестезия (онемение, чувство ползания мурашек) или анестезия (отсутствие всех видов чувствительности),
- отеки постоянные или появляются в конце дня.
3. Визуальное обследование:
- выраженность венозного рисунка при варикозной болезни,
- окраска кожи (бледность, цианоз, мраморность),
- мышечная гипотрофия при заболевании артерий,
- дистрофические изменения кожи (истончение, выпадение волос, сухость, трещины, гиперкератоз), и ногтевых пластинок (цвет, форма, ломкость),
4. Пальпация:
- измерение местной t различных участков кожи исследующий проводит тыльной стороной кисти,
- сравнение пульсации артерий на симметричных участках конечностей,
- наличие уплотнения по ходу поверхностных вен.
5. Измерение объема конечностей на симметричных участках выявляет выраженность отека.
Облитерирующий эндартериит:
Чаще у мужчин 20-30 лет, чаще на нижних конечностях.
Факторы, способствующие развитию:
-курение!
- длительное переохлаждение,
- отморожение,
- травмы нижних конечностей,
- эмоциональные потрясения,
- нарушение аутоиммунных процессов.
Вначале поражаются артерии стопы и голени, затем чаще большие крупные артерии (подколенная, бедренная, подвздошная). Резкое ослабление кровотока приводит к гипоксии тканей, сгущению крови, склеиванию эритроцитов - образование тромбов - дистрофические изменения в тканях - некрозы.
Клиника:
В зависимости от степени недостаточности артериального кровоснабжения различают 4 стадии облитерирующего эндартериита:
1 стадия: стадия функциональной компенсации. Характерно - зябкость, покалывание и жжение в кончиках пальцев, повышенная утомляемость, усталость. При охлаждении конечности приобретают бледную окраску, становятся холодными на ощупь. При ходьбе - «перемежающая хромата» при прохождении 1000 м. PS на артериях стопы ослаблен или отсутствует.
2 стадия: стадия субкомпенсации. «Перемежающая хромота» возникает после прохождения 200 м. Кожа стоп и голеней сухая, шелушится, гиперкератоз (пятки, подошва), замедляется рост ногтей, они утолщены, ломкие, тусклые, матовые. Атрофия подкожной жировой клетчатки. PS на артериях стопы отсутствует.
3 стадия: стадия декомпенсации. Боль в пораженной конечности в покое. Больной проходит без остановки не более 25-30 м. Кожные покровы бледные при горизонтальном положении, при опускании - багрово-цианотичные. Незначительные травмы приводят к образованию трещин, болезненных язв. Прогрессирует атрофия мышц. Трудоспособность снижена.
4 стадия: стадия деструктивных изменений. Боль в стопе и пальцах становится постоянной и невыносимой. Сон - сидя. Образуются трофические язвы на пальцах, отек стопы и голени. PS не определяется на всем протяжении. Трудоспособность полностью утрачена. Развивается гангрена пальцев, стоп, голени.
Лечение:
1. Устранение воздействия неблагоприятных факторов (бросить курить).
2. Устранение спазма сосудов (спазмолитики - никошпан, галидор и др).
3. Препараты, улучшающие метаболические процессы в тканях (ангиопротекторы) - актовегин, витамины группы В и др.
4. Антиагреганты для нормализации процессов свертывания (курантил, трентал, аспирин).
5. Аналгетики +новокаиновые блокады паравертебральных ганглиев - для снятия болей.
6. Хирургическое лечение - поясничные симпатэктомии (удаление симпатических поясничных узлов), что устраняет спазм.
7. При декомпенсации -ампутации.
Варикозная болезнь:
Это заболевание вен, сопровождающееся увеличением длины, наличием змеевидной извитости подкожных вен и мешковидным расширением их просвета. Женщины болеют в 3 раза чаще, чем мужчины. Возраст от 40 до 60 лет.
Факторы:
1. Предрасполагающие: несостоятельность клапанного аппарата вен, понижение тонуса стенок вен при беременности, менопаузе, периоде полового созревания.
2. Производящие: вызывающие повышение давления в венах - профессиональные (продавцы, педагоги, хирурги, грузчики; сдавление вен - запоры, кашель, беременность.
Клиника: выраженность венозного рисунка, в положении стоя (набухание, напряжение, извитость). Больных беспокоит косметический дефект, чувство тяжести в конечностях к концу дня, судороги в икроножных мышцах по ночам. Заболевание медленно прогрессирует - развиваются трофические нарушения. Появляются отеки на стопах и голенях, цианоз и пигментация кожи, уплотнение её.
Консервативное лечение:
- во время сна и отдыха ноги держать в приподнятом положении,
- при вынужденном длительном стоянии чаще меняйте положение ног,
- бинтование эластичным бинтом или ношение эластичных чулок,
- ношение удобной обуви,
-ограничение физических нагрузок, - водные процедуры - плавание, ножные ванны,
- ЛФК для н/конечностей,
- регулярные анализы крови (свертываемость, протромбиновый индекс),
- ангиопротекторы(детралекс, троксевазин, эскузан),
- местно - мази (гепариновая, троксевазиновая).
Склерозирующая терапия: В варикозно расширенные вены вводят варикоцид, тромбовар, этоксисклерол, вызывающий тромбоз и облитерацию вен.
Хирургическое лечение:
- флебэктомия - удаление варикозно расширенных вен,
- коррекция клапанов при их несостоятельности, с помощью специальных спиралей.
Особенности сестринского ухода за пациентом после флебэктомии:
- наблюдение за тем, чтобы больной соблюдал строгий постельный режим,
- возвышенное положение для оперированной конечности на шине Белера,
-наблюдение за повязкой и внешним видом больного, АД, PS?
- наложение эластического бинта со 2-го дня и хождение на костылях,
- обеспечение асептики при перевязках,
- обеспечение ежедневного стула,
- помощь врачу при снятии швов на 7-8 день,
- следить за тем, чтобы больной носил эластичный бинт в течение 8-12 недель после операции.
Пролежень (decubitus) - асептический некроз мягких тканей вследствие нарушения микроциркуляции, вызванной длительным сдавлением.
Мягкие ткани сдавливаются между поверхностью постели и подлежащим костным выступом при длительном вынужденном нахождении тяжело больных в лежачем положении. Места возникновения пролежней: крестец, лопатки, затылок, пятки, задняя поверхность локтевых суставов, большой вертел бедра.
В своём развитии пролежни проходят 3 стадии:
1. Стадия ишемии (бледность кожных покровов, нарушение чувствительности).
2. Стадия поверхностного некроза (припухлость, гиперемия с участками некроза черного или коричневого цвета в центре).
3. Стадия гнойного воспаления (присоединение инфекции, развитие воспаления, появление гнойного отделяемого, проникновение процесса вглубь вплоть до поражения мышц и костей).
Пролежни могут возникать не только на теле , но и во внутренних органах. Длительное пребывание дренажа в брюшной полости может вызвать некроз стенки кишки, при длительном нахождении назо-гастрального зонда в пищеводе могут образоваться некрозы в слизистой пищевода и желудка, возможен некроз стенки трахее при длительной интубации.
Пролежни могут образоваться от сдавления тканей повязками или шинами.
Лечение пролежней:
В 1 стадии: кожу обрабатывают камфорным спиртом, он расширяет сосуды, улучшает кровоснабжение.
В о
2 стадии:
пораженную область обрабатывают 5 %
раствором перманганата К или спиртовым
раствором зеленки, которые обладают
дубящим действием, способствуют
образованию струпа, защищающего пролежень
от некроза.
о
2 стадии:
пораженную область обрабатывают 5 %
раствором перманганата К или спиртовым
раствором зеленки, которые обладают
дубящим действием, способствуют
образованию струпа, защищающего пролежень
от некроза.
В 3 стадии: проводят лечение по принципу гнойной раны в соответствии с фазой раневого процесса.
Роль м\с в профилактике пролежней:
1. Ранняя активизация пациента (по возможности вставать, или последовательно переворачивать пациента в постели).
2. Использование чистого, сухого белья без складок.
3. Противопролежневый матрац, в секциях которого постоянно меняется давление.
4. Использование резиновых кругов, «бубликов» (подкладываются под места наиболее частых локализаций пролежней).
5. Проведение массажа.
6. Гигиена кожных покровов.
7. Обработка кожи антисептиками.
Пролежни легче предупредить , чем лечить!
Сухая (коагуляционная) гангрена:
Это постепенное подсыхание погибших тканей с уменьшением их объема (мумификация), образованием демаркационной (разграничивающей) линии.
Условия для развития сухой гангрены:
1. Нарушение кровообращения на небольшом ограниченном участке тканей.
2. Постепенное начало процесса.
3. Отсутствие в пораженных участках тканей, богатых жидкостью (мышцы, жировая ткань).
4. Отсутствие патогенных микробов в зоне нарушения кровообращения.
5. Отсутствие у пациента сопутствующих заболеваний. Сухой некроз развивается чаще у пациентов с пониженным питанием, устойчивым иммунитетом.
Местное лечение:
1. Обработка кожи вокруг некроза антисептиками,
2 .
Наложение повязки с этиловым спиртом,
борной кислотой, хлоргексидином.
.
Наложение повязки с этиловым спиртом,
борной кислотой, хлоргексидином.
3. Подсушивание зоны некроза 5% KMrO4 или зеленкой.
4. Иссечение нежизнеспособных тканей - некрэктомия (ампутация пальца, стопы).
Общее лечение:
1. Лечение основного заболевания.
2. АБ.
Влажная (коликвационная) гангрена:
Э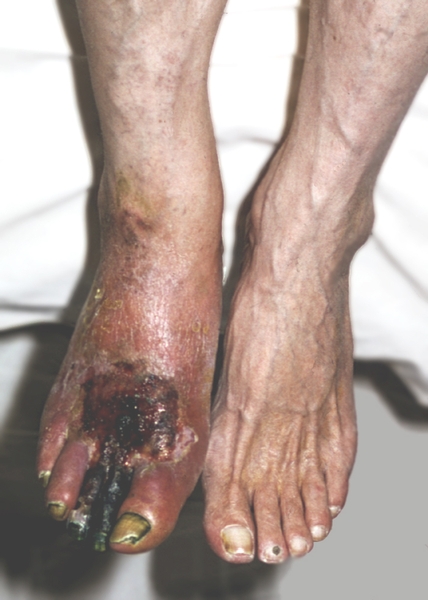 то
внезапное развитие отека, воспаления,
увеличение органа в объеме, наличие
выраженной гиперемии вокруг очага
некроза, появление пузырей, заполненных
серозным и геморрагическим содержимым.
Процесс распространяется на значительные
расстояния. Присоединяется гнойная и
гнилостная инфекция, выражены симптомы
общей интоксикации.
то
внезапное развитие отека, воспаления,
увеличение органа в объеме, наличие
выраженной гиперемии вокруг очага
некроза, появление пузырей, заполненных
серозным и геморрагическим содержимым.
Процесс распространяется на значительные
расстояния. Присоединяется гнойная и
гнилостная инфекция, выражены симптомы
общей интоксикации.
Условия для развития влажной гангрены:
1. Возникновение ОАН на обширном участке тканей (тромбоз).
2. Острое начало процесса (эмболии, тромбоз).
3. Наличие в пораженном участке тканей, богатых жидкостью (жир, мышцы).
4. Присоединение инфекции.
5. Наличие у пациента сопутствующих заболеваний (иммунодефицитные состояния, СД, очаги инфекции в организме).
Местное лечение:
1. промывание раны 3% раствором перекиси водорода.
2. Вскрытие затеков, карманов, дренирование.
3. Наложение повязок с антисептиками (хлоргексидин, фурацилин, борная кислота).
4. Обязательная лечебная иммобилизация (гипсовые лонгеты).
Общее лечение:
1. АБ (в\в, в\а).
2. Дезинтоксикационная терапия.
3. Ангиопротекторы.
Трофические язвы - это длительно незаживающий поверхностный дефект кожи или слизистой с возможным поражением глубже лежащих тканей.
Причины:
- атеросклероз,
- хроническая венозная недостаточность,
- травмы нервов, спинного мозга.
Местное лечение:
1. Ежедневные инструментальные перевязки.
2. Тщательный туалет кожи вокруг язвы спиртом, спиртовым раствором йода.
3. Промывание поверхности язвы перекисью водорода.
4. Наложение повязок с борной кислотой, хлоргексидином, фурацилином.
5. Некрэктомия с использованием протеолитических ферментов(трипсин, химопсин)
6. Местное использование сорбентов.
7. ФТО (электрофорез, УФО, магнитотерапия).
Общее лечение:
1. АБ.
2. Полноценное питание.
3. Улучшение кровообращения с помощью ангиопротекторов или хирургических вмешательств (флебэктомия).
4. Стимуляция регионарных процессов (витамины, метилурацил, ретоболил).
Свищи - патологический ход в тканях, соединяющий орган, естественную или патологическую полость с внешней средой или органы (полости) между собой. По отношению к внешней среде:
- наружные - сообщаются с внешней средой,
- внутренние - сообщаются полости или органы.
По причине возникновения:
- врожденные,
- патологические - лигатурный свищ, при остеомиелите.
- искусственные - созданы оперативным путем (колостома, гастростома).
ЛЕКЦИЯ № 12
«СИНДРОМ ОСТРОГО ЖИВОТА»
Повреждения передней брюшной стенки:
