
- •Э. С. ПИТКЕВИЧ, Ю. И. БРЕЛЬ
- •Гомель
- •ГомГМУ
- •Разделы современной физиологии
- •Методы физиологии
- •Реполяризация
- •Функции нейрона
- •Лигатуры Станниуса
- •7.1. Периоды и фазы сердечного цикла
- •8.4. Кровоток в артериях
- •Типы пищеварения
- •Акты жевания и глотания
- •Методика получения желудочного сока
- •У животных:
миофибриллами, богатой саркоплазмой, гликогеном и напоминающей эмбриональную мышечную ткань. Специфическая мускулатура образует в сердце проводящую систему:
—синоатриальный узел (синусный, Кейт-Флака) расположен в стенке предсердия у устьев полых вен (водитель ритма 1-го порядка). От узла возбуждение распространяется к рабочим клеткам миокарда предсердий и диффузно, по специальным внутрисердечным проводящим пучкам достигает 2-го узла — предсердно-желудочкового;
—предсердно-желудочковый (атрио-вентрикулярный, Ашоффа-Тавара) узел расположен в стенке правого предсердия, отделяющей его от правого желудочка;
—атрио-вентрикулярный узел продолжается в атрио-вентрикулярный пучок(пучокГиса), прободающийпредсердно-желудочковуюперегородку;
—пучок Гиса разветвляется на правую и левую ножки, следующие вдоль межжелудочковой перегородки;
—в области верхушки сердца ножки пучка Гиса загибаются вверх и переходят в сеть сердечных проводящих миоцитов (волокон Пуркинье), контактирующих с кардиомиоцитами рабочего миокарда желудочков. Си- но-атриальный узел назван водителем ритма 1-го порядка (пейсмекером), а все иные узлы называются потенциальными водителями ритма.
Доказательствами автоматии, локализации места возникновения потенциала действия в проводящей системе в свое время стали опыты Станниуса с наложением лигатур на сердце и опыты Гаскелла.
Лигатуры Станниуса
Станниус предложил способ демонстрации в эксперименте на лягушках деятельности проводящей системы путем поперечных перевязок сердца ниткой (лигатурой). У лягушки сердце имеет желудочек и 2 предсердия. В месте впадения вен образуется венозный синус, в его стенке располагается водитель ритма. Первая лигатура накладывается между венозным синусом и предсердием. После этого венозный синус продолжает сокращаться в прежнем ритме, а предсердия и желудочек некоторое время не сокращаются, так как синоатриальный узел является водителем ритма для миокарда в целом. Если наложить 2-ю лигатуру на атрио-вентрикулярную борозду, то предсердия сокращаются в ритме синусного узла, а желудочки в более редком ритме атрио-вентрикулярного. Это доказывает, что атрио-вентрикулярный узел обладает автоматизмом, но менее выраженным, чем у синусного узла. Если наложить лигатуру на верхушку сердца, то дистальнее лигатуры миокард не сокращается, так как там нет клеток проводящей системы.
В обычных условиях автоматия всех нижерасположенных участков проводящей системы подавляется более частыми импульсами, поступающими из синоатриального узла. В атриовентрикулярном узле импульсы
возникают с частотой 40–50 в минуту, в пучке Гиса — 30–40, в волокнах Пуркинье — примерно 20 в минуту.
Чем дальше располагаются элементы проводящей системы от синоатриального узла, тем ниже частота генерируемых этим участком проводящей системы ПД, меньше их автоматизм. Это явление называется градиентом автоматии и известно как закон градиента Гаскелла. Водителем ритма для сердца в норме является синоатриальный узел, т. е. частота сердечных сокращений определяется частотой генерации импульсов этим узлом. В этом случае все остальные образования выполняют только проводящую функцию. При повреждении проводящей системы структуры миокарда, не потерявшие связь с синоатриальным узлом, сокращаются с частотой генерируемых им ПД. Ближайший к месту повреждения дистальный участок проводящей системы берет на себя функцию водителя ритма. Однако частота сокращений этих участков миокарда будет ниже в связи с тем, что частота выработки потенциалов падает в дистальных отделах проводящей системы.
Природа автоматии
Клетки миокарда, обладающие автоматизмом, способны спонтанно деполяризоваться до критического уровня. За фазой реполяризации пре-
дыдущего ПД следует фаза медленной диастолической деполяризации,
начинающаяся после достижения максимального диастолического потенциала и приводящая к снижению мембранного потенциала до порогового уровня и возникновению ПД. В отличие от ПД, медленная диастолическая деполяризация пейсмекера — это местное нераспространяющееся возбуждение. В диастоле потенциал приближается к -60 мВ и спонтанно начинает сдвигаться до критического уровня. После этого он круто нарастает, т. е. местный сдвиг потенциала генерирует развитие ПД, затем наступает реполяризация. Природа спонтанной диастолической деполяризации заключается в особенностях проницаемости мембраны клеток водителя ритма для различных ионов. При реполяризации, когда возрастает мембранный потенциал этих клеток, увеличивается проницаемость для ионов калия. В результате мембранный потенциал приближается к равновесному калиевому потенциалу и достигает максимального диастолического значения. С этого момента проницаемость для ионов калия уменьшается. На этом фоне увеличивается проницаемость для ионов кальция и натрия, которые способствуют спонтанной деполяризации. При достижении значения -40 мВ открываются натриевые и кальциевые каналы, эти ионы поступают в клетку и вызывают генерацию распространяющего ПД.
Экстрасистола
Клетки рабочего миокарда отвечают на импульсы возбуждения, пришедшие как из проводящей системы, так и возникающие в других участках
миокарда. Очаги генерации ПД вне проводящей системы называют гетеротопными очагами возбуждения. Сокращение на внеочередное возбуждение называется экстрасистолой. Раздражение, нанесенное во время систолы и части диастолы сердца не вызывает внеочередного сокращения в связи с рефрактерностью, а раздражение, нанесенное при расслаблении, приводит к внеочередному сокращению, после которого, в большинстве случаев, наступает более продолжительная диастола — компенсаторная пауза. Она связана с тем, что возбуждение из синоатриального узла попадает на период абсолютной рефрактерности и не может вызвать сокращения. Выпадение одного сокращения желудочков приводит к продолжительной компенсаторнойпаузе.
Экстрасистолы (по локализации источника внеочередного импульса) бывают предсердные (характеризуются отсутствием компенсаторной паузы) и желудочковые.
6.4. Электрокардиография
Электрическая волна, порождаемая возбуждением миокарда, имеет сложный характер и отражает возникновение в миокарде деполяризации и реполяризации, а не его сокращения. Кривую, отражающую динамику разности потенциалов в 2-х точках электрического поля сердца в течение сердечного цикла, называют ЭКГ, а метод исследования — электрокардиографией.
Вследствие определенного положения сердца в грудной клетке и формы тела человека электрические силовые линии, возникающие между возбужденными (–) и невозбужденными (+) участками сердца, распределяются по поверхности тела человека неравномерно. По этой причине в зависимости от места приложения электродов форма ЭКГ и вольтаж ее зубцов будут различны. Для регистрации ЭКГ производят отведение потенциалов от конечностей и поверхности грудной клетки.
1. Отведения от конечностей:
а) биполярные (по методу Эйнтховена); б) униполярные (по методу Гольдбергера). 2. Грудные отведения:
а) биполярные (по методу Нэба) (малый грудной треугольник); б) униполярные (по методу Вильсона).
Для регистрации ЭКГ у человека по предложению Эйнтховена применяют 3 стандартных отведения. Электроды накладывают:
—I отведение — правая рука — левая рука;
—II отведение — правая рука — левая нога;
—III отведение — левая рука — левая нога.
При регистрации униполярных усиленных отведений по Гольдбергу (обозначаемых avR, avL, avF) 2 электрода, используемые для регистрации стандартных отведений, объединяются в 1 и регистрируется разность потенциалов между объединенными и активными электродами. Так, при avR
активным является электрод, наложенный на правую руку, при avL — на левую руку, при avF — на левую ногу.
Для отведения от грудной клетки (по Вильсону, униполярное отведение) 1 электрод (активный) прикладывают к одной из 6 точек грудной клетки в области сердца. Вторым электродом служат 3 соединенных вместе электрода, наложенных на обе руки и левую ногу. В этом случае определяются электрические изменения только на участке грудного электрода. Объединенный электрод, приложенный к 3 конечностям, является индифферентным, так как его потенциал не изменяется на протяжении всего сердечного цикла. Отведения по Вильсону обозначаются буквами V1–V6.
Формирование ЭКГ (ее зубцов и интервалов) обусловлено распространением возбуждения в сердце и отображает этот процесс. Зубцы возникают и развиваются, когда между участками возбудимой системы имеется разность потенциалов, т. е. какая-то часть системы охвачена возбуждением, а другая — нет.
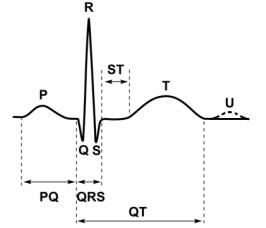
Типичная ЭКГ человека состоит из положительных (выше изолинии) и отрицательных(внизотизолинии) зубцов, которыеобозначаютсябуквами латинского алфавита от Р до Т. Промежутки между зубцами называются сегментами, совокупностьзубцаисегмента— интервалами. Тризубца— P, R иT — обращены вершиной вверх, два — Q и S — направлены вниз (рисунок 2).
Рисунок 2 — Нормальная ЭКГ во второмстандартном отведении
Зубец Р отражает период возбуждения предсердий. Его длительность равна в среднем 0,1 с.
Сегмент PQ соответствует проведению возбуждения через предсерд- но-желудочковый узел (0,02–0,10 с). Интервал Р–Q отражает время распро- странениявозбужденияотсиноатриальногоузладожелудочков(0,12–0,18 с).
Комплекс QRST обусловлен возникновением и распространением возбуждения в миокарде желудочков, поэтому его называют желудочковым комплексом. Возбуждение желудочков начинается с деполяризации межжелудочковой перегородки, что ведет к появлению на ЭКГ зубца Q.
Зубец R является самым высоким в ЭКГ, он отражает период распространения возбуждения по основаниям желудочков. Зубец S отражает полный охват возбуждением желудочков, когда вся поверхность сердца стала электроотрицательной, и, таким образом, исчезла разность потенциалов между отдельными участками сердца. Комплекс QRS также совпадает с реполяризацией предсердий, его длительность 0,04–0,10 с.
Зубец Т отражает реполяризацию миокарда. Сегмент Т–Р совпадает с периодом покоя сердца — общей паузой. Общая длительность комплекса QRST равна примерно 0,36 с.
Зубец U регистрируется у части людей вслед за зубцом Т, природа его точно не известна.
Электрической осью сердца (ЭОС) называется расположение в пространстве результирующего вектора возбуждения, спроецированного на горизонтальную плоскость. Положение ЭОС оценивают по величине зубцов комплекса QRS в стандартных отведениях. В норме направление ЭОС близко к его анатомической оси (ориентировано справа налево и сверху вниз). Отклонение ЭОС наиболее часто связано с патологическими процессами, например, при гипертрофии желудочков, ЭОС отклоняется в сторону гипертрофированного желудочка.
ЭКГ позволяет оценить изменения сердечного ритма. В норме ЧСС составляет 60–90 уд./мин, при более редком ритме (брадикардии) — 40–50, а при более частом (тахикардии) — превышает 90. Брадикардия часто регистрируется у спортсменов в состоянии покоя, а тахикардия — при интенсивной мышечной работе, эмоциональном напряжении. У молодых людей может наблюдаться изменение сердечной деятельности, связанное с дыханием — дыхательная аритмия. В конце выдоха ЧСС понижается, на вдохе повышается.
При патологии иногда наблюдаются быстрые и асинхронные сокращения волокон предсердий или желудочков, сокращения до 400 в минуту называют трепетанием миокарда, до 600 в минуту — мерцанием (фибрилляцией).
Электрокардиография позволяет проанализировать характер нарушений ритма сердца, локализацию очага возбуждения (в предсердиях, АВузле, желудочках), степень и локализацию нарушений проведения возбуждения в сердце (блокады). ЭКГ используется для диагностики ишемии, инфаркта, дистрофических изменений миокарда.
Векторкардиография
Это метод регистрации изменений напряженности и направления перемещения вектора электрического поля, возникающего при возбуждении миокарда. Используется электронно-лучевая трубка, на пластины которой (горизонтальные и вертикальные) одновременно подается 2 отведения ЭКГ. Таким образом регистрируется результирующая напряжений биотоков сердца от двух отведений ЭКГ. На экране векторкардиоскопа наблюдается ВКГ в виде 3-х замкнутых петель Р, QRS, T.
