
3 курс / Топографическая анатомия и оперативная хирургия / Хирургическая_анатомия_венечных_артерий
.pdf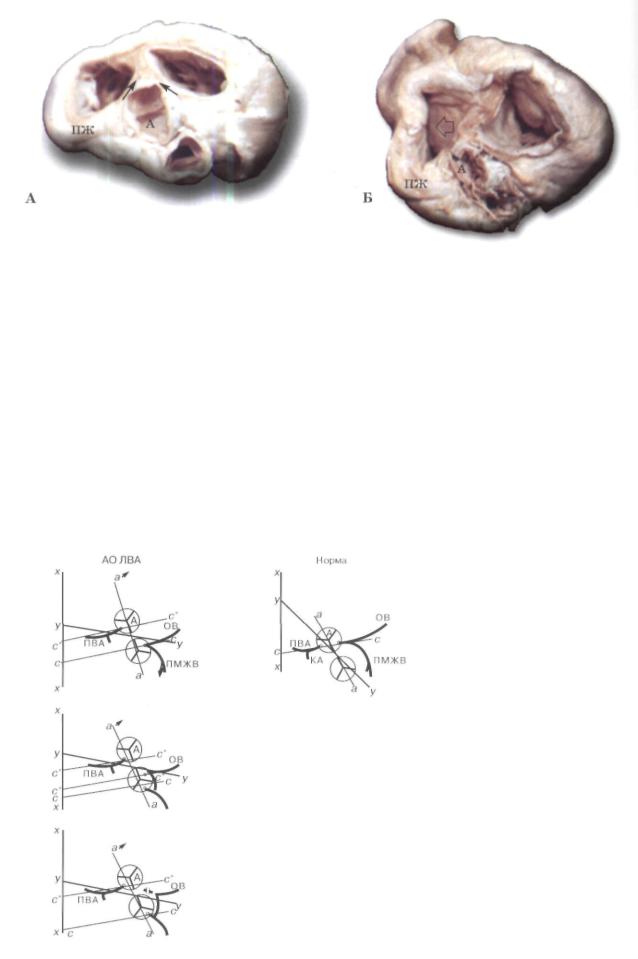
Рис. 137. Вид на основание сердца в норме (А) и при аномальном отхождении левой ВА от ле гочной артерии (Б).
А - устья венечных артерий, отходящих от аорты (А), показаны малыми стрелками, положение задней межжелудоч ковой перегородки — большими. Б - устья правой венечной артерии, отходящей от аорты и левой венечной артерии, отходящей от легочной артерии, показаны малыми стрелками. Светлой крупной стрелкой показано смещение задней межжелудочковой перегородки в сторону правого желудочка (ПЖ).
ных клапанов (см. рис. 137), причем аортальный клапан по отношению к клапану ЛА располагается более кзади, чем в норме (рис. 138, ось а-а).
Плоскость аортального клапана по отношению к оси межжелудочковой перегород ки в сердцах с аномальным отхождением левой ВА от ЛА расположена несколько на клонно, угол между ними составляет 71" (±5,4° ±0,7°).
По отношению к центральной оси сердца центральная ось аортального клапана ориентирована вправо и кзади. Плоскость клапана ЛА практически перпендикулярна оси межжелудочковой перегородки - угол между ними составляет 85° (±4,2° ±0,4°), по этому центральная ось легочного клапана практически горизонтальна. Угол, образо-
Рис. 138. Пространственные взаимоотношения артери альных клапанов (ось а-а) устьев венечных артерий (ось с-с) и конусной перегородки (ось у-у) (в сопоставлении с перпендикуляром (ось х~х) к линии, проведенной по заднему краю атриовентрикулярных клапанов) в норме и при аномальном отхождении левой ВА (АО ЛВА) от ле гочной артерии (в зависимости от синуса легочной арте рии, от которого отходит венечная артерия).
При аномальном отхождении левой ВА от легочной артерии стрелкой показана ротация конуса (ось а-а) кзади.
ПВА - правая венечная артерия, ОВ и ПМЖВ - огибающая и передняя межжелудочковая ветви левой ВА, КА - конусная артерия.
242
ванный центральными осями аортального и легочного кла панов, составляет 156° (±7,1° ±0,6°) и свидетельствует о том, что они ориентированы под уг лом друг к другу.
Однако одно только взаимо отношение центральных осей артериальных клапанов не пол ностью отражает их пространст венные взаимоотношения. Вви ду перекрута (twist - англ.) их плоскостей относительно друг друга при аномальном отхождении левой ВА от ЛА клапан аор ты смотрит вперед, а клапан ле гочного ствола - назад.
Как уже отмечалось выше, пространственная ориентация межжелудочковых перегородок в сердцах с аномальным отхождением левой ВА от ЛА наруше на. В результате этого, в отли чие от нормальных сердец, в ко торых аортальный клапан ори ентирован косо по отношению к левому желудочку, в сердцах с аномальным отхождением ле вой ВА от ЛА он отходит прак тически горизонтально.
Плоскость же легочного клапана перекручена кзади и по отношению к выводному от делу правого желудочка, и по отношению к аортальному кла пану. В результате этих прост ранственных изменений в ори ентации артериальных клапа
нов изменяется и их отношение к перитрункальному кольцу. С ретробульбарным фраг ментом перитрункального кольца сближается плоскость клапана ЛА (рис. 139).
Венечные артерии
Внорме ВА отходят от лицевых синусов аорты. Крупные венечно-артериальные стволы не перекрещивают друг друга и отходят под тупым углом друг к другу, не ком прометируя венечный кровоток.
Внорме правая ВА отходит от 1-го лицевого синуса аорты и следует далее вдоль правой атриовентрикулярной борозды. Левая ВА отходит от 2-го лицевого синуса аор ты и, делясь на уровне заднего лицевого синуса легочного клапана, следует далее в ви де двух основных ветвей: огибающей и передней межжелудочковой (рис. 140).
Огибающая артерия следует в левой атриовентрикулярной борозде, а передняя межжелудочковая - в передней межжелудочковой борозде.
При большой вариабельности близости следования ствола и ветвей левой ВА сбоку (слева) и сзади от легочного клапана общим для всех сердец является то, что левая ВА
идалее ПМЖВ в норме окружают легочный клапан сзади и сбоку (слева) (рис. 141).
243

Рис. 140. Коррозионный препарат. Нормальное сердце.
Для визуализации взаимоотношений между левой венечной артерией (ЛВА) и легочной артерией легочный ствол выше клапанов легочной арте рии удален.
ЛВА, отходящая от 2-го (2) лицевого синуса аорты (А), огибает сзади ле гочную артерию и делится на огибающую и переднюю межжелудочковую (ПМЖВ) ветви. Последняя далее следует вдоль одноименной борозды.
ПЖ и ЛЖ - правый и левый желудочки, УЛП - ушко левого предсердия
Легочный клапан окружен сегментом перитрункального кольца на протяжении 2/3 заднего лицевого и половины нелицевого синусов (см. рис. 141,А).
При аномальном отхождении левой ВА от ЛА правая ВА, как и в норме, отходит от 1-го лицевого синуса аорты, левая же - от ЛА (рис. 142), причем в 10 (83,3%) наших наблюдениях она отходила от заднего лицевого синуса ЛА, в одном - от нелицевого и в одном - от нелицевого и заднего лицевого одновременно (см. рис. 138). Во всех слу чаях наблюдали правильное следование и периферическое распределение правой ВА. Во всех 12 наблюдениях она была резко расширена и извита.
В отличие от нормальных сердец при аномальном отхождении левой ВА от ЛА ле вая ВА и ее магистральные ветви не окружают клапан ЛА. Ретробульбарный сегмент перитрункального кольца при данной аномалии отсутствует (адсорбирован). Тотчас после отхождения от заднего (чаще всего) лицевого синуса ЛА левая ВА делится на
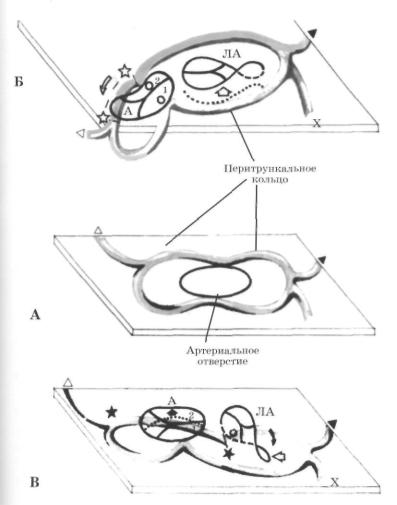
Рис. 141. Схема взаимоотношения между аортой (А), легочной артерией (ЛА) и левой венечной артерией (ЛВА) в норме (А) и при аномальном отхождении ЛВА от ЛА (Б).
В норме (А) ЛВА и передняя межжелудочковая ветвь (ПМЖВ) окружают легочный клапан (в пределах задне го лицевого (3) и нелицевого (Н) синусов - фрагмент БА ограничен треугольными стрелками). При аномальном отхождении ЛВА от ЛА (Б) ствол ЛВА очень короток или вовсе отсутствует (треугольная стрелка). Отходя ча ще всего от заднего лицевого синуса ЛА, ЛВА тотчас де лится на огибающую ветвь (ОВ) и ПМЖВ.
В — кровоток по ОВ после «лигации» ЛВА. (1) - при пе ревязке ПМЖВ (вместо ЛВА) в ОВ поступает кровь из ЛА. (2) - при низкой перевязке ЛВА кровоток из ПМЖВ в ОВ резко ограничен. При высокой перевязке
(3) или закрытии устья ЛВА из ЛА (4) кровоток по ОВ (ретроградный - из ПМЖВ) улучшается.
1 и 2 - 1-й и 2-й лицевые синусы аорты, П и 3 - перед ний и задний лицевые синусы легочной артерии, Н - нелицевые синусы аорты и легочной артерии, ПВА - правая венечная артерия, ЛС - легочный ствол, ЗКЛ - заслонка клапана, Л - лигатура, Зп - заплата.
244

|
ветви: ОВ и ПМЖВ (см. рис. 138 и 141). Ствол левой |
|
|
ВА практически не имеет протяженности. Дальнейшее |
|
|
следование и периферическое распределение левой ВА |
|
|
не отличались от нормы. Указанные анатомические |
|
|
особенности, на наш взгляд, имеют важное клиничес |
|
|
кое и хирургическое значение, не нашедшее должного |
|
|
трактования в литературе. |
|
|
Как известно, гемодинамически перфузия бассей |
|
|
на передней межжелудочковой перегородки (через вет |
|
|
ви правой В А) страдает редко. Как следует из данных |
|
|
литературы, в большинстве случаев аномального от- |
|
|
хождения левой ВА от ЛА отмечается ухудшение кро |
|
|
воснабжения бассейна ОВ - определяется ишемия пе- |
|
|
реднебоковой стенки левого желудочка. Это обусловле |
|
|
но шунтированием крови, поступающей через колла- |
|
|
терали в ПМЖВ, в ЛА (D. Sabiston et al., 1960; А. Вайе |
|
|
et al., 1967; М. Turina et al, 1974; J. Bagger et ah, 1985), |
|
|
вследствие низкого давления в последней. Следова |
|
Рис. 142. Препарат сердца с |
тельно, проблема недостаточности перфузии миокарда |
|
аномальным отхождением ле |
при аномальном отхождении левой ВА от ЛА представ |
|
вой венечной артерии (JIBA) от |
ляет собой не столько проблему перфузии по левой ВА, |
|
легочной артерии (ЛА). |
сколько проблему кровотока в бассейн огибающей |
|
|
||
Зонд из легочного ствола проведен в |
ветви (см. рис. 141). В 11 случаях выявлен правый тип |
|
ЛВА и далее в ПМЖВ (стрелка). А - |
доминантности кровоснабжения сердца и в одном - |
|
аорта. |
||
|
||
|
сбалансированный, что, на наш взгляд, очень важно в |
прогностическом плане, поскольку свидетельствует об ограниченности бассейна кро воснабжения ОВ при аномальном отхождении левой ВА от ЛА.
Коллатеральные сосуды
Степень выраженности межкоронарных коллатералей между правой и левой ВА оце нивали по уровню перетоков по прижизненным коронарограммам и визуально по секци онным данным. Несмотря на то что перетоки определялись от конусной артерии, ветви острого края, задней межжелудочковой ветви правой ВА (см. рис. 83) и, по данным коронарографии, через септальные коллатерали, эффективный коллатеральный кровоток при аномальном отхождении левой ВА от ЛА, как правило, обусловлен анастомозами не посредственно между ветвями правой ВА (конусной, ветви острого края) и ПМЖВ.
За исключением одного случая заполнение ОВ было ретроградным через ПМЖВ. Только в одном случае при секционной наливке ВА можно было констатировать пря мой анастомоз между правой ВА и заднебоковой ветвью ОВ левой ВА.
Указанные данные свидетельствуют о том, что при аномальном отхождении левой ВА от ЛА заполнение ОВ практически всегда осуществляется ретроградным путем че рез ПМЖВ.
Обсуждение
Аномальное отхождение левой ВА от ЛА - редкий врожденный порок сердца
(J. Choh et al., 1980; R. Caldwell et al., 1983), на долю которого приходится 0,25-0,45% всех ВПС (Ф.З.Абдуллаев и др., 1988; P.Alstrup et al, 1978; D.King et al., 1985). По данным J. Keith и соавт. (1959), J. Ogden (1970) и D. Moodie и соавт. (1980), порок встречается у 1 из 300 тыс. живых новорожденных.
Аномалия впервые описана М. Abbott (1908) у 60-летней женщины, умершей вне запно, и в современной литературе больше известна как «синдром Бланда-Уайта-Гар- ланда», названная так в честь авторов, описавших классические клинические и элек трокардиологические признаки порока (Е. Bland et al., 1933).
245
Как известно, в основе нарушений гемодинамики при аномальном отхождении ле вой ВА от ЛА лежит дефицит перфузии по системе левой ВА, обусловливающий разви тие ишемического повреждения миокарда. Кроме того, у некоторых больных развивает ся аневризма левого желудочка или митральная недостаточность, обусловленная пост инфарктной дисфункцией папиллярных мышц и дилатацией фиброзного кольца мит рального клапана (Г. Э. Фальковский и др., 1980; Ф. З.Абдуллаев и др., 1988; В. И. Бураковский и др., 1989; Ю.С.Петросян и др., 1990; S.Almeida de Oliveira et al., 1977; F.Laborde et al., 1981; P. Vouhe et al, 1987; R. Kryne et al, 1989; A. Smith et al., 1989).
Прогноз аномалии крайне неблагоприятный. Без хирургического лечения первый год жизни переживают только больные с хорошо развитой сетью коллатеральных со судов. В литературе описано только 78 случаев, когда больные доживали до взрослого возраста (Л. А. Бокерия и др., 1997; F. Jhekbawa et al., 1976; D. Moodie et al., 1983).
Всвете все возрастающих возможностей хирургической коррекции большинства ВПС у детей, начиная практически с возраста новорожденности, слабая изученность механизмов формирования ВА и недостаточная освещенность анатомии ВА представ ляются полным анахронизмом. Сказанное не в последнюю очередь относится к ано мальному отхождению левой ВА от ЛА, где крайне недостаточное освещение указан ных вопросов несовместимо с неблагоприятным прогнозом аномалии.
Всвязи с этим нам представляется логичным коротко остановиться на данных, проливающих свет на эмбриогенез и анатомию порока, и связанных с ними некоторых хирургических аспектах.
Эмбриогенез аномального отхождения левой ВА от ЛА, равно, как и нормальное отхождение В А от аортальных синусов, до настоящего времени был непонятным и оста
вался предметом дискуссии (W.McAlpine, 1975; E.Aikawa and J.Kawano, 1982; С. Heintzberger, 1983; A. Bogers et al., 1988; V. Sans-Coma et al., 1988). До последнего вре мени отхождение левой ВА от ЛА объясняли по А. Абрикосову (1911), согласно которо му при неправильном разделении общего артериального ствола левая ВА может отхо дить от синусов ЛА (см. рис. 4,А) (Ю.С.Петросян и И.И.Беришвили, 1979; T.Chan, 1978). Теория эта не отвечает на вопрос, в каких случаях происходит правильное и в каких - неправильное разделение общего артериального ствола. Кроме того, аорта и ЛА при данном пороке разделены правильно. Несостоятельность теории Абрикосова подтверждена и сроками появления ВА, которые, как известно, соединяются с магист ральными артериями уже после разделения общего артериального отверстия. Несосто ятельна в этом плане и теория Н. Hackensellner (1955) (см. рис. 4,Б), согласно которой зачатки ВА образуются во всех шести синусах артериальных клапанов. Эта теория не может объяснить, почему при аномальном отхождении левой ВА от ЛА сохраняется за чаток именно в ЛА. Кроме того, сейчас уже доказано: венечно-артериальные зачатки не появляются ни в аорте, ни в ЛА. Наоборот, готовое венечно-артериальное сплетение прорастает в артерии снаружи вовнутрь (М. Bartelings et al., 1988).
Ранее полагали, что полулунные клапаны формируются в одной плоскости (L. Van Mierop, 1979; G.Anselmi et al., 1981; R. Thompson et al., 1983). Как свидетельствуют данные A. Gittenberger-de Groot (1986) и М. Bartelings (1990), артериальные клапаны формируются под углом друг к другу. Причем формирование артериальных заслонок не зависит от септации артериального отверстия (S.Rammos et al., 1989; A. Bogers 1983). Не зависит от септации артериального отверстия и формирование устьев ВА, поскольку к моменту пенетрации аортальной стенки венечно-артериальным сплете нием септация артериальных отверстий, как правило, завершена (A. Bogers et al., 1988). От чего же зависит нормальное формирование ВА в лицевых синусах аорты? Каковы механизмы аномального формирования ВА в синусах ЛА? В доступной лите ратуре ответа на эти вопросы нет. Более того, авторы публикаций единодушны во мне нии, что существующие теории эмбриогенеза ВА в норме и в сердцах с аномальным отхождением ВА от ЛА несостоятельны.
Поэтому представляется небезынтересным привести некоторые данные, ранее не использованные в качестве аргументов для объяснения этих процессов, но имеющие,
246
на наш взгляд, первостепенное значение именно для понимания нарушений, наблюда ющихся в сердцах с аномальным отхождением ВА от ЛА.
Согласно материалам, приведенным в третьей главе «Тезиса» М. Bartelings (1990), позиция артериальных клапанов в эмбриональном и дефинитивном сердцах сходна. Сходна, но не идентична. Сходство заключается в наклоне плоскости аортального кла пана относительно легочного и межжелудочковой перегородки. Отсутствие же иден тичности, как следует из разъяснений A. Gittenberger-de Groot (1991 г., персональное сообщение), обусловлено тем, что по мере окончательного формирования сердца отме чаются некоторое приподнятие плоскости аортального клапана относительно исходной эмбриональной позиции и уменьшение исходного угла, образованного плоскостью по следнего с плоскостями легочного клапана и межжелудочковой перегородки. О накло не плоскости аортального клапана свидетельствуют материалы исследований и других авторов. Так, по данным И. Б. Кузьминой и соавт. (1990), основанных на морфометрических исследованиях слепков сердца, плоскость аортального клапана наклонена отно сительно оси межжелудочковой перегородки. По данным левой вентрикулографии, проанализированным М. Н. Махкамовой (1986), нормальная ориентация клапана аор ты относительно горизонтальной плоскости составляет 15 . Согласно данным морфометрического исследования, проведенного нами, угол между плоскостями аортального клапана и межжелудочковой перегородки составляет 71°. Столько внимания приведен ным материалам мы уделяем неслучайно. Мы полагаем, что в них кроется ключ к по ниманию формирования аномального отхождения левой ВА от ЛА.
Ранее мы уже отмечали, что процесс соединения венечно-артериального сплете ния с одним из артериальных стволов детерминирован изгибом неразделенного арте риального отверстия и ориентацией плоскостей разделенного аортального и легочного клапанов.
В норме эти ориентационные особенности являются основой сближения перитрункального кольца с синотубулярным сегментом восходящей аорты, и в частности с ее лицевыми синусами (см. рис. 131, 139).
Как отмечалось выше, при аномальном отхождении левой ВА от Л А изменяется геометрия перегородок сердца, меняющая и пространственную ориентацию артери альных клапанов. Мы полагаем, что в основе закладки аномального отхождения ле вой ВА от ЛА лежат именно эти изменения пространственных взаимоотношений аор тального и легочного компонентов делящегося артериального отверстия и изменения взаимоотношений перитрункального кольца с этими структурами (см. рис. 131, 139). Отхождение левой ВА от заднего лицевого синуса ЛА обусловлено прилежанием пери трункального кольца именно к этому синусу ЛА. При прочих пространственных взаи моотношениях перитрункального кольца и артериальных клапанов возможно отхож дение ВА от прочих синусов.
Таким образом, смещение перегородок сердца изменяет пространственную ориен тацию артериальных клапанов. За аномальное отхождение левой ВА от ЛА ответст венно изменение пространственных взаимоотношений артериальных клапанов и пе ритрункального кольца.
Каковы анатомические последствия смещения перегородок сердца? Ведь они обус ловливают формирование одного доминантного и одного недоминантного желудочков. Для оценки «доминантности» или «недоминантности» желудочков, по-видимому, следует коротко остановиться на сущности этих терминов, тем более, что в литературе они не имеют однозначного толкования.
Термин «доминантность желудочков», по-видимому, возник при сопоставлении анатомических особенностей желудочкового комплекса с результатами коррекции атриовентрикулярных септальных дефектов (A. Gittenberger-de Groot, 1990; M.Ilbavi et al., 1990). Из-за правого смещения задней перегородки закрытие дефекта при данном пороке делит сообщающийся до операции желудочковый комплекс на большой (ле вый) и малый (правый) желудочки. Впоследствии все сердца с ВПС с разными объема ми наполнения желудочков стали относить к сердцам с доминантными желудочками
247
(W. Thies et al., 1986; A. Cifarelli et al., 1989). К этой категории сердец стали относить и сердца с атриовентрикулярными септальными дефектами, и сердца с гипоплазией правого желудочка, и сердца с гипоплазией левого желудочка (W. Thies et al., 1986). Между тем, представляя патофизиологически однородную группу сердец, в которой один из желудочков не в состоянии генерировать адекватный ударный объем при при емлемом венозном давлении, анатомически указанная группа, несомненно, разнород на. Если гипоплазия желудочка - это его недоразвитие главным образом за счет уменьшения «функционирования» его трабекулярной части вследствие уменьшения кровотока по нему (желудочку) из-за других анатомических причин (критического стеноза или атрезии Л А или аорты, например), то доминантность - это истинная ано малия формирования желудочка вследствие врожденного смещения задней перего родки в полость одного из желудочков. Правое ее смещение при атриовентрикулярных септальных дефектах приводит к щелевидному сужению приточного отдела ПЖ. Мы наблюдали одно такое сердце с тетрадой Фалло. Смещение задней перегородки в полость ПЖ при аномальном отхождении левой ВА от ЛА в литературе не описано.
Между тем этот анатомический признак при данном пороке, как оказалось, не только ведет к анатомическим нарушениям в желудочковом комплексе (формирова нию доминантного левого и недоминантного правого желудочков), но и лежит в осно ве аномального формирования венечно-артериальной системы. Исходя из представ ленных данных было бы интересным изучить влияние недоминантности ПЖ на вы живаемость этих больных, тем более что влияние уменьшения полости ПЖ на резуль таты операции в литературе уже отмечалось (Ю.С.Петросян и др., 1974; Г.Э.Фалъковский и др., 1980; Н. Wesselhoeft et al., 1968).
Тут на первый план выдвигается проблема оценки возможностей недоминантного желудочка в обеспечении адекватного сердечного выброса (В. А. Бухарин и др., 1989; W. Thies et al., 1986). С развитием эхокардиографии резко возросла возможность диаг ностики латерального смещения задней межжелудочковой перегородки и выявления случаев с доминантными (и недоминантными) желудочками, тем более, что в послед нее время роль этого метода в диагностике аномального отхождения левой ВА от ЛА значительно пересмотрена (В.И.Бураковский и др., 1989; R.Caldwell et al., 1983; P. Robinson et al., 1984; S. Jureidini et al., 1987; E. Henry et al., 1989; J. Monterroso et al, 1989).
Эходиагностика порока основана на:
а) отсутствии визуализации устья левой В А в аортальном синусе; б) визуализации устья левой ВА в ЛА;
в) обнаружении расширения правой ВА в парастернальной проекции поперечного сечения аорты.
При допплеркардиографии при этом регистрируется турбулентный систолодиастолический поток в легочный ствол. На нагл взгляд, степень недоминантности ПЖ следует оценивать в проекции четырех камер по степени правого смещения задней МЖП вправо. Окончательное суждение об этом можно будет составить по данным пра вой вентрикулографии в сочетании с анализом результатов операции.
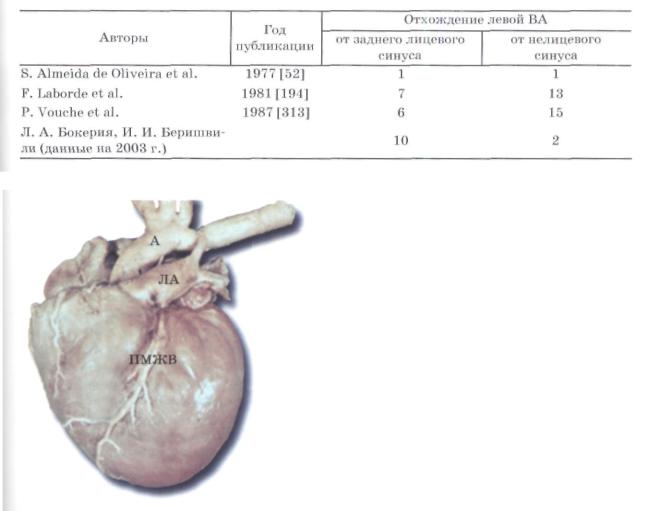
В литературе нет материалов, освещающих анатомию ВА при аномальном отхож дении ВА от ЛА. Крайне недостаточно освещены как отхождение ВА от легочных си нусов (табл. 19), так и взаимоотношения ВА с артериальными клапанами.
Как следует из табл. 19, аномальная левая ВА, по данным литературы, чаще отхо дит от нелицевого легочного синуса. По нашим же данным, она в 83% случаев отходит от заднего лицевого синуса легочной артерии, что чаще всего позволяет производить прямую реимплантацию аномальной ВА в аорту.
Как следует из специального исследования ВА, посвященного изучению взаимоот ношений ВА с артериальными клапанами (М. Geens et al., 1971), ретробульбарный сег мент перитрункального кольца, из которого сформирован ствол левой ВА, в норме ок ружает легочный ствол приблизительно на протяжении 39-40% его просвета. В норме
248
Т а б л и ц а 1 9
Отхождение левой венечной артерии от синусов легочной артерии (по данным литературы)
ствол левой ВА делится на ОВ и ПМЖВ по зади легочного ствола. При аномальном от хождении левой ВА от ЛА ствол левой ВА отсутствует. Сразу по отхождении от Л А левая ВА делится на ПМЖВ и ОВ. Поэтому она не окружает легочный ствол.
Отсюда, мобилизация левой ВА и обна ружение ее устья играют первостепенное значение для результатов операции, по скольку перевязка левой ВА кпереди или сбоку от легочного клапана может обер нуться перевязкой ПМЖВ (рис. 143) или резчайшим ограничением кровотока по ОВ (см. рис. 141). Патофизиологическая сущ ность такой операции заключается в рез ком падении давления либо поступлении венозной крови (из ЛА) в бассейн ОВ со всеми вытекающими отсюда последствия ми. Если до такой «перевязки левой ВА» ОВ кровоснабжается из системы ПМЖВ ретроградно (через коллатерали от ПВА) и недостаточная перфузия миокарда связана со сбросом крови в ЛА, то после таких опе раций ишемия миокарда бассейна ОВ усу губляется, поскольку в ОВ будет поступать кровь либо из ЛА с низким давлением, ли бо ограниченный поток крови ретроградно из ПМЖВ.
Как следует из сказанного, а также с учетом наших данных, что аномальная левая ВА чаще отходит от заднего лицевого синуса Л А, наиболее надежным способом «лигации» левой ВА является пластическое закрытие заплатой либо ушивание устья по следней из просвета ЛА (см. рис. 141,В).
Значение понимания анатомии левой ВА и возможных путей эффективного кро воснабжения ветвей левой ВА в свете проводимых здесь фактов трудно переоценить. Известно, что доминантность типа кровоснабжения сердца прямо определяет естест венную выживаемость больных с аномальным отхождением левой ВА от ЛА
(Ф.З.Абдуллаев и др., 1988; U.Sauer et al., 1989). Это обусловлено особенностями межкоронарной коллатеральной циркуляции при аномальном отхождении левой ВА от ЛА, а также тем, что перетоки от правой ВА дренируются непосредственно в ПМЖВ и только после этого - ретроградно - в систему ОВ (Ю. С. Петросян и др.,
249
1990). Эти данные позволяют, на наш взгляд, объяснить характерную для аномаль ного отхождения левой ВА от ЛА локализацию ишемии в переднелатеральной стен ке ЛЖ, то есть в бассейне ОВ.
Прижизненно дефицит перфузии миокарда бассейна ОВ обусловлен сбрасыванием крови в ЛА с низким давлением и сопротивлением, а при «неадекватной перевязке ле вой ВА» - уменьшением кровотока либо полным прекращением перфузии этой облас ти оксигенированной кровью, приводящей к фатальным последствиям.
Сохранение ишемических изменений в сердце после операции (D. McNamara and G. El-Said, 1973; С. Wilson et at, 1977; С Landholt et al., 1986; P. Vouhe et al., 1987) обус ловлено этими же особенностями анатомии левой ВА, а не мифическими преимущест вами двухкоронарной системы кровообращения над однокоронарной с якобы высоким риском внезапной смерти (В.И.Бураковский и др., 1989; C.Wilson et al., 1979; R. Kerwin et al., 1985; S. Westaby and G. Davies, 1986). Дело в том, что больные с един ственной ВА, как правило, не имеют ишемических изменений в сердце, и чаще всего эта особенность анатомии ВА определяется у людей преклонного возраста случайно,
после |
смерти |
(Ю.С. Петросян и Л. С. Зингерман, 1974; W. Causing et |
al., 1977; Siew |
Yen Ho |
et al., |
1985; Th. Lesser and A. Schneider, 1990). С этих позиций |
хирургический |
перевод сердца с аномальным отхождением левой ВА от ЛА на однокоронарную систе му кровообращения казалось бы не имеет противопоказаний. Тут важно понимать, что в сердцах с единственной ВА, равно как и в сердцах с нормальной двухкоронарной системой кровообращения, кровоток осуществляется по сосудам, соединенным друг с другом по кругу или под тупым углом. При аномальном отхождении левой ВА от ЛА (как и во всех сердцах со сформированной двухкоронарной системой кровообращения) ПМЖВ и ОВ соединены друг с другом под острым углом, что при ретроградном запол нении ОВ может служить препятствием для нормального кровотока по последней. Во всяком случае принято считать, что при тангенциальном отхождении ВА от аорты ко
сое |
расположение |
ВА относительно стенки аорты ухудшает венечный кровоток |
(J. |
Mahowald et al., |
1986; J. Partridge et al., 1986). |
Как следует из вышеизложенного, сама по себе операция перевязки ствола левой ВА не может быть причиной неудовлетворительных непосредственных результатов. Тут, по видимому, определенную роль сыграло то, что в то время, когда стали выпол нять операцию перевязки левой ВА, еще плохо был разработан раздел хирургии ВА у новорожденных. Относительно лучшие результаты этих (табл. 20) и других операций у более старших детей обусловлены тем, что большинство критических больных с не благоприятной анатомией порока не переживают младенчества. И тем не менее, ре зультаты этой операции оставались неудовлетворительными. Причина этого, на наш взгляд, кроется в том, что, по-видимому, пути оптимизации любой операции следует искать в углублении представлений об анатомии порока и в выявлении причин, кото рые могли бы компрометировать их результаты.
Среди первичных анатомических факторов, определяющих выживаемость боль ных после операции, в литературе (Ф. З.Абдуллаев и др., 1988; R. Kerwin et al., 1985;
P.Vouhe et al., 1987; R. Kryne et al., 1989) отмечены:
1)степень развития межкоронарных анастомозов;
2)доминантность типа кровообращения сердца;
3)гипоплазия ПЖ .
Все прочие анатомические факторы, анализируемые в литературе, являются вто ричными, то есть производными от степени развития межкоронарных анастомозов. Сюда в первую очередь следует отнести:
1)повреждение миокарда;
2)дилатацию ЛЖ (иногда с формированием огромной аневризмы ЛЖ) и митраль ную недостаточность;
3)тотальную недостаточность клапанов сердца;
4)инфекционный эндокардит и др.
250
|
|
|
|
|
|
|
Т а б л и ц а 20 |
|
|
Смертность после лигации устья левой венечной артерии |
|||||||
|
|
|
|
|
|
|
|
|
|
|
Год |
|
|
Результаты |
|
|
|
Авторы |
|
публика |
у детей |
1-го года жизни |
у взрослых больных |
общие, % |
||
|
|
ции |
|
|
|
|
|
|
|
|
абс. |
|
% |
абс. |
% |
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
Т. Chan
Г. Э. Фальковский др. Е. Arciniegas et al.
D.Driscoll et al.
F.Laborde et al.
Д.Сабистон и Дж. Лоу
R.Bunton et al.
В. И. Бураковский и др.
1978 [97] |
|
|
5/11 |
46,5 |
46,5 |
|
1980 |
[39] |
1/1 |
100,0 |
2/5 |
40,0 |
|
1980 |
[57] |
2/4 |
50,0 |
|
|
50,0 |
1981 [118] |
6/8 |
75,0 |
|
|
75,0 |
|
1981 [194] |
4/5 |
80,0 |
|
|
80,0 |
|
1984 |
[32] |
|
|
5/14 |
36,0 |
36,0 |
1987 |
[90] |
|
|
|
52,0 |
52,0 |
1989 [9] |
|
|
|
51,0 |
51,0 |
|
Z. Faraoki et al. |
1989 |
[126] |
8/8 |
100,0 |
|
|
100,0 |
R. Hurwitz et al. |
1989 |
[166] |
|
|
1/2 |
50,0 |
50,0 |
|
|
|
|
|
|
|
|
И т о г о . . . |
|
|
21/26 |
81,0 |
13/32 |
40,6 |
|
|
|
||||||
П р и м е ч а н и е . В числителе - количество летальных исходов, |
в знаменателе - число оперированных |
||||||
больных. |
|
|
|
|
|
|
|
В литературе не уделено должного внимания оценке анатомии ВА. Полностью вы пала из сферы внимания исследователей и оценка ПЖ при аномальном отхождении левой ВА от ЛА. Завершая обсуждение влияния анатомических особенностей строе ния сердца и ВА при аномальном отхождении левой ВА от ЛА, следует подчеркнуть, что патофизиологическая сущность аномалии заключается в неадекватной перфузии ОВ, заполняющейся ретроградно, после дренирования перетоков от правой ВА через межкоронарные анастомозы (главным образом через конусную артерию и ветвь остро го края) к ПМЖВ. Недостаточный кровоток в бассейн ОВ усугубляется большим сбро сом в ЛА. К анатомическим факторам, способствующим развитию ишемических изме нений в переднебоковой стенке ЛЖ при аномальном отхождении левой ВА от ЛА, сле дует отнести небольшую протяженность ствола левой ВА, а с учетом ретроградного за полнения - и острый угол соединения ОВ с ПМЖВ.
После перевязки левой ВА устраняются гемодинамические причины перфузионных нарушений в бассейне ОВ. Однако операцию следует выполнять и с учетом анато мических особенностей строения левой ВА и необходима высокая лигация ствола ле вой ВА, а при недостаточной длине последнего необходимо закрытие устья левой ВА из просвета ЛА. При полном отсутствии ствола левой ВА эти операции не выполнимы.
Приведенные здесь соображения основаны на изучении анатомии ВА при аномаль ном отхождении левой ВА от ЛА и анализе путей коллатерального кровотока при дан ном пороке, основанные на представлениях об эмбриогенезе ВА, приведенных выше.
При оценке функционального состояния миокарда, кроме изучения ишемических изменений в сердечной мышце, необходимо оценивать степень доминантности левого желудочка, а также тип доминантности кровоснабжения миокарда. Эти факторы иг рают важную роль в определении результатов любой операции независимо от объемов и сроков вмешательства. Окончательная оценка степени доминантности желудочков требует дальнейшего изучения и сопоставлений с результатами операций.
При правильной селекции больных, с учетом анатомических факторов риска, по нятно, что лучшие результаты операции логичнее ожидать у новорожденных и у детей первого года жизни, у которых ишемические изменения ограничены во времени и про странстве. Косвенным доказательством этого могут служить результаты операций у
251
