
- •Методичні рекомендації для викладачів
- •Кількість годин – 3 години
- •Навчальні цілі заняття:
- •III. Цілі розвитку особистості (виховні цілі):
- •IV.Міждисциплінарна інтеграція:
- •V. Зміст теми заняття: Графологічна структура теми
- •I. Гострий периодонтит
- •II. Хронічний периодонтит
- •III. Хронічний периодонтит в стадії загострення. Гострий периодонтит (periodontitis acuta)
- •Хронічний периодонтит (periodontitis chronica)
- •Хронічний гранулюючий периодонтит.
- •Хронічний гранульоматозний періодонтит
- •Хронічний фіброзний периодонтит
- •Лікування хронічного периодонтиту
- •Техніка кюретажу комірки після видалення зубів на нижній щелепі
- •Техніка кюретажу комірки після видалення зубів на верхній щелепі
- •VII. Матеріали методичного забезпечення заняття
- •VII.1. Матеріали контролю для підготовчого етапу заняття (питання): Контрольні питання (I рівень)
- •Тести I рівня: Знайдіть одну правильну відповідь
- •Тести іі рівня: Відзначте кілька правильних відповідей в кожному тестовому завданні:
- •VII.2. Матеріали методичного забезпечення основного етапу заняття:
- •VII.3. Матеріали контролю для заключного етапу заняття:
- •Тести іі-ііі рівня
- •Контрольна карта
- •Диференційна діагностика форм периодонтиту
- •Задачі II рівня:
- •Задачі ііі рівня
- •VII.4. Матеріали методичного забезпечення самопідготовки студентів:
- •VII.5.Матеріали після аудиторної самостійної роботи:
- •VIII. Література
V. Зміст теми заняття: Графологічна структура теми
Лікування
хронічних форм периодонтиту
Видалення зуба
– ліквідація вогнища одонтогенної
інфекції та інтоксикації
Зубо-ощадні
(органо-зберигаючи)
втручання
реплантація зуба
резекція верхівки
кореня
короно-радикулярна
сепарація зуба




Розгорнутий текст змісту теми:
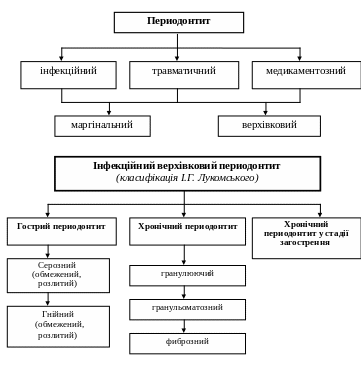
Периодонтит – запалення тканин периодонтальної щелини, може бути інфекційним, травматичним (в наслідок гострої травми, або хронічної мікротравми периодонту), медикаментозним або токсичним. Найбільш частіше зустрічаються інфекційні верхівкові периодонтити.
Клінічна класифікаія периодонтиту (за І.Г.Лукомським):
I. Гострий периодонтит
1. Серозний (обмежений та розлитий).
2. Гнійний (обмежений та розлитий).
II. Хронічний периодонтит
1. Гранулюючий.
2. Гранульоматозний.
3. Фиброзний.
III. Хронічний периодонтит в стадії загострення. Гострий периодонтит (periodontitis acuta)
Етіологія. Гострий періодонтит розвивається в наслідок дії змішаної мікрофлори (стрептококкі, стафілококкі, пневмококкі, фузо-спирулярний симбіоз), де зустрічаються грампозитівні та грам негативні мікроорганізми, анаеробна інфекція.
Патогенез. Розвиток гострого запалення в периодонті первинно виникає в наслідок проникнення інфекції через отвір у верхівки корення зуба (верхівковий периодонтит) або через зубо-ясеневий карман (маргінальний периодонтит).
Ураження апікальної частини периодонту виникає при запальних змінах пульпи, її некрозі, коли рясна мікрофлора канала зуба розповсюджується у периодонт через верхівковий отвір кореня. Іноді гнилісний зміст кореневого каналу проштовхується під час жування або при ендодонтичному лікуванні кореня.
Маргинальний периодонтит виникає в наслідок проникнення інфекції через ясеневий карман, в наслідок травми, потраплянні лікарських засобів на ясна (миш’яковиста паста, фенол, кислоти протравки або пломбу вального матеріалу).
Місцеві причини розвитку периодонтиту:
відсутність відтоку ексудату з порожнини зуба та кореневого каналу;
мікротравма в наслідок підвищеного жувального навантаження на зуб з ураженою пульпою.
Загальні причини розвитку периодонтиту:
переохолодження;
інфекційне захворювання.
Первинний вплив мікробів та їх токсинів компенсується неспецифічними та специфічними реакціями тканин периодонту та організму. Тоді гострий інфекційно-токсичний процес не виникає. Повторний та тривалий вплив мікробів та їх токсинів веде до сенсибілізації організму та формуванню вогнища хронічної одонтогенної інфекції та хроніоінтоксикації. В периодонті розвиваються клітинні реакції – хронічний периодонтит. Порушення захисних реакцій та повторний вплив мікробів приводять до розвитку гострого запального процесу у периодонті, який є загостренням хронічного периодонтиту. Компенсаторний характер відповіді тканин периодонту при первинно-гострому процесі та при загостренні хронічного обмежуються розвитком гнійника в периодонті. Гнійник може спорожнюватися через кореневий канал, ясеневий карман, при розкритті навколо верхівкового осередку при консервативному лікуванні або при видаленні зуба.
При деяких загальних патогенетичних умовах та місцевих особливостях гнійний осередок є причиною ускладнень одонтогенної інфекції – розвивається гнійний процес у окісті, кістці, навколо-щелепних м’яких тканинах.
Патологічна анатомія. При гострому периодонтиті розвиваються дві фази: інтоксикації та виразного ексудативного процесу. У фазі інтоксикації здійснюється міграція макрофагів, мононуклеарів, гранулоцитів в зону скупчення мікробів. У фазі ексудації зростають запальні явища, утворюються мікроабсцеси, здійснюється розплавлення тканин периодонту та формується гнійник.
Гострий гнійний процес у периодонті викликає зміни оточуючих тканин: кістки стінок альвеоли, періосту альвеолярного відростку, навколо щелепних м’яких тканин, тканин реґіонарних лімфатичних вузлів. У кістково-мозкових просторах, що прилеглі до периодонту та розташованих на значному протязі, відмічається набряк кісткового мозку та інфільтрація його нейтрофілами. В ділянці кортикальної пластинки альвеоли з’являються лакуни, що заповнені остеобластами, з переважанням розсмоктування. У стінках лунки відмічається перестройка кістки. Розсмоктування кістки веде до розширення отворів у стінках лунки та розкриттю кістково-мозкових порожнин. Таким чином здійснюється відокремлення периодонту від кістки альвеоли. У окісті альвеолярного відростку, іноді тіла щелепи, у прилеглих м’яких тканинах (яснах, навкеолощелепних тканинах) відмічаються ознаки реактивного запалення у вигляді гіперемії та набряку. Запальні зміни також реєструються в лімфатичних вузлах відповідного боку.
Клінічна картина. При гострому периодонтиті хворий скаржиться на біль у причинному зубі, що посилюється при натисканні на зуб, жуванні, перкусії жувальної або ріжучої поверхні. Хворий відмічає почуття «зубу, що виріс», подовження зуба. При стисканні зубів біль стихає. Далі біль збільшується, стає безперервним або з короткими світлими проміжками. Біль може мати пульсуючий характер. Тепло, горизонтальне положення, доторкання до зубу викликають знічні больові почуття, тому хворі не закривають рота. Спостеригається розповсюдження болю – іррадіація за напрямком гілок трійчастого нерву.
Загальний стан задовільний. Зовнішній огляд без змін. Може спостерігатися збільшення та болючість реґіонарних лімфовузлів. У деяких хворих може бути нерізко виразний колатеральний набряк прилеглих до зуба тканин. Зуб може мати каріозну порожнину, що сполучається з порожниною зуба у однієї точці, може бути пломбований або мати інтактну коронку (у разі травматичного періодонтиту). Перкусія його болюча у вертикальному та горизонтальному напрямках. Слизова оболонка ясен, альвеолярного відростку або перехідний складці у проекції кореня зуба гіперемована, набрякла. Пальпація альвеолярного відростку по ходу кореня й, особливо, відповідно отвору верхівки кореня болюча. Іноді спостерігається позитивний симптом вазоперезу – при надавлюванні інструментом на м’яки тканини переддвір’я порожнини рота по ходу кореня та по перехідний складці залишається вдавлення, що свідчить про набряк тканин.
Діагноз визначають на основі характерної клініки та данних обстеження. Додаткові методи обстеження: ЕОД свідчить про загибель пульпи зуба. На рентгенограмі періапекальниї тканин при гострому периодонтиті патологічних змін у периодонті не визначається або спостерігається розширення периодонтальної щілини (у разі гнійного периодонтиту). Змін крови, як правило, не має. Спостеригається помірний лейкоцитоз, нейтрофільоз за рахунок палочкоядерних та сегментоядерних лейкоцитів. ШОЕ в межах норми.
Диференціальний діагноз. Гострий периодонтит диференціюють від гострого пульпиту, периоститу, остеомієліту щелепи, нагноєння кореневої кисти, гострого одонтогенного гаймориту.
На відміну від пульпиту при гострому периодонтиті біль постійний, при дифузному пульпиті – нападоподібний.
При гострому периодонтиті на відміну від гострого пульпиту спостерігаються запальні зміни в прилеглих до зубу тканинах ясен, перкусія більш болісна. Відрізняються дані ЕОМ.
Диференційна діагностика гострого периодонтита та гострого гнійного периоститу щелепи ґрунтується на більш виразних скаргах, лихоманці, наявності колатерального набряку навколо щелепних тканин та розлитої інфільтрації по перехідній складці щелепи з утворенням підокісного гнійника. Перкусія зуба при периоститі щелепи мало болісна або безболісна на відміну від гострого периодонтиту.
Для гострого остеомієліту характерні запальні зміни прилеглих м’яких тканин з двох боків альвеолярного відростку та тіла щелепи – муфто-подібний інфільтрат, більш виразні загальні зміни. При гострому периодонтиті перкусія болісна в ділянці одного зуба, при остеомієліті – декількох зубів. Причому, зуб, що є причиною остеомієліту, реагує на перкусію менше, ніж сусідні інтактні зуби.
Гнійний периодонтит слід диференціювати від нагноєння радикулярної кисти. Наявність обмеженого вибухання альвеолярного відростку, іноді, відсутність у центрі кістки, зміщення зубів на відміну від гострого периодонтиту характеризують радикулярну кисту, що нагноїлася. На рентгенограмі при кисті спостерігається ділянка резорбції кістки округлої або овальної форми.
Гострий гнійний периодонтит необхідно диференціювати від гострого одонтогенного запалення верхньощелепної пазухи, при якому може спостерігатися біль у одному або декількох прилеглих до пазухи зубів. Але закладеність відповідної половини носу, гнійні виділення з носового ходу, головний біль, загальне знедуження характерні для гострого запалення верхньощелепної пазухи. Уточнює діагноз порушення прозорості пазухи на рентгенологічному знімку.
Лікування гострого периодонтиту або загострення хронічного периодонтиту направлене на усунення запального процесу у периодонті та запобігання розповсюдження гнійного ексудату в навколишні тканини – окістя, навколо щелепні м’які тканини, кістку. Лікування ендодонтичне, що доповнюється призначенням протизапальних, антибактеріальних, сульфаниламидних, гіпосенсибілізуючих препаратів. При неефективності консервативного лікування зуб видаляють та проводять периостотомію.
Після видалення зуба можна застосовувати холод – пузир з льодом на ділянку м’яких тканин відповідно зубу протягом 1- годин, теплі полоскання, солюкс, УВЧ, флюктуоризацію, електрофорез димедролу, кальцію хлориду, протеолітичних ферментів.
Ускладнення: розповсюдження запального процесу із периодонту на окістя, кістку, навколо щелепні м’які тканини.
Профілактика: санація порожнини рота, раціональне функціональне навантаження на зуби, гігієна порожнини рота.
