
- •Спинной мозг (анатомо-физиологические и неврологические аспекты)
- •Введение
- •Глава 1. Морфологические особенности развития и анатомо-физиологические особенности строения спинного мозга
- •1.1. Спинной мозг – medulla spinalis
- •Внешняя форма спинного мозга
- •1.1.2. Внутреннее расположение частей спинного мозга
- •1.2. Оболочки спинного мозга Спинной мозг окружен тремя оболочками: твёрдой – dura mater spinalis, паутинной – arachnoidea spinalis и мягкой – pia mater spinalis.
- •1.2.1.Твёрдая оболочка спинного мозга (dura mater spinalis)
- •1.2.2. Паутинная оболочка спинного мозга (arachnoidea spinalis)
- •1.3. Кровоснабжение спинного мозга
- •1.3.1. Система кровоснабжения спинного мозга по протяжению
- •1.3.2. Система кровоснабжения спинного мозга по поперечнику
- •1.4. Двигательные центры спинного мозга
- •1.4.1. Нервная регуляция позы и движений: общие положения
- •1.4.2. Спинальные двигательные рефлексы. Элементы рефлекторной дуги; время рефлекса
- •1.4.3. Рефлекторная дуга
- •1.4.4. Полисинаптические рефлексы
- •1.4.5. Проприоспинальная система и функциональные возможности изолированного спинного мозга
- •1.4.6. Спинальные двигательные автоматизмы
- •Спинальные двигательные автоматизмы:
- •1.5. Проводниковая функция спинного мозга
- •1.5.1. Проводящие пути осознанной чувствительности
- •1.1. 5.1. Экстралемнисковая сенсорная система
- •1.5.1.2. Лемнисковая сенсорная система
- •1.5.1.2.1. Нео-спинно-таламический тракт (спинномозговая петля)
- •1.5.1.2.2. Задние канатики (синонимы: fasciculus gracilis, fasciculus cuneatus, тонкий и клиновидный пучки, пучки Голля и Бурдаха, дорсо-лемнисковая система, система петли, медиальный лемниск)
- •1.5.1.2.3. Спинно-цервикальный тракт (спинно-шейно-таламический тракт, латеральный тракт Морина)
- •1.5.2. Проводящие пути неосознанной чувствительности
- •1.5.2.1. Прямые спинно-мозжечковые тракты
- •1.5.2.1.1. Передний спинно-мозжечковый тракт (tr. Spinocerebellaris ventralis, пучок Говерса) и ростральный спинно-мозжечковый тракт (tr. Spinocerebellaris rostralis)
- •1.5.2.1.2. Задний спинно-мозжечковый тракт (tr. Spinocerebellaris dorsalis, пучок Флексига) и клиновидно-мозжечковый тракт (tr. Cuneocerebellaris)
- •1.5.2.2. Непрямые спинно-мозжечковые тракты
- •1.5.2.3. Спинно-тектальный тракт
- •1.5.3.Моторные проводящие пути
- •1.5.3.1.2. Вестибулоспинальный тракт (преддверно-спинномозговой тракт, tr. Vestibulospinalis, пучок Левенталя, fasc. Lowenthali)
- •1.5.3.2.2. Кортикоспинальный тракт передний и боковой (trr. Corticospinalis anterior et lateralis, пирамидный тракт, корково-спинномозговой тракт, кортико-мускулярный тракт, корково-мышечный тракт)
- •1.5.3.2.3. Кортикобульбарный тракт (корково-ядерный тракт, tr.Corticonuclearis, tr. Corticobulbaris)
- •2.3. Тектоспинальный тракт (tr. Tectospinalis, покрышечно-спинномозговой)
- •1.5.3.4. Тегменто-спинальный тракт
- •Глава 2. Синдромы поражения проводящих путей на уровне спинного мозга
- •2.1. Синдром полного поперечного поражения спинного мозга
- •2.2. Синдромы поражения серого вещества спинного мозга
- •Синдром поражения переднего рога
- •Синдром поражения заднего рога
- •Синдром поражения передней серой спайки
- •Синдром поражения бокового рога
- •2.3. Синдромы поражения белого вещества спинного мозга
- •Синдром поражения задних канатиков
- •Синдром поражения бокового канатика
- •2.4. Синдром броун – секара (латеральная гемисекция спинного мозга)
- •2.5. Синдром поражения вентральной половины спинного мозга (вентральная гемисекция)
- •2.5.1.Синдром Станиловского – Танона
- •2.5.2.Синдром Преображенского
- •2.6. Синдром поражения дорсальной половины спинного мозга (дорсальная гемисекция)
- •2.8. Болезнь и синдром бокового амиотрофического склероза (бас)
- •2.9. Синдром поражения корешков конского хвоста
- •2.10. Синдромы нарушения проведения в периферической нервной системе
- •Глава 3. Заболевания спинного мозга
- •3.1.Клинические синдромы поражения спинного мозга при остеохондрозе позвоночника
- •3.1.1. Поясничная компрессионная миелопатия
- •3.1.2. Вертеброгенные васкулярные миелоишемии
- •3.1.2.1.Поражение радикуломедуллярных артерий шейного утолщения
- •3.1.2.2.Поражение большой передней радикуломедуллярной артерии Адамкевича
- •3.1.2.3.Поражение нижней дополнительной радикуломедуллярной артерии
- •3.1.2.4.Поражение задней спинальной артерии
- •3.1.2.5.Поражение спинного мозга, обусловленное нарушением венозного кровообращения
- •3.2.Наследственные заболевания центральной нервной системы с преимущественным поражением спинного мозга
- •3.2.1. Болезнь фридрейха
- •Наследственная спастическая атаксия
- •3.2.3.Наследственные денервационные спинальные амиотрофии
- •3.2.3.1. Спинальные мышечные атрофии детского возраста
- •3.2.3.1.1. Спинальная мышечная атрофия детского возраста, тип I
- •3.2.3.1.2. Спинальная мышечная атрофия детского возраста, тип II (промежуточный вариант)
- •*.1.1.3. Спинальная мышечная атрофия детского возраста, тип III (болезнь Кугельберга − Веландера)
- •3.2.3.1.4. Спинальные мышечные атрофии с поздним дебютом
- •3.2.3.1.5. Х-сцепленная бульбарная спинальная мышечная атрофия (болезнь Кеннеди)
- •3.3.Инфекционные заболевания спинного мозга
- •3.3.1. Полиомиемит и полиомиелитоподобные заболевания
- •3.4. Опухоли спинного мозга
- •Опухоли позвоночника
- •Опухоли спинного мозга в детском возрасте
- •Список литературы
- •Оглавление Введение 3
- •Глава 1. Морфологические особенности развития и анатомо-физиологические
- •Глава 2. Синдромы поражения проводящих путей на уровне спинного мозга 47
- •Глава 3. Заболевания спинного мозга 59
- •185640, Петрозаводск, пр. Ленина, 33
3.2.3.Наследственные денервационные спинальные амиотрофии
Спинальные мышечные атрофии − гетерогенная группа заболеваний, наследуемых преимущественно по аутосомно-рецессивному типу и характеризующихся дегенерацией клеток передних рогов спинного мозга.
Унифицированная классификация спинальных мышечных атрофии отсутствует. Вместе с тем в настоящее время выделены спинальные мышечные атрофии с дебютом в детском возрасте и с дебютом у взрослых.
3.2.3.1. Спинальные мышечные атрофии детского возраста
Спинальная мышечная атрофия у детей впервые была описана G. Werdnig в 1891 году. G. Werdnig представил четкое описание патоморфологических изменений различных групп мышц, периферических нервов и спинного мозга, отметив симметричную атрофию клеток передних рогов спинного мозга и передних корешков. В 1892 г. J. Hoffmann обосновал нозологическую самостоятельность заболевания. В дальнейшем G. Werdnig и J. Hoffmann (1893) авторы доказали, что причиной заболевания является дегенерация клеток передних рогов спинного мозга. В 1956 г. Е. Kugelberg и L. Welander выделили новую нозологическую форму спинальной мышечной атрофии, которая характеризовалась более поздним началом и относительно доброкачественным течением по сравнению с описанной G. Werdnig и J. Hoffmann.
Вариабельность возраста больного при дебюте заболевания, характера течения н степени тяжести клинических проявлений явилась основанием для разработки новой классификации спинальных мышечных атрофии детского возраста. В настоящее время выделены 3 типа спинальных мышечных атрофии детского возраста: I тип Верднига − Гоффманна; II тип − промежуточный; III тип Кугельберга − Веландера.
Спинальные мышечные атрофии детского возраста наследуются по аутосомно-рецессивному типу. Частота гетерозиготного носительства спинальной мышечной атрофии I типа составляет 1: 6−80. Ген спинальной мышечной атрофии картирован на хромосоме 5q11.2−13.3. Установлено, что все 3 типа спинальных мышечных атрофии сцеплены с локусом 5q11.2−13.3. Данный факт свидетельствует о вероятном существовании различных мутаций одного и того же гена, детерминирующих развитие 3 типов заболевания.
3.2.3.1.1. Спинальная мышечная атрофия детского возраста, тип I
(болезнь Верднига−Гоффманна)
Во время беременности мать отмечает позднее, вялое шевеление плода. С рождения выражена генерализованная мышечная гипотония ("симптом гутаперчивого ребенка"), рано (первые месяцы жизни) возникают атрофии и фасцикулярные подергивания в мышцах спины, туловища, проксимальных отделах верхних и нижних конечностей, в отдельных случаях наблюдаются ранние признаки бульбарных расстройств: слабый крик, вялое сосание, дисфагия, фибрилляции мышц языка, снижены небный, глоточный, кашлевой, рвотный рефлексы. Грудная клетка уплощена вследствие слабости межреберных мышц. В течение первых месяцев жизни у большинства больных отмечаются частые аспирации, респираторные инфекции, нередко пневмония. В возрасте 6 месяцев у всех больных наблюдается задержка моторного развития.
Течение быстропрогрессирующее с летальным исходом к 1−1,5 годам жизни.
В биохимическом анализе крови: нормальная или незначительно повышенная активность креатинфосфокиназы, альдолазы. При электромиографическом исследовании (ЭМГ) выявляются признаки поражения передних рогов спинного мозга ("ритм частокола") (рис.7).
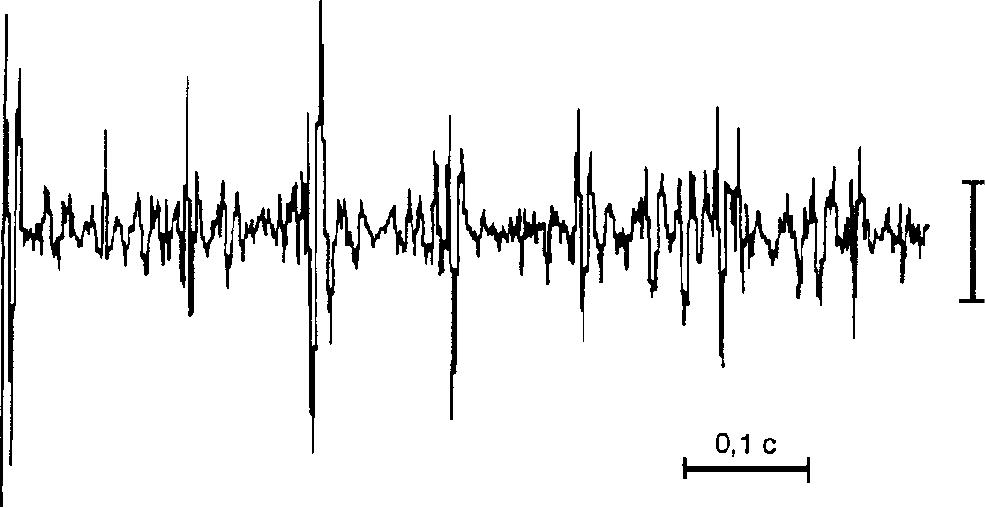
50мкВ
Рис. 7. Электромиограмма исследования спинальной амиотрофии Верднига − Гоффманна. Отведение накожными электродами с m.biceps brachii. Спонтанная разреженная ритмическая активность (тип II А по Ю.С.Юсевич).
В передних рогах спинного мозга, двигательных ядрах черепных нервов (V, VI, VII, IX, X, XI, XII пары) обнаруживаются диффузные дегенеративные изменения: хроматолизис, шарообразное разбухание и/или сморщивание моторных клеток, диффузная микроглиальная и/или астроцитарная пролиферация, часто с образованием плотных глиальных волокон.
В скелетной мышце при световой микроскопии выявляются атрофированные волокна I и II типов. Характерным признаком являются скопления маленьких круглых волокон, чередующиеся с гипертрофированными волокнами, преимущественно I типа. По мере течения заболевания мелких волокон становится все больше. Электронная микроскопия: диффузное повреждение миофибрилл, фрагментация саркоплазматической сети, изменения Z-полос, скопления ядер миоцитов.
Основными критериями диагноза спинальной мышечной атрофии I типа являются:
аутосомно-рецессивный тип наследования;
дебют заболевания − пренатальный период и первые 6 месяцев жизни;
симптомокомплекс «вялого ребенка» − генерализованная мышечная гипотония, слабость мышц туловища и преимущественно проксимальных отделов конечностей, фасцикуляции;
задержка моторного развития;
наличие в биоптатах скелетных мышц групп мелких круглых волокон,
гипертрофированных волокон I тина и атрофированных волокон I и II типов;
признаки денервации при ЭМГ-исследовании;
быстропрогрессирующее течение;
неблагоприятный прогноз.
Спинальную мышечную атрофию I типа необходимо дифференцировать со структурными миопатиями (немалиновая, миотубулярная миопатии, болезнь центрального стержня), врожденными миопатиями, органическими ацидуриями.
